Синдром пейтца егерса дифференциальный диагноз
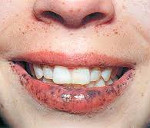

Синдром Пейтца-Егерса — это редко встречающийся гамартомный гастроинтестинальный полипоз генетического происхождения. Проявляется абдоминальной болью разной интенсивности и локализации, метеоризмом, запорами, лентигообразной пигментацией, бледностью кожи и слизистых, частыми головокружениями и головной болью. Диагностируется с помощью УЗИ брюшной полости, контрастной рентгенографии органов ЖКТ, ЭГДС, колоноскопии и гистологического анализа биоптатов. Для терапии могут применяться ингибиторы циклооксигеназы-2, производные рапамицина, однако ведущими методами лечения являются лапаротомная или эндоскопическая полипэктомия, клиновидная резекция кишечника.
Общие сведения
Гамартомный полипоз Пейтца-Егерса — редкое (орфанное) заболевание: ежегодно синдром регистрируется у 1 пациента на 25 000-300 000 населения. Одинаково часто выявляется у мужчин и женщин независимо от этнических или расовых отличий. Описание характерных признаков синдрома было впервые представлено в 1921 году в работах голландского врача Я. Пейтца и позднее дополнено в трудах американского доктора Г. Егерса. Заболевание чаще всего диагностируется в 30-40-летнем возрасте, нередко ассоциируется с опухолями ЖКТ, яичника, молочной железы и шейки матки. Полипы могут развиваться в любом отделе желудочно-кишечного тракта. Около 48% пациентов, страдающих гамартомным полипозом, умирают до 57 лет.
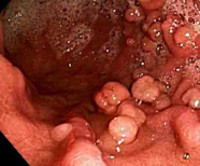
Синдром Пейтца-Егерса
Причины
Синдром Пейтца-Егерса принадлежит к категории врожденных заболеваний, связанных с хромосомными аномалиями. Развитие гамартомного полипоза ЖКТ вызвано делецией, сплайсингом, инсерцией или другим вариантом мутации гена STK11, который расположен на коротком плече 19-й хромосомы в локусе 13.3. Поскольку явные изменения участка 19p13.3 определяются только у 70-80% больных с клиникой синдрома, специалисты в сфере клинической гастроэнтерологии и медицинской генетики допускают существование другого регуляторного гена, локализованного в позиции 19q13.4.
Болезнь Пейтца-Егерса передается по аутосомно-доминантному типу, однако наследственная отягощенность прослеживается у половины пациентов. Допускается, что в остальных случаях критическая мутация происходит в половых клетках родителей под воздействием различных повреждающих факторов (радиации, токсических химических веществ, вирусов, эндогенных свободных радикалов). Отличия в клинической картине синдрома, манифестировавшего у разных больных, по-видимому, связаны с особенностями экспрессии гена.
Патогенез
Механизм развития синдрома Пейтца-Егерса основан на несостоятельности серин-треониновой протеинкиназы 11, синтез которой кодируется мутировавшим геном STK11. За счет снижения функциональной активности энзима ускоряется пролиферация и клеточный рост, нарушаются межклеточные взаимодействия, угнетается апоптоз, что приводит к формированию полипов в желудочно-кишечном тракте. Ситуация усугубляется высоким риском малигнизации при наличии у пациента двух мутировавших аллелей или утрате гетерозиготности вследствие дополнительной соматической мутации.
В отличие от классических аденоматозных полипов, гамартомы у пациентов с болезнью Пейтца-Егерса отличаются нарушением нормального соотношения основных тканевых элементов желудочной или кишечной стенки. Гладкомышечные волокна собственной пластинки эпителиального слоя пролабируют в строму полипозного образования и разветвляются, создавая ложный эффект инвазии эпителия. При этом эпителиоциты имеют нормальную цитологическую структуру, отсутствуют признаки их активной пролиферации. В тонкокишечных полипах, кроме энтероцитов, выявляются бокаловидные клетки и клетки Панета.
Симптомы
Заболевание проявляется с рождения, у ребенка обнаруживают множественные лентиго — пигментные пятна темно-коричневого цвета размером от нескольких миллиметров до 1 см. При болезни Пейтца-Егерса они преимущественно располагаются на губах и слизистой оболочке ротовой полости, второй по частоте локализацией является промежность (на наружных половых органах и вокруг анального отверстия). Изредка пятна выявляют на нижних конечностях. У некоторых пациентов пигментация исчезает самостоятельно после периода полового созревания.
Другой характерный признак синдрома — боли в животе различной локализации и интенсивности. Болевые ощущения могут сочетаться с хроническими запорами и вздутием живота. Об осложненном течении синдрома Пейтца-Егерса свидетельствуют примеси крови в кале, иногда развиваются профузные кровотечения из ЖКТ. Наблюдаются нарушения общего состояния: бледность кожных покровов и слизистых оболочек, частые головные боли и головокружения, непереносимость физических нагрузок.
Осложнения
Вследствие постоянной мацерации поверхности полипов каловыми массами отмечаются хронические кровотечения различной интенсивности. При незначительной кровопотере формируется анемический синдром, о чем свидетельствует одышка, бледность, проявления сидеропении (изменение вкусовых пристрастий, ломкость волос и ногтей). В редких случаях при патологии Пейтца-Егерса возникают обильные кровотечения, представляющие опасность для жизни больного из-за быстрого развития коллаптоидного состояния.
Почти у 50% пациентов наблюдается инвагинация участка кишечника, которая проявляется очень сильными болями, может приводить к ишемии и некрозу кишки. Изменение нормальной структуры тонкого кишечника способствует появлению синдромов мальабсорбции и мальдигестии, сопровождающихся значительной потерей веса. Наиболее опасное осложнение — малигнизация полипов. Распространенность озлокачествления, по разным источникам, составляет от 10% до 24% всех случаев заболевания Пейтца-Егерса.
Диагностика
Постановка диагноза зачастую затруднена, что обусловлено низкой распространенностью синдрома Пейтца-Егерса и неспецифичностью диспепсических симптомов. Заподозрить заболевание можно при обнаружении у пациента выраженной пигментации, которая появляется уже в раннем возрасте, наличии данных о наследственной отягощенности. Диагностический поиск предполагает проведение комплексного обследования пищеварительной системы. Наиболее информативными являются:
- Сонография брюшной полости. Неинвазивное ультразвуковое сканирование применяется для экспресс-диагностики синдрома. УЗИ органов брюшной полости позволяет обнаружить объемные образования в просвете кишечника и патологию других органов ЖКТ. Сонография может быть недостаточно информативной при небольших размерах полипов (до 5 мм).
- Контрастная рентгенография. Выполнение рентгенограмм после перорального введения густой бариевой взвеси необходимо для выявления полиповидных разрастаний. При аномалии Пейтца-Егерса просматриваются дефекты наполнения округлой формы. Прогностически неблагоприятно обнаружение нечетких контуров или локального нарушения перистальтики.
- Эндоскопическое исследование. Для визуализации слизистой оболочки верхних отделов пищеварительной трубки осуществляют ЭГДС, для изучения состояния толстой кишки проводят колоноскопию. Полипы Пейтца-Егерса по внешнему виду напоминают аденомы, могут достигать нескольких сантиметров и иметь ножку. Иногда отмечают гиперемию и эрозии эпителия.
- Гистологический анализ. Цитоморфологическое изучение биоптатов необходимо для дифференцировки с другими новообразованиями. Для заболевания характерно сохранение всех слоев слизистой оболочки, отсутствие клеточной атипии и патологических митозов, разрастание стромы и гладкомышечных волокон. По тканевой структуре полипы являются гамартомами.
В общем анализе крови обнаруживают признаки анемического синдрома – уменьшение количества гемоглобина и числа эритроцитов. В биохимическом анализе крови выявляют снижение уровня общего белка. Всем пациентам выполняют копрограмму, для подтверждения кровотечений из ЖКТ проводят реакцию Грегерсена на скрытую кровь. По показаниям производят цитологический анализ кожных биоптатов из пигментированных участков.
Дифференциальный диагноз при симптомокомплексе Пейтца-Егерса в первую очередь осуществляют с другими формами полипоза (диффузным семейным, ювенильным). Основными диагностическими отличиями являются наличие гиперпигментации отдельных участков кожного покрова и специфическое гистологическое строение полипов. Также нужно дифференцировать заболевание с множественным лентиго. Для обследования пациента с признаками полипозного синдрома привлекаются специалист-гастроэнтеролог, проктолог, дерматолог.
Лечение синдрома Пейтца-Егерса
Этиопатогенетическая терапия не предложена. Из медикаментозных средств применяют нестероидные противовоспалительные препараты группы коксибов, которые ингибируют циклооксигеназу 2-го типа и замедляют развитие полипоза. В качестве потенциально эффективной терапии рассматривается назначение производных рапамицина, продемонстрировавших хорошие результаты при сочетании рака поджелудочной железы с патологией Пейтца-Егерса. Наиболее распространенным способом лечения является удаление образовавшихся полипов:
- При размерах новообразований до 15 мм: рекомендована эндоскопическая полипэктомия. Полипы желудка и двенадцатиперстной кишки удаляются в ходе ЭГДС, для иссечения полипов тонкого кишечника с учетом их локализации проводят интраоперационную или двойную баллонную энтероскопию.
- При полипах размерами больше 15 мм: показано лапаротомное хирургическое вмешательство с интраоперационной эндоскопической полипэктомией. Больным с множественным кишечным полипозом осуществляется классическая или лапароскопическая клиновидная резекция тонкого или толстого кишечника.
Прогноз и профилактика
Исход заболевания зависит от распространенности полипоза и своевременности диагностических мероприятий. При диффузном поражении желудка и всех отделов кишечника прогноз относительно неблагоприятный, часто возникают кровотечения, возможна злокачественная трансформация полипов. Из-за врожденного характера синдрома меры специфической профилактики не разработаны. Для предупреждения осложнений необходимо активное динамическое наблюдение за пациентами с наследственным полипозом Пейтца-Егерса.
Источник
Агаммоглобулинемия Х-сцепленная инфантильная. Синдром Гарднера. Синдром Пейтца—Егерса.Агаммоглобулинемия Х-сцепленная инфантильная (син.: агаммаглобулинемия Брутона, врожденная агаммаглобулинемия). Поражает исключительно мужчин. Тип наследования Х-сцепленный рецессивный. Ген локализован на Х-хромосоме, в области q21.3-q22. В основе заболевания лежат отсутствие В-лимфоцитов, отсутствие или резкое снижение содержания основных классов сывороточных иммуноглобулинов. Минимальные диагностические признаки агаммоглобулинемии Х-сцепленной инфантильной: рецидивирующие тяжелые бактериальные инфекции, вызванные неспособностью продуцировать функциональные антитела. Поражаются дыхательные пути, желудочно-кишечный тракт и кожа. Клинически агаммоглобулинемия Х-сцепленная инфантильная характеризуется тяжело протекающими воспалительными процессами, чаще всего отитами, конъюнктивитами, синуситами, энтеритами, рецидивирующими инфекциями верхних дыхательных путей, бронхитами, пневмониями, пиодермиями, вызванными главным образом стафилококками, пневмококками, стрептококками. Очень тяжело протекает гепатит, который может привести к смерти. Возможны полиартрит и дерматомиозит. Нередко состояние осложняется сепсисом. Больные агаммоглобулинемией Х-сцепленной инфантильной бледны, малоподвижны, на коже лица, туловища, конечностей — очаги пиодермии. В периферической крови обнаруживаются анемия, лейкопения, нейтропения, транзиторная эозинофилия. В-лимфоциты в крови, лимфоидной ткани, костном мозге отсутствуют или их количество резко снижено, как и количество плазматических клеток. Резко снижен уровень иммуноглобулинов: IgM и TgA отсутствуют, уровень IgG. при рождении нормальный, к 6 мес значительно снижается. Иммунизация не приводит к положительным результатам, изогемагглютинины отсутствуют. При агаммоглобулинемия Х-сцепленной инфантильной отмечается высокая летальность в раннем возрасте. У 5% пациентов в более позднем возрасте развиваются злокачественные лимфопролиферативные заболевания: лейкозы или лимфомы. Дифференциальный диагноз проводится с агранулоцитозом Кастелмана, вторичными иммунодефицитными состояниями. Тяжелые комбинированные иммунодефициты (ТКИД) описываются в группе заболеваний, сопровождающихся дефектами гуморального и клеточного иммунитета. Они характеризуются аутосомно-рецессивным или Х-связанным рецессивным типом наследования. Агаммоглобулинемия Х-сцепленная инфантильная проявляется неукротимым поносом, пневмонией и различными инфекциями, в первую очередь кандидозом. Пиодермические высыпания часто развиваются в течение первых нескольких месяцев жизни, после их заживления остаются гиперпигментированные участки. Почти у 5% больных имеются злокачественные лимфопролиферативные заболе вания.
Кожные заболевания ассоциированные с полипозом кишечникаРяд наследственных кожных синдромов ассоциируется с опухолями желудочно-кишечного тракта. При этом злокачественные новообразования, как правило, развиваются вследствие малигнизации полипов. Наиболее известными заболеваниями являются синдром Гарднера, синдром Пейтца—Егерса, болезнь Кауден. синдром Мюир—Торре, синдром Хоуэлл—Эванса, множественная эндокринная неоплазия III типа. Синдром ГарднераСиндром Гарднера – наследственный симптомокомплекс, включающий различные кожные и костные проявления в сочетании с предраковым интестинальным полипозом толстой кишки. Тип наследования — аутосомно-доминантный с различной степенью экспрессивности гена, локализованного в хромосоме 5. Первый постоянный признак синдрома, проявляющийся в возрасте от 4 до 10 лет (редко позднее), — эпидермальные и сально-железистые кисты, десмоидные опухоли, фибромы, липомы, трихоэпителиомы, кератоакантомы, лейомиомы, особенно на коже лица, реже — на волосистой части головы, конечностях, груди. Остеомы развиваются главным образом в челюстных и клиновидных костях (в 50% случаев), размеры их небольшие, опухоли чаще множественные. Железистые полипы при синдроме Гарднера различных отделов толстой или только прямой кишки развиваются на 3-4-м десятилетии жизни и могут оставаться бессимптомными до тех пор, пока не произойдет их озлокачествление. Гистологически фокусы злокачественной трансформации выявляются в 100% полипов, однако клинически ее можно заподозрить у 50-100% больных. Почти в 50% случаев отмечается полипоз желудка и тонкой кишки, в частности двенадцатиперстной кишки. Иногда при синдроме Гарднера наблюдаются фибросаркома, лейомиома желудка или кишечника. Также описаны опухоли щитовидной железы, яичников, надпочечников, печени, меланома Кожные проявления при синдроме Гарднера обычно развиваются задолго до полипоза кишечника, тем самым облегчая его распознавание. Диагноз синдрома Гарднера основывается на клинических данных и результатах специальных методов исследования пищеварительного тракта — повторных колоноскопий. Диагностическую значимость также имеет врожденная гипертрофическая пигментация сетчатки. Дифференциальный диагноз синдрома Гарднера проводится с болезнью Кауден, синдромами Пейтца—Егерса, Кронкхайма—Канада, Мюир—Торре. Лечение синдрома Гарднера заключается в раннем профилактическом удалении полипов толстой кишки. Синдром Пейтца—ЕгерсаСиндром Пейтца—Егерса (син.: периорифициальный лентигиноз) — заболевание, проявляющееся пигментными пятнами, сопровождающимися гамартомами желудочно-кишечного, дыхательного и мочеполового трактов. Мужчины и женщины болеют одинаково часто. Тип наследования аутосомно-доминантный. Локус гена неизвестен. Вероятно, заболевание обусловлено мутацией одного плейотропного гена. Может проявляться в детстве, но чаще всего изменения возникают в юности или ранней молодости. Злокачественные опухоли при синдроме Пейтца—Егерса встречаются в раннем возрасте, частота их составляет 44-48%. Большинство больных (95%) синдромом пейтца-егерса имеют характерные пигментные пятна (лентиго, веснушки) темно-коричневого цвета, круглой или овальной формы, диаметром от 2 до 5 мм на губах (особенно на нижней) или слизистой оболочке щек, а также вокруг рта и на переносице, в области заднего прохода, реже на кистях и стопах, ладонях, подошвах, в подколенных ямках. Также описаны пигментные папилломы слизистой оболочки рта. Иногда наблюдается выпадение волос. Очаги пигментации могут быть врожденными, появляться в младенчестве или детстве и со временем бледнеют, хотя пигментация на слизистой оболочке сохраняется. Гистологически при синдроме пейтца-егерса в эпидермисе обнаруживают увеличение количества меланоцитов в базальном слое, в дерме — скопление меланофоров. Гамартомы при синдроме пейтца-егерса развиваются в тонкой кишке, хотя могут встречаться в любом отделе желудочно-кишечного тракта, а также в желчевыводящих путях, дыхательном и мочеполовом трактах. Они имеются у подавляющего большинства больных и представляют собой полиповидные образования небольших размеров округлой формы с гладкой поверхностью, сопровождаются приступами болей в животе и желудочно-кишечными кровотечениями. Гистологически полипы имеют строение доброкачественной аденомы, в 20-25% случаев они подвергаются озлокачествлению. Однако злокачественные опухоли желудочно-кишечного тракта встречаются при этом синдроме только в 2-12% случаев. Значительно чаще наблюдаются новообразования, располагающиеся вне желудочно-кишечного тракта: злокачественные опухоли половых органов (яичников, яичек), рак легких и молочной железы и др. Диагноз синдрома Пейтца—Егерса устанавливается на основании клинической картины и результатов гистологического исследования. В целях раннего выявления полипоза проводят рентгенологическое и эндоскопическое обследование больных. Дифференциальный диагноз синдрома Пейтца—Егерса проводится с веснушками, старческим лентиго, синдромом LEOPARD, наследственными формами лентигиноза, особенно системного, а также с мастоцитозом. Синдром Пейтца—Егерса нередко заканчивается летальным исходом, обусловленным несвоевременно распознанными злокачественными новообразованиями внутренних органов. Лечение синдрома Пейтца—Егерса пигментации губ проводят лазерным облучением. Полипы, превышающие диаметр 1,5 см, а также кровоточащие полипы удаляют хирургически. Каждые 1-3 года больной должен осматриваться гастроэнтерологом и хирургом. Иногда показана профилактическая колэктомия. – Также рекомендуем “Болезнь Кауден. Синдром Мюир—Торре. Множественная эндокринная неоплазия.” Оглавление темы “Редкие опухоли кожи и синдромы.”: |
Источник

