Синдром поражения половины поперечника спинного мозга на грудном уровне
Синдромы поражения различных уровней спинного мозга
Верхний шейный отдел (C1-C4)
Паралич диафрагмы
Спастическая тетраплегия
Утрата всех видов чувствительности
Центральное нарушение функции тазовых органов (задержка с периодическим недержанием и императивными позывами)
Корешковые боли в шее и затылке
Шейное утолщение (C5-Th1-2)
Периферический паралич рук
Центральный паралич ног
Синдром Бернара-Горнера
Корешковые боли с иррадиацией в руку
Утрата всех видов чувствительности
Центральное нарушение функции тазовых органов (задержка с периодическим недержанием и императивными позывами)
Грудной отдел (Th1-2 -Th12)
Нижняя спастическая параплегия
Нарушение поверхностной и глубокой чувствительности ниже уровня поражения
Центральное нарушение функции тазовых органов (задержка с периодическим недержанием и императивными позывами)
Опоясывающие корешковые боли
Поясничное утолщение (L2-S2)
Вялая нижняя параплегия
Анестезия нижних конечностей и промежности
Центральное нарушение функции тазовых органов (задержка с периодическим недержанием и императивными позывами)
Эпиконус (L4-S2)
Жестокие корешковые боли
Периферический паралич нижних конечностей с преобладанием в дистальных отделах
Расстройства всех видов чувствительности в ногах и промежности
Периферическое или центральное нарушение функции тазовых органов
Конус (S3-Co1)
Анестезия промежности
Нарушение функции тазовых органов по периферическому типу
Снижение анального рефлекса
Трофические нарушения в области крестца
Корешковый синдром
Корешковый синдром – довольно частый невралгический синдром, который включает комплекс симптомов, возникающий в результате сдавливания (компрессии) спинномозговых корешков (спинномозговых нервов).
Основной причиной развития корешкового синдрома является остеохондроз. Однако данный синдром может развиться по причине спинномозговой грыжи, спондилоартроза, компрессионного перелома позвонков (при остеопорозе), спондилолистезов, развития опухоли (невриномы), бокового смещения тел позвонков, сдавливания корешка боковыми остеофитамии, а также инфекционного поражения позвонков (остеомиелит, туберкулез).
Корешковый синдром возникает не сразу – как правило, к нему ведет длительный дегенеративный процесс в межпозвоночных дисках, который заканчивается образованием грыжи. В свою очередь грыжа, разрастаясь и, смещаясь, может повредить спинномозговой корешок и ганглий, что приводит к его сдавливанию и развитию воспалительной реакции, в итоге развивается радикулопатия, т.е. корешковый синдром.
Стандартный инструментальный метод диагностики корешкового синдрома включают рентгенографию позвоночника в передней и боковой проекциях. На сегодня самым чувствительным и информативным методом диагностики патологии позвоночника является магнитно-резонансная томография. Однако при установке диагноза корешковый синдром важную роль играют клинические симптомы.
Основной жалобой у больных с корешковым синдромом является боль.
Боль локализуется области сдавления корешка и в тех органах, которые иннервируются поврежденным спинномозговым нервом. Например, при поражении корешка на уровне 5 поясничного позвонка (L5) боль определяется в поясничной области (люмбалгия), при ходьбе – в верхне-наружном квадранте ягодицы, иррадиирущая по наружной поверхности бедра и голени к II-IV пальцам стопы (люмбоишалгия). При повреждении корешка L4 боль распространяется от ягодицы через переднюю поверхность бедра и передне-внутреннюю поверхность голени к внутренней части стопы.
Так как в состав спинномозгового корешка входят двигательные отростки нейрона и чувствительные нервные волокна, то при корешковом синдроме может быть нарушение (снижении) чувствительности ткани. Например, при корешковом синдроме L5 снижается чувствительность кожи (гипестезия) в области наружной поверхности бедра, голени.
Наличие выраженной боли в спине (дорсалгии) в результате повреждения опорно-двигательного аппарата (ОДА) вертеброгенного характера необходимо отличать от другой патологии, имеющей сходную клинику, в частности, необходимо дифференцировать с дорсалгиями почечного и псхогенного характера, первичной миофасциальной патологией (растяжение мышц и связок).
Полиневритический синдром
Множественное симметричное поражение периферических нервов, в независимости от этиологии клинически проявляются рядом стандартных симптомов – так называемым полиневритическим синдромом. В типичных случаях полиневритический синдром проявляется наличием у больного периферического паралича верхних и нижних конечностей (тетрапаралича или тетрапареза), сочетающегося с болями в конечностях, гипестезия по периферическому полиневритическому типу, болезненности нервных стволов и мышц при надавливании на них, повышенной потливостью кистей и стоп, нарушением трофики кожи и ногтей. Нервы туловища при этом обычно не страдают. Деятельность тазовых органов в большинстве случаев не расстраивается. Черепные нервы вовлекаются редко, наиболее характерное их поражение при дифтеритном полиневрите и полиневрите Гейна-Барре.
Источник
На стороне поражения развивается
центральный паралич и происходит
выключение глубокой чувствительности
(поражение пирамидного тракта в боковом
канатике и тонкого и клиновидного пучков
– в заднем), расстройство всех видов
чувствительности по сегментарному
типу, периферический парез мышц
соответствующего миотома, вегетативно
– трофические расстройства на стороне
очага, проводниковая диссоциированная
анестезия на противоположной стороне
очага, проводниковая анестезия на
противоположной стороне (разрушение
спинно – таламического пучка в боковом
канатике) на 2 – 3 сегмента ниже очага
поражения. Синдром Броун – Секара
встречается при частичных ранениях
спинного мозга, экстрамедуллярных
опухолях, изредка – при ишемических
спинальных инсультах (нарушение
кровообращения в сулькокомиссуральной
артерии, снабжающей одну половину
поперечного среза спинного мозга, задний
канатик остается незатронутым –
ишемический синдром Броун – Секара).
Поражение вентральной половины
поперечника спинного мозга характеризуется
параличом нижних или верхних конечностей,
проводниковой диссоциированной
параанестезией, нарушением функции
тазовых органов. Этот синдром обычно
развивается при ишемическом спинальном
инсульте в бассейне передней спинальной
артерии (синдром Преображенского).
2. Боковой амиотрофический склероз.
Клиника,
лечение, прогноз
БАС – это хроническое прогрессирующее
заболевание нервной системы,
характеризующееся поражением двигательных
нейронов головного и спинного мозга,
дегенерацией корково – спинномозговых
и корково – ядерных волокон. Проявляется
сочетанием центральных и периферических
параличей (парезов) мышц конечностей и
туловища, а также расстройствами
двигательных функций тройничного,
языкоглоточного, блуждающего и
подъязычного нервов.
Этиология заболевания неизвестна.
Предполагается, что вызывается вирусом
и протекает по типу медленной инфекции,
о чем свидетельствуют некоторые
аутоиммунные нарушения (миелинотоксические
AT в крови). Некоторые формы
имеют наследственный характер
(распространены на Марианских островах).
Морфологические изменения локализуются
в боковых канатиках и передних рогах
спинного мозга. Микроскопически в
передних рогах – дегенеративные
изменения в нейронах, их гибель,
пролиферация астроцитарной глии.
Поражаются также обычно ядра 5, 7, 10, 11 и
12 пар черепных нервов. Происходит
демиелинизация пирамидных пучков.
Клиника.
Наблюдаются симптомы поражения
центрального и периферического
двигательных нейронов. Появляются
атрофии и парезы мышц дистальных
сегментов рук, фибрилляции и фасцикуляция
в них. Парезы и атрофии прогрессируют
и захватывают мышцы плечевого пояса,
спины, грудной клетки. Парезы и атрофии
обычно симметричные.
Признаки поражения боковых канатиков:
высокие сухожильные и пе- риостальные
рефлексы, расширение их рефлексогенных
зон. Повышение мышечного тонуса в
паретических зонах. При прогрессировании
– парез нижних конечностей, с высокими
сухожильными и периостальными рефлексами,
высоким мышечным тонусом.
Поражение ядер черепных нервов:
расстройства глотания, фонации,
артикуляции, ограничения движений
языка. Отвисание мягкого неба, исчезновение
глоточного рефлекса, поперхивание при
еде, поражение жевательной и мимической
мускулатуры.
Существует несколько форм: шейно –
грудная, пояснично – крестцовая,
бульварная, церебральная. С соответствующей
симптоматикой.
Диагностика и дифференциальный диагноз
основывается на сочетании симптомов
центрального и периферического пареза
в верхних конечностях, бульварных
симптомах, отсутствии нарушений
чувствительности, координации,
функций тазовых органов, патологических
изменений в цереброспинальной
жидкости, неуклонно прогрессирующем
течении заболевания. Важное значение
имеет электромиография и ЯМРТ.
Лечение.
В основном симптоматическое. Витамины
группы В, Е, АТФ, ноотро- пы, церебролизин,
анаболики (ретаболил). Для улучшения
нервномышечной проводимости назначают
дибазол, прозерин и пр.
Прогноз неблагоприятен. Смерть наступает
вследствие паралича дыхательного
центра, интеркуррентных инфекций,
истощения через 2-10лет в зависимости от формы.
3.
Особенности аутосомно-доминантного
наследования
Характерной особенностью ряда доминантных
генов является изменчивость их
проявления (экспрессивность), а также
наличие или отсутствие их действия на
фенотип, то есть изменчивость в степени
выражения (пенетрантность). В случае
непроявления гена, возникают так
называемые проскакивающие поколения.
В следующих поколениях признак вновь
проявляется. Степень проявления
признака может широко варьировать.
Проявление мутантных свойств может
зависеть от возраста. Классическим
примером является наследование хореи
Гентингтона, болезни нервной системы
с медленно развивающимся нарушением
умственных способностей, которая зависит
от действия одного доминантного гена
и проявляется на разных этапах онтогенеза.
Как правило, действие отдельного
доминантного гена не ограничивается
каким – либо одним признаком, оно имеет
комплексный характер. Поэтому в
случае таких поражений говорят о синдроме
действия гена или о синдроме болезни.
БИЛЕТ
22.
Источник
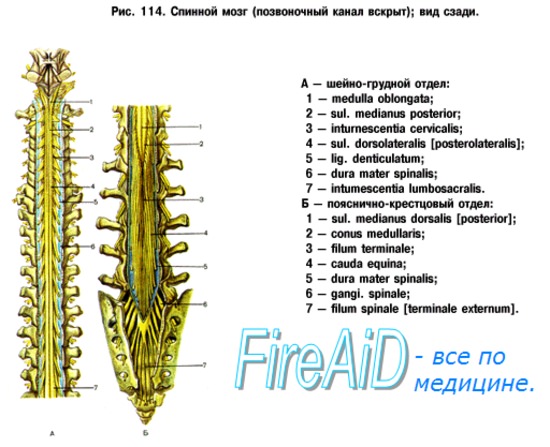
Синдромы поражения спинного мозга. Признаки поражения спинного мозга
В состав спинного мозга входят следующие анатомические структуры:
• С одной стороны, собственный ганглионарный аппарат в сером веществе спинного мозга, который содержит:
– двигательные клетки передних рогов для поперечнополосатой мускулатуры конечностей туловища;
– а также второй нейрон вегетативной иннервации в боковых рогах;
– вставочные нейроны.
• С другой стороны, в белом веществе располагаются проводящие пути, по которым проходят импульсы:
– по направлению от коры больших полушарий, ствола мозга и мозжечка и по направлению к стволу мозга и к мозжечку.
Предполагается, что анатомия спинного мозга, его взаимоотношения с окружающими тканями и кровоснабжение в целом знакомы читателю. Однако они еще раз представлены на рисунках.
Синдромы поражения спинного мозга характеризуются в зависимости от уровня и объема повреждения сочетанием симптомов.

Поперечное поражение спинного мозга
В данном случае речь идет об очаге поражения, занимающем по высоте один или несколько сегментов и охватывающем большую часть поперечного среза спинного мозга. При этом во всех случаях происходит перерыв афферентных и эфферентных проводящих путей. Возможное нарушение функций связочного аппарата и корешков также ограничено одним или несколькими сегментами, клинические проявления такого нарушения не выходят на первый план.
Если развивается поражение всего поперечника спинного мозга на шейном или грудном уровне, наблюдаются:
• полный спастический паралич всех конечностей (тетрапарез) или только ног (парапарез), которые, в конце концов, приходят в состояние сгибатель-ной контрактуры;
• полное выпадение всех видов чувствительности от определенного уровня по направлению вниз; соотношение сегментов спинного мозга, с одной стороны, с позвонками, а с другой стороны, с чувствительной иннервацией кожи, представлено на рисунке; сверху зона нарушений чувствительности иногда граничит с зоной гипералгезии;
• перерыв центрального симпатического пути, проходящего в боковых столбах спинного мозга кпереди от кортико-спинального пути, что приводит к вазомоторному параличу, нарушению «эмоционального» потоотделения и трофическим изменениям кожи (возможно развитие пролежней);
• развитие паралича кишечника мочевого пузыря, у мужчин — импотенции:
• вялый парез с атрофией мышц в результате повреждения передних рогов и корешков (на протяжении одного или нескольких сегментов);
• некоторые особые проявления при поперечном поражении на уровне самых нижних отделов спинного мозга.

Синдром эпиконуса (L4 — S2):
• сохраняются сгибание в тазобедренном и разгибание в коленном суставах;
• обнаруживаются выраженные в той или иной степени нарушения разгибания бедра и его ротации кнаружи, сгибания колена, движений стопы и пальцев;
• сохраняется коленный рефлекс;
• отсутствует ахиллов рефлекс;
• нарушается чувствительность книзу от дерматома L4;
• нарушаются функции мочевого пузыря и кишечника (рефлекторный мочевой пузырь).
На рисунке представлены примеры поперечного поражения спинного мозга с характерными двигательными расстройствами, выпадением рефлексов и нарушением чувствительности.
Синдром конуса (S3—С) часто (при травме, опухоли, грыже диска) сопровождается нарушением функции проходящих на уровне поражения корешков в составе конского хвоста (L3 и более нижние).
При изолированном поражении конуса наблюдаются:
• седловидная анестезия;
• вялый парез мочевого пузыря и анального сфинктера (недержание кала);
• отсутствие анального и бульбокавернозного рефлексов при нормальных сухожильных рефлексах и отсутствии пирамидных знаков;
• отсутствие двигательных нарушений в нижних конечностях.
– Также рекомендуем “Одностороннее поперечное поражение спинного мозга. Синдром Броун-Секара.”
Оглавление темы “Поражения головного и спинного мозга.”:
1. Синдромы поражения головного мозга. Синдромы поражения двигательных и чувствительных путей.
2. Поражение теменной доли. Поражение височной доли.
3. Поражение затылочной доли. Синдромы поражения ствола мозга.
4. Синдромы поражения базальных ганглиев. Экстрапирамидные синдромы.
5. Синдромы поражения промежуточного мозга. Признаки патологии промежуточного мозга.
6. Синдромы поражения варолиева моста. Синдромы поражения продолговатого мозга.
7. Синдромы поражения мозжечка. Признаки поражения мозжечка.
8. Синдромы поражения спинного мозга. Поперечное поражение спинного мозга.
9. Одностороннее поперечное поражение спинного мозга. Синдром Броун-Секара.
10. Центромедуллярное поперечное поражение спинного мозга. Частичные поперечные поражения спинного мозга.
Источник
Поперечные повреждения спинного мозга вовлекают один или несколько сегментов и полностью или частично прерывают спинной мозг. Полное пересечение спинного мозга на шейном или грудном уровне вызывает следующие симптомы:
- Полная, в конечном счёте спастическая, тетрапалегия или, если пострадали только ноги, нижняя параплегия, который в случае полного повреждения приобретает характер параплегии в положении сгибания;
- Тотальная анестезия проводникового типа ниже уровня поражения;
- Нарушения функций тазовых органов;
- Нарушение вегетативных и трофических функций (пролежни и др.);
- сегментарный вялый паралич и мышечные атрофии вследствие вовлечения передних рогов на уровне одного или нескольких повреждённых сегментов.
Чаще встречается синдром неполного (частичного) поперечного поражения.
Симптомы различны при поражениях спинного мозга на верхнем шейном уровне (сегменты С1 – С4), на уровне шейного утолщения, при поражении грудного отдела спинного мозга, верхне-поясничного отдела (L1 – L3), эпиконуса (L4 – L5, S1 – S2) и конуса (S3 – S5). Изолированное поражение конуса спинного мозга встречается реже, чем в сочетании с поражением конского хвоста (в последнем случае наблюдаются жестокие корешковые боли, вялый паралич нижних конечностей, анестезия в них, расстройства мочеиспускания типа задержки или «истинного» недержания мочи).
Повреждения на уровне нижних отделов спинного мозга имеют свои клинические особенности. Так, синдром эпиконуса (L4 – S2) характеризуется поражением мышц, иннервируемых крестцовым сплетением с преимущественным поражением малоберцовой мышцы и относительной сохранностью большеберцовой. Сохранно сгибание бедра и разгибание колена. Вялые параличи (вариирующие по степени выраженности) мышц ягодичной области, задней поверхности бедра, на голени и стопе (дефектные разгибание бедра и сгибание колена, движения стопы и пальцев). Ахилловы рефлексы выпадают; коленные – сохранны. Нарушения чувствительности ниже сегмента L4. Ухудшаются функции мочевого пузыря и прямой кишки («автономный мочевой пузырь»).
Синдром конуса спинного мозга (S3 и более дистальные сегменты) характеризуется отсутствием параличей (при изолированном поражении конуса); наличием седловидной анестезии, вялым параличом мочевого пузыря и параличом анального сфинктера, отсутствием анального и бульбо-кавернозного рефлексов; сухожильные рефлексы сохранны; отсутствуют пирамидные знаки.
Заболевания, вызывающие повреждения лишь на одной половине спинного мозга, приводят к известному синдрому Броун-Секара (Вrown-Sequard), который здесь детально не обсуждается (в большинстве случаев встречаются неполные варианты синдрома Броун-Секара).
При медленно развивающихся поражениях грудного и шейного отдела возможно развитие синдрома спинального автоматизма с защитными рефлексами, что может быть использовано для определения нижней границы спинального процесса, например, опухоли.
Основные причины неполного (частичного) поперечного поражения:
- Окклюзия передней спинальной артерии.
- Патология позвонков (позвоночника).
- Экстрамедуллярная и интрамедуллярная опухоль (исходящая из ткани позвоночника, метастазы, саркома, глиома, спинальная ангиома, эпендимома, менингиома, невринома).
- Неопухолевая компрессия (грыжа межпозвонкового диска, эпидуральный абсцесс, эпидуральное кровоизлияние (гематома), поясничный стеноз.
- Миелит, эпидурит, абсцесс, демиелинизирующие заболевания.
- Радиационная миелопатия.
- Травма с ушибом спинного мозга (контузия) и поздняя травматическая компрессия спинного мозга.
Окклюзия передней спинальной артерии
Передняя спинальная артерия, идущая вдоль вентральной поверхности спинного мозга, кровоснабжает передние две трети спинного мозга посредством многочисленных бороздчато-коммисуральных артерий, входящих в спинной мозг в вентродорзальном направлении. Эти артерии кровоснабжают передние и боковые рога спинного мозга, спиноталамические, передние кортикоспинальные и, что особенно важно, латеральные кортикоспинальные тракты.
Важнейшим моментом является невовлеченность задних канатиков и задних рогов. Исходя из данных анатомических соотношений, синдром передней спинальной артерии (идентичный синдрому центрального спинального поражения) представлен следующими симптомами): центральный нижний парапарез (иногда монопарез ноги), который в острой фазе заболевания может быть вялым (спинальный шок) с арефлексией, но затем, спустя несколько недель, происходит постепенное повышение мышечного тонуса по спастическому типу, развивается гиперрефлексия, клонусы, симптом Бабинского, задержка мочеиспускания, которая постепенно переходит в недержание мочи (гиперрефлекторный мочевой пузырь) снижение болевой и потеря температурной чувствительности. В отличие от нарушенной болевой и температурной чувствительности, тактильная чувствительность и способность локализовать раздражитель сохраннны, это же касается вибрационной чувствительности. Нередко наблюдают корешковые боли, соответствующие верхнему уровню поражения. Иногда инфаркту спинного мозга предшествуют транзиторные ишемические спинальные атаки.
Причиной окклюзии может быть эмболия или локальный атеросклеротический процесс. Реже причиной спинального инфаркта становятся системные болезни (например, узелковый периартериит). Болезнь начинается остро. Неполное поперечное поражение спинного мозга возникает на нижнем шейном или грудном уровнях, где в переднюю спинальную артерию впадают крупные питающие сосуды. Возраст пациентов преимущественно пожилой (но не всегда). Выявляются признаки распространенного атеросклероза. При рентгенологическом исследовании отклонений нет. Ликвор не изменен. Иногда, как и при церебральном инсульте, повышен гематокрит.
Инфаркт задней спинальной артерии не даёт картины поперечного поражения спинного мозга.
Редкая причина синдрома компрессии спинного мозга – венозный инфаркт.
Компрессия спинного мозга может быть вызвана патологией позвоночника, (опухоль,спондилит, пролапс межпозвонкового диска) при которой происходит внедрение дисторофически измененных тканей позвонка, неопластической или воспалительной ткани в спинномозговой канал. В анамнезе могут быть указания на корешковые боли на уровне поражения, предшествовавшие острому развитию симптомов, однако такая информация может отсутствовать. Довольно часто синдром неполного поперечного поражения спинного мозга развивается без каких-либо предвестников. При неврологическом обследовании можно лишь примерно определить уровень поражения. На неврологическое обследование, в основном, можно полагаться при определении поперечного характера поражения, а не уровня поражения спинного мозга. Причина этого – так называемое эксцентрическое расположение длинных восходящих и нисходящих волокон. Любой очаг, воздействующий на спинной мозг в направлении снаружи кнутри, в первую очередь будет оказывать воздействие на эти длинные волокна, поэтому первые клинические проявления обычно возникают в анатомических областях, локализованных ниже уровня локализации самого очага поражения.
Определенную полезную информацию можно получить при лабораторных исследованиях (например, СОЭ). Другие нужные диагностические тесты в момент поступления пациента могут быть недоступны (например, исследование показателей метаболизма костной ткани).
Для уточнения диагноза необходимы дополнительные исследования. Традиционными методами являются рентгенография и нейровизуализация в режиме визуализации костей, позволяющие выявить деструктивные изменения позвонков вследствие локального воздействия на них новообразования или воспалительного процесса. В случае отсутствия изменений при рентгенографии или нейровизуализации диагностически ценным оказывается сцинтиграфия позвоночника. Сцинтиграфическое исследование выполняет роль поискового метода, когда уровень поражения позвоночного столба установить не удается. При определении уровня поражения о степени компрессии спинного мозга и экстраспинальном воздействии судят по результатам миелографии в сочетании с КТ.
Экстрамедуллярная или интрамедуллярная опухоль
Для выявлении экстрамедуллярных интрадуральных объемных процессов наиболее информативна миелография в сочетании с КТ или МРТ Позвоночный столб в таких случаях часто интактен, в то же время имеется компрессия спинного мозга. Преимуществом миелографии является ее способность хорошо визуализировать локализацию патологического процесса, кроме того, одновременно можно взять ликвор для исследования и получить диагностически ценную информацию. Спектр экстрамедуллярных патологических процессов широк: от невриномы или менингиомы (обычно расположенных на заднебоковой поверхности спинного мозга и требующих хирургического вмешательства) до лимфомы, которая лучше поддается лучевой терапии, и арахноидальной кисты.
Интрамедуллярные опухоли спинного мозга встречаются редко. На передний план в клинической картине выходит не боль, а парестезии, парапарез и нарушения мочеиспускания. При такой симптоматике, если вообще возникают предположения о неврологической патологии, то подозревают в первую очередь спинальную форму рассеянного склероза. Однако ни многоочаговости, ни течения с обострениями и ремиссиями при данном состоянии нет. Прогрессирующее течение спинальной патологии с вовлечением разных систем (чувствительной, двигательной, вегетативной) должно быть основанием для поиска объемного процесса.
Неопухолевая компрессия спинного мозга
Выпадение грыжи межпозвонкового диска на шейном уровне обычно ведет к синдрому Броун-Секара, но возможно формирование и синдрома передней спинальной артерии. Для выпадения грыжи не требуется какого-либо экстраординарного воздействия: в большинстве случаев это происходит в совершенно непримечательных ситуациях, например – при потягивании (вытягивании рук) в положении лежа на спине. Среди дополнительных методов исследования методом выбора является нейровизуализация.
Эпидуральный абсцесс характеризуется синдромом неполного поперечного поражения спинного мозга прогредиентного характера: локальная, почти нестерпимая боль и напряженность заинтересованной части позвоночного столба; локальная болезненность; и воспалительные изменения крови. В данной ситуации, времени для проведения дополнительных исследований нет, за исключением рентгенографии и миелографии. Необходимо срочное хирургическое вмешательство.
Эпидурит требует дифференциального диагноза с миелитом. Решающее диагностическое значение имеет МРТ или миелография. Поясничная пункция при подозрении на эпидурит абсолютно противопоказана.
Острое развитие синдрома поперечного поражения спинного мозга у пациента, получающего антикоагулянты, наиболее вероятно обусловлено кровоизлиянием в эпидуральное пространство (эпидуральная гематома). Таким пациентам следует немедленно вводить антагонисты антикоагулянтов, поскольку в данной ситуации необходимы проведение нейровизуализационных исследований и миелографии и срочное хирургическое вмешательство.
Миелит и рассеянный склероз
Более или менее полное поперечное поражение спинного мозга происходит при воспалительном (вирусный, паранепластический, демиелинизирующий, некротизирующий, поствакцинальный, микоплазматический, сифилитический, туберкулёзный, саркоидозный, идиопатический миелит) процессе в спинном мозге. Иными словами возможна как вирусная так и иная этиология миелита; часто он возникает как постинфекционная иммунная реакция, проявляющаяся в виде многоочаговой перивенозной демиелинизации. Это состояние иногда не просто дифференцировать от рассеянного склероза. Характерным знаком последнего является синдром атактического парапареза. Однако атактический синдром в острой стадии может отсутствовать.
Миелит возникает остро или подостро, нередко на фоне общеинфекционных симптомов. Появляются боли и парестезии в зоне иннервации поражённых корешков; к ним присоединяются тетраплегия или нижняя параплегия (парапарез), которые в остром периоде носят вялый характер. Характерны нарушения функций тазовых органов, трофические расстройства (пролежни). Функции задних столбов нарушаются не всегда.
Уточнение этиологии миелита требует комплекса клинических и параклинических исследований, включая исследование ликвора, МРТ спинного мозга, вызванные потенциалы разной модальности (в том числе зрительные), серологическую диагностику вирусной инфекции, в том числе ВИЧ-инфекции. Примерно в половине случаев изолированного воспаления спинного мозга причину выявить не удаётся.
Радиационная миелопатия
Радиационная миелопатия может развиваться отсроченно (через 6-15 месяцев) после радиационной терапии опухолей в области грудной клетки и шеи. Периферические нервы более устойчивы к этому повреждению. Постепенно появляются парестезии и дизестезии в стопах и феномен Лермитта; затем развивается слабость в одной или обеих ногах с пирамидными знаками и симптомами вовлечения спиноталамических трактов. Имеет место картина поперечной миелопатии или синдрома Броун-Секара. Ликвор не обнаруживает заметных отклонений от нормы, за исключением лёгкого увеличения содержания белка. МРТ помогает увидеть сосудистые очаги пониженной плотности в паренхиме спинного мозга.
Спинальная травма и поздняя травматическая компрессия спинного мозга
Диагностика острой травмы спинного мозга трудностей не вызывает, так как имеется соответствующая анамнестическая информация. Если же травма произошла много лет назад, то пациент может забыть сообщить о ней врачу, поскольку не подозревает, что эта травма может быть причиной имеющейся прогрессирующей спинальной симптоматики. Поэтому, хроническую сосудистую миелопатию вследствие компрессионного повреждения позвонка без помощи рентгенографии диагностировать может быть нелегко.
Другие (редкие) причины синдрома компрессии спинного мозга: рубцово-спаечные процессы, гематомиелия, гематоррахис, спинальный сифилис (гумма), цистициркоз, кисты.
Источник
