Синдром позвоночной артерии при шейном остеохондрозе беременным
Беременность и остеохондроз
Во время беременности в организме женщины происходят физиологические изменения, которые влекут за собой усиление нагрузки на все системы и органы.
Это приводит к появлению различных заболеваний, развитию патологий и осложнений, даже если до зачатия плода женщину не беспокоили проблемы со здоровьем.
Особенно «страдает» позвоночник, поэтому остеохондроз у беременных встречается довольно часто.
Что такое остеохондроз? ↑
Остеохондроз – заболевание позвоночника, вызванное деформацией и дистрофией, истончением межпозвоночных дисков и связанное с клювовидным разрастанием позвонков.
Потеря межпозвонковыми дисками эластичности и формы, их деформация приводят к тому, что расстояние между позвонками сокращается, происходит защемление нервных корешков, что, в свою очередь, вызывает острые болевые ощущения.
Кроме того, из-за сдавливания происходит и нарушение кровообращения.
Чаще всего остеохондроз поражает пояснично-крестцовый отдел (на него приходится максимальная нагрузка), реже – шейный и грудной.
Причины развития заболевания ↑
Проблемы с позвоночником у женщины могут возникнуть и до беременности.
Как правило, факторами риска являются:
- неправильная осанка и ходьба;
- плоскостопие;
- постоянное ношение каблуков;
- низкая двигательная активность и сидячий образ жизни;
- врожденные дефекты позвоночника, генетическая предрасположенность;
- избыточный вес и неправильное питание;
- травмы и микротравмы спины;
- гормональные нарушения, изменения метаболизма, состава крови;
- заболевания суставов позвоночника (болезнь Бехтерева, ревматоидный артрит), искривления позвоночника и воспалительные процессы;
- возрастные изменения, вызывающие потерю подвижности и эластичности дисков и позвонков;
- стрессы, хронический недосып;
- сильная физическая нагрузка, ношение тяжестей;
- переохлаждение и т.д.
Во время вынашивания ребенка к возможным причинам развития данного заболевания дополнительно относят:
- наличие проблем с позвоночником до беременности;
- увеличение нагрузки на позвоночный столб из-за увеличения веса и давления матки на другие органы;
- смещение центра тяжести тела и неравномерную нагрузку на позвоночник;
- изменение гормонального фона и обмена веществ;
- резкое изменение привычного образа жизни;
- интоксикации, инфекции;
- недостаточное количество витаминов и микроэлементов в организме (особенно дефицит, вызванный интенсивным ростом плода в последнем триместре).
Симптомы ↑
При беременности наиболее часто страдают шейный и поясничный отделы позвоночника. Увеличивается нагрузка и на грудной отдел.
Если шейный остеохондроз
Симптоматика остеохондроза шейного отдела отличается от проявления болезни в грудном и поясничном отделах.
Это объясняется особенностью строения шейных позвонков. Их размеры значительно меньше, а подвижность – выше.
Кроме того, через шею проходит позвоночная артерия, которая снабжает кровью мозг, множество сосудов и нервных волокон.
Любое смещение шейных позвонков вызывает сдавливание нервов и сосудов, спинного мозга.
Остеохондроз шейного отдела позвоночника может привести к инвалидности.
К основным симптомам относят:
- Синдром позвоночной артерии. Проявляется в сильной головной боли, головокружениях, появлении шума в ушах, расстройствах зрения. Опасное последствие – нарушение кровообращения в мозге;
- Корешковый синдром. Связан со сдавливанием, защемлением нервных корешков. Проявляется в болевых ощущениях, которые распространяются на шею, плечевой пояс, предплечья, кисти и пальцы. Иногда наблюдается снижение чувствительности кожных покровов в области рук.
- Кардиальный синдром. Выражается в болях в области сердца, шеи и лопаток. Характерным является усиление боли при поворотах головы, чихании, кашле и т.д.
- Иирритативно-рефлекторный синдром. При остеохондрозе шейного отдела могут возникать «прострелы» – резкие сильные болевые ощущения, отдающие в область шеи, затылка, плеч, предплечий или грудной клетки. Кроме того, нередко ощущаются пульсирующие периодичные боли в области между головой и шеей.
Опасность шейного остеохондроза — в скачках давления, потерях сознания, появлении мигреней, вегето-сосудистой дистонии, гипертонии и подобных им состояниях.
Если грудной
Грудной отдел позвоночника наименее подвижен и хорошо защищен мышечным корсетом.
Развитие грудного остеохондроза, несмотря на низкую вероятность, ведет к серьезным последствиям:
- межреберной невралгии (сдавливанию и раздражению межреберных нервов); нарушению работы внутренних органов, снижению иммунитета;
- нарушению дыхательной функции.
Прогрессирующий остеохондроз грудного отдела способен нарушить нервную проводимость, обмен веществ в тканях, ведет к интоксикации организма.
Важно вовремя распознать данное заболевание, симптомы которого выражены крайне слабо и могут быть приняты за признаки другой патологии.
Основной признак грудного остеохондроза – болевые ощущения.
Их подразделяют на два вида:
- дорсаго — интенсивные приступообразные боли с последующим ограничением подвижности;
- дорсалгия — длительные слабые болевые ощущения, также сопровождаются ограничением подвижности.
Симптомами остеохондроза грудного отдела являются:
- боль между ребрами при ходьбе;
- боль в груди (особенно, если неприятные ощущения появляются после долгого пребывания в одной позе или физической активности);
- болевые ощущения (тупые, ноющие, жгучие) между лопатками;
- чувство сдавленности («обруч») в грудной клетке;
- болезненность дыхания;
- боль при поднятии рук;
- ограниченная подвижность (особенно трудности при наклоне корпуса);
- шелушение кожи и ломкость ногтей.
Если поясничный
Остеохондроз поясничного отдела позвоночника при беременности проявляется, в основном, сильными болями в области поясницы уже на второй стадии развития заболевания.
Основными симптомами являются:
- люмбаго – резкий «прострел», интенсивные болевые ощущения в пояснице, вызывающие затруднения движений, изменения положения тела;
- люмбалгия – ноющие боли в пояснице. Такой характер боли беременные испытывают чаще всего;
- люмбоишалгия – распространение боли на паховую область, бедра;
- нарушение чувствительности кожных покровов ног;
- спазмы мышц, судорожные спазмы стоп;
- общая слабость;
- ограничение подвижности;
- нарушение потоотделения;
- покалывание, жжение, появление «мурашек» на ногах.
Беременность, частые болевые ощущения заставляют женщину испытывать чувство раздражения и слабости, дискомфорта и упадка сил; у нее нарушается сон, работа мочеполовой системы.
Кроме того, остеохондроз поясничного отдела вызывает нестабильность позвонков. Из-за возросшей нагрузки позвонки смещаются с крестца, а это провоцирует нарушение работы внутренних органов и негативно влияет на развитие плода.
Если вам интересно узнать, по каким причинам, кроме остеохондроза, возникают боли в спине при беременности и как от них избавиться, посмотрите следующее видео.
Видео: причины и методы лечения болей в спине у беременных
Основные методы диагностики ↑
Основной метод диагностики – клинический осмотр.
При возникновении любого дискомфорта, болей в области спины, беременная должна немедленно обратиться за консультацией к врачу-терапевту, который проведет первичное обследование и направит женщину к более узким специалистам (рефлексотерапевту, физиотерапевту, невропатологу, неврологу, хирургу, ортопеду и т.д.).
Перед прохождением любого курса процедур или лечения необходимо проконсультироваться у гинеколога, который подтвердит безопасность манипуляций для плода и матери.
Диагностика остеохондроза при беременности начинается со сбора анамнеза (данных о состоянии и ощущениях, наличии заболеваний, патологий, условиях жизни, аллергических реакциях и т.д.).
На этом этапе выясняют локализацию болевых ощущений, характер боли и интенсивность, врач обращает внимание на физиологические изгибы позвоночника, изучает изменение рефлексов.
При визуальном осмотре обращают внимание и на другие признаки (например, при остеохондрозе пояснично-крестцового отдела):
- на асимметрию ягодичных складок, линии тазового пояса;
- смещение одной ягодицы вниз;
- искажение крестцового ромба Михаэлиса;
- проводят пальпацию копчика и т.д.
Основной метод диагностики остеохондроза – магнитно-резонансная томография – при беременности запрещена в связи с воздействием магнитного поля. Проведение компьютерной томографии при беременности также не рекомендуется.
Чем лечить? ↑
Сложность протекания остеохондроза при беременности в том, что женщине противопоказаны многие препараты, а процедуры способны навредить плоду, спровоцировать преждевременные роды, выкидыш и т.д.
Что делать во время обострения?
Снять болевые ощущения во время приступа остеохондроза поможет теплый душ или теплая непродолжительная ванна. Релаксации мышц можно достичь благодаря легкому массажу. Для этого в положении сидя или лежа на боку следует массировать спину вдоль позвоночника.
После оказания первых мер помощи стоит обратиться к врачу-невропатологу, который поможет справиться с обострением остеохондроза.
Медикаментозное лечение
Во время беременности противопоказаны многие препараты, поэтому медикаментозное лечение беременности практически исключается.
Применение любых медикаментов должно проводиться после консультации с гинекологом, невропатологом, терапевтом.
Во время беременности относительно безопасным для плода считается диклофенак натрия. В случае крайней необходимости его могут назначать в 1-2 триместрах.
На последних сроках беременности и в период лактации от употребления лекарства необходимо отказаться.
Возможно использование медикаментов внешнего воздействия (например, подойдет мазь, в противопоказаниях которой не указана беременность).
Самостоятельность беременной при выборе лекарства может навредить плоду, отразиться на его развитии и здоровье.
Обязательным условием при болях в позвоночнике у беременных является употребление специального комплекса витаминов, который восполняет недостаток, например, в кальции.
Лечебная физкультура
Специально разработанный комплекс упражнений поможет безопасно снять нагрузку с позвоночника и болевые ощущения, нормализовать кровообращение и обмен веществ.
Подобрать упражнения для беременной поможет врач-гинеколог и терапевт, исходя из состояния женщины и плода, ее самочувствия.
Полезными будут:
- упражнение «Кошечка»: стоя на четвереньках, необходимо медленно прогибать вниз и выгибать спину вверх. Дополнительно стоит делать движения головой, вращать шеей по кругу и в стороны;
- упражнение «Рыбка»: сидя на ногах, беременная медленно отклоняется назад, делает несколько вдохов и выдохов, после чего осторожно поднимается;
- упражнение «Скрутки»: В положении стоя необходимо делать медленные повороты туловищем в разные стороны поочередно. При этом можно помогать себе руками, тянуть противоположную руку в сторону поворота. Резких махов и движений нужно избегать;
- круговые вращения плечами.
Такие физические упражнения лучше делать с утра, чтобы вызывать прилив энергии. Длительность каждого упражнения (или подхода, в зависимости от индивидуальной программы занятий) не должна превышать 30 секунд.
Многие упражнения для беременных заимствованы из йоги. Существуют специальные занятия – фитнес, аэробика для беременных, гимнастика и йога – позволяющие будущим мамам поддерживать фигуру и мышцы в тонусе, обеспечивая, таким образом, профилактику многих заболеваний позвоночника.
Упражнения при шейном остеохондрозе:
- Беременная садится, спина прямая, голова запрокинута назад. Поочередно стоит пытаться дотянуться левым ухом до левого плеча, правым ухом – до правого. Количество повторов в каждую сторону – 5 раз.
- Положить ладонь на лоб, давить лбом на ладонь, пытаясь побороть сопротивление. В таком положении нужно задержаться на 5 секунд, затем расслабиться. Количество повторений – 3 раза. Похожее упражнение подразумевает давление затылка на ладонь (руки сложить на затылке).
- Девушка садится прямо, запрокидывает голову назад. Борясь с напряжением, опускает голову вниз и прижимает подбородок к груди. Количество повторений – 5 раз.
- Беременная садится прямо, приподнимает подборок, при этом смотрит прямо. Затем медленно поворачивает голову вправо и влево, не напрягая мышцы. Количество подходов – 5 раз.
Упражнения при грудном остеохондрозе:
- В положении стоя, опустив руки по швам, делать вдох. На выходе руки поднимаются вверх.
- В положении сидя беременная прогибает спину и выпрямляет ее обратно.
- Заведя руки за голову, сделать вдох и максимально прогнуться назад 3-5 раз.
Видео: гимнастика для беременных
Народные средства
Народная медицина способна как помочь, так и навредить беременной и плоду при остеохондрозе.
Наиболее безопасными являются согревающие компрессы при шейном остеохондрозе.
Готовя компресс, необходимо учитывать, нет ли у женщины аллергии на определенные вещества. Так, примером рецепта от шейного остеохондроза является компресс из салфетки, ваты, любого кусочка ткани, смоченный в теплом отваре листьев лопуха, корня одуванчика, зверобоя, петрушки и т.д.
Наложив на шейный отдел такую основу, следует укутать ее целлофановым пакетом и накрыть теплым полотенцем. Длительность компресса – около 20 минут.
Лечение шейного остеохондроза при беременности на ранних стадиях происходит и при помощи прогревания мешочком с песком, перцовым пластырем.
Лечить грудной и поясничный остеохондроз таким способом нельзя.
Повышение температуры и воздействие активных веществ может отрицательно сказаться на состоянии плода.
Мануальная терапия
Мануальная терапия при беременности – спорный вопрос в медицинской среде.
Большинство считает, что использовать такой метод лечения и профилактики остеохондроза при беременности нельзя, другие придерживаются мнения, что легкие мануальные процедуры способны облегчить болевые ощущения и являются более безопасными, чем народная медицина.
Опасения врачей вызывает повышение вероятности преждевременных родов.
Впрочем, сторонники мануальной терапии при беременности утверждают, что такие процедуры позволят снять гипертонус ягодичных и подвздошных мышц, который может послужить причиной прерывания беременности.
Видео: применение мягких методов мануальной терапии при беременности
Ортопедические приспособления
Снять нагрузку на позвоночник позволяет использование пояса-бандажа, который поддерживает живот, и ортопедической обуви. В отдельных случаях практикуют ношение ортопедического корсета, который поддерживает и фиксирует кости и суставы таза.
Используют и ортопедические подушки для беременных, подкладывая их под живот, во время сна под бок, под спину в положении сидя.
Фото: подушка для беременных
Комплексная тренировка мышц и укрепление связок позвоночного столба, исправление осанки у беременных достигается за счет занятий на тренажере «Свинг-машина».
Меры профилактики ↑
Если есть проблемы со спиной, вылечить их лучше до беременности.
Для того чтобы предотвратить развитие заболевания в период вынашивания ребенка рекомендуется:
- избегать стрессов, физического переутомления;
- заниматься лечебной физкультурой, плаваньем (если нет противопоказаний);
- соблюдать правильный режим питания, употреблять в пищу достаточное количество полезных веществ, витаминов и минералов;
- регулярно носить бандаж и другие поддерживающие ортопедические приспособления;
Фото: бандаж для беременных
Таким образом, беременность при остеохондрозе нередко омрачает приятное время ожидания появления малыша на свет.
Во избежание этого перед зачатием плода рекомендуется посетить врача-ортопеда, терапевта и невропатолога.
Комплексное лечение практически невозможно, а значит, эффективность мер значительно снижается. Соблюдая все предписания врачей и прислушиваясь к своему организму, можно снять болевые ощущения и провести профилактику развития остеохондроза.
Источник статьи: https://proinfospine.ru/osteohondroz-pri-beremennosti-sheynyy-poyasnichnogo-i-grudnogo-otdela-pozvonochnika-chem-lechit-obostrenie-simptomy.html
Источник
Нарушения кровообращения в церебральных структурах не всегда имеет атеросклеротическое происхождение.
Но примерно в 20% случаев обнаруживается механическая причина патологического процесса, которая не всегда очевидна, потому и внимания на нее не обращают до определенного момента.
Основной причиной расстройства мозгового кровотока в таком случае выступает заболевание опорно-двигательного аппарата — остеохондроз. Также возможны варианты с сопутствующими нарушениями, например, грыжами шейного отдела позвоночника.
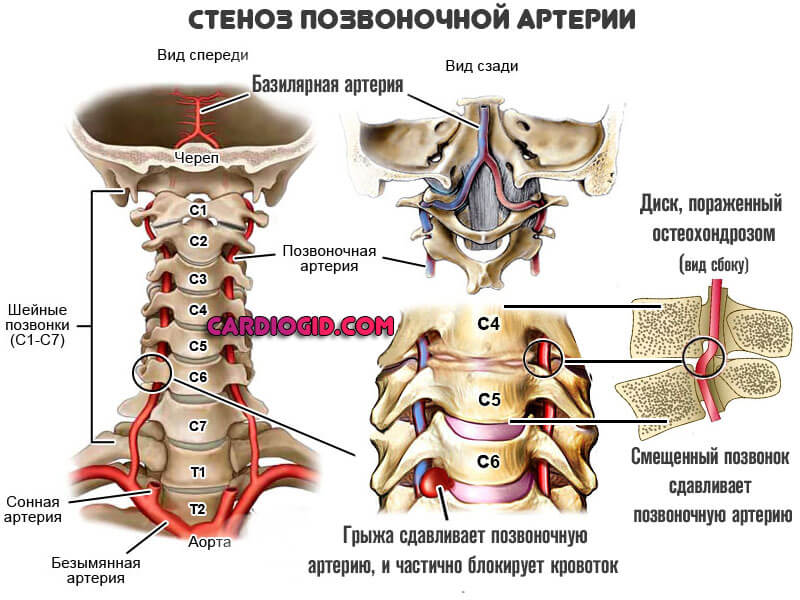
Суть отклонения всегда примерно одинакова. Наблюдается компрессия позвоночной артерии, ее сдавливание, механическое сужение.
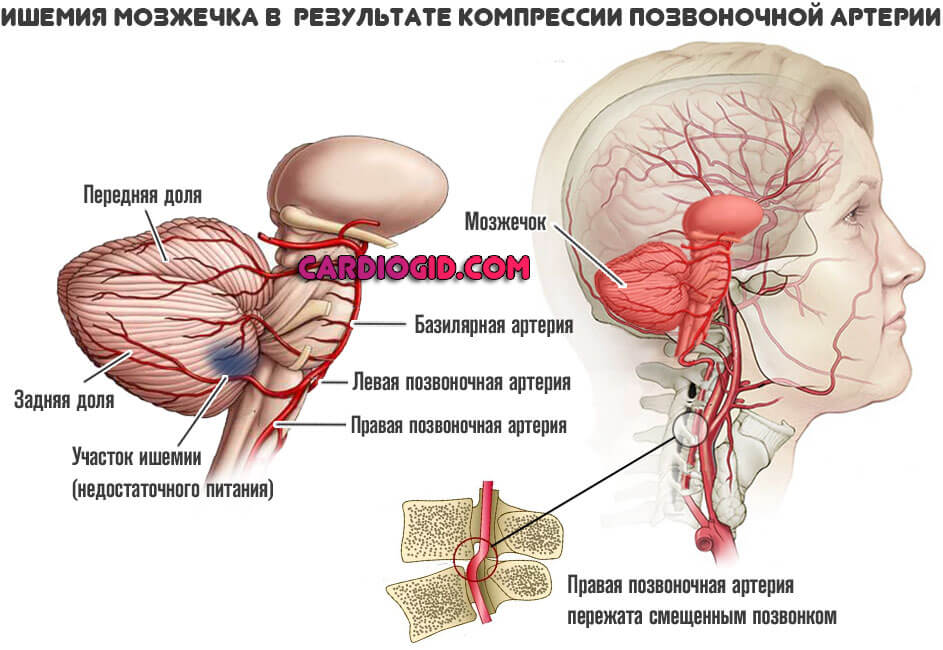
Далее интенсивность движения крови по этому сосуду падает, наступает ишемия (недостаточное питание) затылочной доли, экстрапирамидной системы, представленной мозжечком.
По мере прогрессирования синдрома возможны более обширные поражения головного мозга, транзиторные ишемические атаки, инсульт.
Потому медлить с диагностикой и терапией патологического процесса категорически воспрещается, если нет желания пополнить печальную статистику.
Механизм развития
В основе синдрома позвоночной артерии (сокращенно СПА) лежит сужение (стеноз) просвета этого сосуда в результате сдавливания мышцами, костными выростами (остеофитами) и грыжевыми выпячиваниями.
Независимо от исходного фактора, следствие всегда идентично.

Наступает компрессия артерии, далее просвет ее сужается, интенсивность кровотока падает.
Отсюда нарушение питания церебральных структур в области затылочной доли, мозжечка, отвечающих за обработку зрительной информации и координацию движений соответственно.
На начальных стадиях, при относительно вялом течении расстройства, все ограничивается минимальными признаками на фоне болей в шее.
При более сложных формах возможны транзиторные ишемические атаки и полноценные инсульты, разной обширности с вероятностью летального исхода.
Идеальный вариант — начать лечение в первые 2-3 месяца от старта синдрома ПА. В таком случае есть шансы на полное излечение. Затем возможности пропорционально ушедшему времени падают.
Причины
Факторы развития патологического процесса разнородны. Обычно они имеют ортопедическое происхождение, сопряжены с заболеваниями опорно-двигательного аппарата.
- Остеохондроз. Основной виновник рассматриваемого состояния. Представляет собой хроническое воспалительное дегенеративно-дистрофическое заболевание, приводящее к разрушению костных структур.
- Артрит, спондилез, спондилоартроз. Типичные нарушения возрастного характера. Часто встречаются у работников физического труда, также у спортсменов, любителей активного отдыха. Парадоксально, но идентичная проблема преследует и тех, кто долго лежит или спит в неудобном положении на низкой подушке.
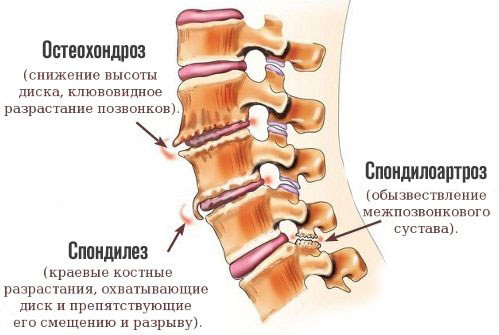
- Грыжи межпозвоночных дисков. Выступают логичным продолжением предыдущего диагноза. Могут развиться спонтанно, остро, в результате травмы, неправильного поворота головы, чрезмерной активности. Не лечатся консервативными методами. Предполагают операцию, но сразу «ложиться под нож» не рекомендуют даже врачи. Это крайняя мера.
- Нарушения тонуса мышц в результате воспалительного процесса или длительного, а то и постоянного неправильного положения головы, напряжения. Возникает у работников офисов, лиц с сидячим образом жизни. Трудно поддается коррекции только через многие годы. На ранних этапах есть все шансы быстро и безболезненно скорректировать отклонение.
- Травмы шеи, сопряженные с нарушением целостности позвоночника. Обычно переломы, хотя возможны и ушибы.
- Врожденные аномалии (Киммерли и прочие). Провоцируют синдром едва ли не с первых дней жизни, однако до определенного момента он находится в фазе компенсации, только затем дает о себе знать.
Наконец, виновником расстройства может быть нестабильность позвоночного столба, обуславливается она, в том числе слабостью мышечного корсета на локальном уровне.
Синдром позвоночной артерии на фоне шейного остеохондроза считается основным вариантом патологического процесса, в практике врачей-неврологов и ортопедов он диагностируется едва ли не в 70% случаев.
Стадии и их симптомы
Клиническая картина синдрома позвоночной артерии представлена значительной группой нарушений.
В основном они связаны с затылочными долями головного мозга и экстрапирамидной системой ,представленной мозжечком.
- Первая отвечает за оценку и интерпретацию визуальных данных, зрительной информации.
- Вторая работает с пространственным аспектом, позволяет координировать движения, ориентироваться.
Всего выделяют три стадии патологического процесса. На каждом клиника будет своей.
Первая стадия или компенсация
Симптомы как таковые отсутствуют вовсе или представлены минимумом неврологических расстройств.
К подобным признакам относится вялая, регулярная головная боль, тошнота, невозможность пространственного ориентирования, слабость, быстрая утомляемость, снижение работоспособности, нарушения зрения.
Однако в большинстве своем латентная фаза протекает вообще без симптомов, что не позволяет вовремя среагировать и обратиться к врачу.
Второй этап — субкомпенсация
Клиническая картина достаточно четкая, чтобы заподозрить неладное. Организм уже не справляется с тем, чтобы обходными путями или с помощью усиления кровотока и повышения уровня давления справиться с проблемой.
Симптоматика включает в себя частые сильные головные боли, тошнота, рвоту, эпизоды потери сознания, усталость, нарушения зрения по типу фотопсий (ярких вспышек), выпадения полей видимости и прочих.
На этом этапе тотальное излечение практически невозможно, но есть все шансы перевести болезнь в ремиссию и забыть о ней на долгие годы или навсегда, при соблюдении рекомендаций специалиста.
Третья стадия — декомпенсация
Сопровождается генерализованными тяжелыми симптомами со стороны центральной нервной системы. Учащаются эпизоды обмороков, головокружения, болей в затылочной области.
Полный перечень признаков не исчерпывается названными выше моментами. Это всего лишь малая доля возможного.
Симтомы постоянной ишемии
Медицинская практика, теория подразделяют симптомы синдрома позвоночной артерии при шейном остеохондрозе более дробно, основываясь на превалирующих комплексах.
Психические расстройства
Представлены группой нарушений поведения и мыслительной активности. Человек становится апатичным, вялым.
Имеет пессимистичный настрой, который доходит до депрессивных отклонений, обнаруживается нежелание что-либо делать, отсутствие удовольствия от привычной работы, увлечений.
Также пациент страдает бессонницей, отказывается от еды.
Синдром Барре-Льеу
Сопровождается шумом в ушах, яркими вспышками перед глазами (фотопсиями), головными болями пульсирующего характера, которые усиливаются при перемене положения тела в пространстве, резком вставании.
Локализация неприятного ощущения — затылок, теменная область.
Обнаруживается так называемый «жест легионера», болевой синдром отдает в лоб и сдавливает череп как обруч или шлем, что и дало название симптому. Головокружение также вероятно.
Дроп-атака
Человек внезапно теряет способность двигаться, наступает временный паралич, шея запрокидывается, мышце воротниковой зоны напрягаются и находятся в гиперкинезе.
Пациент падает. Продолжительность такого эпизода варьируется от пары секунд до минуты, редко более.
Шейная мигрень
Развивается в два этапа.
- Первый — аура. Обычно представлена визуальными отклонениями: резкими вспышками света перед глазами, нарушением поля видимости. Возможна нечеткость речи.
- Затем нарастает головная боль в затылочной области, доходя до максимума спустя несколько минут.
Приступ сохраняется до двух-шести часов и не купируется стандартными подручными средствами.
Транзиторная ишемическая атака
Также называется микроинсультом. По признакам напоминает полноценный некроз церебральных структур.
С учетом локализации в затылочной области, симптомы имеют зрительный характер: мушки в поле видимости, фотопсии-вспышки, туман, выпадение участков, вплоть до полной преходящей двусторонней слепоты.
Также обнаруживается интенсивная головная боль, тошнота, рвота, нарушение ориентации в пространстве (мир буквально кружится), потеря сознания.
Продолжительность эпизода до суток. Затем все спонтанно возвращается на круги своя.
Подробнее о симптомах микроинсульта у женщин читайте в этой статье, а у мужчин — здесь.
Атактический синдром с вестибулярным компонентом
Сопровождается, преимущественно, двигательными расстройствами, обусловленными поражением мозжечка.
Тошнота, головокружение, шаткость походки, невозможность полностью контролировать собственные движения — вот типичные признаки.
Также при оценке объективных показателей обнаруживается падение уровня давления.
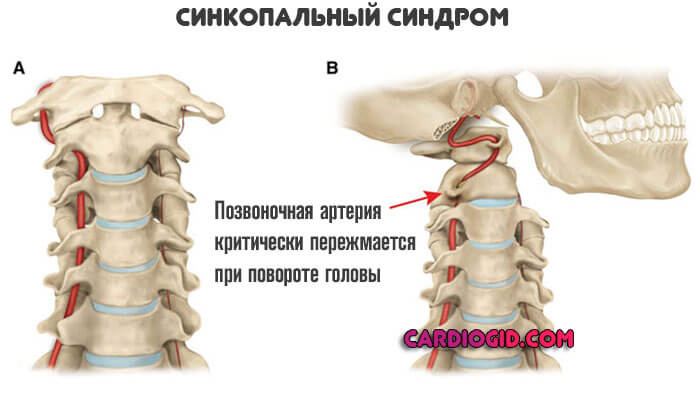
Синкопальный синдром
При повороте головы наступает критическое сужение позвоночной артерии со стороны поражения, что приводит к резкой потере сознания.
Такие эпизоды могут быть неоднократными. То же самое наблюдается при длительном неподвижном сидении в одной позе.
Кохлеовестибулярный синдром
Преимущественно дает слуховые нарушения. Шум в ушах, снижение остроты восприятия звуков. Дополнительно шаткость походки и невозможность управлять движениями.
Офтальмологические проявления
Встречаются, в том числе изолированно. Обнаруживается утомляемость глаз, слезотечение, боли при перемещении взгляда, фотопсии, выпадение участков поля видимости (скотомы).
Вегетативные симптомы
Повышенное потоотделение, приливы, зябкость, прочие варианты.
Изолированно описанные синдромы встречаются довольно редко, потому чаще в практической деятельности врачи обнаруживают сочетания различных симптомов.
Интенсивность таковых определяется как раз стадией синдрома позвоночной артерии.
На ранних этапах нет практически ничего, на позднем — клиника в полном разгаре и видна даже невооруженным глазом.
Диагностика
Проводится в амбулаторных условиях, реже в стационаре. Нужно действовать быстро.
Профильный специалист, ведущий обследование — невролог. Примерный перечень мероприятий:
- Устный опрос на предмет жалоб. Используется для выявления полной клинической картины.
- Сбор анамнеза. Образ жизни, характерные привычки и прочие моменты. Вплоть до семейной истории. Может пролить свет на происхождении расстройства.
- УЗДГ сосудов шеи. Допплерография. По сути это УЗИ, направлена методика на оценку характера и скорости кровотока в позвоночных артериях. Дает много информации о нарушении, позволяет его стадировать.
- Дуплексное сканирование головного мозга. Преследует те же цели. Задача — обнаружить качество трофики церебральных структур.
- Рентгенография шейного отдела позвоночника. Используется для выявления собственно ортопедических проблем. Визуализирует костные ткани. Считается рутинной методикой, потому дает минимум информации и требует высокой квалификации, как ассистента, так и самого врача.
- МРТ. Назначается для диагностики заболеваний и аномалий, затрагивающих позвоночник. Золотой стандарт в неврологической практике.
В системе этого достаточно. На основании данных можно назначать терапевтический курс.
Лечение
На ранних этапах практикуются консервативные методики. Только при неэффективности прибегают к оперативным.
Медикаментозное
Применяются препараты нескольких групп:
- Противовоспалительные нестероидного происхождения. Кеторолак, Диклофенак, Нимесулид и прочие. Снимает болевой синдром и дискомфортные ощущения. Купирует отечность. Используется в рамках симптоматического воздействия.
- Средства для нормализации артериального кровотока. Пентоксифиллин, Винпоцетин и прочие. По назначению специалиста.
- Лекарства для восстановления венозной деятельности. В основном используется Троксерутин.
- Протекторы. Защищают нервные ткани от деструкции и окисления. Пирацетам, Мексидол, Милдронат
Длительность терапии — около 3-6 месяцев. Затем курс пересматривают и переходят на поддерживающие препараты.
Физиотерапия
Назначается по окончании острого периода. Практикуется несколько методик.
Прогревание показано при несептических воспалительных процессах по прошествии критической фазы.
Назначается с осторожностью. Также используют УВЧ и магнитотерапию. Указанная группа методик не работает изолированно — требуется поддержка препаратами.
Массаж
Назначается редко и с большой осторожностью. В основном при незапущенном остеохондрозе или при мышечных спазмах, патологиях.
На фоне грыж и аномалий делать его категорически воспрещается. Возможна компрессия спинного мозга и выраженный паралич.
Потребуется операция, которая далеко не всегда дает качественный эффект.
Упражнения
Лечебная физкультура — следующий шаг. Гимнастика под контролем профильного специалиста по ЛФК, назначается в рамках реабилитации, после восстановления нормального кровотока.
Также может навредить, если имеют место сложные проблемы, вроде грыж, нестабильности.
Потому к вопросу подходят индивидуально. Программа также разрабатывается под конкретного больного или же адаптируется уже готовая.
Стандартный набор включает в себя такие упражнения при синдроме позвоночной артерии:
- Повороты головы круговые. 5 раз в обе стороны.
- Движения вправо-влево. 5-6 раз.
- Запрокидывания и наклоны. То же количество.
- Полное расслабление с последующим резким напряжением мускулатуры. 10 раз.
Также практикуется методика, при которой руку кладут на лоб, затем с силой давят. Голова же противодействует, надавливая на ладонь. Такое упражнение выполняют в 4 вариантах (по разным сторонам головы).
В рамках лечебной физкультуры показано исключение избыточной активности, но и гиподинамия не приносит пользы. Не помешает хотя бы час-два пеших прогулок в течение дня.
Хирургические методы
Практикуются в последнюю очередь. Суть заключается в устранении патогенного фактора.
Обычно это протезирование позвоночных дисков, создание искусственных поддерживающих структур.
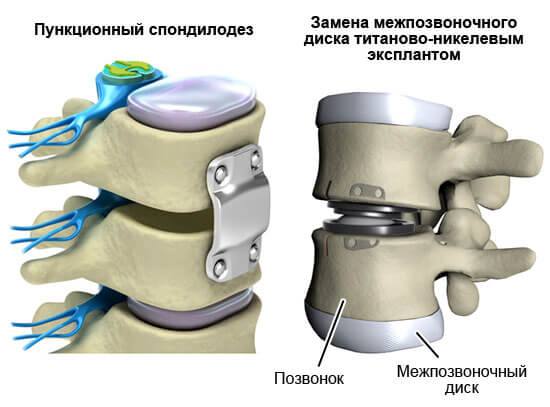
Речь идет о крайней мере, потому врачи до последнего момента оттягивают такое мероприятие.
Прогноз
Полное излечение синдрома позвоночной артерии в принципе невозможно.
Шансы на это есть только на первом этапе и то не всегда. Потому как быстро нарастают необратимые изменения опорно-двигательного аппарата, коррекции они не поддаются.
Однако лечение синдрома позвоночной артерии при шейном остеохондрозе предоставляет возможность избавиться от симптомов и функциональных нарушений кровотока, успеха получается добиться в 70% случаев, на ранних стадиях вероятность определяется числом в 95%. Декомпенсация ассоциирована с 45-50%.
Гибель больных — явление сравнительно редкое. В основном она обусловлена губительными результатами течения не леченного патологического процесса.
Возможные осложнения
Среди ключевых и распространенных:
- Инсульт. Острое нарушение питания головного мозга. Быстро приводит к инвалидности или смерти от неврологического дефицита, дисфункции внутренних органов.
- Сосудистая деменция. Напоминает болезнь Альцгеймера, но потенциально обратима.
- Закономерным исходом выступает утрата работоспособности, возможности обслуживать себя в быту, смерть. К счастью, при своевременном лечении они так и остаются теоретическими выкладками.
Подытожим
Синдром позвоночной артерии — сложный комплексный патологический процесс ортопедического и сосудистого генеза.
Требует срочного лечения, потому как имеет серьезный прогноз без квалифицированной помощи. Симптоматика обширна, что порой путает врачей и самих пациентов.
Диагностика расставляет необходимые акценты. Главное не упустить момент. В таком случае удастся достичь качественного результата.
Источник
