Синдром ротора и синдром дабина джонсона
Синдром Дабина-Джонсона — это хроническое наследственное заболевание, которое характеризуется нарушением выделения билирубина из гепатоцитов в желчь. Основное клиническое проявление — интермиттирующая желтуха. Для болезни также характерны диспепсические расстройства, снижение аппетита и ухудшение общего самочувствия. Диагностика синдрома Дабина-Джонсона включает биохимические анализы крови и мочи, бромсульфалеиновую пробу, инструментальные методики (УЗИ, лапароскопию, биопсию печени). Лечение предполагает коррекцию образа жизни, назначение щадящей диеты. При необходимости используют желчегонные препараты и другие лекарственные средства.
Общие сведения
Синдром имеет несколько синонимов — энзимопатическая желтуха, генетически обусловленный пигментный гепатоз. Нозологическая форма названа в честь двух американских ученых — И.Н. Дабина и Ф.Б. Джонсона, описавших синдром в 1954 году. Это редкое заболевание, в 70% проявляющееся в молодом возрасте. В основном синдром Дабина-Джонсона наблюдается у жителей Среднего Востока. Наибольшая частота встречаемости среди иранских евреев — 1 случай на 1300 населения. У 60% больных патология сопровождается снижением активности факторов коагуляции и кровотечениями. Заболеваемость не зависит от пола.

Синдром Дабина-Джонсона
Причины
Синдром имеет генетическую природу, характеризуется аутосомно-рецессивным путем наследования. Среди родственников болезнь может проявляться как у мужчин, так и у женщин, повторяется через 1-2 поколения. Наследственный дефект представлен мутацией в нуклеотидной последовательности, обеспечивающей кодирование белка MRP2. Этот протеин отвечает за экскрецию (выделение) конъюгированного билирубина и органических анионов в желчные ходы.
Патогенез
Вследствие дисфункции АТФ-зависимой транспортной системы канальцев желчь не проходит в желчные капилляры, из-за чего билирубин накапливается в печеночных тканях. Длительно существующий синдром сопровождается обратными биохимическими реакциями: избыточное количество прямого билирубина освобождается от глюкуроновой кислоты. Полученный непрямой билирубин также проникает в кровоток, обуславливает токсическое действие на нервную систему.
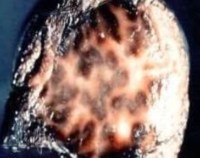
Нарушается выделение активных метаболитов эпинефрина (триптофана, тирозина). Как следствие, в печени накапливаются меланиноподобные пигменты, расположенные в лизосомах гепатоцитов. При макроскопическом исследовании в печеночной паренхиме видны множественные темные пятна — так называемая «шоколадная печень». При исследовании образцов под микроскопом наблюдаются скопления пигментных зерен большей частью в центре долек.
Симптомы
Обычно манифестация синдрома Дабина-Джонсона происходит в 20-30-летнем возрасте, хотя первые характерные признаки появляются уже у подростков. Крайне редко заболевание выявляется у детей. У женщин с бессимптомным течением энзимопатической желтухи клинический дебют болезни могут спровоцировать наступление беременности или прием контрацептивных средств.
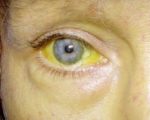
Основный симптом заболевания — желтуха, не сопровождаемая кожным зудом. Сначала возникает желтушность склер и слизистых оболочек, затем кожа также приобретает желтушный оттенок. Желтуху могут усиливать изнурительные физнагрузки, стрессовые ситуации, интеркуррентные инфекции. Как правило, желтушные периоды сменяются безжелтушными, хотя у ряда пациентов иктеричность кожи сохраняется постоянно.
Синдром периодически обостряется. Пациент жалуется на сильные боли справа в подреберье, реже — в околопупочной области. Иногда боль отдает в правое плечо или лопатку. Болевой синдром может быть настолько интенсивным, что напоминает печеночную колику. Одновременно с болью беспокоят тошнота, горечь во рту. Изредка бывает рвота, которая не приносит облегчения. Общая интоксикация проявляется повышенной утомляемостью, сонливостью, снижением аппетита.
Осложнения
Синдром Дабина-Джонсона отличается доброкачественным течением и при правильном лечении не вызывает неприятных последствий. Частое осложнение при длительно протекающем заболевании — воспалительные процессы в желчном пузыре и протоках. Воспаление может переходить и на печеночную паренхиму, вызывая холестатический гепатит. При наличии этих патологий желтуха у больных синдромом Дабина-Джонсона становится постоянной.
При присоединении бактериальной инфекции может возникать эмпиема желчного пузыря и гнойный холангит, которые при неблагоприятных условиях трансформируются в ограниченный перитонит. У пожилых людей наследственный пигментный синдром провоцирует появление фиброзных изменений в печеночных дольках. В результате снижается функциональная активность печени. Вследствие нарушения синтеза факторов свертывания крови возрастает риск кровотечений.
Диагностика
При физикальном обследовании пациентов врач-гастроэнтеролог или гепатолог пальпирует выступающий на несколько сантиметров из-под реберной дуги край печени. Синдром дифференцируют с болезнью Ротора, гепатитами, раковыми метастазами в печень. Симптомы поражения желчного пузыря (Мюсси, Ортнера, Кера) отрицательные. Для подтверждения заболевания используют следующие лабораторные и инструментальные исследования:
- Анализы крови. Основным диагностическим критерием синдрома является повышение уровня общего билирубина более 85 мкмоль/л, при этом массовая доля прямого билирубина превышает 15%. При выполнении коагулограммы у 60% пациентов выявляют снижение активности протромбина и уменьшение протромбинового времени.
- Анализ мочи. В моче обнаруживают повышенный уровень билирубина. Для дифференциальной диагностики с близким по клинической симптоматике синдромом Ротора оценивают соотношение копропорфиринов I и III типа в моче. При гепатозе Дабина-Джонсона количество копропорфирина 1 типа составляет 80%, а 3 типа — 20%.
- Бромсульфалеиновая проба. Анализ наиболее чувствителен для оценки печеночных функций. При синдроме Дабина-Джонсона спустя 45 минут концентрация в крови специального красителя, который предварительно ввели внутривенно, составляет более 6%. Такая проба считается положительной и указывает на снижение поглотительно-выделительной функции печени.
- УЗИ органов брюшной полости. При сонографии синдром проявляется увеличением печени на 1-2 см, у пациентов среднего и пожилого возраста нередко обнаруживают очаги фиброза. Размеры и контуры желчного пузыря не изменены, конкременты не визуализируются. Характерно одновременное увеличение селезенки.
- Инвазивные методы. В сомнительных ситуациях показана диагностическая лапароскопия, которая позволяет врачу осмотреть наружную поверхность печени и выявить характерные коричневые пятна. Чтобы подтвердить диагноз, назначается чрескожная биопсия печеночной ткани с последующим осмотром биоптатов под электронным микроскопом.
Лечение синдрома Дабина-Джонсона
Этиопатогенетическое лечение заболевания не разработано. Главная роль в предупреждении ухудшений состояния больных принадлежит немедикаментозным мероприятиям. Чтобы предотвратить обострения синдрома Дабина-Джонсона, пациентам рекомендуют по возможности избегать физического переутомления и стрессов. Основные направления лечения, применяемые в современной гастроэнтерологии для улучшения качества жизни человека:
- Диета. В рационе питания ограничивают потребление тугоплавких жиров и продуктов, содержащих консерванты. Полностью исключают употребление спиртных напитков. Показана витаминизированная диета с достаточной калорийностью.
- Препараты с желчегонным эффектом. Назначаются синтетические или растительные лекарственные средства, которые либо увеличивают концентрацию желчных кислот, либо повышают содержание водного компонента желчи. Специалисты отдают предпочтение мягким растительным препаратам.
- Санация очагов инфекции. Проводится выявление и лечение самых распространенных хронических источников инфекции — кариеса зубов и хронического тонзиллита. При обнаружении сопутствующей патологии желчевыводящих путей подбирается соответствующая патогенетическая терапия.
Прогноз и профилактика
Наличие болезни Дабина-Джонсона не влияет на продолжительность жизни и работоспособность, поэтому прогноз благоприятный. Синдром не прогрессирует. При соблюдении врачебных рекомендаций пациенты чувствуют себя хорошо. Больным необходимо воздерживаться от алкоголя и приема контрацептивов. Специфическая профилактика не разработана. Семьям с синдромом Дабина-Джонсона перед планированием беременности необходимо проконсультироваться с врачом-генетиком.
Литература 1. Этапы диагностического поиска при синдроме желтухи: лекции/ Л.Н. Бобро, Л.М. Пасиешвили. — 2010. 2. Клинические особенности течение синдрома Дабина-Джонсона у детей/ В.С. Березенко, М.Б. Диба, Ю.П. Резников// Современная педиатрия. — 2018. 3. Доброкачественные гипербилирубинемии: всегда ли они доброкачественные?/ Н.Б. Губериц// Новости медицины и фармации. — 2011. 4. Пигментные гепатозы: клинические особенности, пункционная биопсия, электронная микроскопия, диагноз, прогноз/ С.Д. Подымова// Практическая гастроэнтерология. — 2018. | Код МКБ-10 E80.6 |
Синдром Дабина-Джонсона – лечение в Москве
Источник
Существует множество разнообразных наследственных патологий. Какие-то встречаются часто, какие-то являются редкостью. К последним относят и синдром Ротора.
Синдром Ротора и Дабина-Джонсона
Синдром Ротора – это хроническая семейная патология, представляющая собой желтуху негемолитического типа, сопровождающуюся нормальной печеночной гистологией и гипербилирубинемией конъюгированного характера.
Это заболевание имеет наследственное происхождение и передается аутосомно-рецессивно, т. е. все дети у такого больного будут рождаться с подобной патологией. Происходящие патологические процессы аналогичны синдрому Дабина-Джонсона, различия связаны с тем, что билирубиновая экскреция проявляется гораздо меньше.
Пигментный гепатоз, как еще называют синдром Ротора, не вызывает нарушений в ферментативной печеночной деятельности, но сопровождается нарушениями билирубиновой транспортировки из гепатоцитарных клеточных структур.
Печеночные клеточки не могут нормально захватывать билирубин. Со временем возникают симптомы печеночной жировой дистрофии вдоль желчевыводящих протоковых каналов.
Синдром Ротора манифестирует в детстве, одинаково часто встречаясь у деток обоих полов и протекая со слабовыраженной желтухой. Единой и эффективной схемы лечения данной патологии пока не разработано, но все же прогнозы пигментный гепатоз имеет благоприятные.
Причины
 В основе патологического процесса лежит дефект генетического происхождения, вследствие которого нарушаются обменные билирубиновые процессы, а в печеночных клетках образуются жировые включения.
В основе патологического процесса лежит дефект генетического происхождения, вследствие которого нарушаются обменные билирубиновые процессы, а в печеночных клетках образуются жировые включения.
Билирубин полноценно не выделяется в желчные микроканалы, накапливается в крови , что и вызывает характерное окрашивание слизистых оболочек и кожного покрова в желтушный оттенок.
Провоцировать обострение симптоматики могут сильные нервные, психоэмоциональные перенапряжения, интеркурентные инфекционные патологии, чрезмерная физическая активность и лечение гепатотоксичными медикаментозными препаратами.
Симптомы
Патология, как правило, выявляется еще в раннем детстве и проявляется симптоматикой, характерной для традиционной желтухи вроде желтушности кожи и слизистых.
В крови ребенка обнаруживается повышенное содержание билирубина, а в моче – копропорфирина – это промежуточный обменный продукт. Также в организме скапливается красящее вещество – бромсульфалеин, который при внутривенном вливании выделяется гепатоцитарными клетками.
Желтуха дополняется:
- Утратой аппетита;
- Постоянной слабостью и быстрой утомляемостью;
- Ощущением дискомфортной тяжести в области правого подреберья;
- Диспепсией, проявляющейся тошнотно-рвотными реакциями, изжогой, вздутием кишечника, проблемами со стулом;
- Незначительное потемнение урины;
- Болезненными ощущениями в области живота.
Хотя такая клиника может не всегда иметь место, медицине известны случаи, когда пигментный гепатоз протекал бессимптомно.
Методы диагностики
Обычно для диагностики патологии проводится множество исследований:
- Обследование врача с обязательным сбором анамнестических данных и выявление наличия у ближайших родственников подобного заболевания, также учитываются жалобы больного, их давность и выраженность.
- Лабораторная диагностика, при которой изучается венозная и капиллярная кровь, изучаются билирубиновые фракции.
- Аппаратная диагностика, при которой проводится холецистография и ультразвуковые исследования желчных протоковых каналов, печени, близлежащих внутриорганических структур. В ходе диагностических исследований отлично просматривается желчный пузырь, когда при других синдромах изображение органа смазывается. Также отлично просматриваются протоки, при этом размеры селезенки и печени остаются в норме.
- Проводится оценка выделительной печеночной функции, для чего ребенку назначается бромсульфалиновая проба. Суть этой процедуры заключается в проверке, насколько развита способность печени выделять краситель – бромсульфалеин, экскретирующийся тем же путем, что и выведение пигмента печени. Патология подтверждается при снижении выведения пигмента. Хотя проба положительна и при наличии механической желтухи, холестазе, недостаточности миокарда и прочих патологиях, обусловленных печеночными поражениями.
- В редких случаях назначается печеночная биопсия.
Кроме того, необходимо грамотное проведение дифференциально диагностики с прочими синдромами, сопровождающимися гипербилирубинемией.
Нужно уметь различать синдром Ротора от гепатитов разного рода и этиологии, а также от гепатоцеллюлярных изменений, абсцессов, опухолевых образований любого характера, метастазных образований и пр.
Лечение
Как говорилось ранее, еще не разработано специфического лечения синдрома Ротора. Что касается неспецифической терапии, то она включает такие лечебные мероприятия и назначения:
- Инфузионное вливание альбуминового белка;
- Назначение желчегонных, диуретических, адсорбирующих препаратов, которые обеспечивают усиленное выведение из организма билирубиновых излишков;
- Необходимо избегать активной инсоляции на открытом солнце;
- Фототерапия, направленная на расщепление билирубиновых фракций на кожном покрове в более простые соединения;
- Также нужно максимально исключить физические перегрузки, стрессовые состояния, употребление спиртного и переохлаждение;
- Показана диетотерапия, предполагающая ограничение блюд, содержащих консерванты и тугоплавкие жиры;
- Необходимо пить больше жидкости, чтобы предотвратить желчесгущение;
- Также нужно своевременно и незамедлительно лечить инфекционные очаги;
- В редких случаях показано переливание крови.
Патология доброкачественная и имеет вполне благоприятные прогнозы. При многолетнем развитии патологического процесса прогрессирования клиники не наблюдается, как и серьезных нарушений печеночной функциональности.
Загрузка…
Источник
Энзимопатическая желтуха, редка форма пигментного гепатоза, которая сопровождается расстройством экскреции (процесс освобождения организма от конечных продуктов метаболизма) связанного билирубина из печеночных клеток в желчные капилляры, приводящая к регургитации билирубина, называется синдром Дабина-Джонсона.
По клиническим проявлениям наследственная патология схожа с синдромом Ротора – это хроническое генетическое заболевание, которое проявляется желтухой негемолитического вида, характеризуется нормальной печеночной гистологией. Болезнь напоминает легкую форму синдрома Дабина-Джонсона, на фоне которой экскреция билирубина менее выражена.
Этиология и патогенез возникновения, клинические проявления, особенности медикаментозного лечения и прогноз синдрома Дабина-Джонсона – рассмотрим далее.
Синдромы Ротора и Дабина-Джонсона
Пигментная форма гепатоза – синдром Дабина-Джонсона – редкая патология, причиной развития которой выступает генетический фактор. Болезнь развивается вследствие нарушения генного кода, который регулирует ионный проток, доставляющий главный компонент желчи – билирубин.
Простыми словами, в организме человека скапливается билирубин, проявляется желтуха, однако отсутствуют функциональные нарушения печени.
Причины развития
Нарушения в перемещении метаболитов ведут к скоплению в печеночных клетках пигмента, который имеет шоколадный окрас. Это пигментное вещество придает органу шоколадный цвет. Расстройство метаболизма адреналина способствует скоплению меланина, что приводит к возникновению меланоза печени.
Наследственная патология передается ребенку аутосомно-рецессивным путем. Если у родителей отсутствует мутированный ген, то малыш рождается здоровым. Когда аномалия присутствует у одного из родителей, то риск рождения ребенка с таким недугом составляет до 25%. Однако в 50% случаев у ребенка будет сломанный генетический код, который проявится уже в следующих поколениях.
Синдром Дабина-Джонсона и синдром Ротора – наследственные болезни, которые имеют схожую симптоматику и причины, только отличаются выраженностью клиники.
Кто попадает в группу риска
Генетическая аномалия распространена на Среднем Востоке, заболеваемость 1 к 1300. В группу риска попадают:
- Маленькие дети, если в семейном анамнезе имеются случаи пигментной формы гепатоза.
- Дети, у родителей которых сломанный генетический год.
- Молодые люди 20-25-летнего возраста. В пожилом возрасте синдром практически никогда не возникает.
- Женщины, которые в течение продолжительного времени принимают оральные контрацептивы.
- Женщины после рождения ребенка.
Синдром Дабина-Джонсона не оказывает влияния на качество, продолжительность жизни. С этим заболеванием юношей берут в армию, молодые люди проходят воинскую службу на общих основаниях.
Клинические проявления
Наследственное заболевание может протекать годами без явной клиники. Спровоцировать негативную симптоматику могут вирусные возбудители, беременность и родовая деятельность, применение противозачаточных препаратов.
Основной отличительный симптом синдрома – окрас эпидермиса и слизистых оболочек в темно-лимонный оттенок. После пожелтения кожного покрова проявляются другие симптомы.
Боль возникает с правой стороны. Она может характеризоваться острым, ноющим, сдавливающим характером. Пациенты жалуются на зуд кожного покрова, общее недомогание, хроническую утомляемость, тошноту, ухудшение аппетита.
Синдром Ротора протекает на фоне невыраженной желтухи, субъективных симптомов – горечь в ротовой полости, боли в области правого подреберья, ухудшение аппетита.
Диагностируют синдром Дабина-Джонсона по таким диагностическим признакам и клиническим симптомам:
- Больной жалуется на ухудшение самочувствия, желтизну кожного покрова, периодическую боль в правом боку.
- Анализы показывают возрастание прямой формы билирубина до уровня 25-85 мкмоль/л.
- Изменение цвета урины – становится бурого окраса.
- УЗИ печени не выявило отклонений, размер органа находится в пределах нормы. Только у некоторых пациентов проявляется гепатомегалия до 3 см.
- Биохимические показатели крови в норме.
- Бромсульфалеиновый тест показывает аномальное отклонение экскреторной способности железы, в остальном функциональность органа сохраняется в пределах нормы.
- Отсутствует разрушительный процесс в гепатоцитах.
Все перечисленные процессы протекают без выраженной симптоматики, структуры печени больного не затрагиваются. В редких случаях возникает осложнение – желчекаменное заболевание.
Методы диагностики
При характерных жалобах больного назначается комплексное обследование по нескольким направлениям. На первичной консультации доктор осуществляет визуальный осмотр кожи, глазных яблок, слизистых оболочек с целью выявления желтушного окраса.
В обязательном порядке изучают семейный анамнез, чтобы установить, генетическое ли заболевание либо нет.
Проводятся лабораторные анализы. Делают биохимию крови. Чаще всего показатели оной в норме, реже отклоняется несколько значений. Общее исследование урины, определение маркеров вирусного гепатита – с целью исключения вирусных инфекций.
Инструментальные методы:
- Чтобы определить размеры селезенки, патологическое увеличение стенок желчного пузыря, выявить наличие/отсутствие в каналах камней, изменений в паренхиме железы, проводят УЗИ. Это безопасный и достаточно информативный метод диагностики при синдроме Дабина-Джонсона.
- Дополнительно осуществляется рентгенография правой стороны брюшной полости. После проводят холецистографию. С помощью этого метода исследования определяют нарушения в работе желчного пузыря. Техника исследования базируется на введении специального контрастного препарата – посредством него определяют время контрастирования внутреннего органа.
- Радионуклидное исследование с применением контраста. Болезнь сопровождается преждевременной визуализацией железы (норма 120 минут), ответ на лекарство от желчного пузыря наблюдается в течение 90 минут, а без болезни – спустя 30 минут.
- Биопсия печени.
Диагностика носит дифференциальный характер, поскольку синдром Ротора и Дабина-Джонсона надо отличать. Первый недуг до недавнего времени включали в группу первичной желтухи, а сейчас рассматривают как самостоятельную патологию железы.
Также при обследовании больного следует исключить хроническую форму гепатита, биллиарный цирроз, синдром Жильбера, доброкачественную гипербилирубинемию и внутрипеченочный вид холестаза.
Особенности лечения
Не существует способа, который смог бы «починить» генетический код. Рекомендации медицинского специалиста ориентированы на купирование симптоматики, восстановление функциональности желчевыводящей системы. По медицинскому протоколу лечение требуется назначать курсами в течение всей жизни пациента.
В качестве профилактики развития симптомов больному назначают диету. Из меню исключают пищу, которая включает в состав консерванты, искусственные красители, жиры животной природы. В меню вносят продукты, которые содержат много витаминов группы В.
Из лекарственных препаратов назначают никотиновую, фолиевую кислоту, Рибофлавин, Аневрин, пиридоксина гидрохлорид. Дополнительно прописывают медикаменты желчегонного действия – это Лиобил, Аллохол и холекинетики – Фламин, Ксилит. Также проводится санация хронических очагов инфекции, лечат заболевания желчевыводящих путей, имеющиеся в анамнезе.
К общим рекомендациям относят избегание провоцирующих факторов. Это вирусные инфекции, чрезмерные психологические и физические нагрузки, злоупотребление алкогольной продукцией, гепатотоксическими лекарствами.
Профилактика и прогноз
Специфической профилактики не существует, потому что заболевание носит наследственную природу. При риске рождения больного ребенка необходима своевременная диагностика, постоянный контроль врача.
Прогноз благоприятный, синдром Дабина-Джонсона не оказывает влияния на качество и длительность жизни. Больному только рекомендуется периодически проходить курсы лечения, исключит из своей жизни факторы риска, которые приводят к обострению.
Источник
