Синдром сужения бронхов вязким экссудатом

Встречается при
сообщении бронхов с плевральной полостью
(субплевральное расположение туберкулёзной
каверны, абсцесса), при травме грудной
клетки, спонтанном пневмотораксе или
при искусственном введении в полость
плевры воздуха с лечебной целью больным
с кавернозным туберкулёзом.
Жалобы: одышка,
боль в грудной клетке.
Общий осмотр:
бледность кожных покровов, цианоз.
Осмотр грудной
клетки: выпячивание «больной» половины
грудной клетки, в которой произошло
накопление воздуха, сглаживание
межрёберных промежутков, тахипное,
отставание «больной» половины при
дыхании.
Пальпация: болезненность,
ригидность поражённой половины грудной
клетки. Голосовое дрожание резко
ослаблено или не проводится.
Перкуссия: громкий
тимпанический звук иногда с металлическим
оттенком.
Аускультация:дыхание ослабленное везикулярное или
не прослушивается. Бронхофония резко
ослаблена или отсутствует.
Рентгенологически:
светлое лёгочное поле без лёгочного
рисунка, а ближе к корню – тень спавшегося
лёгкого.
Исследование крови,
мокроты: особых изменений не будет.
Синдром избыточного содержания воздуха в лёгких (эмфизема)

Этот синдром наблюдается при затруднении
фазы выдоха (уменьшение просвета бронхов
вследствие их спазма или заполнения
экссудатом, уменьшение эластичности
лёгочной ткани), лёгкие расширяются,
содержание воздуха в них увеличивается,
но дыхательная экскурсия их уменьшается.
Патоморфология:
повышение воздушности лёгочной ткани.
Жалобы:
одышка, кашель.
Общий
осмотр:
одутловатость лица, цианоз, набухание
шейных вен.
Осмотр
грудной клетки:
грудная клетка бочкообразная,
межрёберные промежутки расширены,
сглаженность или выбухание под- и
надключичных ямок, дыхательные движения
грудной клетки уменьшены в объёме,
тахипное.
Пальпация:
грудная клетка ригидна. Голосовое
дрожание ослаблено.
Перкуссия:
на всём протяжении лёгочной ткани
определяется коробочный звук, нижние
границы лёгких опущены, экскурсия нижних
краёв лёгких – ограничена.
Аускультация:
равномерно ослабленное везикулярное
дыхание, сухие и влажные хрипы.
Рентгенологически:
повышение прозрачности лёгочных полей,
ослабление лёгочного рисунка, низкое
расположение и малая подвижность
диафрагмы.
Исследование
крови, мокроты:
особых изменений не будет.
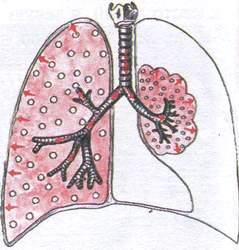
Синдром сужения бронхов вязким экссудатом
Э тот
тот
синдром наиболее характерен для острого
или хронического бронхита, при котором
наблюдается воспаление слизистой
оболочки бронхов и заполнение просвета
бронхов вязким секретом.
Жалобы:
кашель, может быть боль в грудной клетке.
Общий
осмотр:
акроцианоз, бледность кожных покровов.
Осмотр
грудной клетки:
особых изменений не будет.
Пальпация:
грудная клетка безболезненная, эластичная.
Голосовое дрожание проводится хорошо,
одинаково с обеих сторон.
Перкуссия:
над всей поверхностью лёгочной ткани
определяется ясный лёгочной звук.
Аускультация:
дыхание жёсткое, сухие хрипы различной
высоты и тембра.
Рентгенологически:
усиление лёгочного рисунка.
Исследование
крови: умеренный
лейкоцитоз, ускоренная СОЭ.
Исследование
мокроты: мокрота
слизистая, слизисто – гнойная, содержит
небольшое количество лейкоцитов.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Стеноз трахеи и бронхов – это сужение воздухоносных путей в результате морфологических изменений их стенки или внешнего сдавления. Трахео- и бронхостенозы проявляются дыхательными расстройствами: одышкой, кашлем, стридорозным типом дыхания, цианозом, задействованностью вспомогательной мускулатуры в акте дыхания. Диагноз уточняется посредством лучевых (рентгенографии, томографии, бронхографии), эндоскопических (трахеобронхоскопии) и функциональных методик (спирометрии). Лечение функционально значимых стенозов трахеи и бронхов эндоскопическое (бужирование, эндопротезирование, дилатация) или оперативное (резекция измененного участка трахеобронхиального дерева или легкого и др.).
Общие сведения
Стеноз трахеи и бронхов – нарушение трахеобронхиальной проводимости, в основе которого лежат органические или функциональные дефекты воздухоносных путей. Стенозы могут иметь врожденное и приобретенное происхождение. Истинная частота сужений просвета трахеобронхиального дерева органического генеза неизвестна, функциональные же стенозы по различным данным составляют 0,39-21% от общего количества случаев патологии. Стенозы трахеи и крупных бронхов вызывают расстройства акта дыхания, частые инфекционные осложнения и даже могут привести к летальному исходу от асфиксии. В связи с этим в современной пульмонологии не прекращается поиск и совершенствование радикальных методов лечения стенозов, в том числе с использованием методов эндоскопической хирургии.
Причины
Причиной первичных приобретенных стенозов чаще всего служат рубцовые сужения трахеи и бронхов. Рубцовые деформации трахеобронхиальной стенки могут развиваться в результате следующих причин:
- Травмы дыхательных путей. Стенозы могут являться следствием длительной интубации и ИВЛ, трахеостомии, операций на трахее и бронхах, повреждений (ожогов дыхательных путей, травматических разрывов), длительного нахождения инородных тел в бронхах.
- Инфекционное воспаление. В ряде случаев стеноз становится следствием неспецифических воспалительных процессов или туберкулеза.
- Сдавление извне. К компрессионному стенозу может приводить внешнее сдавление воздухопроводящих путей увеличенными лимфоузлами при туберкулезном лимфадените, опухолями средостения, бронхогенной кистой.
- Врожденные аномалии. Первичный врожденный стеноз обусловлен аномалией развития трахеобронхиальной стенки, при которой имеет место гипоплазия мембранозной части трахеи и частичное или полное смыкание хрящевых колец. Большинство случаев вторичного врожденного стеноза связано с двойной дугой аорты, которая сдавливает грудной отдел трахеи, либо эмбриональными кистами и опухолями средостения.
- Болезни соединительной ткани. Функциональный врожденный стеноз обусловлен пролабированием мембранозной части трахеи и главных бронхов вследствие системной дисплазии соединительной ткани. У детей он нередко сочетается с аномалиями прикуса, деформациями позвоночника, плоскостопием, гипермобильностью суставов, «готическим нёбом», миопией и астигматизмом, грыжами живота и другими фенотипическими маркерами слабости соединительной ткани.

КТ органов грудной клетки. Стеноз правого главного бронха за счет мягкотканного образования в его просвете.
Классификация
Кроме врожденного и приобретенного происхождения, стенозы трахеи и бронхов могут иметь органическую, функциональную или смешанную природу. В свою очередь, органические стенозы могут быть первичными (обусловленными морфологическими дефектами трахеобронхиальной стенки) и вторичными, или компрессионными (вызванными сдавлением воздухоносных путей снаружи).
По протяженности суженного участка выделяют ограниченный (до 2 см) и протяженный стеноз (более 2 см); с учетом этиологии – идиопатический, посттрахеостомический, постинтубационный, посттравматический и др. В зависимости от уменьшения диаметра просвета приобретенные органические первичные стенозы трахеи и главных бронхов могут иметь три степени:
- 1 степень – просвет уменьшен на 1/3 диаметра
- 2 степень – просвет уменьшен на 2/3 диаметра
- 3 степень – просвет уменьшен более чем на 2/3 диаметра
По выраженности клинических проявлений различают стеноз в стадии компенсации, субкомпенсации и декомпенсации. Компенсированный стеноз трахеи протекает с минимальными симптомами; при субкомпенсированной форме нарушения дыхания возникают при незначительных физических нагрузках; для декомпенсированного стеноза характерны резкие дыхательные расстройства в покое.
Функциональный (экспираторный) стеноз трахеи и главных бронхов (трахеобронхиальная дискинезия, экспираторный коллапс трахеи и крупных бронхов) возникает как следствие врожденного или возникшего после рождения истончения мембранозной части крупных воздухоносных путей. Врожденные стенозы трахеи встречаются крайне редко.
Симптомы стеноза
Тяжесть проявлений обусловлена рядом факторов: степенью стеноза, его этиологией, степенью компенсации. Обычно яркая клиническая симптоматика возникает при сужении диаметра трахеи/бронхов на 50% и более. Во всех случаях стеноз трахеи и бронхов проявляется расстройствами дыхательной функции, гиповентиляцией или эмфиземой легких, развитием воспалительных изменений (трахеита, бронхита) ниже места сужения.
Наиболее типичным признаком стеноза трахеи служит затрудненный шумный выдох – экспираторный стридор. При тяжелых расстройствах дыхания больной занимает вынужденное положение с наклоном головы вперед; в дыхании задействована вспомогательная мускулатура; отмечается одышка, цианоз. Врожденные стенозы трахеи дают о себе знать сразу же после рождения или в первые дни жизни. При кормлении детей со стенозом трахеи отмечается поперхивание, часто возникает беспричинный кашель, приступы цианоза или удушья. В дальнейшем прослеживается отставание в физическом развитии. В тяжелых случаях гибель ребенка может наступить уже на первом году жизни от присоединившейся пневмонии или асфиксии.
Клиника функционального стеноза трахеи характеризуется кашлево-обморочным синдромом. Вначале у пациента возникает сухой лающий кашель, который может провоцироваться изменением позы (наклонами, поворотами, смехом, криком, натуживанием и другими действиями). На высоте кашлевого приступа возникает удушье, головокружение, потеря сознания, апноэ. Продолжительность обморока может колебаться от 0,5 до 5 минут. Восстановление дыхания происходит через стадию стридора. После приступа отмечается отхождение вязкого комка слизистой мокроты, двигательное возбуждение.
Стенозы крупных бронхов сопровождаются кашлем, как правило, мучительным, приступообразным, который часто ошибочно наводит на мысль о бронхиальной астме. Для стенозов данной локализации характерны рецидивирующие бронхиты и пневмонии, обусловленные нарушением дренажной функции бронхиального дерева. В периоды обострения воспалительного процесса отмечается ухудшение самочувствия, повышение температуры, кашель с гнойной мокротой, появление стридорозного дыхания.
Диагностика
Клиника стеноза трахеи и бронхов типична для многих заболеваний трахеобронхиального дерева. Поэтому при проведении диагностики пульмонологи опираются, главным образом, на объективные методы исследования: рентгенологические, эндоскопические, функциональные.
Первым шагом на пути постановки диагноза является рентгенография и томография трахеи и легких. Рентгенологическими признаками уменьшения просвета дыхательных путей служат форма трахеи в виде песочных часов, неподвижность ее мембранозной стенки, расширение просвета ниже места сужения, ателектаз или эмфизема соответствующего отдела легкого Данные о локализации, протяженности и степени стеноза уточняются посредством контрастных исследований – трахеографии и бронхографии. В выявлении сосудистых аномалий, взывающих стеноз трахеи, велика роль аортографии.

КТ органов грудной клетки. Выраженный стеноз проксимальных отделов трахеи вследствие вторичного распространения опухоли гортани
Решающее значение в диагностике стеноза трахеи и бронхов принадлежит эндоскопии дыхательных путей – трахеоскопии, бронхоскопии, в процессе которых есть возможность визуально подтвердить морфологические изменения трахеобронхиальной стенки, уточнить с помощью биопсии этиологию стеноза (рубцовая, опухолевая, туберкулезная). У больных с органическими стенозами трахеи и бронхов исследование ФВД (спирометрия, пневмотахография) имеет второстепенное значение (выявляются обструктивные нарушения), однако эти методы широко используются для подтверждения экспираторного стеноза.
Лечение стеноза трахеи и бронхов
Лечение рубцовых стенозов
При стенозах органического происхождения лечение, как правило, оперативное. Предпочтение отдается эндопросветным манипуляциям, если таковые технически выполнимы. Так, при рубцовых стенозах трахеи могут производиться инъекции преднизолона или триамцинолона в рубцовую ткань или ее лазерная вапоризация. Возможные операции:
- Малоинвазивные методы. При наличии технической возможности в случае непротяженного стеноза выполняется эндоскопическое восстановление просвета с помощью бронхоскопических тубусов, бужирование, баллонная дилатация, эндопротезирование стенозированного участка стентом.
- Резекционные вмешательства. В случае неэффективности или невозможности проведения эндоскопического лечения проводится циркулярная резекция участка стеноза с последующим наложением анастомоза «конец в конец». Если по данным обследования выявляются бронхоэктазы, фиброателектаз или другие необратимые изменения бронхов, производится резекция легкого или пневмонэктомия.
- Удаление опухолей. Лечение компрессионного стеноза трахеи заключается в удалении кист, опухолей средостения, обусловивших сужение. При обширных субтотальных стенозах трахеи возможна только трансплантация органа.
Лечение функциональных стенозов
При стенозах трахеи функционального характера может применяться консервативно-выжидательная тактика, однако она носит паллиативный, симптоматический характер. Во время обострений назначаются противокашлевые средства (преноксдиазин, кодеин), муколитики (бромгексин, ацетилцистеин), НПВС, антиоксиданты (витамин Е), иммуномодуляторы. Эффективно проведение лечебных бронхоскопий с введением антибиотиков и протеолитических ферментов. Из немедикаментозных средств терапии применяется акупунктура, лазеропунктура, электрофорез, точечный массаж, дыхательные упражнения. Радикальное лечение пролапса мембранозной части трахеи или главного бронха предполагает проведение пластического реконструктивного вмешательства (укрепление мембранозной части ауторебром или фасциальным лоскутом).
Прогноз и профилактика
Результаты оперативного лечения стеноза трахеи и бронхов большей частью удовлетворительные. Летальность минимальна, приступы удушья и кашля исчезают сразу после операции. Консервативно-выжидательная тактика может быть оправдана только при компенсированных формах стеноза или тяжелых сопутствующих заболеваниях. Некорригируемые субкомпенсированные и декомпенсированные стенозы угрожают развитием полной обтурации просвета трахеобронхиального дерева и асфиксии.
Профилактическое направление в данном вопросе предусматривает предупреждение повреждений трахеи и бронхов при проведении внутрипросветных манипуляций, травм воздухоносных путей, своевременное лечение неспецифических и специфических процессов, распознавание и удаление инородных тел и опухолей средостения.
Источник
Встречается при
сообщении бронхов с плевральной полостью
(субплевральное расположение туберкулёзной
каверны, абсцесса), при травме грудной
клетки, спонтанном пневмотораксе или
при искусственном введении в полость
плевры воздуха с лечебной целью больным
с кавернозным туберкулёзом.
Жалобы: одышка,
боль в грудной клетке.
Общий осмотр:
бледность кожных покровов, цианоз.
Осмотр грудной
клетки: выпячивание «больной» половины
грудной клетки, в которой произошло
накопление воздуха, сглаживание
межрёберных промежутков, тахипное,
отставание «больной» половины при
дыхании.
Пальпация: болезненность,
ригидность поражённой половины грудной
клетки. Голосовое дрожание резко
ослаблено или не проводится.
Перкуссия: громкий
тимпанический звук иногда с металлическим
оттенком.
Аускультация:дыхание ослабленное везикулярное или
не прослушивается. Бронхофония резко
ослаблена или отсутствует.
Рентгенологически:
светлое лёгочное поле без лёгочного
рисунка, а ближе к корню – тень спавшегося
лёгкого.
Исследование крови,
мокроты: особых изменений не будет.
Синдром избыточного содержания воздуха в лёгких (эмфизема)
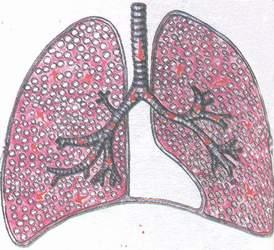
Этот синдром наблюдается при затруднении
фазы выдоха (уменьшение просвета бронхов
вследствие их спазма или заполнения
экссудатом, уменьшение эластичности
лёгочной ткани), лёгкие расширяются,
содержание воздуха в них увеличивается,
но дыхательная экскурсия их уменьшается.
Патоморфология:
повышение воздушности лёгочной ткани.
Жалобы:
одышка, кашель.
Общий
осмотр:
одутловатость лица, цианоз, набухание
шейных вен.
Осмотр
грудной клетки:
грудная клетка бочкообразная,
межрёберные промежутки расширены,
сглаженность или выбухание под- и
надключичных ямок, дыхательные движения
грудной клетки уменьшены в объёме,
тахипное.
Пальпация:
грудная клетка ригидна. Голосовое
дрожание ослаблено.
Перкуссия:
на всём протяжении лёгочной ткани
определяется коробочный звук, нижние
границы лёгких опущены, экскурсия нижних
краёв лёгких – ограничена.
Аускультация:
равномерно ослабленное везикулярное
дыхание, сухие и влажные хрипы.
Рентгенологически:
повышение прозрачности лёгочных полей,
ослабление лёгочного рисунка, низкое
расположение и малая подвижность
диафрагмы.
Исследование
крови, мокроты:
особых изменений не будет.
Синдром сужения бронхов вязким экссудатом
Э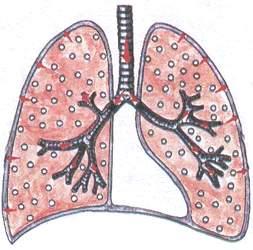 тот
тот
синдром наиболее характерен для острого
или хронического бронхита, при котором
наблюдается воспаление слизистой
оболочки бронхов и заполнение просвета
бронхов вязким секретом.
Жалобы:
кашель, может быть боль в грудной клетке.
Общий
осмотр:
акроцианоз, бледность кожных покровов.
Осмотр
грудной клетки:
особых изменений не будет.
Пальпация:
грудная клетка безболезненная, эластичная.
Голосовое дрожание проводится хорошо,
одинаково с обеих сторон.
Перкуссия:
над всей поверхностью лёгочной ткани
определяется ясный лёгочной звук.
Аускультация:
дыхание жёсткое, сухие хрипы различной
высоты и тембра.
Рентгенологически:
усиление лёгочного рисунка.
Исследование
крови: умеренный
лейкоцитоз, ускоренная СОЭ.
Исследование
мокроты: мокрота
слизистая, слизисто – гнойная, содержит
небольшое количество лейкоцитов.
Соседние файлы в предмете Пропедевтика внутренних болезней
- #
- #
- #
- #
27.03.201712.98 Mб125Propedevtika_Geltser.pdf
- #
- #
- #
- #
- #
- #
- #
Источник
