Синдром трех с на экг
Существуют нормы зубцов и интервалов, которые говорят о том, что сердце здорово.
Зубцы
| Зубец | Продолжительность , сек | Амплитуда в стандартных отведениях, мм |
| P | 0,7-0,12 | 0,5-2.5 |
| Q | 0,03 | 0,3-0,5 |
| R | Оценивается в комплексе QRS | 10-19 |
| S | Оценивается вместе в составе интервала S-T | 0,2- 0,5 |
| Т | 0,12- 0,28 | Не более 1/4 величины зубца R |
Интервалы
| Интервал | Продолжительность, сек |
| P-Q | 0,2—0,8 |
| P-R | 0,18—0,2 |
| QRST (QT) | 0,38—0,55 |
| QRS | 0,06—0,10 |
| S-T | 0,35- 0,44 |
Определение частоты сердечных сокращений (ЧСС) и направления электрической оси сердца
По данным кардиограммы можно определить число сердечных сокращений. Для этого нужно измерить расстояние между двумя зубцами R- самыми высокими на ЭКГ, оценить, с какой скоростью снималась кардиограмма и произвести расчеты.
Горизонтальное положение электрической оси сердца
Если ЭКГ снята со скоростью 25 мм/с, для расчёта будет применяться коэффициент 0,04 а, если скорость составляла 50 м/с коэффициент будет 0,08.
Количество сокращений рассчитывается по формуле:
ЧСС = 60/ расстояние между зубцами R* коэффициент
Например, расстояние между зубцами на кардиограмме составило 15 мм, а кардиограмма снята со скоростью 25 мм/с.
В этом случае расчёт будет таким:
ЧСС = 60/15*0,04.
60/15*0,04 =100
В этом случае число сердечных сокращений составит 100 уд/мин. Поскольку нормой считается 50–90 уд/мин, у такого больного имеется незначительная тахикардия.
Чтобы определить направление электрической оси сердца, надо оценить размеры зубца R в стандартных отведениях. В норме он должен быть самым большим во II отведении. Это говорит о том, что сердце расположено правильно с небольшим отклонением влево.
Самый большой зубец R в III отведении говорит об отклонении сердца право, а в I – влево. В этих случаях нужно проанализировать кардиограмму на гипертрофию левого или правой части сердца, которая чаще всего и приводит к таким процессам.
Отклонение электрической оси сердца влево
Отклонение электрической оси сердца вправо
Сердечный ритм и аритмии
В норме сердце бьётся ритмично, поэтому кардиограмма похожа на повторяющийся орнамент. Возможны небольшие отклонения – до 10% от нормы. Чтобы понять, вписывается ли разница между промежутками в 10%, нужно оценить фрагменты ЭКГ, измерив расстояния между зубцами R-R по клеточкам или с помощью линейки.
Если между этими промежутками фиксируется значительная разница, у пациента диагностируется аритмия.
Сердечный ритм в норме должен быть синусовым. Об этом говорит синусовая природа зубца Р, который положителен в I-II отведении и отрицателен в отведении AVR. Этот зубец также, как правило, положителен в I отведении, AVF и в грудных отведениях V3- V6.
В отведении V1 и V2 он может быть как положительным так или двухфазным (состоящим из двух мелких зубцов). Все эти случаи считаются вариантом нормы. В остальных случаях диагностируется нарушение ритма.
Аритмии могут быть различной тяжести – от легких, регистрируемых только на ЭКГ, до тяжелых, приводящих к смертельным исходам. Многие из этих состояний корректируются с помощью лекарственных препаратов.
Нарушения сердечного ритма могут наблюдаться при слабости синусового узла, воспалительных изменениях в миокарде, нарушении питания сердечной мышцы, ишемической болезни (ИБС), инфарктах.
Разберем различные виды аритмий
Синусовые аритмии, возникают из-за нарушений в синоатриальном узле, расположенном в правом предсердии. В этом случае все зубцы сохраняют размер, форму и последовательность.
Виды синусовых аритмий:
- Синусовая тахикардия, при которой сердце бьется чаще 90 уд/мин, но ритм кардиограммы сохраняется. Такое состояние не всегда говорит о болезни, поскольку может наблюдаться у здоровых людей при эмоциональном возбуждении и физических нагрузках.
- Синусовая брадикардия – аритмия, при которой сердце бьётся реже, чем нужно. При таком нарушении проверить щитовидную железу, поскольку брадикардия часто возникает при недостатке щитовидных гормонов.
- Дыхательная синусовая аритмия, при которой сердце во время вдоха и выдоха бьётся с разной частотой. Такая особенность считается вариантом нормы.
- Экстрасистолия – аритмия, при которой на фоне нормальной кардиограммы появляются «внеплановые» сокращения.
Дыхательная синусовая аритмияНедыхательная синусовая аритмия
Иногда экстрасистолы чередуются с нормальными сердечными сокращениями. В этом случае возникают:
- Бигеминия – состояние, при котором из каждых двух сердечных сокращений одно является экстрасистолическим.
- Тригеминия — при этом нарушении за двумя нормальными сокращениями следует одно патологическое.
- Квадригеминия — в этом случае из четырех сокращений три нормальные, а одно- экстрасистолическое.
- Предсердная экстрасистолия развивается из-за возникновения внеочередного очага возбуждения в тканях предсердия. В этом случае нервный импульс идёт не от синусового узла, а от тканей миокарда. При подозрении на такое состояние нужно оценить на кардиограмме внешний вид зубца Р на «внеплановом» сокращении. Он, как правило, сглаженный, малозаметный или даже отрицательный.
- Узловая экстрасистолия возникает из-за импульса, появившегося в атрио-вентрикулярном узле. При какой патологии на внеочередном сокращении видны изменённый зубец P и уменьшенный интервал PQ. В некоторых случаях зубец P может даже появиться после сокращения сердца. Поскольку без дополнительных видов диагностики выяснить в таких случаях, какая именно тахикардия возникла у больного очень сложно. В ЭКГ ставится заключение о наджелудочковой (суправентрикулярной) тахикардии.
- Желудочковая экстрасистолия – тяжелая аритмия, при которой неправильно работают желудочки, выталкивающие кровь в предсердия. Наиболее безопасны в этом в этом плане одиночные желудочковые экстрасистолы, представляющие собой единичные сокращения, отличающиеся от нормальной ЭКГ. Встречаются парные желудочковые экстрасистолы, при которых такие сокращения возникают парами. Иногда встречаются желудочные экстрасистолы, появляющиеся из разных очагов миокарда. В этом случае на кардиограмме видны разнообразные неправильные зубцы, имеющие разную длину, ширину, и другие размеры.
- Пароксизмальная тахикардия — нарушение ритма, при котором на ЭКГ видны сердечные сокращения, следующие безостановочно друг за другом. Больные при этом ощущают толчки в груди, сменяющиеся приступами сердцебиения, сопровождающимися неприятными ощущениями в груди.
После такого приступа (пароксизма) возникает длительная пауза. Возникают жалобы на головокружение, тошноту, может нарушаться речь. Такое состояние чаще всего связано с поражением миокарда в области проводящих волокон, оставшемся после инфаркта или с воспалительными процессами. Иногда это нарушение может возникать из-за проблем с нервной системой и сопровождать тяжёлые неврозы.
Существует разновидность пароксизмальной тахикардии, импульсы при которой идут не с синусового узла, а из узла АВ. Картина в этом в этом случае будет схожей, однако на кардиограмме в часто повторяющихся сокращениях будет присутствовать зубец P, который» выпадает при пароксизмальной тахикардии, идущей от предсердий. Такой вид аритмии называется тахикардией А-В соединения.
Трепетание предсердий – признаки тяжелой аритмии на кардиограмме
Трепетание предсердий – тяжёлая аритмия, при которой кардиограмма напоминает зубья пилы. Все зубцы небольшие, примерно одного размера . Количество СС при этом может доходить до 300 уд/мин.
Форма трепетания предсердий
Причина такого состояния – возникновения в сердце очага, который взял на себя функции автоматизма и формирует неправильные сокращения. Импульсы неполноценные, хаотичные, слишком частые, поэтому их проводящая система пропустить просто не может. В результате кардиограмма регистрирует частые мелкие сокращения, не приводящие к полноценному сердечному циклу.
Трепетание предсердий – опасная патология, поскольку она не даёт сердцу перекачивать кровь . Больные жалуются на одышку, боли за грудиной у них могут наблюдаться нарушения кровоснабжения органов.
Фибрилляция – разновидность трепетания, при котором в сердце создаются незначительные импульсы отображаемые на кардиограмме в виде мелких волн. Такая картина вызывается волнами фибрилляции (F-волнами).
Наиболее частый вариант такого ритмического состояния это фибрилляция предсердий или мерцательная аритмия. Это заболевание чаще встречается у людей, страдающих гипертонией, лишним весом, пороками сердца, ИБС, болезнями легких и почек.
Самой тяжелой формы аритмии считаются фибрилляция и трепетание желудочков. При трепетании желудочков зубцы ЭКГ становятся похожими на высокие зубья пилы, но в данном случае имеется хоть какой-то сердечный ритм. При фибрилляции кардиограмма становится хаотичной, полностью теряет ритм и выделить на ней какие-либо зубцы и участки становится невозможно.
Эти состояния сопровождаются хаотичным сжатием мышц желудочков, которые не в состоянии вытолкнуть кровь в большой или малый круг кровообращения. Фибрилляция и трепетание желудочков возникают при инфарктах, тромбоэмболии, закупорке тромбами крупных артерий, травме сердца, передозировке лекарств.
Фибрилляция предсердий является одним из самых тяжелых осложнений инфаркта миокарда и часто приводит к летальному исходу. В этом случае проводится дефибрилляция — процедура, по время которой врач пытается запустить сердце помощью электродов, через которые проходит электрический ток. Больному выводятся лекарства, в том числе внутрисердечно. Но даже это не всегда дает положительный результат.
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
Поделиться ссылкой:
Источник
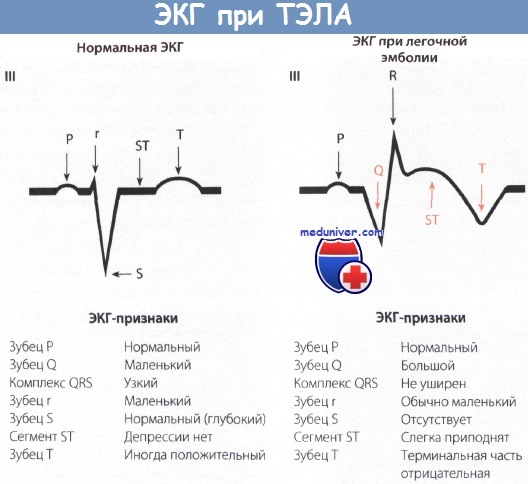
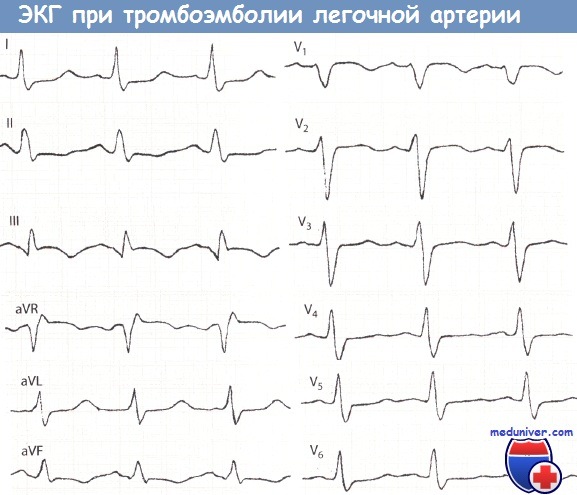
Признаки ТЭЛА (тромбоэмболии легочной артерии, острого легочного сердца) на ЭКГ• ТЭЛА вызывает острую перегрузку правого сердца, которая, однако, не обусловлена первичной патологией сердца. • Для острой ТЭЛА характерен синдром МакГинна-Уайта, при котором отмечается сочетание SI-QIII и депрессия сегмента ST в отведении V1 с подъемом сегмента ST и отрицательной терминальной частью зубца Т в отведении III, причем в отведении III регистрируется большой зубец Q. • К другим изменениям, выявляемым на ЭКГ при ТЭЛА, относятся неполная или полная блокада ПНПГ, высокий зубец R в отведении V1 и глубокий отрицательный зубец Т в грудных отведениях. • Серьезные нарушения ритма, например, групповые желудочковые экстрасистолы или желудочковая тахикардия, регистрируются в тяжелых случаях, обычно в терминальной стадии. При ТЭЛА возникает внезапная перегрузка правых отделов сердца (острое легочное сердце), которая, однако, не связана с первичным заболеванием сердца, например поражением клапанов. Наиболее частой причиной ТЭЛА бывает тромбоз глубоких вен, например в послеоперационном периоде, после тяжелых родов, а также передозировка диуретиков. ЭКГ-изменения характерны для ТЭЛА и имеют диагностическое значение при своевременной регистрации ЭКГ. Поскольку ТЭЛА при фульминантной форме представляет непосредственную угрозу жизни больного и без лечения обычно приводит к смерти, к изменениям ЭКГ следует отнестись очень внимательно.
На ЭКГ, регистрируемой сразу после появления клинической картины острой ТЭЛА, отмечается так называемой синдром МакГинна-Уайта. Это важный признак острой ТЭЛА. Для него характерно сочетание SI-QIII, которое соответствует повороту электрической оси сердца кзади. В отведении I при этом регистрируется глубокий зубец S, а в отведении III – большой (т.е. глубокий и уширенный) зубец Q. Кроме того, для ТЭЛА характерны также следующие важные изменения. В отведении I, помимо глубокого зубца S, регистрируется депрессия сегмента ST. При блокаде ПНПГ, когда в отведении I также регистрируется глубокий зубец S, такая депрессия ST не наблюдается. В то же время в отведении III, наряду с большим зубцом Q, регистрируются подъем сегмента ST, отрицательная терминальная часть зубца Т. Большой зубец Q может стать причиной ошибочной диагностики ИМ задней стенки. В отведении aVL изменения ЭКГ часто бывают такими же, как в отведении I. Описанные изменения известны как синдром МакГинна-Уайта. Cиндром МакГинна-Уайта является характерной особенностью острой ТЭЛА. Однако его выявляют не всегда, так как он обычно бывает преходящим и уже через несколько часов может исчезнуть. При острой ТЭЛА возможны также другие изолированные изменения: неполная или полная блокада ПНПГ, признаки гипертрофии правого желудочка (ПЖ) (например, высокий зубец R или R’ в отведении V1), позднее появляются также остроконечный отрицательный зубец Т с депрессией сегмента ST в отведениях V1-V4, иногда даже в отведении V6. Известны также случаи, когда, несмотря на то, что диагноз ТЭЛА не вызывал сомнений, на ЭКГ внезапно появлялись признаки, соответствующие правому типу, правопредсердный зубец Р, иногда синусовая тахикардия без соответствующих изменений. Эти изменения быстро исчезают при улучшении клинического состояния больного. Серьезные нарушения ритма сердца, такие как групповые желудочковые экстрасистолы и желудочковая тахикардия или фибрилляция желудочков, часто появляются в терминальной стадии фульминантной ТЭЛА. Особенности ЭКГ при ТЭЛА:
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛАСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ” Оглавление темы “Расшифровка ЭКГ (электрокардиограммы)”:
|
Источник
Синдром ранней реполяризации желудочков или СРРЖ, относится к электрокардиографическим понятиям. Этот термин связан с работой электрического поля по перемещению однократного положительного заряда из одной точки поля в другую, то есть разницей потенциалов. Из-за замедления электродного процесса в определенный временной интервал, уменьшается напряжение электродов, что приводит к возвращению разницы потенциалов – реполяризации.
Ее функции заключаются в подготовке сердца к систолической фазе (сокращению). При нарушении интервала фаза реполяризации укорачивается. На ЭКГ наблюдается преждевременное расслабление миокарда перед очередным сокращением мышцы. Таким образом, проявляется синдром ранней реполяризации желудочков на ЭКГ. СРРЖ не имеет клинического проявления, его невозможно диагностировать по наличию определенных симптомов и жалоб, которые предъявляет пациент.
При здоровом сердце сократительно-восстановительные процессы строго периодичны и идентично направлены. Возникновение синдрома провоцирует сбой этих параметров, но почувствовать это физически человек фактически не может. Нарушение сердечной деятельности фиксируется только кардиографом (прибором для снятия электрокардиограммы сердца).
Значимость синдрома
До недавнего времени данному изменению на кардиографической ленте не уделялось должного внимания. Последние медицинские исследования в области кардиологии показали, что наличие СРРЖ в совокупности с хроническими сердечными заболеваниями, представляет серьезную опасность для человека. При этом заведомо предсказать, какие отклонения могут возникнуть невозможно. Ранняя реполяризация желудочков наиболее часто диагностируется при расшифровке электрокардиограммы у профессиональных спортсменов и кокаинозависимых наркоманов.
У пациентов с кардиологическими патологиями СРРЖ на ЭКГ выявляется на фоне следующих нарушений сердечной деятельности:
- резкое ускорение сердечных сокращений за определенный временной период (пароксизмальная наджелудочковая тахикардия);
- сбой ритмичности сердца (фибриляция предсердий или мерцательная аритмия);
- внеочередное, преждевременное сокращение миокарда (экстрасистолия).
Наличие внеплановой реполяризации у людей, считающихся здоровыми, устанавливается в большинстве случаев случайно (на диспансеризации или другой медицинской комиссии).

Синдром РРЖ может спровоцировать быстрое развитие сердечного приступа, при отсутствии возможности мгновенного купирования, летальный исход практически неизбежен
Предположительные причины
Причины образования СРРЖ не конкретизированы, гипотетически эту патологию связывают с повышенным психосоматическим восприятием ишемии с резким внезапным нарушение кровоснабжения миокарда (сердечным приступом). Существует предположение о наследственном генезе внеочередной реполяризации. В частности, с генетическим состоянием синдрома Бругада, при котором риск внезапной смерти из-за нарушения сердечного ритма резко повышается.
Теория наследственности подтверждается рядом исследований, проведенных у детей. Сам синдром не провоцирует сердечные патологии и не проявляется симптоматически, поэтому не нуждается в специальной терапии, но требует регулярного контроля за миокардической деятельностью у ребенка. Необходимо тщательно следить за питанием таких детей, и раз в год посещать кардиолога в профилактических целях.
К релятивным (относительным) причинам, проявления СРРЖ относят:
- длительное лечение препаратами, стимулирующими реакцию на адреналин (адреномиметики клофелинового ряда);
- атеросклеротические поражения сосудов и превышение липидемического уровня;
- несоблюдение теплового режима;
- поражения сосудистой системы и мягких тканей (коллагенозы).
Кроме того, доказана прямая связь синдрома с вегето-сосудистой дистонией и сбоем в работе нервной системы. Разбалансировка электролитного статуса организма, с характерным повышением кальция и калия (гиперкальцемия/гиперкалимия), также оказывает влияние на развитие СРРЖ.

Основные тезисы СРРЖ, на основании которых оценивают показатели для диагностики
Основные понятия электрокардиограммы для синдрома ранней реполяризации
Электроды, закрепленные на грудной клетке, руках и ногах (отведения) пациента фиксируют разность положительных и отрицательных потенциалов сердечного электрического поля. Само поле создается ритмичностью работы миокарда. Сигнал, поступающий из отведений, регистрирует электрокардиографический медицинский аппарат в определенном временном диапазоне, и переносится на бумажную ленту в виде графика (кардиограммы).
На графическом изображении отведения обозначаются латинской буквой «V». Зубцы в виде острых углов на графике отражают частоту и глубину изменений импульсов сердца. Всего на ЭКГ принято 12 отведений (по три стандартных и усиленных, и шесть грудных). Зубцов на кардиограмме всего пять. Промежуток между зубцами называется сегментом. Каждое отведение и зубец отвечают за функциональность определенного отдела сердца. Временной интервал отмечается на горизонтальной изолинии.
При СРРЖ характерны изменения показателей:
- в грудных отведениях V1-V2 (соответствуют правому желудочку), V4 (верхний сердечный отдел), V5 (боковая стенка левого желудочка спереди, V6 (левый желудочек);
- в величине зубцов: Т (отражает восстановительную фазу мышечной ткани желудочков сердца в интервале между сокращениями миокарда), комплекса зубцов Q, R, S (отображают ажитационный период сократительной работы желудочков сердца);
- в ширине сегмента ST.
Врач оценивает степень отклонений, сравнивая показатели с нормативами, и диагностирует наличие синдрома РРЖ.
Виды ранней реполяризации и ее проявление на ЭКГ
Различают два вида: по степени влияния (патология может не отражаться на функциональности сердца, сосудов, полноценной работе других органов либо провоцировать сбои разной степени тяжести) и по временной выраженности (синдром может присутствовать постоянно или проявляться эпизодически).
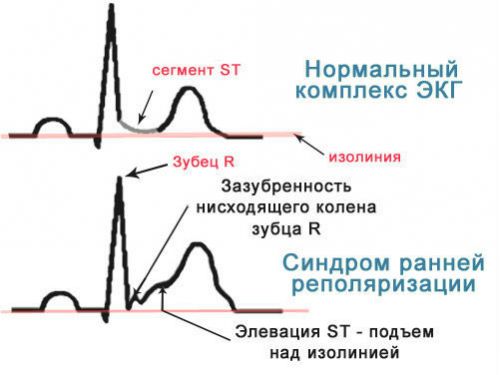
Основные признаки внеплановой реполяризации на электрокардиограмме проявляются следующими изменениями на графике:
- возвышение (в кардиологии элевация) над изолинией ST-сегмента, превышающее нормативы;
- ST-сегмент округляется перед переходом в восходящую точку Т-зубца;
- R-зубец в своей нисходящей точке (колене) имеет зазубренность;
- основание Т-зубца значительно выше нормы, волновое изменение зубца ассиметрично;
- совокупность зубцов Q, R, S имеет анормальное расширение;
- уменьшение S-зубца на фоне увеличения скачков R-зубца.
Сравнение показателей сердечной деятельности на электрокардиограмме (рисунок)
По локализации перечисленных изменений сегмента и зубцов, синдром реполяризации классифицируют по трем типам: первый – доминирование изменений в V1-V2- грудных отведениях, второй – отклонения преобладают в V4-V6 – грудных отведениях, третий – отсутствие соответствия изменение определенным отведениям.
Оптимальные результаты электрокардиографии для диагностирования синдрома РРЖ получают при использовании метода суточного ЭКГ-мониторинга. Суть метода заключается в регистрации специальным прибором изменений сердечной деятельности в течение суток. Аппарат крепится на теле пациента, фиксирует электрическую активность миокарда в условиях покоя и физической нагрузки.
Этот метод позволяет детально оценить динамику проявления синдрома. Физическая активность сглаживает либо ликвидируют признаки ранней реполяризации желудочков на графическом изображении. Иногда, для уточнения диагноза прибегают к провокационным мерам. Пациенту вводятся медикаментозные препараты, содержащие калий, что приводит к резкому проявлению синдрома на ЭКГ.
Риск осложнений
В ходе обследований различных категорий пациентов, медицинские специалисты выяснили связь между резкой остановкой сердца и признаками реполяризации. Асистолия (внезапное замирание сердечной деятельности) возникает при регулярных обмороках. Поэтому систематические проявления кратковременной потери сознания при диагностированном СРРЖ, можно расценивать, как риск внезапной смерти.
Кроме того, синдром может не только возникнуть на фоне патологий сердечных патологий, которым относятся: пароксизмальная наджелудочковая тахикардия, мерцательная аритмия, экстрасистолия, нарушение функций ППС (проводящих путей сердца), но и явиться толчком к их развитию. Это обуславливает необходимость систематического кардиологического контроля пациентов с ранней реполяризацией желудочков.
Лечение и профилактика
Одиночный, не имеющий смежных сердечных патологий СРРЖ, не подлежит специальной медикаментозной терапии. Для того чтобы не осложнять ситуацию, пациенту рекомендуется соблюдать комплекс профилактических мер, включающий:
- рациональную двигательную активность. Физические нагрузки и спортивные тренировки должны быть скорректированы с учетом особенностей работы сердца, и проводится под кардиологическим контролем (измерение пульса и артериального давления);
- отказ от вредных пристрастий. Следует исключить алкоголь и никотин, как спутников сердечно-сосудистых заболеваний;
- изменение пищевых привычек. Жирные продукты, с высоким содержанием «вредного» холестерина необходимо ликвидировать из рациона, заменив их полезными овощами, фруктами, зеленью;
- визиты к врачу-кардиологу на регулярной основе, с целью контроля показателей кардиограммы;
- систематическое курсовое применение сердечных биологически активных добавок на растительной основе (при отсутствии аллергических реакций на фитопрепараты);
- соблюдение режима труда и полноценного отдыха. Нельзя допускать перенапряжения;
- поддерживание стабильно спокойного психоэмоционального состояния. Необходимо стараться избегать конфликтов и стрессов.
Никотин и алкоголь негативно влияют на работу сердца, при наличии отклонений в сердечной деятельности, необходимо исключить их потребление
В случае, когда СРРЖ является не единственным анормальным явлением и у пациента присутствуют другие болезни сердца, лечение назначает врач. Проводится симптоматическая терапия основного заболевания, с поправкой на наличие синдрома. Радикальной мерой является операция по имплантации кардиовертер-дефибриллятора. Однако такое вмешательство чаще основано на других осложнениях. При соблюдении профилактических мер прогноз всегда благоприятный.
Источник