Синдром задней черепной ямки признаки
Шейно-черепной синдром – это осложнение дегенеративных разрушительных процессов в хрящевой ткани межпозвоночных дисков шейного отдела позвоночника. Заболевание характеризуется выраженным компрессионным сдавливанием корешковых нервов. В результате этого нарушается процесс иннервации, ухудшается тонус мышечной стенки кровеносных сосудов и возникают предпосылки для неудовлетворительного церебрального кровотока.
Синдром задней черепной ямки зачастую становится наиболее вероятной причиной появления цервикокраниалгии (мучительной головной боли с преимущественной локализацией в затылочной части). Приступы похожи на мигрень, но не сопровождаются светобоязнью. Купировать их с помощью фармакологических препаратов крайне сложно. Вылечить изолированно от остеохондроза черепно-мозговой синдром невозможно, поскольку дегенерация хрящевой ткани является причиной его развития. Только комплексное лечение всех структур позвоночного столба, восстановление нормального состояния хрящевой ткани может помочь избавиться от неприятных симптомов черепно-мозгового шейного синдрома.
Черепной синдром – что это такое?
Для того, чтобы понять, что это такое – черепной синдром, нужно немного углубиться в анатомию шейного отдела позвоночника и черепа. шея – это анатомическая часть опорно-двигательного аппарата, которая обеспечивает подвижность головы. Здесь проходят важнейшие кровеносные сосуды, обеспечивающие питание церебральных структур головного мозга. Внутри позвоночника располагается спинномозговой канал, с помощью которого осуществляется вегетативная иннервация и управление всеми структурами и отделами человеческого тела. Любые патологии в шейном отделе позвоночника нарушают эти физиологические процессы и приводят к нарушениям функций внутренних органов, сосудов и т.д.
Черепная коробка – это структура, состоящая из нескольких костей. Внутри неё располагается головной мозг, покрытый паутинной оболочкой. Патологические изменения в структурах верхних шейных позвонков могут провоцировать нарушение оттока цереброспинальной жидкости (ликвора) из подпаутинного пространства. Это оказывает давление на костные структуры черепа. Появляются ощущение давления в затылочной части головы. Затем возникает приступ сильнейшей головной боли. Он может провоцировать мозговую рвоту.
Для развития такого серьёзного неврологического заболевания, как черепно-мозговой синдром, характерны следующие патогенетические аспекты:
- компрессия возникает при нарушении оттока ликвора;
- нарушается процесс работы вестибулярного аппарата и развивается выраженное головокружение, тошнота, рвота;
- появляется ощущение мелькания мушек перед глазами;
- у пациентов в молодом возрасте подобные нарушения могут приводить к обморокам и спутанности сознания;
- у пациентов в пожилом возрасте за счет патогенетических изменений в церебральных сосудах может развиваться спинальный тип инсульта по ишемическому сценарию;
- вторичный комплекс компрессии корешковых нервов в шейном отделе позвоночника провоцирует появление болей, связанных с нарушением иннервации наружных тканей в области верхних отделов шеи и черепной коробки (волосистой части головы);
- при серьезных компрессиях верхних пар корешковых нервов может развиваться невроз гортани и глотки, невралгия тройничного и лицевого нервов, расстройство речевой и глотательной функции.
Это очень опасное состояние, которое требует немедленного обращения к неврологу.
Вы можете получить бесплатно консультацию врача невролога в нашей клинике мануальной терапии. Запишитесь на прием в любое, удобное для вас время. В ходе консультации специалист проведет осмотр, поставит точный диагноз и расскажет о том, что необходимо делать для эффективного лечения подобного состояния.
Какие причины могут вызывать шейно-черепной синдром?
Какие патогенетические факторы с большой долей вероятности могут спровоцировать появление черепно-мозгового синдрома? В первую очередь шейно-черепной синдром могут вызывать причины, связанные с нарушением анатомического строения позвоночного столба. Как уже говорилось выше, анатомические спинномозговой канал и внутренняя полость черепной коробки связаны между собой как сообщающиеся сосуды. Повышение уровня давления ликвора внутри спинномозгового канала или нарушение оттока цереброспинальной жидкости из подпаутинного пространства внутри черепа провоцирует развитие болевого синдрома и повышение внутричерепного давления.
Подобное состояние диагностируется как у мужчин, так и у женщин. Риск возрастает ближе к 50-ти годам. Но и в более молодом возрасте подобные синдромы далеко не редкость. В зоне риска находятся офисные работники, профессиональная деятельность которых связана с длительным статическим напряжением мышц шеи. Это провоцирует развитие шейного остеохондроза в молодом возрасте (25-30 лет). При формировании протрузии межпозвоночного диска и появлении структурных изменений развивается шейно-черепной синдром. Он может сочетаться с недостаточной проходимость задних позвоночных артерий. Поэтому требуется тщательная лабораторная диагностика.
Основные причины развития шейно-мозгового или шейно-черепного синдрома следующие:
- остеохондроз данного отдела позвоночника, приводящий к разрушению фиброзного кольца межпозвоночного диска и провоцируются появление корешковых болей, нарушение иннервации кровеносных сосудов и окружающих мягких тканей;
- синдром позвоночной артерии с дисфункциональным нарушением кровоснабжения задних церебральных структур, что вызывает головную боль и головокружение;
- нарушение осанки и искривление шейного отдела позвоночника с ротацией тел позвонков, что провоцирует сужение или стеноз спинномозгового канала;
- нестабильность положения тел позвонков, также приводящая к деформации дурального мешка и сдавливанию оболочек спинномозгового канала;
- повышение давления внутри спинномозгового канала при выпячивании в его полость грыжи межпозвоночного диска;
- рефлекторное повышение уровня давления ликвора в ответ на корешковые синдромы различной локализации.
Потенциальными причинами могут стать травмы шеи и головы, воспалительные и инфекционные процессы, опухоли и возрастные дегенеративные изменения в структурах церебральных сосудов (атеросклероз).
Эффективное лечение шейно-мозгового синдрома всегда должно начинаться с поиска и устранения потенциальной причины. Без этого любая терапия даст лишь краткосрочный положительный результат.
Как проявляются синдромы поражения черепно-мозговых нервов?
Синдромы поражения черепных нервов проявляются острой клинической картиной. Но заболевание характеризуется тем, что очень быстро переходит в подострую стадию, перетекающую в хроническое латентное течение, постепенно вызывающее ухудшение мозговой активности у пациента.
На начальной стадии синдромы поражения черепно-мозговых нервов проявляются в виде следующих симптомов:
- возникает ригидность (напряжение) затылочной группы мышц, в результате чего становится сложно наклонить голову вперед настолько, чтобы можно было коснуться подбородком груди;
- ощущение избыточного напряжения мышечной ткани постепенно захватывает область затылка;
- возникает острая боль давящего и распирающего характера, центром локализации является задняя черепная ямка;
- боль может распространяться на области висков и спускаться в воротниковую зону;
- любые повороты головы или наклоны провоцируют пульсирующую острую боль, способную вызвать приступ мозговой рвоты;
- ощущается сильное головокружение, тошнота, слабость, сонливость;
- на высоте приступа фиксируется резкое повышение уровня артериального давления до критических цифр;
- может развиваться транзиторное нарушение мозгового кровообращения, которое при отсутствии своевременной медицинской помощи переходит в развитие клиники полноценного спинального инсульта.
По мере развития дистрофии нервного волокна клиническая картина становится менее острой. пациенты отмечают резкое снижение умственной работоспособности, ощущение постоянной усталости и сонливости. Тупые боли в области затылка и воротниковой зоны сохраняются практически постоянно. Возникает резкие перепады уровня артериального давления, появляется выраженная метеозависимость.
С течением времени появляются разного рода посторонние шумы в ушах. Они могут быть как функциональными (при нарушении проходимости крупных церебральных сосудов), так и неврогенными.
При серьезной компрессии корешковых нервов в шейном отделе позвоночника могут возникать ощущения онемения в области лица, волосистой части головы, языка, верхнего неба. Это негативные признаки, которые могут приводить к серьезным последствиям.
Все это сопровождается типичными клиническими симптомами шейного остеохондроза:
- боль в области шеи и воротниковой зоны;
- распространение боли по верхним конечностям;
- иррадиация болевых ощущений в область лопатки;
- онемение пальцев на руке на стороне поражения корешкового нерва.
Для диагностики используются рентгенографические снимки, МРТ, КТ, ангиография и многие другие виды обследований. Диагноз может поставить только опытный врач невролог. Лечение необходимо начинать на ранней стадии.
Лечение шейно-черепного синдрома
Для лечения шейно-черепного синдрома огромное значение имеет терапия остеохондроза и последствий дегенеративного разрушения межпозвоночных хрящевых дисков. Если причина заболевания устранена не будет, то даже самое эффективное лечение принесет лишь временное облегчение всех симптомов. С течением времени клиника продолжит развиваться и все неприятные ощущения вернуться с удвоенной силой.
В нашей клинике мануальной терапии для лечения шейно-черепного синдрома используется комплексный подход. После первичного осмотра врач невролог устанавливает точный диагноз и разрабатывает индивидуальный курс терапии
В первую очередь важно устранить компрессию корешковых нервов и обеспечить отток ликвора из подпаутинного пространства внутричерепной коробки. Сделать это можно с помощью остеопатии или тракционного вытяжения позвоночное столба. Видимое облегчение симптомов пациент испытывает уже после первого сеанса.
Затем назначается рефлексотерапия, запускающая процесс регенерации поврежденных тканей. В сочетании с кинезитерапией, лечебной гимнастикой и массажем эти приемы дают отличный результата. Пациент полностью избавляется от головных болей, испытывает прилив сил и значительное улучшение своего состояния.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
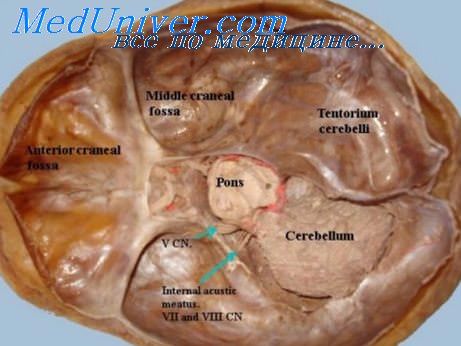
Симптомы морской болезни. Патология задней и средней черепной ямкиПсихические (тормозные) явления выражаются в депрессивном состоянии, т. е. в нежелании работать, напрягать мысль, сонливости, чувстве усталости. Вегетативные симптомы проявляются в диспепсических нарушениях, отсутствии аппетита, отвращении к еде, вызывающим позыв на рвоту и рвоту (независимо от степени наполнения желудка). Отмечаются нарушения сердечно-сосудистой деятельности, замедление пульса, ослабление его наполнения. Сенсорные симптомы проявляются в головокружении. Морская болезнь имеет самое разнообразное течение. У одних людей за время продолжительного путешествия симптомы постепенно стихают и больные привыкают к ним; у других они могут принять тяжелый, даже угрожающий для жизни характер. Отдельные части слухового и стато-кинетического аппарата расположены в средней и задней черепной ямке, причем в последней они размещены не только на чрезвычайно узком пространстве, т. е. более компактно, чем в средней черепной ямке. Однако в ней сосредоточены узловые рефлекторные механизмы для нистагма, стато-кинетических, тонических отклонений конечностей.
То обстоятельство, что задняя черепная ямка отделена, как известно, от остальных ямок туго натянутой перепонкой — наметом (tentorium cerebelli), — малоподдающейся напору, который возникает в результате увеличения содержимого в задней черепной ямке, поясняет, почему малейшее увеличение в ней давления независимо от причины, его вызывающей (воспалительный процесс или новообразование), тотчас же сопровождается возникновением улитко-преддверно-мозжечкового синдрома. Этот синдром нередко является первым проявлением поражения задней черепной ямки (гемисферы мозжечка, дна IV желудочка, моста); при этом данный синдром обнаруживается еще до наступления других местных неврологических и даже общих офтальмологических (застойные соски) симптомов. Интересующие нас системы, расположенные в средней черепной ямке, представлены в оральных отделах ствола и височной доле мозга. В то время как при заболеваниях в задней черепной ямке в отоневрологическом синдроме большее диагностическое значение приобретает вестибулярный компонент (субъективные и соматические симптомы), при поражениях височной доли мозга на первом месте выступают субъективные слуховые и вестибулярные явления. В то время как отоневрологический синдром задней черепной ямки является ранним проявлением заболевания, этот же синдром при поражениях средней черепной ямки, как правило, проявляется в поздних стадиях патологического процесса, почему и значение его в диагностике поражений височной доли менее значительно, как мы уже указывали, чем при поражениях задней черепной ямки. – Также рекомендуем “Невриномы VIII пары нервов. Причины VIII пары черепных нервов” Оглавление темы “Невриномы уха. Опухоли уха”: |
Источник
Представлено описание наблюдения 9 пациентов с синдромом «тесной» задней черепной ямы в сочетании с первичным центральным спинальным цервикальным стенозом. Обсуждаются вопросы патогенеза клинических проявлений и диагностики. Отмечен высокий риск развития миелопатии с формированием парезов и сегментарных чувствительных расстройств в данной группе пациентов.
Syndrome of the «overcrowded» posterior cranial fossa with primary central cervical spinal stenosis
The description of the 9 patients with syndrome of the «overcrowded» posterior cranial fossa with primary central cervical spinal stenosis are presented. Pathogenesis of the clinical manifestation and diagnosis are discussed. The high risk of development of a miyelopathy in this group of patients is noted.
Практический интерес к исследованию сочетания синдрома «тесной» задней черепной ямы с цервикальным стенозом обусловлен недостаточной изученностью вопросов распространенности и проявлений данных врожденных костных аномалий, а также клинического значения отдельных компонентов этого сочетания костной.
Основным следствием «тесноты» задней черепной ямы в сочетании или без дислокации миндалин мозжечка являются ликвородинамические нарушения, которые лежат в основе собственно проявлений мальформации Киари, а также образования полостей в спинном мозге, что наиболее убедительно было показано в современных клинико-ликвородинамических сопоставлениях [4]. Самостоятельные, не связанные с патологией черепа спинальные процессы – грыжи межпозвонковых дисков, арахноидиты – обусловливая различные варианты стенозов и «тесноты» позвоночного канала, также могут вызывать нарушение ликвородинамики, в том числе с формированием спинальных полостей [3, 7]. В тоже время известно, что «тесная» задняя черепная яма и спинальные стенозы, особенно врожденные формы, могут оставаться «бессимптомными», в том числе, не вызывать нарушений ликвородинамики [2, 8]. В этой связи представляет интерес исследование клинического значения сочетания этих двух факторов – «тесной» задней черепной ямы и первичного спинального стеноза – нередко бессимптомных в изолированном состоянии. В данной работе представлено описание наблюдения пациентов с синдромом «тесной» задней черепной ямы в сочетании с первичным центральным спинальным цервикальным стенозом.
Материалы и методы
Из базы данных взрослых пациентов были отобраны наблюдения с МРТ верифицированным синдромом «тесной» задней черепной ямы в сочетании с первичным центральным цервикальным спинальным стенозом. В исследование не включали пациентов с объемными образованиями головного, спинного мозга и позвоночного канала, с демиелинизирующими заболеваниями, а также пациентов старше 60 лет. МРТ диагностика «тесной» задней черепной ямы основывалась на выявлении низкого (на уровне большого затылочного отверстия или ниже) стояния миндалин мозжечка в сочетании со щелевидной или отсутствующей большой цистерной головного мозга. Первичный центральный цервикальный спинальный стеноз диагностировали при выявлении уменьшения абсолютного значения переднезаднего сагиттального диаметра позвоночного канала до12 мми менее. Морфометрию проводили по срединно-сагиттальным МРТ изображениям (1Т). Всем пациентам определяли значение индекса Павлова-Торга (отношение переднезаднего диаметра позвоночного канала к переднезаднему диаметру тела позвонка) и величину резервного пространства (разница переднезаднего диаметра позвоночного канала и спинного мозга). Для количественной оценки вторичных дегенеративно-дистрофических изменений позвоночного канала использовали шкалу (SS) спондилогенного стеноза (Mifsud V., 2000). Статистическую обработку данных проводили с применением параметрических и непараметрических критериев. Результаты рассматривались как статистически достоверные при значении р<0,05.
Результаты
В ходе исследования было выявлено 9 наблюдений (2 женщины и 7 мужчин, средний возраст – 45±7 лет), соответствующих критериям отбора (см. рис.).
Рисунок. Данные МРТ/КТ обследования девяти пациентов (семь мужчин – 1М-5М, 7М, 8М и двух женщин –6F,9F) с сочетанием первичного цервикального стеноза с «тесной» задней черепной ямой и фото кистей c амниотическими перетяжками (9F).
Это составило 3,5% в группе пациентов с синдромом «тесной» задней черепной ямой и 2,9% в группе пациентов с цервикальным стенозом. Восемь пациентов были жителями сел. Средний порядок рождения пациентов в группе составил третий из 5 детей в семье. У 7 пациентов работа связана с тяжелой физической нагрузкой (трактористы, животноводы). В качестве факторов, спровоцировавших появление клинической симптоматики, 4 пациента называют легкие травмы, 4 пациента указывают на физическую перегрузку, 2 пациента – на переохлаждение. Шесть пациентов имели сопутствующую патологию желудочно-кишечного тракта или артериальную гипертонию. Кроме того, большинство пациентов группы имели тенденцию к избыточному весу (среднее значение индекса массы тела – 27±2 кг/м2). При внешнем осмотре у шести пациентов были выявлены следующие особенности телосложения: шейно-грудной сколиоз в сочетании с крупными кистями и носом (1М), низкий рост (3М), долихокрания и «высокое» небо (7М), усиленный грудной кифоз (8М), низкий рост, короткая шея, относительно узкий таз и широкие плечи (6F), низкий рост, короткая шея и амниотические перетяжки на пальцах (9F). По данным МР-морфометрии, среднее значение переднезаднего размера позвоночного канала на шейном уровне составило 11±1 мм (10 мм-12 мм). Расположение нижнего края миндалин мозжечка на уровне БЗО было у 7 пациентов, ниже БЗО – у двух пациентов (на 3 и6 мм). Среднее значение индекса Торга-Павлова (канал/тело) составило 0,70±0,16 (0,5-0,9), средняя величина резервного пространства – 4±1 мм (1,6 мм-5 мм), среднее значение по шкале спондилогенного стеноза (SS) – 7±5 (2-14). Изменения в спинном мозге были выявлены у трех пациентов: узкая сирингомиелитическая полость (1), центромедуллярная Т2-гиперинтенсивность без Т1-гипоинтенсивности (2). Отмечена положительная корреляция величины позвоночного канала с индексом Торга-Павлова (t=2,96) и с величиной резервного пространства (t=3,7). Не выявлено связи костных показателей первичного цервикального стеноза с показателем спондилогенного стеноза.
Основные симптомы и признаки, выявленные у двух и более пациентов, представлены в таблице 1.
Таблица 1.
Основные клинические симптомы и признаки пациентов с «тесной» задней черепной ямой и первичным центральным спинальным цервикальным стенозом
Симптомы и признаки | Всего (n) |
| Жалобы пациентов | |
| Головная боль | 7 |
| Боль в пояснице | 6 |
| Боль в шее | 5 |
| Боль в руках | 5 |
| Боль в ногах | 5 |
| Слабость в ногах | 5 |
| Снижение чувствительности в руках | 4 |
| Снижение остроты зрения | 3 |
| Снижение слуха, «шум» в голове | 3 |
| Слабость в руках | 3 |
| Потемнение перед глазами при вставании | 2 |
| Данные объективного осмотра | |
| Гиперрефлексия в ногах | 8 |
| Болезненность при пальпации позвоночника | 7 |
| Особенности телосложения | 6 |
| Сегментарная гипестезия в руках и на туловище | 5 |
| Гипорефлексия в руках | 4 |
| Гиперрефлексия в руках | 4 |
| Статико-локомоторная атаксия | 4 |
| Парез в руках | 3 |
| Парапарез в ногах | 2 |
| Односторонняя радикулопатия L5 | 2 |
Наиболее частыми жалобами пациентов были боли, которые отмечались у всех пациентов. Семь пациентов жаловались на головную боль (лобная или затылочно-лобная боль с ощущением давления на глаза и слезотечением — у 4-х обследованных, диффузная распирающая с тошнотой, усиливающаяся при кашле — у1, давящая гемикрания – у 1, ощущение давления в висках –у 1. Шесть пациентов указывали на поясничные боли, иррадиирущие в одну или обе ноги, а пять пациентов – на боль в шее и руках (ноющие боли, ощущение «ломоты и зуда», ударов электрического тока или «вытягивания жил»). Один пациент отмечал неустойчивость при ходьбе по типу «уплывания земли под ногами» до падений, ощущение «пробегания электрического тока» в руках, сопровождающееся быстрыми подергиваниями отдельных мышц рук (больше слева), медленные непроизвольные «выворачивания» левой руки и «вытягивания» левой ноги, а также тазовые нарушения по типу задержки мочеиспускания.
При объективном осмотре у 6 пациентов были выявлены негативные сенсорные симптомы, в том числе, сегментарно-диссоциированные нарушения чувствительности по типу «куртки» у двух пациентов с МРТ верифицированной миелопатией (пациент с щелевидной сирингомиелитической полостью и пациентка с центромедуллярной Т2-гиперинтенсивностью без Т1-гипоинтенсивности). Признаки поражения двигательной сферы были выявлены у всех пациентов. Три пациента, у которых двусторонняя гипорефлексия в руках сочеталась с оживлением рефлексов с нижних конечностей, имели МРТ верифицированные признаки миелопатии. Кроме того, при оценке неврологического статуса у отдельных пациентов выявлены нистагм и поражение слухового нерва, дистония с миоклониями, а также двусторонняя частичная атрофия зрительных нервов у пациента с долихокранией.
Сопоставление основных клинических симптомокомплексов с особенностями костного фенотипа позволило выявить у пациентов с большим значением показателя спондилогенного стеноза тенденцию к большей частоте двигательных выпадений, распространенных болей (в 4-5 зонах из пяти), сегментарной гипестезии в руках и на туловище, люмбалгий и люмбоишиалгий, а также МРТ верифицированной миелопатии (табл. 2).
Таблица 2.
Основные клинические симптомокомплексы и данные МР-томографического обследования пациентов с «тесной» задней черепной ямой и первичным центральным спинальным цервикальным стенозом
| Пациент | 1М. | 2М. | 3М. | 6F. | 9F. | 5M. | 8M. | 4M | 7M. |
| Возраст, лет | 50 | 50 | 44 | 36 | 36 | 38 | 48 | 44 | 55 |
| Неврологические симптомокомплексы: | |||||||||
| двигательные выпадения | + | + | + | + | + | + | |||
| люмбалгии/люмбоишиалгии | + | + | + | + | + | + | |||
| сегментарная гипестезия | + | + | + | + | + | ||||
| распространенные боли | + | + | + | + | |||||
| изменения в спинном мозге* | + | + | + | ||||||
| Показатели костного фенотипа: | |||||||||
| позвоночный канал**, мм | 12 | 10 | 11 | 11 | 10 | 10 | 12 | 11,6 | 12 |
| сужение большой цистерны и ретроцеребеллярных ликворных пространств | + | + | + | + | + | + | + | + | + |
| канал/тело** | 0,86 | 0,5 | 0,6 | 0,9 | 0,6 | 0,5 | 0,9 | 0,6 | 0,8 |
| резервное пространство**, мм | 4 | 5 | 5 | 5 | 3 | 4 | 4 | 1,6 | 5 |
| показатель шкалы SS | 14 | 14 | 9 | 9 | 6 | 5 | 3 | 2 | 2 |
* — по данным МРТ; ** — указаны значения, определенные на срединно-сагиттальных изображениях на уровне тела позвонка C IV.
Сравнение симптоматики обследованной группы пациентов с клиническими проявлениями «тесной» ЗЧЯ в целом (по данным 364 пациентов в исследовании Milhorat et. al., 1999 [9] и 200 собственных наблюдений) показало, что сочетание с первичным цервикальным стенозом повышает главным образом частоту развития проявлений миелопатии – парезов конечностей (56% и 38-47% соответственно), гипорефлексии в руках (44% и 16-26%) и сегментарных расстройств чувствительности в руках и на туловище (56% и 20-39%), что, соответственно, утяжеляет прогноз для данной группы пациентов.
Обсуждение
Результаты проведенного исследования показали, что сочетание синдрома «тесной» задней черепной ямы и первичного центрального спинального цервикального стеноза относительно редко (около 3%) наблюдается среди пациентов, обратившихся за медицинской помощью к неврологу. Структурно-анатомическими особенностями фенотипа представленной серии наблюдений было формирование «тесной» задней черепной ямы без выраженной церебеллярной эктопии, частое сочетание первичного цервикального стеноза с вторичными дегенеративно-дистрофическими изменениями позвоночника, наличие у большинства пациентов особенностей телосложения (короткая шея, краниосиностозы, сколиоз), учет которых может способствовать скринингу или ранней доклинической диагностике врожденной костной патологии. Кроме того, к особенностям телосложения пациентов с цервикальным стенозом может быть отнесено относительно малое расстояние между внутренними углами глаз пациентов, что было показано ранее в антропометрическом исследовании пациентов с цервикальным стенозом [6]. Причины развития амниотических перетяжек, выявленных и в нашей группе пациентов, до конца не известны. Имеются отдельные публикации о связи амниотических перетяжек с врожденными заболеваниями соединительной ткани, с развитием феномена «жестко фиксированного спинного мозга» [10].
Клинически среди наших пациентов наиболее часто выявлялись различные болевые нейропатические феномены, двигательные выпадения и сегментарные гипестезии. Патогенез данной неврологической симптоматики может быть обусловлен сочетанием краниовертебральных ликвородинамических и цервикальных компрессионно-ишемических нарушений и, вероятно, в целом аналогичен механизмам развития клинических проявлений у пациентов с вторичными спондилогенными стенозами и различными вариантами «тесной» задней черепной ямы [1, 5]. Частое сочетание рассмотренного костного фенотипа с соматической патологией и люмбалгией требует дальнейшего исследования. Причиной поясничных болей у пациентов данной группы может быть сочетание первичного цервикального стеноза с первичным или вторичным поясничным стенозом. Кроме того, факторами, влияющими на появление симптоматики в обследованной группе больных, могут быть выраженность сопутствующих дегенеративно-дистрофических изменений позвоночника и ряд факторов среды: поздний порядок рождения пациентов, перенесенные легкие травмы и физическая перегрузка.
Таким образом, высокий риск развития миелопатии с формированием парезов и сегментарных чувствительных расстройств обуславливает актуальность ранней диагностики синдрома «тесной» задней черепной ямы в сочетании с первичным центральным цервикальным стенозом. Продолжение исследования с привлечением функциональных МРТ-ликвородинамических и генетических методов обследования, а также с учетом факторов среды будет способствовать лучшему пониманию механизмов развития клинической симптоматики, методов профилактики и лечения данной формы врожденной сочетанной костной патологии краниовертебральной области и шейного отдела позвоночника.
А.Т. Заббарова, Э.И. Богданов, М.А. Хайруллов, Ч.Р. Нурмиева
Республиканская клиническая больница МЗ РТ, г. Казань
Казанский государственный медицинский университет
Заббарова Айсылу Тальгатовна — кандидат медицинских наук, доцент кафедры неврологии и реабилитации, врач невролог клинико-экспертного отделения.
Литература:
1.Заббарова А.Т., Богданов Э.И. Центромедуллярная шейная миелопатия: клиническое значение спондилогенного фактора и синдрома «тесной большой цистерны» // Неврол. вестник. Журнал им. В.М. Бехтерева. — 2011. — Т. XLIII, №. 1. — С. 87-90.
2. Нурмиева Ч.Р., Богданов Э.И. Цервикальный спинальный стеноз: клинические формы, диагностические критерии, лечение // Неврол. вестник. Журнал им. В.М. Бехтерева. — 2011. — Т. XLIII, № 4. — С. 57-64.
3. Fujiwara K. Cervical spondylotic amyotrophy with intramedulary cavity formation // Spine. — 2001. — Vol. 26, № 10. — P. 220-222.
4. Haughton V.M., Korosec F.R., Medow J.E. et. al. Peak Systolic and Diastolic CSF Velocity in the Foramen Magnum in Adult Patients with Chiari I Malformations and inNormalControl Participants // Am. J. Neuroradiol. — 2003. — Vol. 24. — P. 169-176.
5. Heffez D., Ross R., Shade-Zeldow Y. et. al. Clinical evidence for cervical myelopathy due to Chiari Malformation and spinal stenosis in a non-randomized group of patients with the diagnosis of fibromyalgia // Eur. Spine J. — 2004. — Vol. 13, № 6. — P. 516-523.
6. Kasai Y., Akeda K., Uchida A. Physical characteristics of patients with developmental cervical spinal canal stenosis // Eur. Spine J. — 2007. — Vol. 16. — P. 901-903.
7. Kikuchi S., Shinpo K., Niino M. et. al. Cervical Myelopathy due to a “Tight Dural Canal in Flexion” with a Posterior Epidural Cavity // Internal Medicine. — 2002. — Vol. 41. — P. 746-748.
8. Meadows J., Kraut M., Guarnieri M. et. al. Asymptomatic Chiari type I malformations identified on magnetic resonance imaging // J. Neurosurg. — 2000. — Vol. 92, № 6. — P. 920-926.
9. Milhorat T.H., Chou M.W., Trinidad E.M. et al. Chari I malformation redefined: clinical and radiographic findings for 364 symptomatic patients // Neurosurg. — 1999. — Vol. 44, № 5. — P. 1005-1017.
10. Pettorini B., Abbas N., Magdum S. Amniotic band syndrome with tethering of the spinal cord: a case-based update // Childs Nerv. Syst. — 2011. — Vol. 27, № 2. — P. 211-214.
Источник
