Синдромы поражения лобной и височной доли мозга
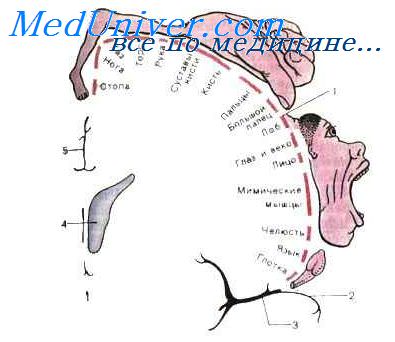
Функция лобных
долей связана с организацией произвольных
движений, двигательных механизмов речи
и письма, регуляцией сложных форм
поведения, процессов мышления.
Симптомы выпадения:
центральные
параличи и парезы – при поражении
передней центральной извилины;парез взора в
противоположную очагу поражения сторону
– при поражении заднего отдела средней
лобной извилины;хватательные
феномены (рефлекс Янишевского – Бехтерева)
– непроизвольное автоматическое
схватывание предметов, приложенных к
ладони – при диффузных поражениях;симптомы орального
автоматизма;симптомы
противодержания (симптом Кохановского);лобная атаксия
(астазия – абазия);лобная апраксия;
моторная афазия;
аграфия;
апатико-абулический
синдром («лобная психика») – безразличие
больных к окружающему, отсутствие
критики своих поступков, склонность к
плоским шуткам (мория), благодушие
(эйфория);гипокинез –
снижение двигательной инициативы;аносмия
(гипосмия), амблиопия, амавроз, синдром
Кеннеди (атрофия соска зрительного
нерва на стороне очага, на противоположной
стороне – застойные явления на глазном
дне) – при поражении основания лобной
доли;
Симптомы
раздражения:
эпилептические припадки. Джексоновские
фокальные судорожные приступы в
результате раздражения отдельных
участков прецентральной извилины.
Синдром поражения теменной доли головного мозга.
Теменная
доля отделена от лобной центральной
бороздой, от височной – латеральной
бороздой, от затылочной – воображаемой
линией, проведенной от верхнего края
теменно-затылочной борозды до нижнего
края полушария головного мозга. На
наружной поверхности теменной доли
различают вертикальную постцентральную
извилину и две горизонтальные дольки
– верхнетеменную
и нижнетеменную,
разделенные вертикальной бороздой.
Часть нижней теменной дольки, расположенной
над задним отделом латеральной борозды,
называемой надкраевой
(супрамаргинальной)
извилиной,
а часть, окружающую восходящий отросток
верхней височной борозды – угловой
(ангулярной) извилиной.
В теменной доле
проводится анализ и синтез восприятий
от рецепторов поверхностных тканей и
органов движения.
Симптомы
выпадения:
анестезия всех
видов чувствительности;астереогноз;
апраксия;
расстройство
схемы тела: аутотопагнозия
– неузнавание или искаженное восприятие
частей своего тела; псевдомиелия
– ощущение
лишней конечности или другой части
тела; анозогнозия
– неузнавание
проявлений своего заболевания – при
поражении недоминантного полушария
(правого – у правшей);алексия;
акалькулия;
семантическая и
амнестическая афазии;синдром
Герстмана –
пальцевая агнозия, акалькулия, нарушение
право-левой ориентации ( выключение
задней части левой угловой извилины);нижнеквадрантная
гемианопсия – разрушение глубоких
отделов теменной доли.
Симптомы
раздражения:
сенсорные джексоновские приступы.
kessydy ©
Синдром поражения височной доли головного мозга.
Височная доля
отделена от лобной и теменной долей
латеральной бороздой. На наружной
поверхности этой доли различают верхнюю,
среднюю, нижнюю височные извилины,
отделенные друг от друга соответствующими
бороздами. На нижней базальной поверхности
височной доли находится латеральная
затылочно-височная извилина, граничащая
с нижней височной извилиной, а более
медиально – извилина гиппокампа.
В височных
долях находятся корковые отделы
слухового, статокинетического, вкусового,
обонятельного анализаторов. В глубине
височной доли проходит часть проводников
зрительного пути.
Симптомы
выпадения:
слуховая агнозия;
височная атаксия;
верхнеквадрантная
гемианопсия;сноподобные
состояния (“никогда не виденного”,
никогда не слышанного”, “давно
виденного”, давно слышанного”);сенсорная афазия;
височный автоматизм;
вегетативно-висцеральные
расстройства;нарушения памяти.
Симптомы
раздражения:
вкусовые, слуховые, обонятельные
галлюцинации, приступы вестибулярного
головокружения.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Синдромы поражения головного мозга. Синдромы поражения двигательных и чувствительных путей.Поражение этих путей в головном мозге чаще всего вызывает гемисиндром. Под этим термином подразумевается комплекс симптомов, подтвержденных результатами объективного обследования, которые локализуются в одной половине тела, что и позволяет сделать вывод о повреждении соответствующего полушария большого мозга. В других случаях наблюдается перекрестный симптомокомплекс, при котором отдельные признаки повреждения выявляются на противоположной половине тела, что позволяет сделать вывод о патологии ствола мозга. При обнаружении гемисиндрома лишь с определенной долей условности можно говорить о повреждении головного мозга. Так, если поражена только одна система, например двигательная, о локализации поражения в головном мозге можно уверенно судить только в том случае, если в процесс вовлечены мышцы лица. Кроме того, гемисиндром, вызванный повреждением головного мозга с изолированным нарушением двигательной функции, представляет собой большую редкость. Там, где двигательные волокна, идущие к мышцам лица, руки и ноги, располагаются настолько близко друг другу, чтобы попасть в один-единственный очаг (внутренняя капсула, ножки мозга, варолиев мост), в близком соседстве с ними проходят чувствительные волокна и другие структуры нервной системы, которые при этом, как правило, бывают вовлечены в тот же патологический процесс. Там же, где двигательные пути занимают топографически достаточно большой объем (в полуовальном центре и коре), для возникновения гемисиндрома область повреждения должна быть достаточно большой, так что при этом опять-таки следует ожидать появления и других дополнительных симптомов. Решающим аргументом в пользу центрального поражения пирамидных путей служит в том числе повышение рефлексов или выявление пирамидных знаков, прежде всего положительного рефлекса Бабинского. Именно потому, что в связи с нейроанатомическими особенностями чисто двигательный церебральный гемисиндром представляет собой большую редкость, при недостаточной уверенности в наличии поражения мышц лица следует проводить интенсивный поиск особенностей двигательных нарушений или других симптомов и признаков, подтверждающих повреждение головного мозга.
При повреждении определенных областей коры больших полушарий наблюдаются, с одной стороны, признаки очагового поражения и, возможно, общего психоорганического синдрома, описанного в главе «Нейропсихические нарушения». При этом определяются симптомы, характерные для поражения строго определенного участка коры. Достаточно большая, расположенная кпереди от центральной извилины, лобная доля охватывает области мозга, осуществляющие некоторые функции, поражение которых вызывает определенные клинические синдромы. При патологических процессах в прецентральной области поражаются участки, в которых располагаются пирамидные клетки и, соответственно, возникают определенные двигательные нарушения • При этом развиваются частичные, локализованные параличи. Они тем более ограничены, чем более поверхностно располагается патологический очаг, и могут представлять собой, например, поражение лицевого нерва, парез мышц голени или даже отдельных пальцев. Эти параличи могут носить настолько ограниченный характер, что бывает трудно отличить, к примеру, центральный парез большого пальца ноги от поражения малоберцового нерва. Тем более что при изолированном повреждении прецентральной области не происходит спастического повышения тонуса, а развивается вялый парез. Если затронута передняя поверхность лобной доли, наблюдается ряд неврологических особенностей двигательного поведения. Однако эти феномены церебральной расторможенности не являются специфичными для очага определенной локализации, а могут обнаруживаться при любом поражении головного мозга, сопровождающемся снижением уровня бодрствования и угнетением сознания: • На ранних стадиях патологического процесса возникают хватательные ротовые и кистевые автоматизмы. Рот при прикосновении плотно закрывается, губы и подбородок при прикосновении или уже при приближении предмета ко рту вытягиваются в сторону раздражителя. Вложенный в руку предмет пациент непроизвольно начинает ощупывать, кисть руки следует за ним, как за магнитом, или происходит рефлекторное сжатие кисти в кулак. Эти явления бывают обычно двусторонними, но на стороне очага они выражены в большей степени. При поражении задних отделов лобной доли, зрительных зон головного мозга, особенно при двусторонних процессах, на первый план выходит нарушение аффекта и дифференцированной регуляции, обусловливающей социальное поведение. Это вызывает прогрессирующее снижение интеллекта и высвобождение примитивного, инстинктивного образа поведения, стремление к дурачеству, плоским шуткам («мориа»), моральный распад, вплоть до деменции с аффективными расстройствами. Среди этиологических причин поражения лобных долей мозга следует упомянуть прежде всего: – Также рекомендуем “Поражение теменной доли. Поражение височной доли.” Оглавление темы “Поражения головного и спинного мозга.”: |
Источник
Лобный синдром — это клинический симптомокомплекс, возникающий преимущественно при двустороннем поражении лобных долей головного мозга. Составляющими синдрома являются расстройства праксиса, эмоционально-волевой сферы, поведения, возможны нарушения речи, позы и ходьбы. Диагностируется по клиническим данным, верификация нозологии проводится при помощи церебральной нейровизуализации (КТ, МРТ), исследования мозгового кровообращения. Лечебная тактика при лобном симптомокомплексе определяется этиологией поражения, может включать медикаментозную терапию (назначение сосудистых, нейропротекторных, психотропных препаратов), нейрохирургическое лечение (удаление опухоли, гематомы) с последующей реабилитацией.
Общие сведения
Активное изучение лобных (фронтальных) отделов мозга началось в 70-е годы XIX века. Исследователи данной области столкнулись с целым рядом противоречий. Оказалось, что «выключение» лобных долей не сопровождается грубым расстройством двигательной, сенсорной, рефлекторной сферы, что привело некоторых учёных к выводу об отсутствии определённой функциональной значимости данных церебральных структур. Последующее изучение вопроса выявило существенные изменения поведения, психоэмоциональной сферы при поражении фронтальных зон коры, что позволило отнести последние к аппарату, ответственному за реализацию высших психических функций. Подтверждением данного утверждения является значительное развитие фронтальных отделов человеческого мозга в сравнении с мозгом животных.
Лобный синдром
Причины лобного синдрома
Фронтальные зоны мозга считаются наиболее молодыми и менее дифференцированными церебральными отделами с высокой взаимозаменяемостью составляющих, поэтому выраженный лобный синдром наблюдается лишь при обширном двустороннем поражении. Причиной патологических изменений становятся:
- Черепно-мозговые травмы. Повреждения фронтальных зон при ЧМТ встречаются достаточно часто, являются следствием удара лбом или противоудара при травме затылка. Посттравматические внутримозговые гематомы обуславливает компрессию церебральных тканей, эпи- и субдуральные гематомы — сдавление коры. Непосредственное повреждение нейронов и межнейрональных связей происходит при ушибе головного мозга.
- Инсульты. Кровоснабжение лобных долей осуществляется передними и средними мозговыми артериями. Нарушение прохождения крови по указанным сосудам или их ветвям вызывает развитие ишемического инсульта — нейроны гибнут вследствие острой гипоксии. При разрыве сосудов данного бассейна возникает геморрагический инсульт с кровоизлиянием в мозговые ткани.
- Сосудистые аномалии. Артерио-венозные мальформации опасны локальным расширением сосуда, истончением и прорывом его стенки. Излившаяся в результате разрыва кровь организуется в гематому. По мере увеличения последней происходит сдавление и гибель нейронов, обуславливающая лобный синдром.
- Опухоли. Прорастая лобные ткани, церебральные новообразования вызывают их разрушение и/или компрессию. Постепенно утрачивается функция фронтальных нейронов. Клинически лобный симптомокомплекс проявляется при большом размере опухоли, её распространении на противоположную долю.
- Дегенеративные заболевания. Прогрессирующие атрофические процессы с поражением фронтальных отделов отмечаются при болезни Пика, лобно-височной деменции, кортикобазальной дегенерации. Нарушение лобных функций возникает вследствие дегенеративных изменений и последующего апоптоза нервных клеток, их замещения глиальными и соединительнотканными элементами.
Патогенез
Лобные отделы выполняют интегративные и регуляторные функции, обеспечивающие сложные поведенческие реакции, программирование и реализацию последовательности действий. Поражение структур лобных долей, их связей с другими церебральными отделами приводит к распаду осознанной активной деятельности — идеаторной апраксии. Сложные действия заменяются более простыми, привычными, автоматизированными, бесконтрольно повторяющимися. Утрачивается способность оценить результат действия, отсутствует мотивация.
Растормаживаются побочные действия, отсутствует целенаправленность поведения. Импульсивность реакций, нарушение контроля обуславливают асоциальное поведение. Поражение заднелобных отделов доминантного полушария приводит к возникновению динамической афазии, центра Брока — к развитию эфферентной моторной афазии. Обширное поражение лобных долей сопровождается нарушением корковой координации тонуса скелетных мышц, что приводит к потере согласованности мышечных сокращений, необходимых для поддержания позы и движений.
Классификация
Лобная доля включает несколько различных по своему функциональному назначению зон. От локализации поражения зависит преобладание того или иного лобного симптомокомплекса. Данный критерий лёг в основу используемой в клинической неврологии классификации, согласно которой лобный синдром подразделяется на:
- Апраксический. Определяется при поражении премоторной коры. В клинической картине преобладают расстройства организации сложных движений и действий, вторично возникают нарушения артикуляции (дизартрия), акалькулия.
- Апатико-абулический. Наблюдается при патологии конвекситальных зон префронтальной области. В клинике доминируют безынициативность, апатия, безволие (абулия). Характерно отсутствие интересов, желаний, неспособность инициировать какое-либо действие, направленное на удовлетворение элементарных потребностей.
- Синдром психической расторможенности. Развивается при патологических процессах в медиобазальных отделах лобной доли. Типично расторможенное поведение без учёта социально-этических норм, логорея, беспечность, дурашливость, иногда — агрессивность.
Симптомы лобного синдрома
Лёгкая степень поражения проявляется в снижении интересов больного, его невнимательности, бездеятельности. Изолированный лобный синдром не сопровождается парезами, чувствительными расстройствами. Привычные простые действия полностью сохранны, затруднения возникают при необходимости выполнить сложное многокомпонентное действие, заданную последовательность движений. Целенаправленная деятельность прерывается побочными импульсивными поступками. Например, видя кнопку звонка, пациент неосознанно нажимает её, реализуя привычное движение под влиянием сиюминутного импульса. Подобным образом при варке супа больной может положить в кастрюлю любой попавшийся под руку несъедобный предмет.
Характерно «застревание» (персеверация) на выполнении определённого действия: повторение вопроса, чтение одной и той же фразы, многократное сжимание поданной руки и т. п. Наиболее демонстративны персеверации при попытке нарисовать ряд геометрических фигур по образцу. Первые 2-3 фигуры могут быть отображены правильно, затем идёт повторение последней фигуры. При более грубых нарушениях попытка нарисовать круг приводит к многократному повторению действия с утратой способности его самостоятельного прекращения.
При значительных по объёму патологических процессах лобный синдром протекает с астазией — нарушением способности удерживать определённую позу тела (стоять, сидеть), абазией — невозможностью ходить. При этом в положении лёжа движения сохранены в полном объёме. Нередко наблюдается растормаживание оральных автоматизмов, приводящее к появлению постоянных причмокиваний, вытягиваний губ трубочкой. Отмечается хватательный рефлекс: больной сжимает в кулак вложенный в ладонь предмет.
Выраженный апатико-абулический синдром сопровождается глубоким распадом произвольной двигательной активности. Больные неспособны инициировать действие, например, испытывая жажду, не могут обратиться с просьбой или взять рядом стоящий стакан воды. Активная речь резко снижена, ответы на вопросы односложные, типична эхолалия (повторение фраз собеседника). Отличительной особенностью является невозможность как начала, так и прекращения движения. Пациенты не берут протянутый им предмет, при вкладывании его в руку тонически или многократно сжимают, не в состоянии прекратить начатое действие. Автоматическое повторение двигательного акта обуславливает склонность больных постоянно теребить край постели, скрести стену у кровати, перебирать пальцами.
Синдром психической расторможенности характеризуется повышенной возбуждённостью, избыточной речевой продукцией, двигательной активностью. Действия направлены преимущественно на удовлетворение биологических потребностей, морально-этические ограничения отсутствуют. Больные эйфоричны, постоянно «острят», придумывают каламбуры, дурачатся. Поведение зачастую лишено здравого смысла, может иметь асоциальный, агрессивный характер. Критика к собственному состоянию отсутствует.
Осложнения
Отсутствие критичного отношения к своему состоянию, подверженность импульсивным действиям обуславливает социальную дезадаптацию и требует, чтобы больной находился под постоянным контролем со стороны близких. Апатико-абулический лобный синдром при отсутствии должного ухода приводит к истощению организма. Синдром астазии-абазии сопровождается неоднократными падениями с травмированием пациента, вынуждает его лежать в постели. Постельные больные подвержены образованию пролежней, присоединению интеркуррентных инфекций с опасностью развития септицемии.
Диагностика
Диагностические сложности обусловлены преимущественно психическим характером клинических проявлений заболевания. Апатико-абулические состояния напоминают депрессию, психическая расторможенность — маниакальную фазу биполярного расстройства. Наблюдая изменения в личности, поведении больного, родственники зачастую первоначально обращаются к психиатру, который и направляет больного к неврологу. Неврологическое обследование включает:
- Оценку неврологического статуса. Отмечаются нарушения поведения, затруднения выполнения нескольких последовательных движений по инструкции, персеверация одного из указанных движений, зеркальное отображение при выполнении пробы Хэда (копирование позы рук врача). Возможна астазия в позе Ромберга, нарушение походки, расстройство речи. Выявляются симптомы орального автоматизма, хватательный рефлекс.
- Нейровизуализация. Имеет первостепенное значение в установлении морфологического субстрата, обуславливающего лобный синдром. КТ головного мозга более информативна при посттравматических состояниях, оболочечных гематомах. Церебральная МРТ позволяет обнаружить постинсультные очаги, опухоли, дегенеративные изменения лобных долей.
- Исследование церебральной гемодинамики. Проводится при подозрении на сосудистый характер нарушений. Осуществляется при помощи ультразвуковой допплерографии, МРТ, дуплексного сканирования церебральных сосудов. Выявляет зоны хронической ишемии головного мозга, локализацию и характер нарушений кровотока (спазм, тромбоэмболия, аневризма, АВМ).
Лобный синдром представляет собой клинический симптомокомплекс, указывающий на область церебрального поражения, но наблюдающийся при многих заболеваниях. Для установления окончательного диагноза необходимо дифференцировать лобную симптоматику различной этиологии. Уточнить характер причинной патологии помогают особенности развития клинической картины, сопутствующие симптомы. При травмах, инсультах лобная симптоматика возникает остро на фоне практически полного благополучия, при опухолях, дегенеративных процессах клинические проявления постепенно нарастают.
Лечение лобного синдрома
Терапия проводится комплексно, сочетает этиопатогенетическое и симптоматическое лечение с последующей реабилитацией. В проведении лечебных и восстановительных мероприятий при необходимости принимают участие нейрохирурги, логопеды, психиатры, реабилитологи. В зависимости от этиологии заболевания в лечении используются два основных метода:
- Медикаментозный. При инсультах дифференцированно применяют сосудистую, тромболитическую, коагулянтную терапию. При выраженных психических отклонениях (возбуждении, апатии) назначают психотропные препараты. По показаниям при интракраниальных новообразованиях осуществляют полихимиотерапию. С целью скорейшего восстановления нервных тканей в посттравматическом, постинсультном периоде, в качестве поддерживающей терапии при дегенеративных заболеваниях используют ноотропные, нейропротекторные и нейрометаболические фармпрепараты.
- Нейрохирургический. Показанием к хирургическому лечению является лобный синдром, возникший вследствие неоплазии, гематомы, сосудистой аномалии. Нейрохирургические вмешательства проводятся с планированием хода операции после точного определения локализации образования при помощи МРТ или КТ. При удалении опухолей применяется микрохирургическое оборудование, позволяющее дифференцировать изменённые ткани от здоровых.
Прогноз и профилактика
Исход заболевания зависит от этиологии, обширности поражения, возраста больного. У молодых пациентов восстановление после ЧМТ, нейрохирургических вмешательств происходит легче, чем у пожилых. Регрессу неврологического дефицита способствует комплексная реабилитация. Неблагоприятный прогноз имеют прогрессирующие дегенеративные процессы и злокачественные неоплазии. Превентивные меры состоят в предупреждении воздействия факторов, вызывающих патологические изменения лобных отделов. К профилактическим мероприятиям относятся предупреждение травм головы, воздействия канцерогенов, цереброваскулярных заболеваний. В отношении дегенеративных процессов профилактика затруднительна, поскольку их этиология остаётся неясной.
Источник
