Стилоидит лучезапястного код по мкб 10
Современное общество невозможно представить без гаджетов. Компьютеризация рабочих мест привела к увеличению нагрузки на кисти и предплечья. В результате участились случаи обращения к врачам с жалобами на боли в лучезапястных суставах и локтях. Самый распространенный диагноз в таких случаях – стилоидит, код по мкб 10 — T88.9. Рассмотрим, как протекает заболевание и как проводится его лечение.
Расшифровываем и классифицируем
Стилоидит – это воспалительный процесс в области соединения сухожилий и отростка лучевой кости. Так же термином обозначают подобное воспаление другой локализации – в месте прикрепления сухожилий к локтевой кости. В переводе с латинского языка Stilus обозначает шило, что как нельзя лучше характеризует боли, возникающие при стилоидите. Так же в процессе участвует шиловидный отросток лучевой кости, что тоже объясняет название патологии. Иногда специалисты используют и другой термин для обозначения патологии – тендинит, т. к. болезни схожи по течению и развитию. Однако стилоидит более точно характеризует локализацию воспаления. Обширной классификации у заболевания нет. Существует только 2 формы, это:
- Лучевой стилоидит, характеризующий воспаление в области лучезапястного сустава.
- Локтевой стилоидит, развивающийся в области локтя.
Отличать стилоидит нужно от болезни де Кервена или лигаментита тыльных связок большого пальца кисти, хотя некоторые источники объединяют эти понятия.
Как избежать осложнений
Чтобы избежать развития патологии при стилоидите лучезапястного сустава, самым главным фактором является своевременное обращение к врачу. Вовремя поставленный диагноз позволит назначить требуемое лечение.
Существуют профилактические меры для предотвращения болезни:
- Не рекомендуется делать однотипную работу долгий период времени, требуется предоставлять отдых рукам.
- Выполнять разминку и разогрев мышц перед спортивной тренировкой.
- После прохождения лечения лучезапястного сустава, нагрузку необходимо увеличивать постепенно, во избежание рецидива.
Как лечить плексит плечевого сустава?
Профессия и болезнь
Стилоидит считается профессиональным заболеванием. В наше время среди «ручных» профессий, провоцирующих воспаление сухожилий в месте прикрепления шиловидного отростка лучевой кости, лидирует работа за компьютером. Однако существуют и другие виды профессиональной занятости, при которых развивается стилоидит, это:
- Дирижеры и музыканты, играющие на струнных и клавишных инструментах;
- Люди, работающие с ножницами – швеи, садовники, парикмахеры;
- Гладильщицы;
- Полевые рабочие и доярки;
- Слесари и кузнецы;
- Землекопы и дорожные рабочие.
Перечень профессий можно продолжить, также нельзя исключить заболевание у профессиональных спортсменов, у которых превалирует нагрузка на лучезапястные и локтевые суставы – это метатели, тяжелоатлеты, боксеры и проч. Кроме профессиональной деятельности, стилоидит может возникать на фоне других заболеваний – артрозов, подагры, вывихов и растяжений, реактивных и подагрических артритов. В этом случае заболевание считается вторичным.
Механизм
При продолжительной и повторяющейся нагрузке на запястье или локтевой сустав хрящевые и сухожильные ткани претерпевают дегенеративные изменения – утолщаются, утрачивают эластичность. В месте постоянных микротравм возникают мелкие разрывы сухожилий, в этих местах скапливаются солевые отложения, которые со временем трансформируются в твердые наросты. При продолжении нагрузки и отсутствии лечения формируются остеофиты, травмирующие мягкие ткани. Тяжелым осложнением стилоидита считают окостенение сухожильных тканей, которое приводит к потере подвижности.
Симптомы
Стилоидит характеризуется болью различной интенсивности в области пораженного сустава. Боль может возникать как в конце рабочего дня или после спортивной тренировки, так и присутствовать постоянно. Чаще пациенты жалуются на ноющую боль и трудности с
выполнением некоторых движений. При локализации воспаления в запястье трудно выполнять хватательные движения, при патологии локтя страдают разгибательные функции. Местно стилоидит проявляется гиперемией кожи, отеком, повышением местной температуры. Однако при хроническом течении такая симптоматика не обязательна. Прикосновение к суставу болезненно, при активных движениях слышится отчетливый хруст, щелчки, скрип. Пациент жалуется на неприятные стягивающие ощущения, ограничивающие двигательные функции.
Посттравматический артроз голеностопного сустава
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Посттравматический артроз голеностопного сустава блекнет на фоне артроза тазобедренного или коленного суставов. Но, несмотря на то, что голеностоп не относится к крупным суставам, на которые ложится основная нагрузка, повреждение этого сочленения несет не меньше проблем, чем повреждение других основных осевых узлов нижних конечностей.
Строение сустава, способствующее травмам
Голеностопный сустав относится к блоковидному суставу. Блок образован таранной костью стопы и суставной вогнутостью большеберцовой кости, с боков ограничен двумя лодыжками. Исходя из его структуры, становятся очевидным объем движения и механизмы травм голеностопного сустава. Блоковидная форма сустава обеспечивает основную функцию сгибания-разгибания стопы с небольшой возможностью ее отклонения в стороны.
Именно эта возможность, в ряде случаев и становится прецедентом для травм. Для профилактики травматического поражения голеностопа большую роль играет носимая обувь.
Часто высокие каблуки лишают ногу необходимой устойчивости и приводят к многократному повреждению сочленения. Большой вес, полинейропатии, которые сопровождают вместе с остеопорозом сахарный диабет, могут способствовать вывихам, подвывихам, внутрисуставным переломам голеностопа, что ведет в последующем к формированию посттравматического деформирующего артроза.
Важность травмы
Любая серьезная травма не проходит бесследно. А если она многократная, то шанс получить о ней пожизненную память невероятно велик. Посттравматический деформирующий артроз — заболевание, которое способно не только осложнить жизнь, но и принести инвалидность. Получение последней зависит от вида пораженного сустава, выраженности анатомо-физиологических изменений в суставе и их влияний на социальную адаптацию человека.
Несмотря на то, что травмы – тривиальное событие в бытовой жизни каждого, не каждое поражение заслуживает своего номенклатурного номера. И уже одно то, что посттравматический артроз по МКБ 10 имеет свою классификацию, говорит о серьезности прогноза данного заболевания для дальнейшей полноценной жизни человека.
Процессы, протекающие в организме человека при остром поражении, резко отличаются от механизмов повреждения при хроническом заболевании.
Лечение посттравматического артроза голеностопного сустава обойдется куда дороже, чем специализированная консультация с выполнением последующих рекомендаций при острой травме голеностопа.
Так же не стоит пренебрегать фиксирующими повязками, специализированной обувью при предполагаемой высокой нагрузке на голеностопный сустав.
Посттравматический артроз голеностопного сустава характеризуется разрушением внутрисуставного хряща с последующим повреждением подлежащей костной ткани. Изменения суставных поверхностей создают бесконечное множество ситуаций, провоцирующих вторичное повреждение сустава с разрывом связочного аппарата, внутрисуставными переломами, консолидация которых на фоне уже имеющихся грубых анатомических нарушений весьма затруднительна.
Может ли артрит после травмы стать артрозом?
Если травма произошла с нарушением целостности кожных покровов или на фоне имеющейся какой-либо хронической инфекции, и не было произведено превентивного антибактериального лечения, то высока вероятность того, что инфицированный посттравматический артрит трансформируется в артроз. Вероятность этого тем выше, чем больше способность того или иного микроорганизма вызывать ответную воспалительную реакцию. Последняя, при своей выраженности, запускает каскадный механизм разрушения внутрисуставных тканей.
Течение артроза
Посттравматический артроз в своем течении имеет 3 степени выраженности клинических проявлений. На первой стадии заболевание течет подспудно и проявляет себя лишь при провоцирующих нагрузках, что сопровождается болью в суставе, некоторой припухлостью. Все симптомы после отдыха проходят самостоятельно.
Вторая стадия заболевания уже несет на себе морфологические изменения структуры внутрисуставных тканей. К болям, отеку пораженного сустава присоединяется хруст. Все симптомы носят продолжительный характер, появляются ночные боли и характерные признаки рентгенологической картины заболевания.
Тот самый запрещенный к показу выпуск, за который Эрнст уволил Малахова!
Суставы и хрящи вылечатся за 14 дней с помощью обычного…
Третья степень клинической выраженности обуславливается грубыми нарушениями анатомии сустава, видимыми уже невооруженным глазом, и часто требует хирургического вмешательства, ибо лекарственное обеспечение, в данном случае, дает незначительный и непродолжительный эффект.
Лечение
Лечение посттравматического артроза голеностопного сустава на первых двух стадиях включает в себя короткие курсы нестероидных противовоспалительных средств, многократные курсы хондропротекторов, расширенный комплекс физиотерапевтических мероприятий, включающих в себя массаж, физиопроцедуры, грязелечение, озокеритовые обертывания, гирудотерапию. Хондропротекторы как принимаются вовнутрь, так и вводятся инъекционно в полость сустава, наряду с дюрантными формами гиалуроновой кислоты.
Отдельное внимание уделяется ношению ортезов и подбору ортопедической обуви. Прорабатывается комплекс упражнений лечебной физкультуры, призванный укрепить связочный аппарат голеностопа.
Третья стадия заболевания характеризуется полным разрушением хряща и суставных поверхностей, поэтому на данном этапе, обычно, предлагается реконструктивная операция с последующим курсом реабилитационных мероприятий.
Когда есть вероятность получения инвалидности
Код посттравматического артроза по МКБ 10 шифруется под литерой М 19.1 и подразумевает под собой определенный комплекс лечебного воздействия, реабилитационных мероприятий и, при необходимости, реконструктивных операций.
При стойком болевом синдроме, выраженном нарушении функции ходьбы и отказе от эндопротезирования, лист временной нетрудоспособности, по истечении 4-ех месяцев, закрывается и ставится вопрос о проведении МСЭ для вынесения группы инвалидности.
Не смотря на серьезность проблемы посттравматического артроза, он поддается лечению. Старайтесь не затягивать с визитом к врачу в случае травмы. И, конечно же, берегите себя.
Диагностические мероприятия
Дифференциальная диагностика очень важна при стилоидите, т. к. болезнь трудно дифференцировать от других суставных патологий. Решающее значение имеет сбор анамнеза – анализируя род занятости и привычки пациента, врач может предположить, что заболевание связано с профессиональной деятельностью. Для уточнения диагноза применяют:
- Рентген – диагностику;
- Компьютерную томографию;
- Ультразвуковое исследование околосуставных тканей;
- Магнитно-резонансную томографию, которая является оптимальным вариантом диагностических мероприятий.
Лечение официальное и народное
Прежде чем приступить к лечебным мероприятиям, необходимо обеспечить покой воспаленному суставу. Иногда для этого используют специальные шины или гипсовые лангеты, альтернативой являются специальные фиксирующие приспособления – ортезы. Применение медикаментозной терапии при стилоидите неэффективно. Лекарственные препараты нестероидной группы – Ксефокам, Нурофен и подобные способны снять воспаление и болевой синдром, но дегенеративные изменения сухожилий устранить не смогут. Поэтому ведущее место в лечении стилоидита принадлежит физиотерапевтическим мероприятиям, перечень которых сродни физиотерапии при остеохондрозе. Самая популярная и действенная методика – ударно-волновая терапия. К сожалению, данная процедура не всегда доступна, в мелких населенных пунктах такого оборудования нет. Но УВТ выполняют во всех крупных медицинских центрах, поэтому если консервативные методы результатов не принесли и вам предлагают операцию, сначала попробуйте курс ударно-волновой терапии. Для снятия отека и боли врачи выполняют холодные примочки и компрессы, которые при обострении болезни можно делать до 3 – 4 раз за сутки. Вылечить окончательно болезнь компрессы не помогут, но вот симптомы неприятные устранят. При неэффективности терапии пациенту могут провести операцию с целью удаления поврежденных тканей и наростов.
Лечение народными средствами целесообразно в начальных стадиях и в период реабилитации после хирургического вмешательства. Если проводилась операция, для восстановления функций сустава потребуется от 3 до 5 месяцев. В это время важно правильно разрабатывать сустав, выполнять специальную гимнастику. Позже можно обратиться и к другим видам лечебного спорта – это может быть йога, гимнастика Цигун, и прочие мероприятия не противопоказанные врачом. Народные медики рекомендуют использовать куркуму в качестве приправы к блюдам. Эта пряность способна снять воспаление и боль. Более традиционны отвары черемухи сирени – для их приготовления сухие цветы растений заливают кипятком и томят на водяной бане. Соотношение следующие цветы – 2 столовых ложки/ кипяток 200 мл. Принимают процеженный отвар регулярно по 2 – 4 раза в сутки, в количестве 25 – 40 мл.
Оказание первой помощи
Своевременно оказанная помощь обеспечит нормальное протекание болезни без каких-либо осложнений. Следует заметить, что травма правого сустава не так опасна, как левого. Мероприятия по оказанию первой доврачебной помощи должны быть такими:
- Обеспечить неподвижность руки. Для этого подойдет бинт, можно использовать обычный или эластичный. На место ушиба или кисть накладывается повязка, и рука фиксируется косынкой. Также нужно обеспечить руке возвышенное положение.
- Компресс изо льда. Для этих целей подходит бутылка с охлажденной водой, замороженное мясо в мешочке, сам лед, завернутый в полотенце. Если обеспечить такие условия не представляется возможным, то можно просто подставить руку под холодную воду из крана. Охлаждать запястье нужно в течение 7 минут, затем перерыв 15 минут и снова охлаждение. Такая процедура поможет снять появившийся отек.
- Лекарственная помощь. Она состоит из применения гелей или мазей. На место полученной травмы можно нанести Рициниол. Он уменьшает отек и его разрастание. Помимо этого, эмульсия успокаивает боль и обеззараживает область нанесения. После этого рекомендуется сделать ледяной компресс. Кроме стероидного препарата можно использовать мази Долгит, Фастум гель. Они призваны снять боль и уменьшить воспаление.
- Обезболивающие меры. В случае если рука очень болит, можно выпить обезболивающее Найз или другие.
Вот такая первая помощь должна быть оказана пострадавшему. После этих мероприятий нужно обязательно вызвать врача. Поскольку боль может пройти, но внутри возможен перелом или вывих.
Доктор должен провести обследование, направить пациента на рентген. Только так можно исключить наличие серьезных повреждений и не допустить осложнений.
( 2 оценки, среднее 4.5 из 5 )
Источник
Суставы запястий выполняют важные функции в организме человека, подвергаются ежедневным нагрузкам. Поэтому нередко возникают различные нарушения их работы. Одним из таких нарушений является стилоидит лучезапястного сустава.
Патология развивается, преимущественно у взрослого населения, у детей практически не встречается. В группу риска входят люди, которые по долгу своей службы вынуждены ежедневно выполнять мелкую, однотипную ручную работу (шитье, работа за компьютером).
Характеристика недуга
Стилоидит лучезапястного сустава – заболевание воспалительного характера, которое развивается постепенно. Изначально при воздействии определенных негативных факторов в указанной области начинается воспалительный процесс, который в течении долгого времени никак себя не проявляет. Однако, с течением времени воспаление приводит к дегенеративным изменениям в тканях сухожилий, окружающих сустав.
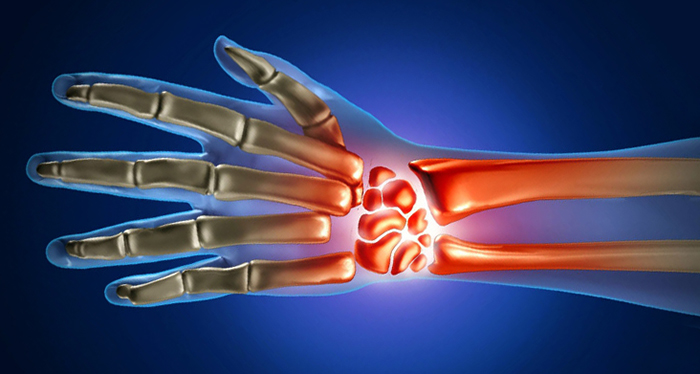
В результате этого они становятся более слабыми и менее функциональными. Появляются первые симптомы недуга. Постепенно на пораженных тканях формируются рубцы, ткани связок отекают, сдавливая нервные окончания, что приводит к нарушению нервной регуляции кистей и пальцев. Очаг воспаления локализуется на различных участках лучезапястного сустава. Это могут быть поперечные или тыльные связки запястья, кольцевые сухожилия пальцев.
Код по МКБ 10
В международной классификации болезней стилоидиту лучезапястного сустава присвоен код М-65.
Причины развития
К развитию стилоидита запястья могут привести многочисленные негативные факторы, такие как:
- Серьезные травмы, например, вывихи, ушибы, переломы. Повреждение может сопровождаться различными симптомами, начиная от незначительной отечности и слабо выраженной боли, и заканчивая визуально различимой деформацией кисти и запястья, интенсивными болевыми ощущениями.
- Резкие сгибательные или разгибательные движения кисти, которые могут привести к растяжению связок.
- Чрезмерная нагрузка на запястье при поднятии тяжестей или выполнении однотипной ручной работы.
- Другие заболевания опорно-двигательного аппарата, такие как артроз.
- Патологии аутоиммунного характера, например, системная красная волчанка, ЗППП, ревматоидный артрит.
Чем опасно заболевание?
Лучезапястный сустав– функциональный, но довольно уязвимый элемент скелета человека. Нарушения его работы приводят к развитию сильных болевых ощущений, нарушению моторики рук, потере их чувствительности. При тяжелом течении недуга человек становится неспособным выполнять элементарные действия руками. Постоянная потребность в посторонней помощи существенно снижает качество жизни пациента.
Характерные проявления
В большинстве случаев патологический процесс имеет затяжной характер, заболевание бессимптомно развивается в течении нескольких лет. Однако, с течением времени дегенеративные изменения все же дают о себе знать, появляются первые признаки недуга.
Изначально пациент чувствует напряжение и незначительные болевые ощущения в области запястий. Боль появляется в процессе двигательной активности, а в моменты отдыха исчезает. Через некоторое время клиническая картина становится более разнообразной, развиваются такие проявления как:
- Частые ноющие боли в запястье, которые могут возникать и в состоянии покоя.
- Болезненные ощущения нередко отдаются в локоть и пальцы.
- Нарушение подвижности большого пальца.
- Дискомфорт усиливается в ночное время, также развивается метеочувствительность (боли в запястьях появляются и при погодных изменениях).
- Мышечная ткань постепенно атрофируется, становится менее функциональной.
- Теряется чувствительность рук, нарушается мелкая моторика и подвижность пальцев.
- Появляются признаки воспалительного процесса: гиперемия кожи, отечность сустава, когда его очертания становятся менее четкими, местное повышение температуры, болезненность кожных покровов.
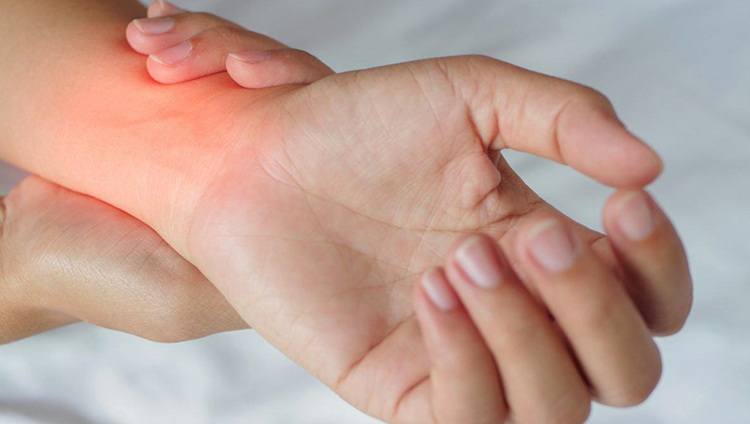
Диагностика
Для выявления недуга используют стандартные диагностические приемы, такие как рентгенография, нейромиография, КТ, МРТ, УЗИ, лабораторные анализы крови и синовиальной жидкости сустава. Важное значение имеет тщательный сбор анамнеза заболевания (профессиональная деятельность пациента, его образ жизни, наличие травм и повреждений).
Способы лечения
Терапия недуга нуждается в комплексном подходе. Помимо медикаментозного лечения, необходимо соблюдать ряд врачебных предписаний:
- Иммобилизация (фиксирование) пораженного сустава с помощью гипсовой лангеты. Длительность 2-3 недели.
- Использование грелки со льдом, которую необходимо прикладывать к больному месту несколько раз в день. Это способствует устранению болевого синдрома и отечности.
- Прием медикаментов, таких как НПВС в виде таблеток или мазей, анальгетиков (при выраженной боли лучше всего использовать обезболивающие инъекции на основе Новокаина), препаратов, улучшающих кровообращение, витаминных комплексов, включающих в себя витамины группы В.
- При наступлении периода ремиссии необходимы умеренные физические нагрузки, интенсивность которых повышается постепенно.

При значительных нарушениях или отсутствии терапевтического эффекта от консервативного лечения, пациенту назначают оперативное вмешательство. В ходе операции врач удаляет пораженные ткани, рубцовые образования, солевые отложения и костные наросты.
Меры профилактики
Предотвратить развитие недуга довольно сложно, особенно если человеку, согласно его должностным обязанностям, приходится выполнять ежедневную ручную работу. Однако, важно помнить, что руки, запястья, нуждаются в отдыхе, поэтому во время работы необходимо делать небольшие перерывы, чтобы дать отдохнуть уставшим суставам.
Возможные осложнения
Стилоидит, хотя и развивается довольно медленно, но все же может привести к плачевным последствиям, таким как постоянная боль в руках, нарушение их подвижности, вплоть до полной ее утраты.
Источник
