Судорожный синдром в стоматологии неотложная помощь

Ряд соматических заболеваний пациента существенно влияет на исход хирургического лечения, решение вопроса о месте лечения и диспансерного наблюдения. Хирургическое вмешательство, в свою очередь, может спровоцировать обострение того или иного заболевания, вплоть до терминальных состояний. В таких ситуациях любой медицинский работник должен оказать первую доврачебную помощь до приезда бригады «скорой помощи», а лечащий стоматолог обязан еще до лечения провести консультацию с соответствующими специалистами о необходимой премедикации.
Предлагаем для учения наиболее часто встречающиеся в практике зубного врача синдромы.
1. Синдром внезапного прекращения кровообращения (клиническая смерть)
Признаки. Отсутствие сознания, прекращение дыхания, отсутствие пульса на сонной артерии, расширение зрачков и отсутствие их реакции на свет.
Неотложная помощь
- Вызвать бригаду «скорой помощи».
- Привести кресло в положение лежа или уложить пациента на пол.
- Расстегнуть стесняющую одежду, под лопатки положить валик.
- Осуществить непрямой массаж сердца в сочетании с ИВЛ.
- Проводить реанимационный комплекс в течение 30 мин.
Профилактика
- Тщательно собирать анамнез.
- Успокоить пациента.
- Провести соответствующую премедикацию.
- Избегать болезненности при манипуляциях.
- Следить за общим состоянием пациента в течение проведения манипуляций.
2. Синдром острой боли в сердце — стенокардия
Признаки. Сжимающая боль, чувство страха, иррадиация боли в левую лопатку, руку, шею, боль длится до 10 мин, полный эффект от приема нитроглицерина.
Неотложная помощь
- 1-2 таблетки нитроглицерина сублингвально (можно до 3 раз).
- Обеспечить приток свежего воздуха.
- При отсутствии эффекта на нитроглицерин ввести в/в медленно 2-4 мл 50% анальгина с 10 мл физраствора.
- В более тяжелых случаях действовать, как при инфаркте миокарда.
Профилактика
- Тщательно собирать анамнез.
- Успокоить пациента.
- Провести соответствующую премедикацию.
- Избегать болезненности при манипуляциях.
- Следить за общим состоянием пациента в течение проведения манипуляций.
- Наблюдать за пациентом в течение 30 мин после манипуляций.
3. Обморок
Признаки. Резкое побледнение кожных покровов и слизистых, цианоз губ, частичное или полное нарушение сознания, слабость, падение АД.
Тактика
- Если пациент в сознании, помочь ему сделать несколько наклонов туловища к ногам (прямо сидя в кресле) для улучшения мозгового кровообращения.
- Протереть область висков ватным шариком, смоченным раствором аммиака, а также дать понюхать пары аммиака, держа ватку на расстоянии 7-10 см от носа.
- Дать таблетку валидола сублингвально.
- Не возобновлять выполнение манипуляций до улучшения состояния пациента.
Профилактика
- Создать в кабинете спокойную обстановку.
- Избегать болезненности при манипуляциях.
- Не допускать, чтобы пациент видел окровавленный инструмент или перевязочный материал.
- Предупреждать пациента об уколе или начале своих действий.
4. Астматическое состояние (приступ бронхиальной астмы)
Признаки. Приступ удушья с громкими сухими хрипами, чувство сдавления за грудиной, зуд в носоглотке, нарастание дыхательной недостаточности, потеря сознания.
Неотложная помощь
- Прекратить контакт с аллергеном. Вызвать бригаду «скорой помощи».
- Расстегнуть одежду, открыть окна, двери.
- Ввести в/в 10 мл 2,4% раствора эуфиллина.
- Ввести 60-90 мг преднизолон в/м.
Профилактика
- Тщательно собирать аллергоанамнез.
- Проводить премедикацию после консультации с соответствующим специалистом.
5. Отек Квинке
Признаки. Лающий кашель, осиплость голоса, нарастающий отек слизистой, языка, цианоз, сменяющаяся бледность.
Тактика
- Вызвать бригаду «скорой помощи».
- Кресло установить в положении лежа, голову пациента слегка запрокинуть.
- Ввести: адреналин 0,1% раствор 0,3-0,5 мл п/к; димедрол 5% раствор 2 мл в/м; преднизолон 60-90 мг в/м или в/в; лазикс 2-4 мл 1% раствор в/в струйно в изотоническом растворе.
- При нарастающем удушье провести пункцию трахеи (6-8 иглами Дюфо или иглами для в/в вливаний).
Профилактика
- Тщательно собирать аллергоанамнез.
- Проводить премедикацию после консультации с соответствующим специалистом.
- Все лекарственные препараты вводить медленно.
6. Пароксизмальная мерцательная аритмия
Признаки. Сердцебиение, ощущение «перебоев в сердце», ощущение стеснения в груди, головокружение, слабость, двигательное беспокойство, кратковременная потеря памяти, тахикардия.
Тактика
- Вызвать бригаду «скорой помощи».
- Обеспечить покой.
- Таблетка нозепама (элениума, седуксена).
- Новокаинамид 10% раствор 5 мл в/м.
- Измерить АД, при снижении ниже 100 мм рт. ст. — мезатон 1% 1 мл в/м.
- Изоптин (верапамил) 0,245% 2-4 мл в/в струйно.
Профилактика
- Тщательно собирать аллергоанамнез.
- Проводить премедикацию после консультации с соответствующим специалистом.
- Следить за состоянием пациента во время проведения манипуляций.
7. Инфаркт миокарда
Признаки. Интенсивная давящая жгучая боль в покое или после эмоциональной нагрузки, длящаяся более 10 мин, иррадиирующая в левую руку, живот, нижнюю челюсть. Нитроглицерин боль не купирует, аритмия, снижение АД, акроцианоз.
Тактика
- Вызвать бригаду «скорой помощи».
- Создать полный физический и психический покой.
- Нитроглицерин 0,5 мг каждые 3 мин под язык.
- Срочно купировать боль наркотическими и ненаркотическими анальгетиками (фентанил, дроперидол).
- Лидокаин 1 мл 2% раствор в/в.
Профилактика
- Создать в кабинете спокойную обстановку.
- Избегать болезненности при манипуляциях.
- Не допускать, чтобы пациент видел окровавленный инструмент или перевязочный материал.
- Предупреждать пациента об уколе или начале своих действий.
- Проводить премедикацию.
- Тщательно собирать анамнез. Если после инфаркта прошло менее 6 месяцев, нельзя проводить манипуляцию амбулаторно.
- Уменьшить дозу адреналина или полностью его исключить при обезболивании.
- Наблюдать за пациентом во время манипуляции и после в течение 40 мин.
8. Гипертонический криз
Признаки. Внезапное начало, головная боль, тошнота, возбуждение, бледность, увеличение систолического АД более 200 мм рт.ст., дрожь, брадикардия и др.
Тактика
- Нифедипин 10 мл под язык.
- Обзидан в/в струйно 5 мг в 10-15 мл изотонического раствора.
- Лазикс 40-8 — мг в/в.
- Седуксен, реланиум.
Профилактика
- Тщательно собирать анамнез.
- При частых ГК проводить консультацию с терапевтом о премедикации.
- Не применять адреналин для анестезии.
- Проводить психологическую подготовку пациента.
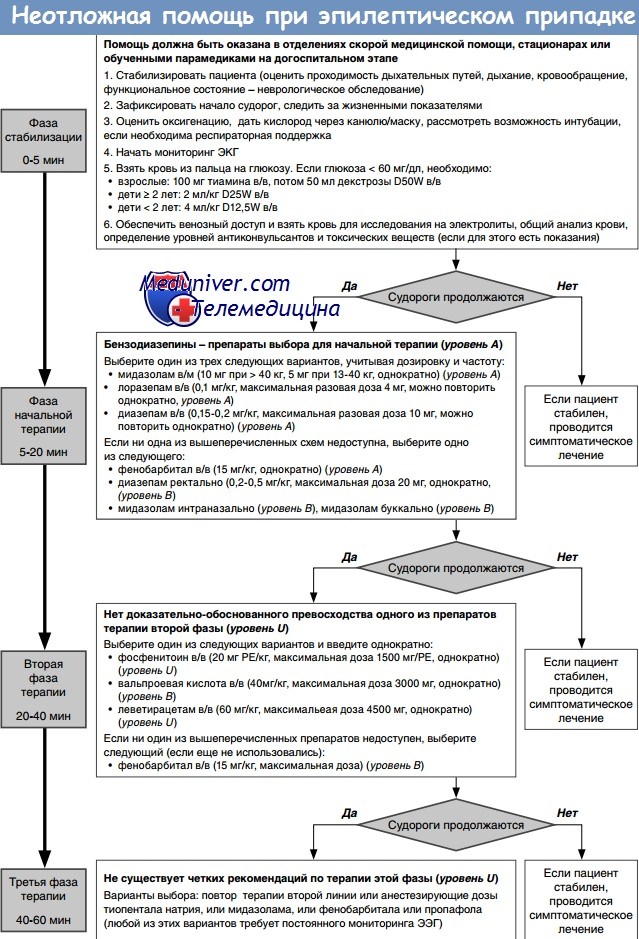
9. Судорожный синдром при эпилепсии
Признаки. Потеря сознания, судорожные сокращения мышц, чувствительно-двигательные нарушения, галлюцинации, чувство страха и др.
Неотложная помощь
- Привести кресло в положение лежа.
- Под лопатки подложить валик, освободить от стесняющей одежды, голову повернуть набок.
- Выдвинуть нижнюю челюсть, ввести шпатель между зубами, обернутый полотенцем, зафиксировать язык.
- Ввести реланиум 0,5% раствор 2 мл в/в струйно; магния сульфат 25% раствор 10 мл в/м; дроперидол 0,25% 2 мл; преднизолон 30-60 мг в/в или в/м.
Профилактика
- Тщательно собирать аллергоанамнез.
- Проводить премедикацию после консультации с соответствующим специалистом.
- Избегать болезненных манипуляций.
- О начале манипуляций предупреждать пациента.
10. Гипергликемическая кома
Признаки. Чувство голода, тремор, головная боль, тошнота, жажда, медленно нарастает коматозное состояние, сознание заторможено, запах ацетона изо рта, тонус мышц снижен.
Тактика. Экстренная госпитализация! Инсулин на доврачебном этапе не вводить!
Профилактика
- Из анамнеза выяснить о принятии препаратов инсулина.
- Провести консультацию с эндокринологом о премедикации и о возможности приема пациента в условиях поликлиники.
11. Гипогликемическая кома
Признаки. Головная боль, чувство голода, тремор, быстрая потеря сознания, кожа влажная, тонус мышц повышен, запаха ацетона изо рта нет.
Тактика
- В период предвестников дать съесть кусочек сахара, варенья или меда.
- В коме — 40% глюкозу 2-40 мл в/в струйно.
- Преднизолон в/м 3-6 мг.
Профилактика
- Тщательно собрать анамнез.
- Провести консультацию с эндокринологом о премедикации и месте лечения.
12. Угроза выкидыша или преждевременные роды
Признаки. Головокружение, схваткообразная боль внизу живота, беспокойство, жалобы на выделения, может быть вздутие живота.
Тактика. Срочная госпитализация в гинекологическое отделение в положении полулежа, пузырь со льдом на низ живота.
Профилактика. В первый и последний триместры беременности избегать хирургических вмешательств.
В случае экстренной необходимости провести медикаментозную и психологическую подготовку пациентки после консультации с гинекологом. Избегать болезненности при манипуляциях.
13. Кровотечение при геморрагических диатезах
Признаки. Образование кровоизливаний после инъекций, длительное кровотечение после хирургических вмешательств.
Тактика
- Срочно транспортировать пациента в стационар.
- Ввести в/в капельно плазму, сыворотку и другие кровезаменители.
- Рану затампонировать фибринной гибкой, тромбином.
- Ввести в/в 10 % кальция хлорид 10 мл медленно.
Профилактика
- Тщательно собирать анамнез.
- Хирургическое лечение должно проводиться в стационаре.
14. Острая дыхательная недостаточность.
Наиболее часто ОДН (асфиксия) встречается в результате нарушения внешнего дыхания. Причиной асфиксии могут быть механические препятствия доступа воздуха в дыхательные пути, при сдавлении их извне или значительном их сужении опухолью, при воспалительном, аллергическом отеках, западении языка, спазмах голосовой щели, мелких бронхов и т. д. Частой причиной асфиксии может стать закрытие просвета дыхательных путей в результате аспирации крови, рвотных масс, попадания различных инородных тел.
При травме челюстно-лицевой области это наблюдается в 5% случаев. По механизму возникновения Г.М. Иващенко различает следующие виды травматической асфиксии (ОДН).
- Дислокационная — вызванная смещением поврежденных органов (нижней челюсти, языка, гортани и языка).
- Обтурационная — вследствие закрытия верхнего отдела дыхательного пути инородным телом.
- Стенотическая — сужение просвета дыхательного пути в результате кровоизлияния, отека слизистой оболочки.
- Клапанная — за счет образования клапана из лоскутов поврежденного мягкого нёба.
- Аспирационная — от попадания в дыхательные пути крови, слизи, рвотных масс.
На поликлиническом приеме больных врачу-стоматологу наиболее часто приходится встречаться со стенотической (при воспалительном, аллергическом отеках) и обтурационной (при попадании в дыхательные пути оттискного материала, марлевого шарика, зуба) формами асфиксии. Клиницистам известно, что при быстро, остро протекающей асфиксии дыхание становится учащенным и затем останавливается, быстро развиваются судороги, зрачки расширяются. Лицо синюшное или бледное, кожные покровы приобретают серую окраску, губы и ногти цианотичны. Пульс замедляется или учащается. Сердечная деятельность быстро падает. Кровь приобретает темную окраску. Возбуждение сменяется потерей сознания. В этой ситуации действия медицинского персонала должны быть четкими и быстрыми.
Неотложная помощь — см. схему.

При стенотической асфиксии проводится патогенетическое лечение (вскрытие флегмоны, рассечение тканей с целью удаления гематомы, тавегил 0,1% — 2 мл или димедрол 1% — 2-3 мл в/м), коникотомия. После восстановления дыхания выполняется трахеотомия, госпитализация.
15. Анафилактический шок является тяжелой аллергической реакцией, протекающей по типу острой сердечно-сосудистой и надпочечниковой недостаточности.
Клинические проявления
Типичная форма. У больного остро возникает состояние дискомфорта с неопределенными тягостными ощущениями. Появляется страх смерти или состояние внутреннего беспокойства, проявляющееся иногда ажиотацией. Наблюдается тошнота, иногда рвота, кашель. Больные жалуются на резкую слабость, ощущение покалывания и зуда кожи лица, рук, головы; ощущение прилива крови к голове, лицу, чувство тяжести за грудиной или сдавления грудной клетки; появление болей в области сердца, затруднение дыхания или невозможность сделать вдох, головокружение или головная боль резкой интенсивности. Расстройство сознания нарушает речевой контакт с больным. Жалобы возникают непосредственно после приема лекарственного препарата.
Объективно: гиперемия кожных покровов или бледность и цианоз, различные экзантемы, отек век или лица, обильная потливость. У большинства больных развиваются клинические судороги конечностей, а иногда развернутые судорожные припадки, двигательное беспокойство, непроизвольное выделение мочи, кала и газов. Зрачки расширяются и не реагируют на свет. Пульс частый, нитевидный на периферических сосудах, тахикардия, аритмия. АД снижается быстро, в тяжелых случаях диастолическое давление не определяется. Появляется одышка, затрудненное дыхание. В последующем развивается клиническая картина отека легких.
Для типичной формы лекарственного шока (ЛАШ) характерно нарушение сознания, кровообращения, функции дыхания и ЦНС.
Гемодинамический вариант. На первое место выступают симптомы нарушения сердечно-сосудистой деятельности: сильные боли в области сердца, слабость пульса или его исчезновение, нарушения ритма сердца, значительное снижение АД, глухость тонов сердца. Наблюдается бледность или генерализованная «пылающая» гиперемия, мраморность кожных покровов. Признаки декомпенсации внешнего дыхания и ЦНС выражены значительно меньше.
Асфиксический вариант. В клинической картине преобладает острая дыхательная недостаточность, которая может быть обусловлена отеком слизистой оболочки гортани с частичным или полным закрытием ее просвета, бронхоспазмом разной степени вплоть до полной непроходимости бронхиол, интерстициальным или альвеолярным отеком легкого. У всех больных существенно нарушается газообмен. В начальном периоде или при легком благоприятном течении этого варианта шока признаков декомпенсации гемодинамики и функции ЦНС обычно не бывает, но они могут присоединиться вторично при затяжном течении шока.
Церебральный вариант. Преимущественные изменения ЦНС с симптомами психомоторного возбуждения страха, нарушения сознания, судорог, дыхательной аритмии. В тяжелых случаях возникают симптомы набухания и отека головного мозга, эпилептический статус с последующей остановкой дыхания и сердца. Возможно возникновение симптомов, характерных для нарушения мозгового кровообращения (внезапная потеря сознания, судороги, ригидность мышц затылка, симптом Кернига).
Абдоминальный вариант. Характерно появление симптомов острого живота: резкие боли в эпигастральной области, признаки раздражения брюшины. Также возможно неглубокое расстройство сознания при незначительном снижении АД, отсутствии выраженного бронхоспазма и дыхательной недостаточности. Судорожные симптомы наблюдаются редко.
Типы клинического течения ЛАШ.
Раннее проявление клиники ЛАШ свидетельствует о его тяжелой форме.
Острое злокачественное течение: острое начало с быстрым падением АД (диастолическое часто понижается до 0), нарушением сознания и нарастанием симптомов дыхательной недостаточности с бронхоспазмом. Симптоматика шока при этом типе течения резистентна к интенсивной противошоковой терапии и прогрессирует с развитием тяжелого отека легких, стойкого снижения АД и глубокого коматозного состояния.
Острое доброкачественное течение ЛАШ: для этого типа течения ЛАШ характерен благоприятный исход при правильной своевременной диагностике шока и экстренном полноценном лечении.
Затяжное течение ЛАШ: развивается стремительно с типичными клиническими симптомами, но противошоковая терапия дает временный и частичный эффект. Развиваются вторичные осложнения со стороны жизненно важных органов.
Рецидивирующее течение ЛАШ: характеризуется возникновением повторного шокового состояния после первоначального купирования его симптомов.
Абортивное течение ЛАШ: шок быстро проходит и легко купируется, часто без применения каких-либо лекарств.
Лечение лекарственного анафилактического шока
Принципы лечения:
- Купирование острых нарушений функции кровообращения и дыхания.
- Компенсация возникшей адренококоидной недостаточности.
- Нейтрализация и ингибиция в крови биологически активных веществ реакции антиген—антитело.
- Блокирование поступления лекарства-аллергена в кровоток.
- Поддержание жизненно важных функций организма или реанимация при тяжелом состоянии или клинической смерти.
Схема проведения лечебных мероприятий при анафилактическом шоке — см. схему.

“Практическое руководство по хирургической стоматологии”
А.В. Вязьмитина
Опубликовал Константин Моканов
Источник
Судороги. Эпилептический припадокСудороги – это непроизвольные мышечные сокращения, проявляющиеся внезапно в виде приступов и продолжающиеся различное по длительности время. Клонические судороги – быстрые мышечные сокращения, следующие друг за другом через короткий промежуток времени. Они могут быть ритмичными и неритмичными и характеризуются возбуждением коры головного мозга. Разпознавание судорожного приступа обычно трудностей не представляет. Судорожному припадку при эпилепсии нередко предшествует так называемая аура (предвестник), которая проявляется сердцебиением, головокружением, ощущением жара, неприятных запахов, восприятием различных звуков, чувством страха и т.д. Тактика ведения больного с судорожным синдромом складывается из неотложной помощи по сохранению жизни и транспортировки в неврологическое (психоневрологическое) отделение или в клинику инфекционных болезней (столбняк, бешенство, острые инфекции). Неотложная помощь при судорогахЛечение должно быть комплексным и направленным: I. Поддержание функций жизненно важных органов: обеспечение свободной проходимости дыхательных путей; предохранение больного от возможной травматизации во время судорог. II. Противосудорожная терапия: III. Снижение внутричерепного давления и уменьшение гидрофильности мозговой ткани: Когда судороги купированы, важно установить их этиологию.
– Также рекомендуем “Острая почечная недостаточность. Клиника острой почечной недостаточности.” Оглавление темы “Неотложная помощь терапевтическим больным.”: |
Источник