Тахикардиальный синдром что это такое

 В норме число сердечных сокращений у взрослого человека в покое составляет от 60 до 90 ударов за минуту. Увеличение этих цифр называется тахикардией. Это одна из наиболее часто встречающихся разновидностей нарушения сердечного ритма.
В норме число сердечных сокращений у взрослого человека в покое составляет от 60 до 90 ударов за минуту. Увеличение этих цифр называется тахикардией. Это одна из наиболее часто встречающихся разновидностей нарушения сердечного ритма.
Чтобы понять, что такое тахикардия, почему она возникает и как правильно ее лечить, необходимо в первую очередь разобраться с тем, почему сердце сокращается именно так, а не иначе. Логично предположить, что есть некоторый руководящий центр, который задает ритм и регулирует сокращение сердца, иначе каждая его часть, а то и каждая отдельная клетка, сокращались бы самостоятельно, что сделало бы невозможным последовательное движение крови по камерам сердца.
Таким руководящим центром является синусовый узел. Он располагается в том месте, где верхняя полая вена впадает в правое предсердие. Именно в нем в норме формируются специальные импульсы, которые по проводящей системе распространяются по камерам сердца и заставляют их сокращаться в правильном порядке. Количество образовавшихся в синусовом узле импульсов и определяет количество сокращений сердца. Если импульсов будет образовываться больше, чем необходимо, в свою очередь произойдет и увеличение частоты сердечных сокращений.
Классификация

Учащенное сердцебиение не всегда свидетельствует о том, что в организме возникли какие-то проблемы и необходимо срочно бежать к врачу. Иногда его вызывают вполне естественные и неопасные причины. В связи с этим выделяют следующие виды тахикардии:
- Физиологическая – она возникает у людей, не имеющих проблем со здоровьем, под влиянием некоторых факторов внешней среды и представляет собой проявление компенсаторных сил организма. Она появляется во время активных физических упражнений, эмоциональных волнений, испуга и быстро проходит без какого-либо лечения, не оставляя после себя следов.
- Патологическая – возникает на фоне различных заболеваний сердца или других внутренних органов. Она может быть опасной, поскольку когда сердце бьется чаще, чем необходимо, желудочки не успевают наполняться кровью в достаточном объеме. Как следствие снижается сердечный выброс, малое количество крови попадает в сосуды, поступает в органы и ткани. Развивается их кислородное голодание. Длительная тахикардия опасна и для самого сердца: нарушается его работоспособность, увеличивается объем предсердий и желудочков и может развиться кардиопатия.
В зависимости от того, где именно формируется импульс, тахикардию делят еще на два вида:
- Синусовая – при этом импульсы, как и полагается, зарождаются в синусовом узле, просто увеличивается их количество. Начинается она обычно постепенно, увеличение ЧСС наблюдается до 120 ударов в минуту. При этом между сердечными сокращениями проходит одинаковое количество времени, то есть отсутствует аритмия.
- Эктопическая (пароксизмальная) – в данном случае лишние импульсы возникают не в синусовом узле, а в другом месте. Они могут возникать в предсердиях (наджелудочковая тахикардия) или в желудочках (желудочковая тахикардия). Начинается она резко, с внезапного увеличения частоты сердечных сокращений, и не проходит несколько минут, а иногда и несколько дней.
Физиологическая тахикардия не нуждается в оказании экстренной помощи. Она проходит самостоятельно после исчезновения причин, которые ее вызвали.
Если же признаки тахикардии появляются часто и не удается выяснить их причину, стоит обязательно посетить врача. Даже не доставляя физического дискомфорта, она может привести к истощению сердечной мышцы и развитию различных осложнений.
Причины
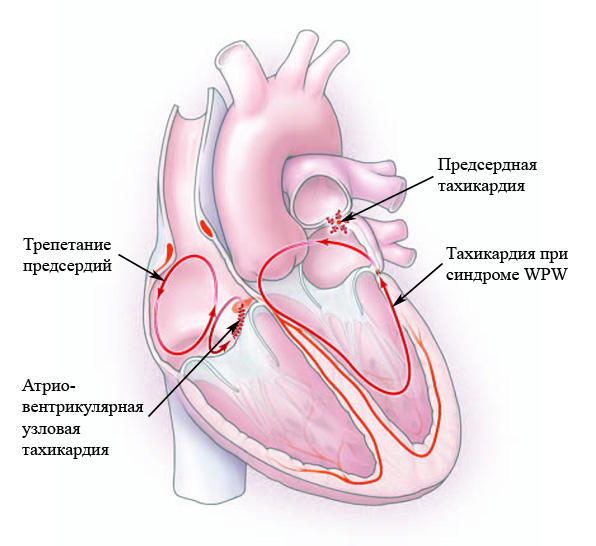 Причины синусовой тахикардии можно разделить на две большие группы:
Причины синусовой тахикардии можно разделить на две большие группы:
- Интракардиальные – причины увеличения ЧСС кроются в самом сердце. Они бывают как врожденными, так и возникают из-за различных болезней сердца.
- Экстракардиальные – ЧСС увеличивается из-за различных внесердечных факторов: заболеваний других органов и систем или же под влиянием внешних факторов.
Частота сердечных сокращений может увеличиваться практически при любом сердечно-сосудистом заболевании, среди которых:
- ишемическая болезнь сердца;
- артериальная гипертония;
- инфаркт миокарда;
- сердечная недостаточность, как острая, так и хроническая;
- пороки сердца, как врожденные, так и приобретенные;
- кардиосклероз;
- кардиомиопатия – при этом снижается сократительная способность сердца, что уменьшает количество крови, которое он выбрасывает в сосуды за одно сокращение; чтобы компенсировать это, ему приходится работать быстрее;
инфекционный эндокардит и другие.
Экстракардиальные причины возникновения тахикардии:
- физиологические причины – ЧСС повышается при активной физической работе, из-за волнений, сильного эмоционального перенапряжения;
- неврогенные – они возникают, когда нарушается работа коры головного мозга и подкорковых узлов, и также при различных дисфункциях вегетативной нервной системы: неврозы, аффективные психозы, нейроциркуляторная дистония; чаще всего им подвержены люди молодого возраста с неустойчивой нервной системой;
- заболевания эндокринной системы;
- шок;
- коллапс;
- острая кровопотеря;
- сильный болевой приступ;
- прием лекарственных препаратов, которые оказывают влияние на работу синусового узла (адреналин, атропин, эуфиллин и другие); тахикардия, причины которой кроются в приеме лекарств, называется медикаментозной;
- повышать сердцебиение могут не только лекарственные препараты, но и никотин, алкоголь, кофе и кофеинсодержащие напитки;
- лихорадка при некоторых инфекционных болезнях (пневмония, ангина, туберкулез и др.) – установлено, что подъем температуры тела на один градус увеличивает ЧСС примерно на 8-9 ударов в минуту.
Кроме этого, тахикардия бывает адекватная и неадекватная. Последняя не проходит даже после того, как человек устранил какие-либо нагрузки, физические или эмоциональные. Отыскать причину тахикардии на первый взгляд также не представляется возможным. По всем параметрам сердце должно биться ровно и спокойно, ведь нет никаких провоцирующих факторов. Почему она возникает, до конца не изучено, однако существует предположение, что она связана с первичным поражением синусового узла.
Определение вида тахикардии, имеет важное значение для назначения правильного лечения, поскольку чаще всего лечить нужно не ее, а патологии, которые ее вызвали. Если просто снижать частоту сердечных сокращений, не устранив причину, можно спровоцировать падение артериального давления.
Симптомы

Симптомы тахикардии зависят от того, как сильно она выражена, сколько по времени длится, а также что ее вызвало. Иногда человек может вообще ничего не ощущать. Среди часто отмечаемых можно выделить:
- ощущение сердцебиения, иногда больные отмечают гулкие удары в груди;
- неприятные ощущения в области сердца, иногда даже давящую боль;
- головокружение;
- дрожание рук.
 Синусовая тахикардия отличается тем, что начинается постепенно и также плавно заканчивается. Если выраженная тахикардия наблюдается долго, то есть органы и ткани, в том числе головной мозг, длительное время получают плохое питание, к симптомам могут присоединиться признаки кислородного голодания: сильно кружится голова, иногда больной может терять сознание, возникают очаговые неврологические нарушения, может резко снижаться артериальное давление, а также уменьшаться количество мочи.
Синусовая тахикардия отличается тем, что начинается постепенно и также плавно заканчивается. Если выраженная тахикардия наблюдается долго, то есть органы и ткани, в том числе головной мозг, длительное время получают плохое питание, к симптомам могут присоединиться признаки кислородного голодания: сильно кружится голова, иногда больной может терять сознание, возникают очаговые неврологические нарушения, может резко снижаться артериальное давление, а также уменьшаться количество мочи.
При неадекватной тахикардии к этим симптомам присоединяется одышка, больному словно не хватает воздуха. Пациент быстро устает, отмечает снижение работоспособности, часто находится в плохом настроении.
Наличие других симптомов тахикардии будет зависеть от того, какое заболевание ее вызвало.
Осложнения
Без адекватного лечения патологическая тахикардия может привести к развитию различных осложнений, которые угрожают здоровью, а иногда и жизни пациента. Это могут быть:
- износ сердечной мышцы, ведь ей приходится постоянно работать с повышенной нагрузкой;
- кислородное голодание мозга, поскольку ему не хватает крови и питательных веществ;
- отек легких;
- внезапная остановка сердца;
- фибрилляция желудочков;
- аритмический шок.
Диагностика
 Для того чтобы определить причины тахикардии, а также назначить правильное лечение, необходимо провести диагностику. Начинают со сбора анамнеза жизни пациента и его жалоб. На данном этапе важно выяснить, как проявляется тахикардия в каждом конкретном случае, что ее провоцирует и что помогает снять приступ усиленного сердцебиения. Иногда пациент сами предполагают возможную причину ее появления.
Для того чтобы определить причины тахикардии, а также назначить правильное лечение, необходимо провести диагностику. Начинают со сбора анамнеза жизни пациента и его жалоб. На данном этапе важно выяснить, как проявляется тахикардия в каждом конкретном случае, что ее провоцирует и что помогает снять приступ усиленного сердцебиения. Иногда пациент сами предполагают возможную причину ее появления.
Далее проводится внешний осмотр пациента, цвет его кожных покровов (при длительном кислородном голодании кожа выглядит бледной), подсчитывается частота сердечных сокращений и дыхания. На данном этапе могут прослушиваться шумы в сердце, если причиной возникновения тахикардии является какое-либо заболевание сердца.
После сбора анамнеза и проведения внешнего осмотра подключаются лабораторные и инструментальные методы обследования.
- Общий анализ крови
Здесь можно увидеть признаки анемии или повышения уровня лейкоцитов, что характерно для воспалительного процесса. Кроме этого, общая картина состояния крови важна для дальнейшей диагностики и лечения тахикардии.
- Биохимический анализ крови
Этот анализ более показательный, чем общий. Определяется количество холестерина, глюкозы, креатинина, мочевины и многие другие показатели. По нему можно заподозрить, в каком именно органе идет патологический процесс, вызывающий учащенное сердцебиение.
- Общий анализ мочи
Проводится для исключения заболеваний почек и мочевыделительной системы.
- Анализ крови на гормоны
Гормоны играют важную роль в регулировании артериального давления и частоты сердечных сокращений, поэтому их показатели имеют большое значение для определения причины заболевания.
- ЭКГ
Для диагностики такой болезни как тахикардия электрокардиограмма сердца играет одну из ведущих ролей. Во время ее проведения определяют не только частоту сердечных сокращений, но также их ритмичность, силу и многие другие важные показатели. Расшифровка ЭКГ способна дать врачу зацепки для определения не только заболеваний сердца, но и других органов. ЭКГ необходимо снимать в момент приступа повышенного сердцебиения, иначе она не будет настолько информативна. Если же приступ не удается подловить, на помощь приходит другой вид обследования сердца.
- Холтеровское мониторирование
Это та же кардиограмма, только записывается она в течение одних или нескольких суток. Обследование по Холтеру способно записать синдром тахикардии, а также брадикардии и любого другого нарушения сердечного ритма, вычислить его длительность и частоту повторения в течение суток.
- ЭхоКГ
Позволяет обнаружить структурные изменения в сердце: с ее помощью исследуют камеры сердца, клапаны, толщину миокарда.
- МРТ сердца
Используется редко, когда есть соответствующие показания.
- ЭФИ
Обычно его используют только по определенным показаниям перед хирургическим лечением. Он позволяет изучить характер проводимости электрического импульса по миокарду.
Лечение
 Как лечить тахикардию в каждом конкретном случае определяет врач-кардиолог. Иногда ему может понадобиться консультация других специалистов: невролога, эндокринолога, терапевта, уролога – в зависимости от причины, вызвавшей увеличение числа сердечных сокращений.
Как лечить тахикардию в каждом конкретном случае определяет врач-кардиолог. Иногда ему может понадобиться консультация других специалистов: невролога, эндокринолога, терапевта, уролога – в зависимости от причины, вызвавшей увеличение числа сердечных сокращений.
Огромное значение имеет устранение факторов, которые вызывают приступы учащенного сердцебиения: курение, прием алкоголя, употребление кофе и кофеинсодержащих напитков, большие физические нагрузки, эмоциональные волнения и стрессы. Для устранения физиологической тахикардии этого обычно достаточно.
Лечение патологической тахикардии требует дополнительных мер: кроме устранения провоцирующих факторов в обязательном порядке необходимо лечить основное заболевание.
Если тахикардиальный синдром имеет неврогенный характер, требуется консультация невролога. Важное значение при этом имеет назначение седативных и успокаивающих препаратов, иногда транквилизаторов или нейролептиков.
Если сердце начинает биться чаще, чем необходимо, из-за того, что в кровеносной системе уменьшилось количество крови (например, при сильных кровопотерях) необходимо восполнить ее объем в должной мере. Снижение ЧСС без этого может спровоцировать падение артериального давления и только усугубить симптомы нарушения гемодинамики. При анемии важное значение имеет назначение препаратов железа.
Что делать при тахикардии, которая развилась на фоне болезни щитовидной железы (тиреотоксикоз) решают кардиолог совместно с эндокринологом. Важно лечить основное заболевание. Однако к этому добавляют бета-адреноблокаторы или антагонисты кальция.
Бета-адреноблокаторы применяются и в том случае, если тахикардия возникает на фоне хронической сердечной недостаточности. Вдобавок к ним назначают сердечные гликозиды.
Если тахикардия вызвана каким-либо инфекционными заболеваниями, назначают антибактериальные или противовирусные препараты.
При возникновении желудочковой тахикардии, лечение необходимо начинать в экстренном порядке, для чего пациент госпитализируется в лечебное учреждение.
По некоторым показаниям повышенное ЧСС лечат хирургическим методом. Для этого применяется метод радиочастотной абляции. Через крупные сосуды в полость сердца вводится специальный катетер-электрод, с помощью которого прижигается патологический очаг, вырабатывающий лишние импульсы.
Прогноз
У здоровых людей физиологическая тахикардия, даже если она сильно выражена, не является опасной для жизни и проходит самостоятельно при устранении вызывающих ее факторов.
Патологическая тахикардия требует специального лечения, поскольку без него может значительно ухудшать качество жизни человека и течение некоторых заболеваний.
Профилактика
Как и при любом заболевании, важное место следует отводить профилактике, ведь любую болезнь проще предупредить, чем лечить. Тахикардия не имеет половой принадлежности и может возникать как у мужчин, так и у женщин, поэтому профилактические мероприятия будут полезны всем.
- В первую очередь необходимо нормализовать режим дня, вовремя ложиться спать и отводить сну достаточное количество времени.
- Отказ от вредных привычек тоже является важной составляющей в профилактике повышения числа сердечных сокращений.
- Придерживаться правильного питания: уменьшить количество выпиваемого кофе, шоколада, обязательно включать в рацион фрукты и овощи.
- По возможности избегать стрессов и длительного нервного перенапряжения.
- Несмотря на то, что физические нагрузки сами по себе способны увеличивать количество сердечных сокращений, их все же следует давать организму, но при этом следить за своим состоянием и контролировать пульс.
- Обязательно вовремя и правильно лечить инфекционные заболевания, проходить диспансеризацию и следить за своим здоровьем.
Вне зависимости от причины, важно быть в курсе симптомов тахикардии, знать, что это такое, как лечить и какую опасность она может представлять.
Источник
Тахикардия (тоже самое, что тахиаритмия) – симптом, причиной которого служат множество заболеваний сердца и не только. Характеризуется увеличением пульса/частоты сердечных сокращений (ЧСС) больше 90 (норма 60-80) ударов в минуту в состоянии покоя (при физических нагрузках, страхе или волнении прирост является нормой). Склонность в учащении ритма чаще наблюдается в лиц молодого возраста и чаще в женщин, чем у мужчин. Различают синусовую и пароксизмальную: предсердную и узловую (суправентрикулярную), желудочковую тахикардию (СТ, ППТ, ПУТ, ПЖТ).
Что это такое?
Сердце человека сокращается с частотой 60-90 ударов в минуту. Эти значения считаются нормальными, а увеличение показателя ЧСС выше 90 принято называть тахикардией.
Вопреки бытующему мнению, тахикардия – это не всегда плохо! Учащаться сердцебиение может в результате адаптации организма к изменившимся условиям внешней среды. К примеру, упражнения в спортзале, являясь физической нагрузкой, активируют симпатическую нервную систему, что приводит к повышению пульса и артериального давления. Другой пример – тахикардия у пациента с кровотечением. В связи с потерей крови, снижением уровня гемоглобина развивается гипоксия, миокард получает недостаточное количество кислорода, и это вызывает увеличение ЧСС.
Причины учащенного сердцебиения
Причины этого явления могут быть различны. Тахикардия бывает физиологической – реакцией организма на раздражающие факторы, и патологической – проявлением болезни.
В первом случае она возникает на фоне эмоционального волнения (стресс) или в результате повышения физической активности (занятия спортом). Людей учащение пульса застигает врасплох и пугает, но задача врача – объяснить, что ЧСС человека не остается постоянной величиной в течение всего времени! Мы изменяемся и реагируем на события вокруг нас: встаем по утрам с постели, идем на работу или на встречу с другом, радуемся, огорчаемся, – и все это отражается на частоте сердечных сокращений через активацию вегетативной нервной системы.
К терапевту с жалобами на высокий пульс периодически обращаются молодые юноши и девушки. Приступы у них сопровождаются вегетативными реакциями: потливостью, бледностью, повышением давления, резкой болью в грудной клетке, панической атакой со страхом смерти. Несмотря на ярко выраженную клиническую картину, после комплексного обследования не выявляется патологии. Таким пациентам устанавливают мифический диагноз «ВСД» и рекомендуют принимать во время приступа «Анаприлин». Причиной такого состояния являются нарушения в работе вегетативной нервной системы. Занятия с психотерапевтом помогают в этой ситуации лучше, чем капельницы в стационаре. Почему? Ответ в видео по ссылке ниже.
Патологические причины учащенного сердцебиения (тахикардии) – врожденные или приобретенные заболевания сердца или других органов. К ним относятся: ревматизм, миокардит, инфаркт, аномалии развития, тиреотоксикоз, анемия, невроз и другие. Пациенты с частым пульсом могут знать о наличии какой-то из этих проблем. В такой ситуации необходимо проконсультироваться с кардиологом о возможных способах устранения тахикардии в вашем конкретном случае. Ведь человек с больной щитовидкой не сможет избавиться от частого пульса не отрегулировав уровень гормонов, поскольку изменение их концентрации в крови напрямую влияет на сердечный ритм.
После сна и по утрам
«Сон – царство вагуса» – закон физиологии. Активация блуждающего нерва посредством сложного нейрогуморального механизма вызывает урежение пульса, дыхания, снижение АД. В ранние утренние часы активность вагуса уменьшается, и в игру вступает симпатическая нервная система. В кровь поступают гормоны стресса (адреналин, кортизол), что приводит к учащению ритма сердца.
Помимо этого, резкий подъем с постели тоже способен вызвать тахикардию: после длительного пребывания в горизонтальном положении барорецепторы не успевают адаптироваться к вертикальному положению тела. Снижается общее сосудистое сопротивление, давление, уменьшается возврат крови к сердцу, что, по механизму обратной связи, предрасполагает к возникновению тахикардии.
Ночная тахикардия
Ночью пульс в норме должен урежаться, но не всегда происходит так, как надо. Использование психостимуляторов, употребление возбуждающих ЦНС напитков (вино, крепкий чай, кофе), просмотр фильма ужасов, невроз, курение, бессонница – все это может стать причиной частого ритма биения сердца. Поэтому так важна гигиена сна, не рекомендовано употреблять кофе и чай после 16 часов. Кроме того, нужно научиться справляться со стрессом, чтобы негативные эмоции не вызывали учащения пульса.
Причиной ночной тахикардии может быть синдром апноэ (кратковременной остановки дыхания) во сне. Наблюдается у лиц с абдоминальным ожирением, гипертонией и храпом. Возникновение апноэ может провоцировать различные нарушения ритма: от блокад с паузами асистолии до фибрилляции предсердий и желудочковой тахикардии.
Частый пульс в покое
Ситуация, которая должна заставить записаться на консультацию к врачу, – это постоянный пульс более 90 в минуту в покое. Такая тахикардия практически всегда является симптомом заболевания, и не обязательно сердечно-сосудистой системы.
Хроническое воспалительное заболевание, анемия или дефицит железа, болезни щитовидки, физическая нетренированность, – наиболее частые причины, устранение которых приведет к нормализации пульса.
Тахикардия может развиться на фоне острого инфекционного процесса: озноб, повышение температуры тела на 1 градус увеличивает ЧСС в среднем на 10 ударов в минуту. Применение адреномиметиков (например, при бронхиальной астме или глаукоме), передозировка дигоксина, гипоксия (хроническая и острая) тоже влияют на ЧСС.
Основные симптомы
Тахикардия проявляется по-разному; клиническая симптоматика зависит от возраста, сопутствующих заболеваний. Учащенное сердцебиение может сопровождаться ощущением дискомфорта в груди, падением артериального давления, слабостью. Возможно чувство нехватки воздуха, головокружение, потемнение в глазах, обморок. У пациента со стенокардией возникает боль за грудиной в результате развившегося дисбаланса между возросшей потребностью сердца в кислороде и снижением доставки О2. У людей с пороком сердца приступ тахикардии сопровождается резким усилением одышки.
Особенности у полов
Особых различий между проявлениями тахикардии у мужчин и женщин нет, если не считать вегетативных реакций и эмоциональной окраски.
Сердце бьется и клокочет в горле, бросает в жар, сильная потливость, дрожь в теле – так ярко описываются признаки тахикардии у женщин. У них чаще, чем у мужчин, встречается хроническая непароксизмальная синусовая тахикардия – заболевание, когда ЧСС не соответствует уровню физической активности или эмоциональной нагрузки. Возможным механизмом его развития считают аномалию синусового узла или повышенный автоматизм сердца.
Постуральная ортостатическая тахикардия также преимущественно характерна для женщин. Она сопровождается неадекватным увеличением пульса при изменении положения тела с горизонтального на вертикальное.
Виды
Видов тахикардий великое множество. Лечение зависит от клинической ситуации. Иногда оно и вовсе необязательно: достаточно лечь, отдохнуть и расслабиться, чтобы сердце успокоилось.
Наиболее часто встречается синусовая тахикардия. Существуют 2 её варианта: физиологическая и патологическая, когда нарушение ритма – симптом другого заболевания, например, железодефицитной анемии.
Клинический случай
В моей практике был случай с синусовой тахикардией у беременной. Женщина постоянно ощущала частое сердцебиение, что являлось адаптивной реакцией организма: снижалось давление, повышалась ЧСС; но у пациентки также была выявлена анемия. После коррекция уровня гемоглобина препаратами железа ее самочувствие улучшилось, прошло ощущение сердцебиения. Хотя вначале женщина искренне удивилась, когда ей не назначили препараты для урежения пульса!
В зависимости от локализации источника возбуждения тахикардии делят на наджелудочковые и желудочковые.
Первые возникают в структурах сердца до уровня разветвления ствола пучка Гиса: в предсердиях, АВ-узле, в дополнительных путях проведения. Источником зарождения вторых являются пучок Гиса, волокна Пуркинье, миокард желудочков.
По характеру течения выделяют пароксизмальные и непароксизмальные виды патологии.
По механизму возникновения – реципрокные, эктопические, с триггерной активностью и так далее.
Дифференциальная диагностика аритмий – трудная и ответственная задача. В частности, когда дело идет о тахикардии с широкими комплексами QRS на ЭКГ. Это может быть желудочковое нарушение ритма или тахикардия с участием ДПП (дополнительных проводящих путей).
Желудочковая тахикардия имеет неблагоприятный прогноз и возникает в результате поражения сердечной мышцы. В отличие от нее, аритмия с участием ДПП появляется у человека без грубой структурной патологии сердца.
Для уточнения вида тахикардии следует записать ЭКГ с внутригрудным отведением либо провести чреспищеводное электрофизиологическое исследование. Однако в реальной клинической практике такая возможность предоставляется редко, и в этих ситуациях врач руководствуется следующим правилом: расценить состояние как наиболее опасное для здоровья и жизни человека и начать соответствующее лечение.
Диагностика: когда и с чем обращаться к врачу?
Любой впервые возникший приступ тахикардии, который негативно влияет на самочувствие, – повод обратиться к врачу! И чем ярче выражены клинические проявления, тем скорее нужно проконсультироваться. Если во время пароксизма человек потерял сознание, необходимо немедленно вызвать «Скорую помощь» и провести электрическую кардиоверсию (воздействие на сердце импульсным разрядом тока).

Советы врача: чек-ап лист при подозрении на тахикардию
Для установления правильного диагноза необходимы следующие исследования и анализы:
- электрокардиограмма – в покое и в момент учащенного сердцебиения;
- УЗИ сердца – данные о структурном строении и клапанном аппарате;
- суточное мониторирование ЭКГ;
- чреспищеводное ЭФИ (ЧПЭФИ);
- общий анализ крови – даст информацию о наличии анемии и/или воспаления;
- анализ крови на гормоны щитовидной железы и ТТГ;
- консультация ЛОР-врача (если в анамнезе частые ангины) и стоматолога (кариес) для выявления и лечения очагов хронической инфекции.
Это тот минимум исследований, который поможет установить причину тахикардии, её характер и вид, либо позволит выбрать дальнейшее диагностическое направление. Часто врачу требуется обращаться за помощью к коллегам-аритмологам, способным с помощью современных инструментальных методов определять участок с патологическими импульсами. После того, как его локализация становиться известна, можно решать вопрос о малоинвазивном разрушении очага.
Если учащенное сердцебиение – результат течения хронического тонзиллита, то, устранив причину (выполнив оперативное удаление миндалин), можно забыть о сердечной проблеме. У подобных пациентов встречаются жалобы на боли в области сердца. Почему при ангине появляется дискомфорт в груди и как правильно действовать – читайте здесь.
Если в ходе исследования выявляется изменение уровней тиреоидных гормонов, или заподозрена феохромоцитома, то лечением такого пациента займется эндокринолог. Стоит заметить, что в клинической практике первым симптомом тиреотоксикоза является пароксизм фибрилляции предсердий. Поэтому всем больным с возникшей впервые мерцательной аритмией необходимо определять концентрацию гормонов щитовидной железы в крови.
Наблюдение человека с тахикардией в первую очередь предполагает контроль у специалиста, который лечит основное заболевание. Именно грамотный подход к патологии-причине аритмии поможет избавиться от неприятных симптомов и свести к минимуму потребление лекарств.
Как снять приступ тахикардии: первая помощь
В качестве неотложной помощи можно использовать вагусные пробы. Смысл их заключается в раздражении рецепторов парасимпатической нервной системы, в результате чего активируется блуждающий нерв. Выполнение этих приемов поможет либо прервать пароксизм, либо снизить частоту сердечных сокращений и уменьшить симптоматику.
- Проба Вальсальвы. В положении сидя или стоя сделать глубокий вдох, затем зажать нос, закрыть рот и попытаться выдохнуть, при этом напрячь переднюю брюшную стенку.
- Кашлевой рефлекс прост в исполнении: пациенту нужно покашлять.
- Рвотный рефлекс – надавить на корень языка.
- Приседания на корточки с натуживанием.
- Рефлекс ныряющей собаки: задержать дыхание, зажать нос и опустить лицо в сосуд с холодной водой.
- Массаж каротидного синуса. Запрещен для пациентов с атеросклеротическим поражением сонных артерий и/или перенесенным инсультом в анамнезе. Проводится следующим образом: определяется точка пульсации на шее и выполняется несколько надавливаний на неё в течение 3-5 секунд.
- Проба Данини-Ашнера – надавливание на глазные яблоки; в настоящее время не рекомендуется для использования.
Помимо вагусных проб, для экстренной помощи применяются медикаменты. Широко используется Верапамил, однако его употребление возможно лишь в том случае, когда достоверно известно, что нет дополнительных проводящих путей в миокарде. Если развилась фибрилляция предсердий, то может помочь «Пропафенон», методика «таблетка в кармане». Принимают этот препарат только при условии предыдущего успешного использования его в стационаре под контролем электрокардиограммы.
В моей практике во время проведения чреспищеводной электрокардиостимуляции у пациентов нередко развивался приступ реципрокной АВ-узловой тахикардии. Использование вагусных проб (Вальсальвы и массажа каротидного синуса) позволяли купировать пароксизм. На экране ЭКГ-установки демонстрируется весь процесс: на фоне ровного синусового ритма внезапно возникает приступ тахикардии с узкими QRS-комплексами. Это сопровождается типичными жалобами пациента (головокружение, тошнота, потемнение в глазах и так далее), выполняется массаж каротидного синуса, и приступ внезапно обрывается.
Если во время ЧПЭФИ развивается тахикардия с широкими комплексами, то можно попробовать купировать ее с помощью нескольких электрических стимулов. Прекращение пароксизма подобным образом свидетельствует в пользу наджелудочкового характера аритмии. Если же источник расположен в желудочках сердца, то стимуляция никак не повлияет на течение приступа.
Хотите получить быстро, доступно и коротко информацию о частом сердцебиении — смотрите видео на нашем канале, посвященное этой теме. Вопросы экспертам задавайте в комментарии.
Лечение учащенного сердцебиения: как избавиться от проблемы
Терапия тахикардии включает 2 цели:
- тактическую – купировать приступ;
- стратегическую – предотвратить рецидивы.
Для купирования тахикардии в зависимости от её вида разрешено использовать фармакологические препараты: АТФ, Аденозин, блокаторы кальциевых каналов (Верапамил), бета-блокаторы (Метопролол), антиаритмики (Пропафенон, Амиодарон, Новокаинамид). Подробнее о лекарствах, которые применяются с данной целью, можно прочесть тут.
Когда пароксизм протекает с нестабильной гемодинамикой (падение АД) и потерей сознания, может потребоваться экстренная электрическая кардиоверсия.
Если у пациента подтверждена реципрокная тахикардия (АВ-узловая, с участием дополнительных путей проведения), то в этой ситуации может быть предложена операция. Выполнение радиочастотной абляции с разрушением субстрата аритмии продуктивно в 90% случаев.
При неуспешности хирургического вмешательства потребуется прием лекарств для профилактики новых приступов. В этом случае при выборе препарата нужно соотнести пользу и потенциальный риск, поскольку средства для лечения аритмии обладают проаритмогенным действием (могут способствовать усилению патологии или возникновению новой её формы). Важно помнить, что ни в коем случае нельзя прибегать к самолечению или отказу от употребления рекомендованных вам лекарств. Безответственное отношение к тахикардии влечет за собой быстрые фатальные последствия.
Устранение провоцирующих факторов, таких, как употребление алкоголя, крепкого чая и кофе, прием некоторых лекарств (адреномиметики, дигиталис), лечение заболевания-причины – необходимые компоненты терапии. Не стоит также забывать о стрессе. Когда органических причин тахикардии не обнаруживается, в процессе беседы с пациентом я часто устанавливаю связь между его эмоциональным состоянием и возникшими сердечными признаками. Бывают ситуации, когда убедительного и душевного разговора с больным не хватает, и появляется необходимость консультации психотерапевта. Современный ритм жизни многих из нас смело можно назвать «стрессогенным». Напряжение на работе, семейные проблемы вызывают стойкие изменения в поведенческом зеркале человека. Именно они меняют реакцию пациента на обычные жизненные вещи, что часто приводит к тахикардии.
Нельзя не упомянуть о гомеопатии, так как сторонников этого направления не стало меньше даже после того, как РАН признал его лженаукой. Использование таких препаратов основано на эффекте плацебо и «помогает» разве что пациенту с астено-невротическим синдромом без патологии внутренних органов. Последствием применения гомеопатических средств у больных с серьезными нарушениями ритма станет жизнеугрожающая аритмия. Подобной опасности можно избежать при назначении патогенетической терапии, а не «пустышки».
Симптомы и лечение тахикардии – актуальная проблема кардиологии, которая требует профессионального подхода специалистов с образованием и опытом. В многих регионах существуют центры, где работают врачи-аритмологи, — доктора, которые занимаются лечением электрических нарушений сердца. В их силах качественно разобраться в причинах и выбрать оптимальную тактику ведения.
Источник
