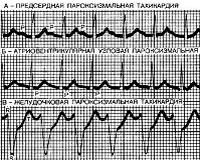
Тахикардиальный синдром у ребенка что это


Нарушения ритма сокращений сердца достаточно распространены в детском возрасте. Среди них чаще всего у детей выявляют тахикардию. Поэтому всем родителям нужно знать, как проявляется и диагностируется такая проблема, а также как помочь малышу с тахикардией.
Что это
Тахикардией у детей называют повышенную частоту сердцебиений. При этом ее особенностью является зависимость показателей ЧСС от возраста ребенка, поскольку нормы частоты пульса для детей разного возраста отличаются. К примеру, у малышей 1 года нормой ударов сердца за минуту является 94-154 сокращения, у детей 4-6 лет нормальной ЧСС является 86-126 ударов, а в возрасте старше 10 лет сердце в норме сокращается в минуту 60-100 раз. Превышение таких показателей на 10-20% позволяет говорить о тахикардии.

Причины
У детей повышенное число сердцебиений может быть обусловлено и воздействием физиологических факторов, и развитием болезни. Небольшую тахикардию могут вызывать такие неопасные причины, как пребывание в душной комнате, перепад температур в помещении, физическая нагрузка, волнение, страх или переживания.
Также повышение ЧСС возникает при лихорадке, лишнем весе, обезвоживании и приеме некоторых лекарств. У новорожденного из-за высокой активности синусового узла подъем ЧСС возможен даже при осмотре крохи и пеленании. У подростков приступы тахикардии нередко связаны с активным ростом и изменениями в работе нервной системы.
Среди патологических причин тахикардии выделяют сердечные (врожденные пороки, миокардиты, кардиомиопатии, травмы, сердечная недостаточность, операции на сердце) и внесердечные (поражение нервной системы, болезни эндокринных желез, анемии, воспаления органов дыхания, системные заболевания и другие). Частота ударов сердца также может повышаться при электролитном дисбалансе или гипогликемии.
Симптомы
Во многих случаях тахикардия у ребенка, особенно вызванная физиологическими причинами, не имеет каких-то особых проявлений. Совсем маленькие дети могут вести себя беспокойно, отказываться от пищи, капризничать.

Дети постарше, например, в 7 лет, при возникновении тахикардии могут пожаловаться, что чувствуют сердцебиения, дискомфорт или боли в груди, слабость, головокружение или тошноту. У них появляется бледность, потливость и одышка, может возникнуть обморочное состояние.
Виды
В детском возрасте диагностируют такие виды тахикардии:
- Синусовая. Так называют вариант тахикардии, при котором ритм остается синусовым (управляется работой синусового узла). В большинстве случаев тахикардии у детей диагностируется именно синусовый тип. Такая тахикардия бывает умеренной (ЧСС повышается на 10-20%), средней тяжести (с повышением ЧСС на 20-40%) и выраженной (число ударов сердца превышает норму на 40-60%). Чаще всего это нарушение ритма не представляет опасности, а приступы такой тахикардии проходят самостоятельно. Опасна для детей длительная синусовая тахикардия, которая может стать причиной сердечной недостаточности.
- Пароксизмальная. Это более опасный вариант тахикардии у детей, который проявляется внезапными приступами (их называют пароксизмами). В зависимости от зоны поражения такую тахикардию делят на желудочковую (ее вызывают поражения миокарда) и наджелудочковую (она часто провоцируется внесердечными проблемами). Довольно опасна пароксизмальная тахикардия у новорожденных, так как ее приступы могут вызвать остановку сердца.
Диагностика
Заметив у ребенка учащенное сердцебиение или выявив его во время планового осмотра у врача, важно более детально обследовать карапуза, начав с ЭКГ, анализа крови и УЗИ сердца. В некоторых случаях ребенка направляют на рентген грудной клетки, анализ уровня гормонов и на консультацию к невропатологу.

Лечение
Тактика врача при выявлении тахикардии у деток определяется причиной учащения сердечного ритма. Если приступ вызван физиологической причиной и после ее устранения сердцебиение вернулось в норму, никакого лечения не требуется.
При заболеваниях, не связанных с сердцем, лечением тахикардии занимается профильный специалист, например, проблемы со щитовидной железой будет лечить эндокринолог. Если тахикардия вызвана болезнью сердца, лечение ребенку должен назначать детский кардиолог.

Если у ребенка начался приступ тахикардии, до приезда врача родителям важно обеспечить малышу доступ воздуха, сняв тесную одежду и открыв окно, а также приложить ко лбу влажную ткань, смоченную в прохладной воде. Также можно попросить ребенка выполнить глубокий вдох с задержкой дыхания.
Для предотвращения приступов тахикардии у ребенка важно:
- Сбалансировать рацион малыша.
- Не допускать набора ребенком лишнего веса.
- Ограничивать стрессы.
- Упорядочить режим дня, уделив внимание полноценному сну и отдыху.
- Поощрять умеренные физические нагрузки.
- По показаниям принимать витаминные и успокоительные препараты.

В следующем видеоролике доктор-педиатр подробнее расскажет о тахикардии, ее причинах и способах лечения ребенка от недуга.
Источник
Пароксизмальная тахикардия у детей — это аритмия, которая проявляется приступообразным повышением частоты сердечных сокращений до 180-300 ударов за минуту. Заболевание характеризуется внезапными приступами сердцебиения, болями в сердце, беспокойством и предобморочным состоянием. Диагностика пароксизмальной тахикардии проводится инструментальными (мониторирование ЭКГ, эхокардиография, ЭФИ сердца) и лабораторными методами (определение маркеров повреждения миокарда, антител к элементам проводящей системы). Неотложное лечение включает вагусные пробы и кардиоверсию, для предотвращения повторных приступов назначают антиаритмические лекарства, радиочастотную абляцию.
Общие сведения
Пароксизмальная тахикардия (ПТ) составляет до 95% всех тахиаритмий детского возраста. Частота встречаемости болезни варьирует от 1 случая на 250-25000 детей. Такой разбег объясняется сложностями клинической диагностики патологии и ее кратковременным приступообразным характером, из-за чего врач не всегда вовремя выявляет аритмию. ПТ одинаково часто встречается у мальчиков и у девочек. Актуальность проблемы в педиатрической практике обусловлена частым развитием у детей недостаточности кровообращения и аритмогенных коллапсов.
Причины
Для пароксизмальных нарушений ритма у детей характерна высокая частота (до 85%) спонтанных нарушений, которые происходят при отсутствии органических повреждений миокарда. Поэтому многие случаи тахикардий в детском возрасте носят функциональный характер и исчезают после устранения причинного фактора или по мере роста ребенка и совершенствования регуляции сердечно-сосудистой системы. Среди основных причин пароксизмальной аритмии выделяют:
- Нарушения нервной регуляции. Преобладание парасимпатических влияний в первые годы жизни и несовершенство вегетативной иннервации становятся предрасполагающими факторами пароксизмальных тахикардий.
- Психоэмоциональные причины. Нестабильность психики, склонность к ярким эмоциональным реакциям и высокий уровень невротизации — факторы, которые у большого количества детей приводят к функциональным нарушениям сердечной деятельности.
- Экстракардиальные нарушения. Этиологическими факторами аритмий выступают эндокринные и врожденные метаболические расстройства, острые и хронические инфекции.
- Органические поражения сердца. Около 15% случаев ПТ вызваны врожденными кардиомиопатиями, сердечными пороками и опухолями, а также приобретенными болезнями — миокардитами, эндокардитами.
- Отягощенный анамнез. Патологии беременности и перинатального периода — важный предрасполагающий фактор для формирования пароксизмальных тахикардий. Риск заболевания повышается, если у близких родственников есть аритмии, другие кардиологические проблемы.
Патогенез
Формирование пароксизмального учащенного сердцебиения у детей имеет 2 основных механизма: риентри (re-entry) и аномальный автоматизм. В первом случае тахикардия возникает в результате патологической круговой циркуляции импульсов по дополнительным или функциональным проводящим путям. При этом происходит многократное возбуждение одного и того же участка сердечной мышцы.
При аномальном автоматизме учащение сокращений миокарда связано с формированием дополнительных очагов возбуждения в тканях предсердий или желудочков — там, где в норме импульсы не образуются. Это вызвано наличием в сердечной мышце клеток с повышенной готовностью к деполяризации, которые могут спонтанно генерировать импульс. В итоге автоматизм синусового узла подавляется, а его функцию берут на себя эктопические очаги.
Симптомы
При пароксизмальной тахикардии частота пульса у ребенка раннего возраста повышается до 250-300 сердечных сокращений в минуту, а у старших детей — до 180-200. Приступы аритмии начинаются внезапно и продолжаются от пары секунд до нескольких дней. У грудничков и дошкольников пароксизмы чаще всего провоцируются инфекционными и соматическими заболеваниями. У школьников они в основном связаны с физическими и эмоциональными перегрузками.
У малышей приступ проявляется внезапным беспокойством, криком или плачем, одышкой. Возможна одно-двукратная рвота. При длительном пароксизме ребенок отказывается от еды, становится вялым. Пациенты-школьники могут пожаловаться на болезненность в левой половине грудной клетки, чувство стеснения в груди и затруднения дыхания. Во время приступа тахикардии у 15% больных наблюдается предобморочное состояние, иногда бывает потеря сознания.
Для пароксизмальной аритмии типична циркадность — ухудшение состояния в определенное время суток. Особенностью течения заболевания у детей среднего и старшего школьного возраста являются частые жалобы на повышенную утомляемость, упадок сил, сонливость, которые беспокоят даже в межприступный период. У подростков может быть повышенная метеочувствительность и учащение пароксизмов при смене погоды.
Осложнения
Приступ тахикардии — опасное состояние, которое без экстренной медицинской помощи заканчивается кардиогенным шоком, сердечно-легочной недостаточностью. ПТ может стать причиной внезапной детской смерти. При хроническом течении пароксизмальной аритмии формируются структурные кардиопатологии по типу аритмогенной или дилатационной кардиомиопатии. Продолжительные расстройства кровообращения замедляют рост и физическое развитие ребенка.
Диагностика
При физикальном обследовании детский кардиолог оценивает частоту пульса и ЧСС, проводит пальпацию предсердечной области, перкуссию и аускультацию сердца. На первичном приеме врач измеряет антропометрические показатели, определяет уровень физического и психического развития. Для выявления пароксизмальной тахикардии и обнаружения ее причин применяются следующие методы исследования:
- Электрокардиография. На ЭКГ обнаруживают повышение частоты предсердных зубцов и желудочковых комплексов, их деформацию, появление признаков нарушения реполяризации. Для точной диагностики редких пароксизмов и установления их циркадности рекомендовано суточное мониторирование кардиограммы.
- ЭхоКГ. Ультразвуковое исследование выполняется для визуализации структурных особенностей сердца, обнаружения возможных органических предпосылок пароксизмальной тахикардии. При эхокардиографии удается обнаружить признаки аритмогенной кардиомиопатии.
- ЭФИ сердца. Для дифференциальной диагностики в сложных случаях назначается чреспищеводное электрофизиологическое исследование, которое регистрирует даже единичные пароксизмы. Результаты ЭФИ помогают врачу классифицировать болезнь и выбрать оптимальный метод терапии.
- Определение миокардиальных маркеров. Чтобы выявить повреждение миокарда, кардиологу необходимы показатели МВ-фракции креатинфосфокиназы, тропонина, ЛДГ. Также используют анализ на антитела к антигенам проводящей системы сердца, чтобы исключить аутоиммунный характер аритмии.
- Дополнительные анализы. Клиническое и биохимическое исследование крови имеет вспомогательное значение в диагностике. При подозрении на инфекционные провоцирующие факторы проводится ИФА или ПЦР (к аденовирусам, герпесвирусам, возбудителям кори и краснухи). По показаниям делают гормональные анализы.
Лечение пароксизмальной тахикардии у детей
Консервативная терапия
При пароксизме тахикардии с нормальной гемодинамикой лечение начинается с вагусных проб для стабилизации сердечного ритма. Они включают прикладывание пузыря со льдом к голове, переворот головой вниз на 30 секунд, надавливание на корень языка. Эффективность метода достигает 50% при его проведении в первые минуты после начала приступа сердцебиения.
Для неотложного лечения пароксизма с нарушениями гемодинамики рекомендована электроимпульсная кардиоверсия, которая быстро устраняет нарушения и нормализует сердечный автоматизм. С целью купирования устойчивых форм пароксизмальной тахикардии назначается чреспищеводная электрокардиостимуляция. Для экстренного лечения применяются препараты из группы антагонистов кальция, блокаторов кальциевых каналов, транквилизаторов.
При частых приступах аритмии и клинически значимых нарушениях сердечной деятельности у детей проводят поддерживающую медикаментозную терапию. Она включает несколько групп антиаритмических лекарств, которые подбираются индивидуально. Для предупреждения осложнений схему лечения усиливают кардиометаболическими препаратами, витаминами и анаболиками.
Хирургическое лечение
При тяжелых и часто повторяющихся эпизодах пароксизмальной тахикардии рекомендована интервенционная терапия — радиочастотная катетерная абляция (РЧА). Это безопасный метод, который применяется в детской кардиологии для коррекции нарушений ритма. РЧА показана пациентам с массой тела более 15 кг. Ее эффективность составляет от 77% при предсердных тахикардиях до 97% при атриовентрикулярных реципрокных нарушениях ритма.
Прогноз и профилактика
Назначение базовой противорецидивной терапии и проведение современных хирургических методов коррекции ПТ значительно снизили смертность и риск тяжелых осложнений. Для детей без органической сердечной патологии прогноз благоприятный, а при наличии структурных нарушений миокарда могут быть рефрактерные к терапии формы пароксизмальной тахикардии. Профилактика заключается в устранении модифицируемых факторов риска.
Литература 1. Суправентрикулярные (наджелудочковые) тахикардии у детей/ И.А. Ковалев, И.А. Хамнагадаев, Л.И. Свинцова, Т.К. Кручина и др.// Педиатрическая фармакология. — 2019. 2. Особенности лечения суправентрикулярной формы пароксизмальной тахикардии в детском возрасте/ Е.В. Сечко, Е.В. Засим, В.В. Строгий, Н.И. Савьюк// Неотложная кардиология и кардиоваскулярные риски. — 2018. 3. Клинические варианты и частота возникновения суправентрикулярных тахикардий у детей/ Г.А. Новик, Д.Ф. Егоров, Т.К. Кручина// Лечащий врач. — 2011. 4. Пароксизмальная тахикардия у ребенка/ В.П. Кравченко// BISSA. — 2006. | Код МКБ-10 I47 |
Пароксизмальная тахикардия у детей – лечение в Москве
Источник
Синусовая тахикардия у ребенка — это повышение частоты сердечных сокращений на 10-60% от возрастной нормы вследствие нарушения работы синоатриального узла. У грудничков патология проявляется плачем и беспокойством, отказом от еды, изменением цвета кожных покровов. Старшие дети предъявляют жалобы на слабость и головокружение, сердцебиение, дискомфорт в предсердечной области. С диагностической целью ребенку назначают инструментальные методы (ЭКГ, Эхо-КГ, КТ сердца) и анализы крови. Лечение включает антиаритмическую и кардиометаболическую терапию, в осложненных случаях применяют интервенционные и хирургические вмешательства.
Общие сведения
Проблема нарушений сердечного ритма, к которым относится синусовая тахикардия, остро стоит в современной детской кардиологии. Это обусловлено трудностью ранней диагностики патологии, разнообразием и атипичностью клинической симптоматики, возможностью бессимптомного течения. Частота встречаемости аритмии составляет 22,5 случая на 100 тыс. детского населения, а синусовая тахикардия занимает первое место среди всех видов расстройств ритма. Чаще всего болезнь регистрируется у детей до 1 года, в возрасте 5-8 лет и у подростков 12-16 лет.
Синусовая тахикардия у ребенка
Причины
В большинстве случаев в детском возрасте наблюдается физиологическая тахикардия. Она развивается у ребенка при сильном стрессе, после обильного приема пищи, при физической нагрузке и пребывании в жарком помещении. Для нее характерно быстрое восстановление ЧСС после ликвидации провоцирующего фактора и отсутствие неблагоприятных изменений кардиоваскулярной системы. Патологические причины синусовых нарушений ритма делятся на 2 группы:
- Экстракардиальные. Основными из этих факторов являются нарушения иннервации сердца при расстройствах работы центральной и вегетативной нервной системы. Реже синусовая тахикардия связана с метаболическими изменениями (гиперкальциемия, гипогликемия, гипоксемия), нейротоксикозом, передозировкой кардиотропных лекарств.
- Кардиальные. В эту группу относятся любая органическая кардиопатология: врожденные и приобретенные пороки развития, воспалительные и невоспалительные поражения миокарда, травматические и токсические повреждения. Изредка сердечный ритм нарушается при системных болезнях соединительной ткани.
Этиология синусовой тахикардии зависит от возраста ребенка. У детей 1-го года жизни основной причиной выступают врожденные пороки (аномалия Эбштейна, дефект межпредсердной перегородки) и перинатальные повреждения сердца. У дошкольников и школьников в равной степени выявляются органические и внесердечные факторы. У подростков преобладают экстракардиальные факторы, что связано с половым созреванием и нейрогуморальными изменениями в организме.
Патогенез
Патофизиологической основой заболевания служат нарушения функционирования и автоматизма синоатриального узла (СА). Они возникают при морфологических изменения в электрической системе сердца либо при негативных нейрогуморальных воздействиях. Ученые называют 2 основных механизма формирования синусовой тахикардии: повышенный автоматизм синусового узла и увеличение влияния симпатических нервных волокон.
Гемодинамические изменения на ранней стадии расстройства носят компенсаторный характер — возрастает минутный объем кровообращения и усиливается кровоток в венечных сосудах. При длительном существовании синусовой тахикардии и повышении ЧСС более чем на 50% от нормы у ребенка наблюдается сокращение диастолы. В результате этого коронарный кровоток снижается, миокард страдает от дефицита кислорода и энергетических молекул.
Классификация
Расстройство относят к наджелудочковой аритмии согласно локализации нарушений ритма. Она может быть врожденной и приобретенной, первичной (идиопатической) и вторичной, возникающей как симптом кардиоваскулярных болезней. Для клинической оценки тяжести синусовой тахикардии у ребенка используют деление на 3 стадии по уровню ЧСС:
- Умеренная (I степень) — частота сердечных сокращений возрастает на 10-20% от нормы, соответствующей возрасту.
- Средняя (II степень) — учащение сердцебиения на 20-40%.
- Выраженная (III степень) — пульс учащается на 40-60% от нормы.
Симптомы
Клинические проявления широко варьируют в зависимости от причины заболевания и возраста ребенка. Синусовая тахикардия у новорожденных и грудничков не имеет патогномоничных симптомов. В момент учащения сердцебиения ребенок становится беспокойным, громко плачет, отказывается от еды. Заметны бледность кожи и повышенная потливость. Изредка отмечаются рвота, задержка мочеиспускания. Когда физиологический ритм восстанавливается, состояние приходит в норму.
Синусовую тахикардию в дошкольном и младшем школьном возрасте также сложно заметить, поскольку у ребенка обычно отсутствуют жалобы либо он не может описать свое состояние. Родители замечают, что дети становятся вялыми, у них резко меняется настроение, пропадает желание играть и учиться. Некоторые школьников беспокоит дискомфорт в груди слева, головокружение и головные боли.
Наиболее яркая клиническая картина синусовой тахикардии встречается у пациентов пубертатного возраста, особенно у девочек, которые отличаются эмоциональной лабильностью. Подростки жалуются на дискомфорт в грудной клетке слева и чувство ускоренного сердцебиения, неприятное ощущение биения в ушах, резко появившуюся головную боль. Наблюдается слабость, учащается дыхание, кожа краснеет или бледнеет и покрывается потом.
Осложнения
При внезапно начавшемся приступе синусовой тахикардии нарушается кровоснабжение головного мозга, что проявляется предобморочными состояниями и потерей сознания. Изменения гемодинамики негативно сказываются на реологических свойствах крови, поэтому у ребенка существует риск тромбообразования и вероятность летального исхода вследствие педиатрического инсульта.
Самое распространенное последствие запущенной синусовой тахикардии — сердечная недостаточность. Миокард теряет способность к эффективным сокращениям, нарушается центральная и периферическая гемодинамика, нарастают одышка, отеки и другие типичные симптомы. Длительное существование СН чревато отставанием ребенка в физическом и нервно-психическом развитии, а в некоторых случаях происходит инвалидизация.
Диагностика
Признаки синусовой тахикардии у ребенка неспецифичны, поэтому поставить диагноз без осмотра и специальных методов затруднительно. При физикальном обследовании (перкуссии и аускультации прекардиальной области) обращают внимание на расширение границ органа и шумы, которые сигнализируют об органической кардиоваскулярной патологии. Затем назначаются инструментальные и лабораторные исследования:
- ЭКГ. Основные электрокардиографические симптомы синусовой тахикардии — заостренный и укороченный зубец Р, уменьшение интервалов PQ и QT, снижение амплитуды зубца Т. Реже выявляют отсутствие интервала ТР и смещение сегмента ST ниже изолинии. Чтобы определить приступообразные нарушения ритма, используют суточное мониторирование ЭКГ.
- УЗИ сердца. Эхокардиография рекомендована для оценки сократительной способности миокарда, измерения сердечного выброса. По этим результатам врач диагностирует осложнения нарушенного сердечного ритма. Эхокардиография информативна для диагностики воспалительных болезней и сердечных пороков, которые зачастую выступают причиной синусовой тахикардии.
- КТ сердца. Высокоинформативный и безопасный метод заменяет традиционную коронарографию, поскольку он показывает не только состояние органа, но и венечных артерий. Врач прибегает к КТ в сложных диагностических случаях, когда другие неизвазивные исследования не дают достоверной информации.
- Лабораторные методы. При биохимическом исследовании крови измеряют уровень глюкозы и электролитов. Для исключения воспалительных процессов применяется гемограмма. При подозрении на семейную форму кардиоваскулярных заболеваний проводится генетическое обследование.
Лечение синусовой тахикардии у детей
Консервативная терапия
Перед назначением лечения важно четко отдифференцировать физиологическую и патологическую форму синусовой тахикардии. В первом случае медикаменты не используются. Если состояние не сопровождается резким ухудшением самочувствия, нет поводов для беспокойства. Чтобы предотвратить повторные приступы, врач рекомендует избегать стрессовых факторов, нормализовать режим дня и питания.
Купирование выраженной синусовой тахикардии начинают с немедикаментозных вагусных проб — переворот вниз головой на 1-2 минуты, прикладывание холода к лицу, надавливание на корень языка. Действия активизируют парасимпатическую нервную регуляцию и замедляют частоту сердечных сокращений у ребенка. Они наиболее эффективны в первые полчаса после появлений симптомов синусовой тахикардии.
Лечение аритмии состоит из трех направлений. Основное из них — рациональный подбор антиаритмических лекарственных средств, которые в остром периоде вводят парентерально, а затем переходят на пероральный прием медикаментов. Второе направление — прием кардиометаболических препаратов, которые улучшают окислительно-восстановительные и трофические процессы. Третье направление — медикаментозная нормализация вегетативной регуляции.
Антиаритмическая терапия продолжается от 3 месяцев до полугода и отменяется постепенно при условии нормализации ритма и отсутствия у ребенка клинических признаков. Противорецидивное лечение у детей грудного возраста проводится сроком до года и включает нейрометаболические препараты (производные пиридоксина, синтетические аналоги и производные ГАМК). Детский кардиолог обеспечивает динамическое наблюдение за пациентом минимум 3 года.
Хирургическое лечение
Интервенционная терапия синусовых тахикардий показана при неэффективности консервативных методов и наличии выраженных клинических симптомов. Операции проводятся детям старше 1 года. У младенцев интервенционные методы используются только при развитии аритмогенной дисфункции миокарда. Если синусовая тахикардия обусловлена врожденным сердечным пороком, рекомендована его плановая кардиохирургическая коррекция.
Прогноз и профилактика
Наилучшие результаты лечения достигаются при синусовых тахикардиях, которые возникли на первом году жизни ребенка и не вызваны сердечными пороками. У 38,8% симптомы полностью исчезают до 6 месяцев, у 55,3% длятся до 8-10 месяцев и только у 5,9% больных нарушенный ритм сохраняется и на втором году. У детей дошкольного и школьного возраста прогноз определяется тяжестью основной патологии. Профилактика включает устранение кардиальных и экстракардиальных факторов риска.
Источник