Техасская классификация синдрома диабетической стопы
Четкие общепринятые классификации необходимы для своевременной постановки диагноза, реализации квалифицированного лечения, оценки прогноза заболевания и обеспечения преемственности на всех этапах оказания медицинской помощи, а также позволяют сравнивать результаты различных научно-исследовательских проектов и экстраполировать полученные данные в рутинную практику. Ниже представлены современные классификации, используемые в разных странах мира.
по Meggitt-Wagner
Назначение: классификация создана B. Meggitt и в дальнейшем популяризирована F.M. Wagner. Данная классификация применяется в рутинной практике для оценки глубины язвы при синдроме диабетической стопы, однако, не учитывает наличие нейропатии и/или ишемии, что затрудняет прогноз исходов и не обеспечивает преемственности на этапах оказания медицинской помощи.
| Степень | Определение | Описание |
| Риск для стопы | Раневой дефект отсутствует, но есть сухость кожи, сухие мозоли, деформации суставов пальцев и/или стопы | |
| 1 | Поверхностная язва | Полная деструкция кожи |
| 2 | Глубокая язва | Раневой дефект, затрагивающий кожу, подкожно-жировую клетчатку, сухожилия, но без повреждения кости |
| 3 | Абсцесс | Раневой дефект, затрагивающий кожу, подкожно-жировую клетчатку, сухожилия и кость |
| 4 | Ограниченная гангрена | Некроз на уровне пальцев или стопы |
| 5 | Обширная гангрена | Некроз стопы с системными признаками воспаления |
Примеры написания в диагнозе:

Язвенный дефект подошвенной поверхности правой стопы 2 ст. (Meggitt-Wagner).

Язвенный дефект I пальца левой стопы 2 ст. (Meggitt-Wagner).

Гангрена I пальца правой стопы 4 ст. (Meggitt-Wagner).
Источники: Meggitt B: Surgical management of the diabetic foot. Br J Hosp Med 16:227–232, 1976, Wagner FW. The dysvascular foot: a system of diagnosis and treatment. Foot Ankle 2:64–122, 1981.
Техасского университета
Назначение: классификация широко применяется как в рутинной практике, так и научно-исследовательских работах, поскольку включает в себя оценку глубины язвы, а также инфекции и ишемии, которые являются основными факторами риска ампутации. Таким образом классификация позволяет оказывать своевременную квалифицированную помощь и более точно оценивать прогноз заболевания.
| Стадии | Степени | |||
| 1 | 2 | 3 | ||
| A | Полная эпителизация до или после язвы | Поверхностный язвенный дефект без повреждения сухожилий, капсулы сустава или кости | Язвенный дефект повреждающий сухожилие или капсулу сустава | Язвенный дефект повреждающий кость или сустав |
| B | + Инфекция | + Инфекция | + Инфекция | + Инфекция |
| C | + Ишемия | + Ишемия | + Ишемия | + Ишемия |
| D | + Инфекция и ишемия | + Инфекция и ишемия | + Инфекция и ишемия | + Инфекция и ишемия |
Примеры написания в диагнозе:

Язвенный дефект подошвенной поверхности правой стопы 2В ст. (Техасского университета).

Язвенный дефект I пальца левой стопы 2D ст. (Техасского университета).

Гангрена I пальца правой стопы 3D ст. (Техасского университета).
Источник: Armstrong DG, Lavery LA, Harkless LB: Validation of a diabetic wound classification system. Diabetes Care 21 : 855 –859,1998.
P.E.D.I.S.
Назначение: классификация разработана для характеристики пациентов, участвующих в научно-исследовательских проектах. Как правило, используется на этапе набора пациентов в научное исследование и является основой для оценки критериев включения и исключения.
PERFUSION — кровоснабжение
EXTENT/SIZE – площадь/размер
DEPTH/TISSUE LOSS — глубина
INFECTION — инфекция
SENSATION – чувствительность
PERFUSION — кровоснабжение
| Степень 1 — Отсутствие симптомов или признаков ЗПА1 в пораженной нижних конечностей в сочетании с: |
| · Пальпируемый пульс на a.dorsalis pedis, a.tibialis posterior или · ЛПИ2 0,9 – 1,1 или, · ППИ3> 0,6 или, · TcPo24> 60 мм рт.ст. |
| Степень 2 — Симптомы или признаки ЗПА, но не критической ишемии нижних конечностей. |
| · Перемежающаяся хромота · ЛПИ <0,9, но АДсис на лодыжке > 50 мм рт.ст. или · ППИ <0,6, но АДсис пальца> 30 мм рт.ст., или · TcPo2 30 — 60 мм рт.ст., или · Другие аномалии, выявленные неинвазивными тестами. |
| Степень 3 – Критическая ишемия. |
| · АДсис на лодыжке <50 мм рт.ст. или · АДсис пальца<30 мм рт.ст. или · TcPo2 <30 мм рт.ст. |
1 Заболевания периферических артерий
2 Лодыжечно-плечевой индекс
3Пальцево-плечевой индекс
4Транскутанное напряжение кислорода
EXTENT/SIZE – площадь/размер
Оцениваются после хирургической обработки язвы в квадратных сантиметрах. Граница язвы определяется по неповрежденной коже вокруг. Для измерения размеров язвы может применяться техника планиметрии или использоваться специальная пленка с сеткой, также площадь язвы может быть вычислена путем умножения двух перпендикулярно измеренных диаметров, однако данный метод менее точный.
DEPTH/TISSUE LOSS – глубина
| Степень 1 — Поверхностная язва, не проникающая глубже дермы. |
| Степень 2 — Глубокая язва, проникающая под дерму и затрагивающая фасции, мышцы или сухожилия. |
| Степень 3 — Язва поражающая все ткани стопы, в том числе кости и/или сустав (с обнажением или зондиованием кости). |
INFECTION – инфекция
| Степень 1 — Отсутствие симптомов или признаков инфицирования язвы. |
| Степень 2 — Инфицирование поверхностной язвы, без вовлечения более глубоких тканей и признаков синдрома системной воспалительной реакции. |
| По крайней мере 2 из следующих признаков имеются: · локальные отек или уплотнение, · эритема от 0,5 до 2 см вокруг язвы, · локальная чувствительность или боль, · локальное повышение температуры, · гнойное отделяемое (густые, непрозрачные,белые или кровянистые). Должны быть исключены другие причины воспалительного ответа на коже (например, травмы мягких тканей, перелом, подагра, нейроостеоартропатия, тромбоз, венозный застой). |
| Степень 3 – Инфицирование глубоких слоев кожи, мягких тканей стопы, кости и/или сустава без признаков синдрома системной воспалительной реакции. |
| Эритема> 2 см плюс один из элементов, описанных выше (локальные отек, боль, повышение температуры, активная экссудация) или инфицирование с вовлечением структур глубже кожи и подкожных тканей, с развитием абсцесса, остеомиелита, септического артрита, фасциита. Нет признаков синдрома системной воспалительной реакции. |
| Степень 4 — Инфицирование с признаками синдрома системной воспалительной реакции (systemic inflammatory response syndrome — SIRS). |
| Реакция проявляется двумя или более из следующих состояний: · Температура тела> 380 или <360 по Цельсию, · Сердечного ритма> 90 уд/мин, · Частота дыхания> 20 вдохов/мин, · РаСО2 <32 мм рт.ст., · Количество лейкоцитов> 12,000 или <4,000/мкл, · 10% — незрелые формы лейкоцитов. |
SENSATION – чувствительность
| Степень 1 – Нет потери защитной чувствительности на пораженной нижней конечности. |
| Степень 2 – Потеря защитной чувствительности на пораженной нижней конечности. |
| Отсутствие одного из видов чувствительности при проведении тестов: · ощущения давления при использовании монофиламента на 2-ух из 3-ех участках подошвенной поверхности стопы, как описано в Международном консенсусе по диабетической стопе, · вибрационной чувствительности при оценке с помощью камертона 128 Гц или порог вибрации > 25 при использовании полуколичественных методов на 1-ом пальце. |
Примеры написания в диагнозе:

Язвенный дефект подошвенной поверхности правой стопы:
PERFUSION — 1 ст.
EXTENT/SIZE — 3х4 см
DEPTH/TISSUE LOSS — 2 ст.
INFECTION — 2 ст.
SENSATION — 2 ст.

Язвенный дефект I пальца левой стопы:
PERFUSION — 2 ст.
EXTENT/SIZE — 3х1,5 см
DEPTH/TISSUE LOSS — 2 ст.
INFECTION — 2 ст.
SENSATION — 2 ст.

Гангрена I пальца правой стопы:
PERFUSION — 3 ст.
EXTENT/SIZE — I палец
DEPTH/TISSUE LOSS — 3 ст.
INFECTION — 3 ст.
SENSATION — 2 ст.
Источник: International Diabetes Federation, diabetes atlas.// Fifth edition. 2015 и ISBN: 978-2-930229-81-2, URL: https://iwgdf.org/consensus/pedis/
Другие классификации при наличии язвенного дефекта:
WIfI — начала активно использоваться
DEPA, DUSS, SINBAD, S(AD)SAD, MAID — используются редко
Классификации используемые при наличии остеоартропатии:
Клиническая
Назначение: классификация описывает состояние стопы, исходя из клинической картины и данных мультиспиральной компьютерной томографии и/или магнитно-резонансной томографии.
| Клиника | МСКТ/МРТ признаки | |
| Активная стадияФаза 0 | Умеренно выраженное воспаление (отек, локальная гипертермия, иногда боль, повышенный риск травматизации при ходьбе), нет выраженных деформаций | Обязательные: отек костного мозга и мягких тканей, нет нарушения кортикального слоя. Возможные:субхондральные трабекулярные микротрещины, повреждение связок. |
| Активная стадияФаза 1 | Выраженное воспаление (отек, локальная гипертермия, иногда боль, повышенный риск травматизации при ходьбе), выраженная диформация | Обязательные: переломы с нарушением кортикального слоя, отек костного мозга и/или отек мягких тканей.Возможные: остеоартрит, кисты, повреждение хряща, остеохондроз, внутрисуставной выпот, скопление жидкости в суставах, костные эрозии/ некрозы, лизис кости, деструкция и фрагментация кости, вывихи/подвывихи суставов, повреждение связок, теносиновииты, дислокация костей. |
| Неактивная стадияФаза 0 | Нет признаков воспаления, нет деформации | Отсутствие изменений или незначительный отек костного мозга, субхондральный склероз, кисты кости, остеоартроз, повреждение связок. |
| Неактивная стадияФаза 1 | Нет воспаления, стойкая выраженная деформация, анкилозы | Остаточный отек костного мозга, кортикальная мозоль, выпот, субхондральные кисты, деструкция и дислокация суставов, фиброз, образование остеофитов, ремоделирование кости, нарушения хряща и связок, анкилоз, псевдоартроз. |
Источник: Chantelau E. A., Grützner G. Is the Eichenholtz classification still valid for the diabetic Charcot foot? Swiss Medical Weekly, vol. 144, Article ID w13948, 2014
Анатомическая
Назначение: классификация предназначена для описания поражения стопы, исходя из локализации перелома. На схеме представлены варианты локализации переломов и их распространенность среди пациентов с диабетической остеартропатией.
Схема: I – плюснефаланговые суставы, II – предплюсне-плюсневые суставы, III – суставы предплюсны, IV – голеностопный и подтаранный суставы, V – пяточная кость.

Источник: Sanders LJ, Frykberg RG. Diabetic neuropathic osteoarthropathy: the Charcot foot. In: Frykberg RG, editor. The high risk foot in diabetes mellitus. New York: Churchill Livingstone; 1991. pp. 297–338.
Патофизиологическая
Назначение: классификация основана на рентгенологической картине диабетической остеоартропатии и позволяет описать течение патологического процесса от начала отека костного мозга до консолидации фрагментов кости.
0 стадия – отек костного мозга,
1 стадия – фрагментации (острая),
2 стадия – сращения (коалесценции),
3 стадия – перестройки (консолидации).
Источник: Eichenholtz SN. Charcot joints. Springfield, IL: Charles C Thomas; 1966. pp. 7–8.
Источник
Под инфицированностью подразумевается лабораторное определение вида микрофлоры и клинические проявления воспаления.
Степень ишемии определяется по Покровскому-Фонтейну в случае наличия стенозов и окклюзий магистральных артерий.
Особое внимание необходимо уделять пациентам с атероматозом (55-64% больных с диагнозом «СД»). Атероматоз (развитие атеросклеротической бляшки) повреждает артериальные сосуды различного калибра: стенозы и окклюзии сосудов. Течение атероматоза в основном тяжёлое и имеет несколько особенностей:
- Поражаются дистальные отделы ноги (задняя и передняя большеберцовая, а тыльная артерия стопы) симметрично артериям обеих ног и на разных уровнях. Причём эти нарушения проявляются у людей более раннего возраста, по сравнению с пациентами без сахарного диабета.
- Самостоятельно (т. е. без механического воздействия и травм или при незначительном воздействии) возникает некроз тканей и формируются трофические язвы. Это связано с тем, что в капиллярную сеть стопы через магистральные артерии кровь поступает в недостаточном количестве и при значительном нарушении микроциркуляции происходит некроз не только кожи, но и мышц, сухожилий. Результат — гангрена, причём чаще влажная чем сухая.
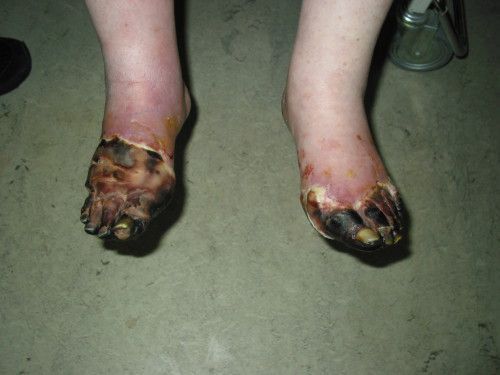
На фоне снижения чувствительности, боль от микротравм и потертостей не ощущается пациентом. Даже язва под сухим струпом на подошвенной поверхности стопы может остаться незамеченной длительное время. Дном язвы могут быть кости и сухожилия.
Самыми драматичным последствием СД и СДС является ампутация конечности на различных уровнях:
- малая ампутация — в пределах стопы;
- высокая ампутация — на уровне голени и бедра.
Также возможен летальный исход больного по причине гнойно-некротического процесса (сепсис или ТЭЛА).
Диагноз «СДС» устанавливается при первом хирургическом осмотре. Проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Отсутствие боли в области язвы — один из характерных признаков нейропатической ДС.
Также необходимо отличать трофические расстройства от чувства онемения и зябкости: «носки», «чулки» до отсутствия всех видов чувствительности.
Для определения расстройства чувствительности, кроме градуированного камертона, можно использовать электронные инструменты: биотензиометр или нейротензиометр.
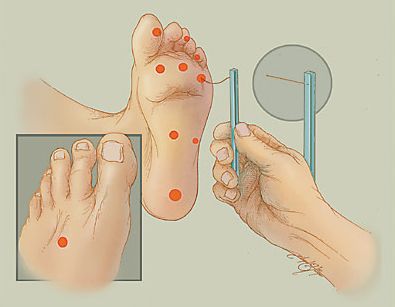
При триплексном сканировании артерий нижних конечностей выявляется:
- утолщение и кальциноз периферических артерий (синдром Менкеберга);
- изменение скорости кровотока — подтверждает ишемический характер СДС.
На практике достаточно описать вид тканей в области язвы на подошвенной поверхности стопы, головок плюсневых костей или ногтевых фаланг пальцев стоп.
Лечением диабетической стопы в большинстве случаев занимаются врачи-хирурги, однако также рекомендуются консультации таких врачей, как ортопед, травматолог, невролог, сосудистый хирург, дерматолог и подиатр.
На практике терапевт, эндокринолог или хирург устанавливает диагноз «Диабетическая стопа». На основании жалоб пациента, объективных и локальных данных врач назначает консультацию «узкого» специалиста и лечение.
Принципы лечения СДС:
- комплексный подход;
- отказ от самолечения;
- своевременное обращение к врачу — промедление в лечении может стать причиной ампутации или летального исхода пациента.
Недостаточно корригируемый уровень глюкозы в крови поддерживает высокую активность микроорганизмов в области язвенного дефекта, а углубление воспалительного процесса тканей в области язвы приводит к увеличению уровня глюкозы крови. Таким образом возникает «порочный круг» СДС: гипергликемия – инфекционный процесс – гипергликемия.
Постоянный контроль показателей крови и коррекция лечебных процедур более эффективны в стационарных условиях.
Пациентов с СДС в 80% случаев госпитализируют в хирургический стационар. Показаниями для этого служат:
- системные проявления инфекции (лихорадка, лейкоцитоз и др.);
- необходимость в коррекции глюкозы крови и ацидоза;
- клинические признаки ишемии;
- наличие глубокой и/или быстро прогрессирующей инфекции, некротического участка на стопе или гангрены;
- необходимость экстренного хирургического вмешательства или обследования;
- невозможность самостоятельного выполнения назначений врача или домашнего ухода.
Медикаментозное лечение
Существует несколько видов препаратов, применяемых при консервативном лечении СДС:
- инсулинотерапия;
- ангиопротекторы:
- замедляют образование фермента гиалуронидазы или подавляют активность ее производных;
- обладают антибрадикининовым свойством;
- способствуют угнетению агрегации тромбоцитов;
- активируют процесс образования мукополисахаридов в стенках капилляров;
- нормализуют проницаемость стенок сосудов;
- регулируют сосудистый тонус, восстановливают функции эндотелия, уменьшают оксидативный стресс и воспалительную реакцию;
- антиагреганты — ацетилсалициловая кислота («Аспирин», «Тромбо АСС», «КардиАСК», «Тромбопол») — подавляют активность циклооксигеназы, фермента, усиливающего реакции синтеза тромбоксана (фактора склеивания тромбоцитов);
- антидепрессанты и противосудорожные препараты;
- антибиотики — применяются на основании лабораторного анализа отделяемого из язвы и классификации инфекционных осложнений у пациентов с СДС по тяжести процесса.
- препараты, влияющие на обмен веществ — тиоктовая кислота и комплекс витаминов:
- ускоряют распространение импульсов по нервным волокнам;
- нормализуют кровообращение в тканях;
- избавляют от дефицита клеточных ферментов;
- выводят токсины из организма.
Эффективность всего комплекса медикаментозной терапии инфекции у пациентов с СДС по разным авторам составляет:[1][2][3][4]
- 80-90% при лёгкой и средней тяжести заболевания;
- 60-80% при тяжёлом течении.
Хирургическое лечение СДС
Оперативное вмешательство показано в следующих случаях:
- опасность распространения процесса от дистальных отделов конечности к проксимальным при условии неэффективной медикаментозной терапии;
- при ограничении положительного эффекта выраженной сухой гангреной части стопы или пальцев.
Хирург выбирает тактику проведения оперативного вмешательства исходя из клинической картины и формы инфицированности.
Физиотерапевтические методы лечения
Данный метод лечения предполагает ограниченное индивидуальное применение.
Физиотерапия часто проводится на стадии реабилитации после хирургического лечения. Она предполагает:
- нормализацию всех видов обмена веществ в организме и в тканях непосредственно;
- снижение уровня глюкозы в крови;
- нормализацию уровня иммунореактивного инсулина в крови;
- стимуляцию кровообращения и снижение воздействия антагонистов инсулина;
- снятие болей при ангиопатии и нейропатии.
К методам физиотерапии относятся:
- магнитотерапия — непосредственно влияет на обмен веществ при нейропатической форме ДС, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку.
- УВЧ, теплотерапия;
- СМТ-терапия;
- светолечение;
- фонофорез.
Также лечение СДС предполагает:
- соблюдение специальной диеты;
- выполнение лечебной гимнастики;
- уход за кожей.
Неблагоприятному сценарию развития болезни способствуют следующие факторы:
- системные проявления инфекции;
- тяжёлые нарушения периферического кровотока в конечности;
- остеомиелит;
- некротические участки и гангрена;
- отсутствие квалифицированной хирургической помощи;
- распространение инфекции на более проксимальные отделы конечности.
Рецидивы в 20-30%, по большей части, характерны для пациентов с остеомиелитом.
Более 65% всех ампутаций проводится при диабетической стопе, однако своевременная профилактика и полноценное лечение может сберечь минимум 80% конечностей.
Своевременная диагностика и профилактика сахарного диабета за последнее десятилетие позволили уменьшить число ампутаций при СДС почти на 50%. Летальные исходы после ампутаций при СДС остаются на уровне 25-28%. Но при этом реальное количество больных СД в 3-4 раза выше, так как многие и не подозревают о том, что больны. Вероятность выявить таких больных во время предварительных и периодических медицинских осмотров очень велика.
Применяемая методика диспансеризации, неформальный подход к интерпретации анализов крови при периодических и предварительных медицинских осмотрах позволяет врачу-специалисту вовремя заподозрить нарушение углеводного обмена, а значит вовремя предотвратить развитие тяжёлых осложнений при сахарном диабете.
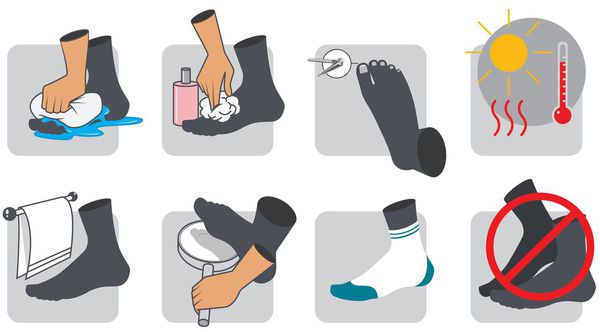
В качестве профилактики СДС, особенно людям с сахарным диабетом, необходимо:
- следить за уровнем сахара в крови;
- заниматься лечением СД;
- стараться не ходить босиком;
- носить ортопедическую обувь;
- не удалять появляющиеся мозоли;
- отказаться от вредных привычек (в частности, курения);
- избегать ожогов и переохлаждения стоп;
- ежедневно осматривать стопы для своевременного обнаружения трещин, шелушения и других признаков.
-
Аметов А.С. Сахарный диабет 2 Типа: проблемы и решения. — М.: ГЭОТАР-Медиа, 2012. -
Майоров А.Ю., Суркова Е.В. Сахарный диабет1 Типа. — М.: Перспектива, 2007. -
Бреговский В.Г., Зайцев А.А. Поражение нижних конечностей при сахарном диабете. — М., 2004. -
Дедов И.И., Удовиченко О.В., Галстян Г.Р. Диабетическая стопа // Практическая медицина. — М., 2005. -
Славин Л.Е., Годжаев Б.Н., Анчикова Л.И. Синдром диабетической стопы // Практическая медицина. — 2008. -—№ 27. — С. 54-57. -
Wagner FW. A classification and treatment program for diabetic, neuropatic and dysvascular foot problems. // In The American Academy of Ortopaedic Surgeons instructional course lectures. — St. Louis. — Mosby Year Book. — 1979. — P. 143-165. -
Оболенский В.Н., Семенова Т.В., Леваль П.Ш., Плотникова А.А. Синдром диабетической стопы в клинической практике // Русский медицинский журнал. — 2010. — № 2. — С. 45. -
Armstrong DG, Lavery LA, Harkless LB: Validation of a diabetic wound classification system. Diabetes Care 21: 855-859,1998. -
Храмилин В.Н., Демидова И.Ю. Синдром диабетической стопы: Методическое пособие для самоподготовки слушателей циклов усовершенствования врачей. — М., 2004. — 54 с.
Источник
