Торакотомия код по мкб

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Старческая кератома – возрастные доброкачественные изменения кожного покрова у пожилых людей, которые проявляются в виде пигментированных округлых очагов до нескольких сантиметров в диаметре, которые покрытые слоями рогового эпителия. Очаги старческой кератомы чаще всего расположены на коже лица, шеи, руках и предплечьях. Иногда возможна злокачественная трансформация очагов в рак кожи.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Код по МКБ-10
D23 Другие доброкачественные новообразования кожи
Патогенез
При гистологическом исследовании обнаруживают гиперкератоз с отходящими от него в глубину отростками, выраженный акантоз. Пролиферирующие тяжи состоят из клеток шиповатого слоя эпидермиса, но встречаются и мелкие клетки с темными ядрами.
 [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
[6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Симптомы старческой кератомы
На открытых участках кожного покрова (лицо, шея, верхние конечности) появляются солитарные или множественные очаги поражения. Сначала появляются эритематозные пятна, затем на этих участках развивается ограниченный, гиперкератоз. После насильственного отторжения чешуек образуются точечные геморрагии. Чешуйки неизменно появляются вновь и становятся плотными.
Со временем развиваются выступающие образования – плотные бляшки диаметром 1-1,5 см, темного цвета, округлой формы, покрытые плотно сидящими серыми корками. При длительном травмировании (царапины, инсоляция) или нерациональном лечении они могут озлокачествляться в спиналиому или базалиому.
Дифференциальная диагностика
Старческую кератому следует дифференцировать от вульгарной бородавки, болезни Боуэна, себорейного кератоза, кератопапилломы, актинического кератоза, кожного рога, кератоакантомы, эккринной поромы, фолликулярной кератомы.
 [17], [18], [19], [20], [21], [22], [23], [24], [25], [26]
[17], [18], [19], [20], [21], [22], [23], [24], [25], [26]
Лечение старческой кератомы
Терапия сенильных кератозов является способом профилактики рака. Больные должны состоять на диспансерном учете и подвергаться осмотру один раз в 6 месяцев. Длительный прием витамина А в больших дозах дает хороший результат. На раннем этапе рекомендуются электрокоагуляция, снег угольной кислоты, жидкий азот, 25%-ная мазь из подофиллина, 5%-ная фторурациловая мазь; при подозрении на перерождение – хирургическое удаление, как при зпителиоме, с захватом окружающей здоровой кожи; рентгенотерапия.
Источник
Рак носоглотки развивается из эпителиальных клеток ротоглотки, перерожденных в злокачественные. Развитие онкологии в данной области происходит редко, однако в современной медицине разработаны эффективные методы борьбы с данным заболеванием. Рак ротоглотки в МКБ 10 имеет соответствующий код, который используется специалистами при постановке диагноза.
Специалисты клиники онкологии Юсуповской больницы ежедневно оказывают качественную медицинскую помощь пациентам, у которых диагностирован рак ротоглотки. Врачи-онкологи разрабатывают для каждого больного индивидуальную программу терапии, направленную на устранение основного заболевания, его симптомов, сопутствующих проблем и улучшение качества жизни.
Рак ротоглотки: код по МКБ 10
Международная классификация болезней содержит коды для 21 болезни, к числу которых относится онкология ротоглотки. МКБ 10 применяется специалистами для решения диагностических и исследовательских задач.
Рак ротоглотки по МКБ 10 имеет следующие кодирование:
- С10.0 злокачественная опухоль ямки надгортанника;
- С10.1 злокачественное новообразование, локализованное на передней поверхности надгортанника;
- С10.2 злокачественная опухоль, расположенная на боковой стенке ротоглотки;
- С10.3 злокачественное новообразование, локализованное на задней стенке ротоглотки;
- С10.4 злокачественная опухоль жаберных щелей;
- С10.8 злокачественная опухоль, выходящая за пределы указанных областей;
- С10.9 неуточненное злокачественное новообразование, локализованное в ротоглотке.
Специалисты Юсуповской больницы проводят точную диагностику рака ротоглотки в современном диагностическом центре, оснащенном европейским оборудованием. Высокая точность полученных результатов позволяет врачам-онкологам выбрать наиболее эффективную тактику лечения.
Рак ротоглотки: симптомы
На начальном этапе развития онкологии больной не испытывает неприятных симптомов. Однако признаки рака ротоглотки усиливаются по мере прогрессирования заболевания. Первыми симптомами развития злокачественного новообразования являются:
- онемение и чувство кома в горле;
- болевые ощущения в горле;
- повышенная утомляемость и слабость;
- учащение пульса;
- внезапное повышение температуры тела.
Данные признаки могут свидетельствовать о других заболеваниях в области ротоглотки, поэтому для выявления причин неприятных ощущений следует обратиться к специалисту.
Рак ротоглотки большого размера деформирует ротоглотку, поэтому у больных появляются внешние дефекты в виде увеличенных лимфоузлов, выпирающих опухолей на шее. Поздними признаками онкологии ротоглотки являются:
- интенсивные боли в области шеи, языка, челюсти;
- изменение голоса;
- жжение в горле;
- дискомфорт при жевании и глотании пищи;
- неприятный запах изо рта;
- снижение веса;
- повышенная температура тела.
Первичные признаки злокачественной опухоли в ротоглотке могут оставаться незамеченными больными. Однако высокоточное диагностическое оборудование, применяемое в Юсуповской больнице, позволяет выявить даже незначительные изменения тканей. Врачи-онкологи рекомендуют пациентам не впадать в панику при появлении данных симптомов и пройти обследование в Юсуповской больнице. Рак ротоглотки является редким заболеванием, которое успешно поддается лечению при системном использовании адекватных методов.
Причины развития онкологии
Врачи-онкологи выделяют несколько возможных причин и факторов развития злокачественных новообразований в ротоглотке. Так, пристрастие к табаку и алкогольным напиткам увеличивает риск онкологических заболеваний ротоглотки. При неполноценном питании и переутомлении ослабленный организм наиболее восприимчив к вирусу папилломы, которая может вызывать рак.
Рак ротоглотки код по МКБ 10, для которого присвоен в диапазоне С10.0-С10.9 может появиться у больного при отягощенной наследственности. Кроме этого, причиной онкологического процесса в ротоглотке может регулярная травматизация слизистой горла. Особого внимания требуют доброкачественные образования, которые могут переродиться в злокачественную опухоль.
При лечении рака ротоглотки врачи-онкологи Юсуповской больницы воздействуют на причины его возникновения. На ранней стадии у больного повышаются шансы на полное выздоровление, так как современные средства при комплексном применении позволяют остановить патологический процесс.
Лечение рака ротоглотки в Москве
Основным методом лечения рака ротоглотки является хирургическое удаление, которое проводится в Юсуповской больнице высококвалифицированными хирургами на I и II стадиях. Если рак ротоглотки невозможно удалить, проводится лучевая и химиотерапия. Врачи-онкологи Юсуповской больницы выбирают те методы терапии, которые являются наиболее безопасными и эффективными на определенной стадии.
Больные, находящиеся в клинике онкологии Юсуповской больницы, получают ежедневных уход и специальное питание, а также размещаются в палатах повышенного комфорта.
Автор

Заведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology – 5th Edition, eMEDICAL BOOKS, 2013
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Торакоабдоминальная травма.
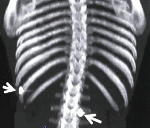
Торакоабдоминальная травма
Описание
Торако-брюшная травма. Это травматическая травма, при которой наблюдается нарушение целостности диафрагмы, грудной и брюшной полостей. Респираторные органы, эмо или пневмоторакс, кровохарканье, подкожная эмфизема, напряжение мышц в передней брюшной стенке, боль в животе, дисфагия, признаки тяжелой кровопотери и другие симптомы травмы груди или брюшной полости. Диагноз устанавливается на основании анамнеза, жалоб, результатов обследования, рентгенографии брюшной и грудной полостей, торакоскопии, лапароскопии. Лечение: срочная лапаротомия, торакотомия или тораколапаротомия, наложение швов на поврежденные органы, компенсация кровопотери. По показаниям проводятся реанимационные мероприятия.
Дополнительные факты
Торакоабдоминальная травма считается одним из наиболее серьезных неотложных состояний в грудной и брюшной хирургии из-за изменчивости симптомов, высокой вероятности повреждения жизненно важных органов, массивной кровопотери и травматического шока. Возникает в основном в результате криминальных инцидентов, дорожно-транспортных происшествий, несчастных случаев на производстве. Среди пациентов преобладают мужчины трудоспособного возраста. Согласно литературным данным, смертность при этом типе травм колеблется от 60 до 80%. Большинство классических исследований повреждений грудной клетки и брюшной полости относятся ко второй мировой войне и описаны на основе наблюдений за солдатами с огнестрельными ранениями.
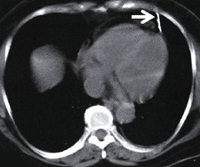
Торакоабдоминальная травма
Причины
Причиной развития торакоабдоминальной травмы является травматический эффект: проникающая рана с острым предметом, пулевая рана, удар или сжатие. 90% от общего числа случаев – открытые травмы, 10% – закрытые травмы. Подавляющее большинство открытых травм носит криминальный характер, 90% наносятся острыми или режущими предметами, 10% – применением огнестрельного оружия. Половина закрытых травм – результат дорожно-транспортных происшествий, четверть – падения с высоты. В 20% случаев выявляется история железнодорожных происшествий, в 5% – сжатие тяжелым предметом (обычно в производстве). Бытовые и спортивные травмы встречаются редко.
Патогенез
Механизм патологических изменений в грудно-брюшных поражениях во многом определяется объемом и характером травм грудной клетки и органов брюшной полости. Причиной респираторных проблем является дыхательная недостаточность из-за повреждения стенки грудной клетки и уменьшение объема легких из-за разрывов паренхимы легких, пневмоторакса или гемоторакса, а также ухудшение дыхательных путей из-за разрывы бронхов, скопление крови в их просвете, чрезмерная продукция слизи и рефлекторный бронхоспазм. Из-за уменьшения выработки поверхностно-активных веществ образуется ателектаз. Из-за недостаточного питания тканей и изменений проницаемости клеточных мембран возникает интерстициальный отек. При тяжелых травмах возможно развитие легочного шока.
Разрыв диафрагмы усугубляет эти нарушения, вызывает физиологический дисбаланс в состоянии органов брюшной и грудной полостей, изменение внутрибрюшного давления, нарушение вентиляции легких, нарушение венозного и лимфатического оттока легких и ОБП , При повреждении полых органов брюшной полости обильны проростки с бактериальной флорой. Развиваются токсемия, парез кишечника, перитонит. Повреждение паренхиматозных органов сопровождается сильным кровотечением. Быстро усиливающаяся гиповолемия, интенсивный болевый импульс, прогрессирующее дыхательное расстройство и токсемия вызывают развитие травматического шока.
Классификация
Торакоабдоминальные повреждения классифицируются по нескольким признакам. Учитывая наличие или отсутствие раневого канала, открытые и закрытые поражения дифференцируются. Принимая во внимание части, они различают поражения на правой стороне, на левой стороне и двусторонние. Травмы возможны без повреждения внутренних органов, с изолированным повреждением ОБП или ОГК, с одновременным повреждением органов, расположенных в двух полостях. В научных работах обычно используется систематизация открытых ран А. Ю. Созон-Ярошевич, составленный автором по материалам, собранным во время Второй мировой войны. Классификация основана на взаимосвязи раневого канала с той или иной анатомической структурой: С или без нарушения целостности плевральной полости; с или без ущерба для ОГК. Различают раны отдельно при наличии или отсутствии повреждения перикардиального мешочка.
• В брюшную полость. Грудная клетка – проникновение в брюшную полость; торакретроперитонеальный – с расширением в забрюшинное пространство. Все травмы, входящие в эту группу, могут происходить с поражениями органов кровяного давления в забрюшинном пространстве или без них. При забрюшинных повреждениях возможно повреждение целостности спинного мозга. Центр сухожилия, передний, боковой или задний уклоны брюшной стенки могут быть повреждены.
Кроме того, в клинической практике используется классификация, основанная на преобладании признаков повреждения определенных органов и включающая четыре группы повреждений. Первый – с преобладающими симптомами повреждения ОГК (18%), второй – с преобладанием травм ОВП (42%), третий – с примерно одинаковой тяжестью повреждения органов обеих полостей (29%), четвертый – с изолированным разрывом диафрагмы или без проявлений со стороны соматических органов (11%).
Симптомы
Симптомы очень разные, определяется механизмом и тяжестью травмы. В большинстве случаев пациенты доставляются в отделение неотложной помощи в тяжелом состоянии, что затрудняет, если не делает невозможным, разрешение жалоб. Клиническая картина включает в себя симптомы повреждения органов грудной клетки и живота, признаки смещения ОВП в грудной полости, дыхательную недостаточность и проявления внутреннего кровотечения. Во время первичного осмотра могут быть обнаружены ссадины, язвы и ушибы, что указывает на возможное расположение очагов. Симптомами WGC являются подкожная эмфизема, снижение или отсутствие звуков дыхания. Может быть, кровохарканье. При переломах ребер определяется вьющиеся волосы. При повреждениях перикарда тоны сердца глухие или не слышны.
Потеря содержимого брюшной полости через рану в грудных ранах является надежным свидетельством повреждения грудной клетки. Наиболее распространенным событием является большая площадь сальника. Иногда сальник обнаруживается глубоко при исследовании раневого канала. Если желудок поврежден, наблюдается рвота кровью. Распространенные признаки поражения брюшной полости включают вздутие живота и мышечное напряжение, симптомы раздражения брюшины и парез кишечника. При травмах и разрывах паренхиматозных органов часто определяется массивное внутреннее кровотечение. При повреждении тонкой или толстой кишки перитонит возникает быстро. Могут наблюдаться симптомы, связанные со смещением ОБП в грудную клетку и смещением OGC: дисфагия, диспепсия, острое расстройство желудка, тахикардия, цианоз, одышка.
Повреждения грудной клетки и брюшины проявляются болью и припухлостью в поясничной области. Повреждение почек сопровождается гематурией, нарушением чувствительности спинного мозга и движений, дисфункцией органов малого таза. При переломах таза наблюдается боль, обнаруживаются гематомы, возможна нестабильность тазового кольца. Тяжелые переломы таза являются источником сильного внутреннего кровотечения. Потеря крови из-за повреждения печени, селезенки, крупных сосудов или костей таза вызывает тяжелые нарушения гемодинамики, нарушения свертываемости крови, нарушения сердечно-сосудистой системы и мочевыводящих путей, играет ведущую роль в развитии посттравматического шока.
Боль в груди слева. Боль в груди справа. Боль в грудной клетке. Кровохарканье. Одышка. Рвота. Ретикулоцитоз. Холодный пот.
Возможные осложнения
Осложнения грудно-брюшной травмы можно разделить на три большие группы: те, которые возникают в ранние часы, развиваются в раннем периоде и проявляются в отдаленном периоде. В первую группу входят опасные для жизни состояния, вызванные скоплением крови или воздуха в плевральной или перикардиальной полости. Перикардиальная тампонада может вызвать остановку сердца, интенсивный пневмоторакс и массивный гемоторакс могут вызвать кариес легкого и острую дыхательную недостаточность. Массивное кровотечение может быть осложнено диссеминированным внутрисосудистым свертыванием, которое приводит к смерти.
В начале послеоперационного периода высока вероятность раневой инфекции, связанной с ослаблением организма, экзогенным и эндогенным бактериальным посевом тканей. Наиболее серьезными инфекционными осложнениями являются перитонит и сепсис. В некоторых случаях обнаруживаются кишечная непроходимость из-за пареза кишечника, гиповентиляционной пневмонии, тромбоза крупных сосудов, эмболии легочной артерии и полиорганной недостаточности. Осложнения отдаленного периода включают спаечную болезнь, нарушения в деятельности различных органов, связанные с их резекцией, рубцовые процессы и состояния после реанимации.
Диагностика
Патология диагностируется у грудных и брюшных хирургов с переломами костей таза, ребер и позвоночника, в обследовании участвуют травматологи, нейрохирурги с повреждениями спинного мозга и урологи с ретроабдоминальными повреждениями. Диагностика грудно-брюшных повреждений вызывает значительные трудности. По словам ученых, повреждение диафрагмы не распознается у 30-70% пострадавших. Диагноз травмы груди или брюшной полости устанавливается на основании распространенности тех или иных симптомов. Тяжесть состояния пациента и необходимость оказания неотложной медицинской помощи ограничивают способность специалистов выбирать методы диагностики. Ультразвук, КТ и МРТ используются редко, что связано с необходимостью отложить другие функции процедур, которые негативно влияют на состояние пациента. Список исследований включает в себя следующие виды деятельности: Врач выясняет жалобы пациента и обстоятельства травмы. Если пациент находится в бессознательном состоянии, данные о характере травматического эффекта уточняются командой скорой помощи и последующим наблюдением. При осмотре обратите внимание на признаки, которые могут указывать на разрыв диафрагмы, одновременное повреждение ОБП и ОГК.
• Обследование пальцев раны. Выполняется с ранами на грудной стенке. Это позволяет выявить разрыв диафрагмы у 73% пациентов. Это неэффективно или технически сложно, когда рана расположена над 7-м ребром, в паравертебральной или периостернальной зоне. Это наиболее доступное и информативное неинвазивное исследование, в тяжелых случаях оно проводится без смещения (на каталке). Высокое положение диафрагмы, газ в брюшной полости определяется. Возможно смещение ОБП в грудную полость. При введении контраста в плевральную полость полосы препарата визуализируются в брюшной полости. На рентгенограммах ОГК видны переломы ребер, пневмоторакс, гемоторакс, иногда встречаются переломы на снимках позвоночника и таза.
• Инвазивные исследования. По результатам торакоцентеза и лапароцентеза кровь обнаруживается в обеих полостях. Торакоскопия проводится для выяснения характера и степени повреждения ОГК. При проведении лапароскопии возможна визуализация разрыва печени или селезенки.
• Лабораторные испытания. Они позволяют оценить тяжесть кровопотери, степень нарушения обмена веществ и дисфункции различных органов. При оценке результатов принимается во внимание, что на начальных этапах из-за продолжающегося кровотечения данные анализа крови могут неадекватно отражать степень кровопотери.
Лечение
Пациенты с этой патологией срочно госпитализируются в отделение абдоминальной или грудной хирургии, выполняют срочные хирургические вмешательства. Тяжесть состояния пациента требует постоянной интенсивной терапии и максимального сокращения объема инвазивных процедур на начальном этапе лечения. Учитывая условия оказания медицинской помощи, характер консервативных и хирургических мер, можно выделить следующие этапы: Он включает высвобождение верхних дыхательных путей, кислородную терапию, искусственную вентиляцию легких, инъекции солевых брызг и коллоидных растворов для коррекции гиповолемии, введение бикарбоната натрия для устранения ацидоза, сердечных гликозидов, гормональные и антигистаминные препараты для поддержания активности органов и систем,.
• Подготовка к операции. При поступлении, как указано, проводится трахеостомия, продолжается инфузионная терапия, проводятся реанимационные мероприятия, переливания крови и кровезаменителей. Обязательным этапом предоперационной подготовки является дренирование плевральной полости.
• Хирургическое вмешательство. Торакотомия, лапаротомия или тораколапаротомия могут быть рекомендованы. Операция включает тщательную ревизию полостей, ушивание слез паренхиматозных органов, восстановление целостности полых органов, ушивание грыжи диафрагмы и дренирование. Иногда требуется резекция печени, кишечника и других органов, колостомия или холецистостомия с выделением.
• Послеоперационный период. Пациента доставляют в отделение интенсивной терапии, контролируют показатели жизнедеятельности, при необходимости используют устройства жизнеобеспечения, продолжают переливание крови, кровезаменители, вводят другие растворы, вводят сердечные препараты, препараты для стимуляции диуреза и т. Д. Назначают антибиотики, назначают повязки выполняется.
В зависимости от характеристик травмы основные лечебные мероприятия могут дополняться фиксацией переломов таза, дренированием забрюшинных гематом и другими манипуляциями. После улучшения состояния пациента они переводятся в общее состояние больницы, а затем в амбулаторное лечение, продолжают перевязочные материалы и антибактериальную терапию, дают указания по физиотерапевтическим процедурам и проводят реабилитацию. Впоследствии некоторым пациентам требуются плановые вмешательства, например, закрытие колостомы.
Список литературы
1. Торакоабдоминальная травма / Тулупов А. Н. , Синенченко Г. И. – 2015.
2. Хирургия диафрагмы / Петровский В. В. , Каншин Н. Н. , Пичко И. Е. – 1985.
3. Диагностика и лечение травматических повреждений диафрагмы / Ситников В. Н. , Дегтярев О. Л. , Бондаренко В. А // Современные проблемы науки и образования – 2012 – №6.
4. Диагностика и хирургическое лечение торакоабдоминальной травмы / Колкин Я. Г. , Першин Е. С. , Вегнер Д. В. , Песчанский Р. Е. // Украинский журнал хирургии – 2010 – №1.
Источник
