Травматический мидриаз код мкб
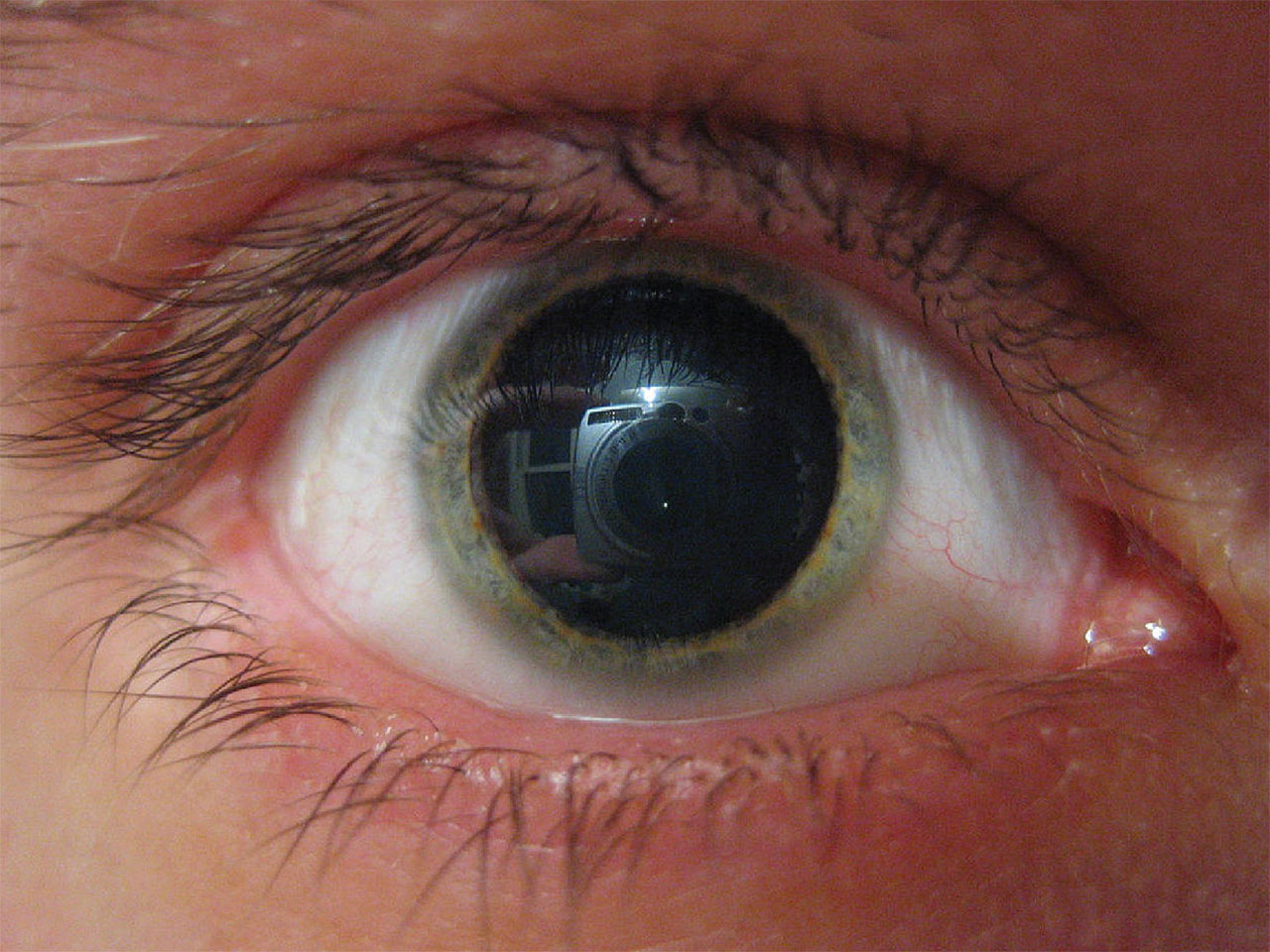
Рубрика МКБ-10: H57.0
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H55-H59 Другие болезни глаза и его придаточного аппарата / H57 Другие болезни глаза и его придаточного аппарата
Определение и общие сведения[править]
Синдром Эйди
Синонимы: синдром Холмса-Эйди, синдром Ади, тонический зрачок Эйди
Синдром Эйди является неврологическим расстройством, характеризуется тонически расширенным зрачком, который медленно реагирует на свет, но дает определенный ответ на аккомодацию.
Синдром Эйди проявляется тремя основными симптомами: по меньшей мере, один мидриатичный зрачок, который не реагирует на свет, потеря глубоких сухожильных рефлексов и нарушение потоотделения. Другие симптомы могут включать дальнозоркость вследствие пареза аккомодации, светобоязнь и трудности при чтении.
Синдром Эйди наиболее часто встречается у женщин в возрасте от 25-45 лет.
Этиология и патогенез[править]
Хотя точная причина синдрома Эйди остается неизвестной, патология наследуется как аутосомно-доминантный признак.
Клинические проявления[править]
Другие симптомы патологии включают в себя головную боль, лицевые боли, затуманное зрение и эмоциональные колебания.
Аномалии зрачковой функции: Диагностика[править]
Проводение пробы с пилокарпином.
Дифференциальный диагноз[править]
Многие другие заболевания могут вызвать характерные глазные симптомы синдрома Эйди, включая паралич третьего черепного нерва (паралич лицевого нерва), синдром Гийена-Барре, болезнь Шарко-Мари-Тута, синдром Парри-Ромберга, сахарный диабет, хронический алкоголизм, саркоидоз, множественный склероз и системная атрофия, а также воздействие некоторых лекарств, например, скополамина.
Аномалии зрачковой функции: Лечение[править]
В большинстве случаев лечение не требуется. Очки могут быть использованы для коррекции нарушений зрения. Использованием пилокарпина может улучшить плохое восприятие глубины и уменьшить блики у некоторых пациентах. Потеря глубоких сухожильных рефлексов является постоянной.
Прогноз
Синдром Эйди не прогрессирует и не является опасным для жизни состоянием.
Профилактика[править]
Прочее[править]
Врожденная микрокория
Врожденная микрокория является редким аутосомно-доминантным заболеванием глаз, вызванная недоразвитием расширительной мышцы зрачка. Врожденная микрокория характеризуется маленьким зрачком (<2 мм в диаметре) с рождения, гипопигментацией периферии радужной оболочки глаза и дефектами трансилюминации, приводящим к нарушениям рефракции (близорукость, астигматизм), а иногда к ювенильной открытоугольной глаукоме.
Парадоксальная реакция зрачков
Парадоксальная реакция (или извращение реакции) зрачков на свет
Характеризуется расширением зрачков при их дополнительном освещении и сужением их при снижении освещенности. При этом те же особенности характерны как для прямой, так и для содружественной реакции зрачка на свет. Реакция зрачков на аккомодацию и конвергенцию в таких случаях обычно остается нормальной, в темноте зрачки всегда сужены. Иногда возможны и неполные проявления синдрома: зрачки могут только расширяться при усилении освещенности или только сужаться в случае затемнения. Острота зрения при парадоксальной реакции зрачков на свет чаще бывает нормальной.
Встречается парадоксальная реакция зрачков на свет при нейролюесе (зрачковый симптом Говерса, описал английский нейропатолог W. Gowers, 1845-1915), при РС (рассеянном склерозе), черепно-мозговыгх травмах, иногда у больных менингитом, а также при выраженных проявлениях вегетативно-сосудистой дистонии и неврозах. Парадоксальную реакцию зрачков на свет у больных неврозом описал В.М. Бехтерев (1915).
Патогенез парадоксальной реакции зрачков на свет не уточнен. В.М. Бехтерев объяснял ее повышенной истощаемостью пупилломоторных центров и путей. Бер (Behr C., 1924) считал, что при парадоксальной реакции зрачков на свет имеет место постоянное состояние повышенной возбудимости парасимпатического ядра глазодвигательного нерва.
Парадоксальные реакции зрачков на аккомодацию
Редко удается наблюдать клинические случаи парадоксальной реакции зрачков на аккомодацию. При фиксации глаз на расположенном вблизи предмете в таких случаях зрачки не сужаются, как обычно, а расширяются. Если же пациент переносит взгляд вдаль, то вместо расширения зрачков возникает их сужение. Этот феномен встречается при приступах мигрени и посттравматической энцефалопатии. Механизм развития его не уточнен.
Зрачковый атетоз
Синонимы: гиппус
Гиппус – чаще двусторонние приступы ритмических сужений и расширений зрачков, продолжающиеся несколько секунд. Приступы нерегулярны, возникают спонтанно, иногда провоцируются ярким светом или резкими поворотами глаз. Обычно не зависят от остроты зрения, аккомодации и конвергенции, от сенсорных и эмоциогенных влияний. Амплитуда изменений ширины зрачков во время приступа в среднем 2-3 мм. Чем больше амплитуда изменений ширины зрачков, тем медленнее происходят эти изменения.
Гиппус встречается при рассеянном склерозе, менингоэнцефалите, геморрагических инсультах, нейросифилисе, внутричерепных новообразованиях, эпилепсии, может проявляться в здоровом глазу при иридоциклите другого глаза, при отравлении барбитуратами, иногда сочетается с поражением глазодвигательных нервов, может проявляться и в форме моносимптома. Гиппус с малой амплитудой изменения ширины зрачков иногда отмечается у практически здоровых людей, но если диаметр зрачка при нем меняется больше чем на 2 мм, его следует рассматривать как проявление патологии.
Причина гиппуса не уточнена. Есть мнение о том, что его провоцирует ритмическая активность цилиоспинального центра. Предполагается и возможность обусловленности гиппуса изменениями функции тектальной области среднего мозга. Некоторые авторы возникновение гиппуса объясняют корковой или подкорковой патологией.
Анизокория
Неравномерность зрачков – бывает при анизометропии, вследствие расстройства симпатической иннервации при патологии плевры, легких, почек или печени, прогрессивном параличе, спинной сухотке.
Врожденный мидриаз
Врожденный мидриаз вызывается врожденным отсутствием сфинктера радужной оболочки. Расстройство очень редкое и имеет аутосомно-доминантный тип наследование.
Врожденный мидриаз был впервые описан White и Fulton в 1937 году.
Неподвижный и расширенный зрачок присутствует с момента рождения ребенка, патология наблюдается чаще у девочек. Врожденный мидриаз, как правило, двусторонний.
Источники (ссылки)[править]
Офтальмоневрология [Электронный ресурс] / А. С. Никифоров, М. Р. Гусева – М. : ГЭОТАР-Медиа, 2014. – https://www.rosmedlib.ru/book/ISBN9785970428177.html
Офтальмология в вопросах и ответах [Электронный ресурс] : учебное пособие / Под ред. Х.П. Тахчиди. – М. : ГЭОТАР-Медиа, 2009.
https://www.ncbi.nlm.nih.gov
Turk Pediatri Ars. 2016 Sep; 51(3): 176–177.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Мидриаз – расширение зрачка, которое носит физиологический или патологический характер.
Наиболее распространенными причинами возникновения мидриаза являются травмы глаз и черепа, офтальмологические заболевания, воздействие химических веществ и болезни нервной системы. В случае подтверждения диагноза выявляются причины, вызвавшие ту или иную форму недуга, исходя из которых назначается соответствующее лечение.
Расширение зрачка может быть результатом патологического процесса либо вариантом нормы. В определенных случаях мидриаз создается искусственно посредством лекарственных препаратом для облегчения проведения некоторых офтальмологических манипуляций.
Классификация
Мидриаз может быть патологическим и физиологическим. Физиологическое расширение зрачков – нормальная реакция здорового глаза на действие внешних факторов, таких как изменение освещенности окружающей среды и эмоциональные всплески. Такой мидриаз характеризуется симметричностью и двусторонним проявлением.
Патологическую форму заболевания в зависимости от механизмов его развития подразделяют на:
- медикаментозный – возникает в результате воздействия лекарственных препаратов, стимулирующих дилататор зрачка либо парализующих его сфинктер;
- травматический – образуется по причине контузии глаза;
- спастический – обусловлен спазмированием дилататора зрачка в результате раздражения симпатического ствола шейного отдела либо вследствие приема адренергических препаратов;
- паралитический – формируется при параличе сфинктера зрачка после поражения глазодвигательного нерва;
- произвольный – расширение зрачка под действием силы воли человека.
Выделяют 2 вида недуга:
- односторонний мидриаз (правосторонний либо левосторонний) – патологическое расширение зрачка на одном глазу;
- двусторонний мидриаз – заболевание затрагивает оба глаза.
Отличить патологическое расширение зрачка от нормального физиологического можно по реакции глаза на свет. В случае мидриаза при взгляде на свет расширенный зрачок сохраняет свои размеры либо несущественно уменьшается.
Причины возникновения
Физиологическая форма болезни развивается в следующих ситуациях:
- низкая освещенность (большая площадь зрачка способствует захвату большего количества световых импульсов, проецируемых на сетчатку);
- эмоционально-психические переживания (увеличение размеров зрачка происходит в результате высокой активности симпатического отдела нервной системы).
Причины патологического мидриаза (одностороннего и двустороннего):
- химическое отравление;
- объемные процессы головного мозга;
- офтальмологические заболевания (приступы глаукомы и др.);
- отравление лекарственными средствами (антигистаминами, эстрогенами, антидепрессантами и др.);
- глазные травмы и офтальмологические операции, приводящие к гипотонусу ресничной мышцы;
- заболевания нервной системы, связанные со спазмированием радиальной мышцы (полиомиелит, сирингомиелия, менингит и др.);
- паралич ресничной мышцы вследствие повышенного внутричерепного давления, туберкулезного процесса, действия угарного газа и др.;
- опухоль мозга, приводящая к сдавливанию либо повреждению среднего мозга или глазодвигательных нервов;
- перелом орбиты черепа либо его основания;
- артериальные аневризмы задней соединительной артерии;
- ботулизм;
- острая кислородная недостаточность;
- дислокационный синдром;
- сахарный диабет;
- вирусные инфекции, сопровождающиеся поражением внутричерепных нервных узлов.
Мидриаз медикаментозный может быть вызван целенаправленно для проведения офтальмологических обследований посредством лекарственных средств (атропина, скополамина, эфедрина, платифиллина и иных).
Паралитический мидриаз формируется при параличе мышц, отвечающих за сужение зрачков. Наблюдается при заболеваниях ЦНС, таких как эпилепсия, туберкулезный или гнойный менингит, паркинсонизм, третичный сифилис, врожденная гидроцефалия.
Спастический мидриаз характеризуется спазмом мышцы, расширяющей зрачок. В большинстве случаев является симптомом поражения мозга (спинного либо головного). Может проявиться при наличии заболеваний почек, легких, печени, сердца, желчного пузыря и иных внутренних органов, при тяжелой гипоксии.
Травматический мидриаз всегда является следствием травмирования глазного яблока. Часто сопровождается спазмом аккомодации.
Симптомы
В норме диаметр зрачка колеблется в пределах 2 – 5 мм. Если он приобретает размеры более 5 мм, диагностируется мидриаз зрачка. О патологическом расширении свидетельствуют признаки:
- деформация зрачка (изменение его круглой формы на овальную либо грушевидную);
- отсутствие фотореакции (зрачок не сужается);
- нарушение (частичное либо полное) подвижности глазных яблок;
- отсутствие зрачковой реакции на предметы, двигающиеся в направлении глаз.
Для травматического мидриаза характерна следующая симптоматика: слезотечение, фотофобия, боль в пораженном глазу, дискомфорт при чтении, плохая фотореакция, повышенная утомляемость глаз, относительная афферентная недостаточность. Явление носит постоянный либо временный характер.
Паралитический мидриаз имеет симптомы: расходящееся косоглазие, птоз (опущение верхнего века), отсутствие фотореакции.
Спастический мидриаз характеризуется односторонним проявлением. Вследствие поступления увеличенного количества световых импульсов в пораженный зрачок наблюдается дискомфорт при нахождении в ярко освещенной местности. При этом фотореакция и реакция глаза на приближение предметов частично сохраняется.
Диагностика заболевания
Диагностика недуга включает комплекс мероприятий:
- опрос пациента и составление анамнеза;
- КТ, МРТ, рентгенологическое исследование – дает возможность обследовать головной мозг и выявить признаки объемных процессов и иных патологий (нарушение кровообращения, опухоли, скопление крови за глазным яблоком);
- исследование анализа крови (уровень лейкоцитов, глюкозы, СОЭ) – позволяет определить наличие воспалительных процессов, протекающих в организме;
- неврологический осмотр – оценивается уровень сознания, форма и размер зрачков, их фотореакция, определяется наличие любых признаков патологии иных черепных нервов (диплопия, косоглазие, нарушение глубины и ритма дыхания);
- офтальмологический осмотр – позволяет выявить любые повреждения глазных яблок (разрыв радужки глаза, нарушение его целостности, наличие крови в прозрачных средах).
При необходимости проводится консультация нейрохирурга.
Лечение
Временный мидриаз зрачка лечению не подвергается. Не осуществляется лечение и лекарственного мидриаза. Лечение недуга предусматривает устранение причин, повлекших за собой его проявление.
Патологическое расширение зрачка (в том числе травматический мидриаз) успешно лечится посредством лекарственных препаратов: М,Н-холиномиметиков (карбахолин, ацетилхолин), Н-холиномиметиков (гидрохлорид лобелина, цититон), М-холиномиметиков (гидрохлорид пилокарпина, ацеклидин), альфа-адреноблокаторов (тропафен, фентоламин, празозин). Действие этих медикаментов направлено на увеличение тонуса ресничной и расслабление радиальной мышц. Также назначаются средства, активизирующие питание мозга (нейротрофики и ноотропы) и улучшающие текучесть крови (вазоактивные препараты, ангиагреганты). Пациентам, страдающим сахарным диабетом, в лечебный курс включают препараты, снижающие сахар в крови. В случае ботулизма назначается введение противоботулинической сыворотки. Односторонний мидриаз лечится аналогичными способами, что и двусторонний.
При выявлении устранимой причины мидриаза используют хирургические методы:
- удаление гематомы с предварительным клипированием артериальной аневризмы;
- устранение кисты, абсцесса, опухоли головного мозга при сохранении глазодвигательных нервов (если опухолевый процесс их не затронул).
При наличии отека мозга проводят диуретическую терапию, осуществляют искусственную гипервентиляцию легких для снижения внутричерепного давления, располагают тело пациента таким образом, чтобы его голова была расположена на 15 градусов выше горизонтальной плоскости.
В случае проведения офтальмоскопии под мидриазом расширение зрачков приходит в норму самостоятельно и носит кратковременный характер.
Для облегчения состояния пациента рекомендуется ношение солнцезащитных очков.
Профилактика
Профилактические мероприятия, предупреждающие возникновение мидриаза, носят рекомендательный характер и не гарантируют защиту человека от его возможного возникновения. Для снижения риска развития заболевания следует проходить ежегодное обследование у офтальмолога (в том числе, офтальмоскопия под мидриазом), своевременно лечить выявленные глазные заболевания, не применять любые лекарственные препараты без предварительной врачебной консультации. Больным сахарным диабетом следует корректировать уровень сахара в крови. Рекомендуется избегать мест и мероприятий, где не исключается травмирование глаз и головы.
Источник
Мидриаз – это состояние зрачка, при котором он расширяется и не реагирует на световой раздражитель. В нормальной ситуации такое явление спровоцировано плохим освещением. При этом симметрично расширяются оба зрачка. Если расширение зрачка отмечается на одном глазу или на обоих, но при этом теряется симметричность изменений, это указывает на развитие патологии или на последствия после приема лекарственных средств.
Код по МКБ-10
H57.0 — Другие болезни глаза и его придаточного аппарата.
Причины мидриаза
Мидриаз как физиологическая реакция проявляется в условиях недостаточного освещения или при стрессовых ситуациях. В иных случаях он считается отклонением от нормы. Причиной этого могут послужить такие факторы:
- Отравление организма.
- Опухоли головного мозга.
- Глаукома.
- Побочное действие медикаментов.
- Ослабление ресничной мышцы из-за травм или операций.
- Заболевания нервной системы.
- Инфицирование вирусами.
- Травмы черепа и головного мозга.
- Сахарный диабет.
- Недостаток кислорода.
- Токсическое инфицирование, приводящее к поражению нервной системы.
Из этого следует, что мидриаз развивается как из-за внешних, так из-за внутренних причин. Такое разделение лежит в основе классификации заболевания. Одна из возможных причин мидриаза указана здесь:
Почему у детей обнаруживается мидриаз
Причина расширения зрачка у ребенка кроется в неврологическом заболевании или воздействии окружающих факторов. Мидриаз проявляется у детей в таких случаях:
- Сетчатка подверглась механическому или термическому воздействию.
- Много времени проводится за компьютером или у телевизора.
- Происходит нервное возбуждение из-за пережитых тревоги или страха.
- Наблюдаются частые головные боли.
- Имеется лишний вес.
- Ослабляется иммунная система.
Иногда мидриаз у детей проявляется как хроническое или врожденное явление.
Основная классификация
Мидриаз определяется как болезнь, характерная для одного (односторонний) или обоих (двусторонний) глаз. В зависимости от того, что привело к развитию патологии, различают такие виды мидриаза:
- Медикаментозный.
- Травматический.
- Спастический.
- Паралитический.
Отдельно выделяют произвольный мидриаз. Это расширение зрачка в случае, если человек проявляет для этого определенные усилия. Каждый вид заболевания имеет свои характерные особенности.
Медикаментозный
Если на глаза воздействуют лекарственные средства, зрачок может расшириться. Чаще всего это капли, в состав которых входят атропин, эфедрин, скополамин, платифиллин и другие вещества. Они снимают напряжение с мышцы, и тем самым расширяют зрачок. Такие медикаменты применяют во время исследований зрительного аппарата или перед операцией. Вот один из примеров медикаментозного мидриаза:
Травматический
Мидриаз возникает в результате механического повреждения глаза во время травм или хирургического вмешательства. Если произошла контузия глаза, зрачок будет расширенным до размеров 7-10 миллиметров. При этом не будет прослеживаться его реакция на свет.
Оперативное вмешательство может стать причиной сохранения расширенного состояния зрачка в течение нескольких лет. Если такая патология будет снижать качество жизни пациента, можно провести пластику радужки. Клиническая картина травматического мидриаза может выглядеть так:
Спастический
Мидриаз этого вида проявляется на фоне приема препаратов андренергического типа или раздражения нервов, расположенных в шейном позвонке. При этом отмечается спазм дилататора, который и провоцирует патологическое состояние. Кроме того, мидриаз может указывать на прогрессирование менингита, сирингомиелического синдрома, полиомелита. Нарушение функционирования внутренних органов и желез внутренней секреции также могут сопровождаться расширением зрачка. В некоторых случаях сохраняется его реакция на свет и приближение объектов.
Паралитический
Если сфинктер глаза парализован, это говорит о нарушениях в центральной нервной системе или глазодвигательном аппарате. Подобные патологии могут сопровождаться мидриазом. Расширение зрачка – один из симптомов болезни Паркинсона, эпилепсии, врожденной гидроцефалии, менингита, глаукомы, газового отравления, инфицирования палочкой ботулизма. При этом реакция зрачка на свет отсутствует.
Симптоматика изменений
В состоянии покоя зрачок человека имеет размеры от 2 до 5 миллиметров. Если его габариты превышают эти параметры, значит наблюдается его расширение. Это основной признак мидриаза. Также он проявляется такой симптоматикой:
- Зрачок изменяется по форме.
- Реакция зрачка на световой раздражитель незначительна или совсем отсутствует.
- Глаза с трудом двигаются или же их движения невозможны совсем.
Если глаз поврежден, мидриаз сопровождается такими признаками, как слезоточивость, светобоязнь, пересыхание слизистой. Глаза болят и быстро устают во время зрительных нагрузок. Сопутствующие симптомы при паралитическом мидриазе – птоз век, косоглазие.
Диагностика мидриаза
При обращении пациента с жалобой на расширение зрачка, врач действует следующим образом:
- Опрашивает пациента и составляет анамнез на основе полученных ответов.
- Назначает КТ, МРТ и рентген с целью выявить наличие патологий, послуживших толчком к мидриазу.
- Отправляет пациента на анализ крови, чтобы определить, есть ли воспаление.
- Проводит неврологический осмотр.
- Исследует зрительные органы с помощью офтальмоскопа.
Таким образом определяется форма и размер зрачков, их реакция на световой раздражитель. Выявляются повреждения зрительных органов. При необходимости пациент направляется к нейрохирургу.
Как вылечить патологию
Если мидриаз вызван использованием медикаментов для расширения зрачков, симптом исчезает сразу после того, как закончится их действие. Зрачок должен сузится в течение 24 часов. В противном случае процесс нужно простимулировать с помощью миотиков.
Патологический мидриаз лечат с помощью таких медикаментозных средств:
- Препараты, раздражающие холинэргические нервы.
- Лекарственные средства, оказывающие воздействие на психические функции мозга.
- Медикаменты, нормализующие мозговое кровообращение.
- Сыворотка против ботулизма при инфицировании им организма.
- Препараты, выводящие из организма лишнюю жидкость при отеке головного мозга.
Если результаты исследований показали, что в мозге или в области зрительных органов есть новообразования, то показано оперативное вмешательство.
Профилактические меры
Меры профилактики по снижению риска возникновения мидриаза носят рекомендательный характер. К ним относятся:
- Своевременное лечение болезней зрительных органов.
- Отказ от приема лекарственных средств без врачебных рекомендаций.
- Отслеживание уровня сахара в крови при диабете.
- Предотвращение появления травм головы или зрительных органов.
- Защита глаз от ультрафиолетовых лучей.
- Чередование нагрузок на глаза отдыхом.
Обращайтесь к офтальмологу при появлении признаков заболевания. Только в этом случае вы сможете получить грамотное лечение и избежать возможных осложнений.
Источник
