Влияние демодекоза на синдром сухого глаза
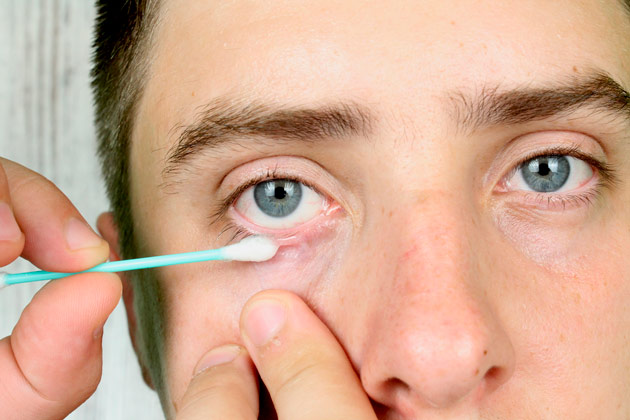
Демодекоз век является дерматологическим заболеванием, широко распространенным среди населения планеты. Заболевание имеет паразитарную природу. Его возбудитель – патогенный клещ железница (Demodex folliculorum). Известно 2 вида клеща: D. folliculorum longus, D. folliculorum brevis, которые отличаются разными циклами развития. Они обладают способностью поддерживать свою жизнеспособность вне тела человека.
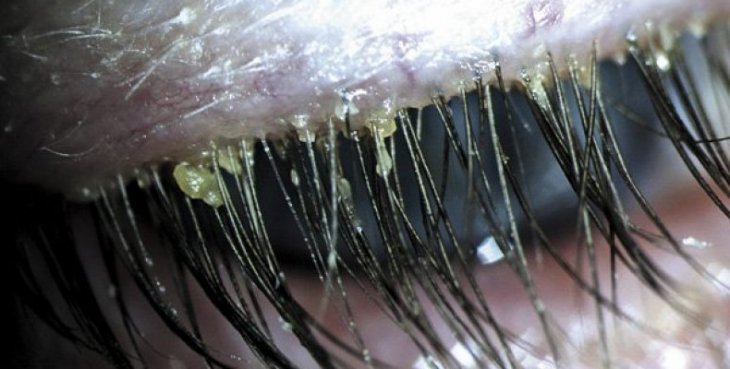
Демодекоз век проявляется в отекании и покраснении века, которое со временем приводит к активному выпадению ресниц. В утреннее время во внутренних уголках глаз наблюдается скапливание зеленовато-желтого гнойного выделения.
Особенность заболевания в его периодичном проявлении: обострение сменяется периодом покоя. Болезнь имеет хронический характер. Больше всего демодекозом век страдают пожилые женщины.
Причины демодекоза
Причиной демодекоза век является заражение клещами Demodex folliculorum, которые паразитируют в волосяных фолликулах, сальных железах и протоках, выходящих на поверхность кожных покровов. Дерматологи утверждают, что эти виды клещей паразитируют практически у 100 % людей. Таким образом, клещи являются представителями кожной микрофлоры. Их количество изменяется с возрастом.
Заражение демодекозом век происходит двумя путями:
- непосредственно от человека, который является носителем заболевания;
- через постельное либо нательное белье, бывшее в употреблении больного.
Известно несколько внешних факторов, способствующих развитию заболевания, среди наиболее распространенных можно выделить следующие:
- перенесенное хирургическое офтальмологическое вмешательство;
- частое пребывание в помещении или на территории с загрязненным воздухом, который содержит большое количество частиц пыли;
- длительное проживание на территории с высокой атмосферной температурой и повышенным коэффициентом влажности;
- злоупотребление вредными привычками и частое употребление алкогольных напитков.
Кроме этого специалисты выделяют и физиологически причины, которые приводят к развитию демодекоза век, например:
- болезни ЦНС;
- пониженный иммунитет, вызванный частыми вирусными болезнями;
- нарушение гормонального фона;
- диагностирование сахарного диабета;
- нарушение функции печени либо желудочно-кишечного тракта;
- сбой работы обменной системы.
Воздействие на организм человека одной или нескольких причин создает благоприятные условия для того чтобы самки клещей в устье фолликулы начинали откладывать ромбовидные яйца. Большое количество яиц приводит к появлению первых признаков недуга.
Классификация демодекоза
Разные формы течения демодекоза век дает возможность для классификации заболевания на 2 вида:
- Первичный. Эта разновидность демодекоза век характеризуется развитием у пациентов после 40 лет. Очаги заболевания имеют неправильную форму. Болезнь может протекать бессимптомно либо с проявлением небольшого зуда в областях поражения.
- Вторичный. Характерен для пациентов со слабым иммунитетом, независимо от возраста. При этом существенно увеличивается количество клещей. Для этого вида болезни характерный такие симптомы: покраснение век, выделение и скопление в области ресниц гнойных выделений зеленовато-желтого цвета.
Диагностирование у пациента того или иного вида демодекоза век определяет схему его лечения.
Симптомы демодекоза
Для демодекоза век характерно проявление определенных симптомов, среди наиболее явных можно выделить такие:
- наличие ощущения наличия стороннего предмета в глазу;
- сухость слизистой глаза;
- проявление покраснения и воспаления слизистой;
- блефарит;
- постоянное ощущение усталости и рези;
- слипание век;
- гнойные выделения зеленовато-желтого цвета;
- помутнение зрения;
- светобоязнь.
При отсутствии лечения либо неправильно подобранном курсе лечебной терапии не исключена возможность выпадения ресниц.
В начальной стадии развития демодекоза век у пациента наблюдается ощущение зуда и распирания в области глаза, которое может сопровождаться отечностью и покраснением века.
Через несколько дней проявляется воротничок возле ресниц глаза, а также ощущение наличия постороннего предмета, например, песка, глазу.
Наличие гнойных выделений, образование чешуек в сальных железах века, и слипание ресниц свидетельствует о развитии недуга. Такая симптоматика указывает на развитие в глазу патогенной микрофлоры. Это приводит к быстрой усталости глаз и истончению кожи век.
Дальнейшее развитие заболевания сопровождается нарушением эластичности покровов кожи, что провоцирует ощущение постоянного жжения и стянутости слизистой. Жжение и зуд заставляет пациента расчесывать веки, в результате чего формируются места расчесов, на месте которых появляются кровоизлияния и кровянисто-гнойные корочки.
Последняя стадия болезни сопровождается развитием гнойного воспаления фолликул ресниц, блефарита и блефароконъюнктивита. Болезнь стремительно развивается, что приводит к заражению соседних тканей.
Диагностика демодекоза
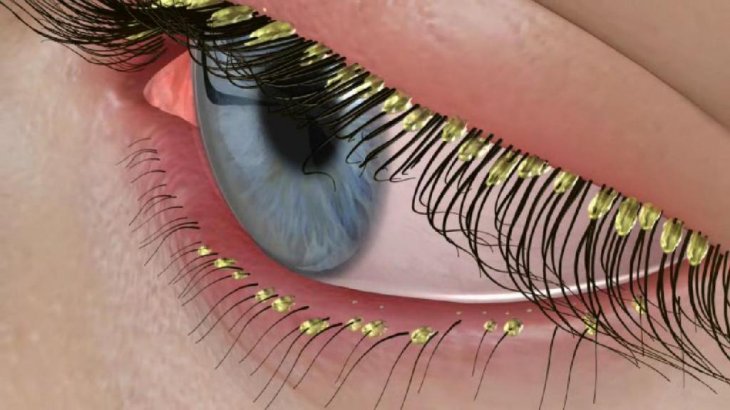
Диагностика демодекоза специалистом осуществляется посредством выполнения офтальмологического исследования.
Для этого используется такой материал пациента:
- секрет сальных желез;
- содержимое гнойных выделений;
- волосяная фолликула.
При обследовании пациента проводится микроскопия, биопсия, скотч-проба, биомикроскопия глаза. Эти методы дают возможность выявить наличие подкожных клещей.
После диагностики век составляется акарограмма, которая показывает итоговое количество клещей на участке.
При обнаружении от 5 и более штук клещей на 1 см2 кожи можно сделать вывод о наличии у пациента патологии.
Первичный диагноз офтальмолог может поставить непосредственно в кабинете в присутствии пациента. Для этого достаточно взять несколько ресниц и поместить их на предметное стекло микроскопа. Благодаря этому специалист имеет возможность поставить первичный диагноз и назначить предварительное лечение.
Схема лечения демодекоза
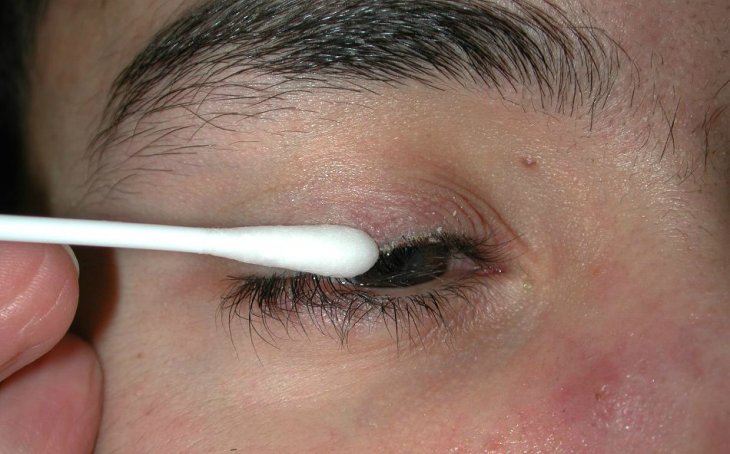
В схеме лечения демодекоза век у человека используются препараты, обладающие определенными свойствами, таких как:
- активность против демодекоза;
- способность обезжиривать кожу;
- противовоспалительный эффект;
- понижение способность выделять кожное сало.
Средняя продолжительность курса лечения длится 2-3 месяца. Лечение состоит из нескольких этапов и зависит от вида и формы развития болезни.
Среди них можно выделить следующие:
- Курс с использованием медикаментозных препаратов местного действия.
- Средства для повышения иммунной системы.
- Антибактериальные препараты.
- Обнаружение и лечение сопутствующего заболевания. Это необходимо, дабы избежать возможности рецидива.
- Обеспечение правильного ухода за кожей.
- Проведение периодической дезинфекции постельного белья.
- В большинстве случае офтальмолог назначает пациенту курс физиотерапевтических процедур: электрофорез или магнитотерапия.
- Обязательная диета, которая исключает употребление острой, соленой и сладкой пищи.
Сложность болезни в том, что при несоблюдении назначений доктора не исключена возможность ее перехода в хроническую форму. На первых этапах у многих пациентов проходят первые признаки недуга. Если не продолжать курс лечения, есть вероятность рецидива в результате повторного самозаражения.
Массаж век при демодекозе
Курс лечения демодекоза век включает также в себя массаж век, его рекомендуется проводить в такой последовательности:
- очистить края век при помощи тампона;
- поставить на веки теплый компресс на 3-4 минуты. Для этого можно использовать прокипяченную теплую воду;
- смазать края век смягчающим кремом, втирая его легкими круговыми движениями.
Такой массаж век нужно проводить каждый день на протяжении всего курса лечения. С его помощью удастся удалить гнойные выделения из основания волосяных фолликул, смягчить кожу век, обезжирить коду век.
Препараты для лечения демодекоза
Для лечения демодекоза век офтальмологи рекомендуют использовать ряд медикаментозных препаратов, среди которых есть капли, мази и гели:
- Ликонтин Комфорт Нео. Капли представляют собой раствор, обладающий увлажняющим эффектом. Они предотвращают сухость слизистой глаза в результате образования тонкой гидрофильной пленки. Кроме этого средство обладает дезинфицирующим свойством.
- Хило-комод. Применение капель способствует быстрому и эффективному избавлению от сухости и раздражения слизистой глаз. С их помощью удается снять усталость глаз.
- Артелак Баланс. Регулярное применение раствора обеспечивает избавление от таких неприятных симптомов демодекоза век, как сухость слизистой, ощущение наличия постороннего предмета в глазу, усталость, покраснение и воспаление глаз.
- Систейн. Офтальмологический раствор, применение которого способствует избавлению от сухости, раздражения и усталости роговицы глаза, вызванных воздействием внешних факторов и развитием демодекоза век.
- Серная мазь. Средство обладает антисептическим действием. Способствует удалению воспалительного процесса волосяных фолликул и кожных покровов контура век. Рекомендуется наносить тонким слоем на кожу и ресницы.
- Перметриновая мазь. Назначается офтальмологами при лечении демодекоза век. Способствует уменьшению воспалительного процесса кожи вокруг век. Курс лечения мазью длится от 2 до 3 месяцев.
- Цинковая. Мазь обладает противовоспалительным и антибактериальным эффектом. Хорошо показала себя при лечении демодекоза век. Не рекомендуется применять при наличии аллергии на составляющие средства.
- Мазь Розамет. Активным действующим веществом препарата является антибиотик метронидазол, который способствует уничтожению бактерий, выделяемых подкожными клещами в процессе их жизнедеятельности.
- Бензилбензоат. Обладает противомикробным действием при лечении недуга. Мазь следует применять только по назначения доктора, что связано с ее токсичностью.
- Стоп Демодекс. Гель может использоваться как для лечения, так и профилактики демодекоза век. Для него присущи антисептические, противопротозойные и противобактериальные свойства. Наносится ватным тампоном на корни ресниц. Через 30-40 минут остатки геля смываются теплой водой.
- Блефарогель. Средство способствует легкому удалению корочек и остатков гнойных выделений с ресниц и краев века. Уменьшает способность кожи к выделению сала.
Увеличить эффект использования лечебной терапии посредством применения медикаментозных препаратов помогут народные средства. Например, теплые компрессы из таких трав, как ромашка аптечная, календула, сок алоэ, кора дуба пижмы.
Для приготовления отвара следует взять 1 ст. ложку сухой травы и залить ее стаканом горячей воды. Отвар должен настояться на протяжении 20-30 минут. После этого его следует процедить. Смочить тампон или марлевую салфетку теплым отваром и положить на глаза. Через 15-20 минут компресс можно снять.
Использование таких компрессов способствует очищению век и ресниц от засохших гнойных выделений, обеспечивает дезинфекции кожных покровов, предотвращает развитие воспалительного процесса.
Следует отметить, что перед применением таких компрессов следует предварительно проконсультироваться с лечащим врачом.
Использование этих и иных препаратов осуществляется в комплексе по назначению доктора для каждого пациента индивидуально.
Осложнения демодекоза
Главная причина развития рецидива демодекоза век заключается в том, что при исчезновении внешних симптомов заболевания, многие пациенты прекращают курс лечения.
В результате прерванной лечебной терапии не исключена возможность возникновения таких осложнений демодекоза век:
- выпадение ресниц;
- гипертрофия контуров век – изменение правильной формы без возможности ее последующего смыкания;
- неправильный рост ресниц;
- раздражение конъюнктивы.
Неправильное лечение или незаконченный курс лечебной терапии может привести к развитию воспалительного процесса глазной роговицы, что в результате провоцирует появление блефароконъюнктивита. При этом наблюдается сильное и резкое воспаление сальных желез, расположенных по краям века. Через некоторое время на месте воспаления формируется уплотнение хрящей века в виде небольших горошин – халязион. Избавиться от такого рода уплотнения можно только в результате операционного вмешательства.
При воспалительном процессе роговицы не исключена возможность формирования бельма, которое провоцирует резкое ухудшение зрения пациента.
Недолеченный демодекоз век также может привести к развитию такого заболевания, как увеит – воспаление сосудов глазной оболочки. Это влечет за собой не только сильные боли и ухудшение зрении, но и возможность потери зрения и трудоспособности.
Офтальмологи уверены, что осложнения, возможные при демодекозе век, могут иметь очень серьезные последствия для пациента. Дабы избежать их рекомендуется придерживаться курса лечебной терапии, назначенной специалистом.
Профилактика демодекоза
Демодекоз век относится к заразным заболеваниям. Дабы избежать возможности заражения, специалисты рекомендуют придерживаться профилактических мер.
Серди них можно выделить следующие мероприятия и процедуры:
- Выполнять периодически чистку лица: неаппаратную или аппаратную.
- При проявлении первых признаков заболевания незамедлительно обратиться к офтальмологу за консультацией.
- Вести правильный образ жизни: соблюдать режим дня, не злоупотреблять алкогольными напитками, ввести в рацион пищу, богатую витаминами (растительная и молочная). Исключить продукты, способствующие активному выделению кожного сала.
- Проводить периодическую дезинфекцию постельного белья.
- Соблюдать правила личной гигиены: своевременно менять и дезинфицировать нижнее белье.
- Для нанесения косметики использовать индивидуальные предметы и приспособления.
- Максимально сократить количество используемых кремов, гелей и лосьонов, содержащих в себе гормоны. Это может привести к созданию благоприятных условий для развития подкожного клеща.
- Для ухода за кожей лица и вокруг глаз использовать только качественные средства.
- По возможности избегать попадания на кожу лица прямых ультрафиолетовых лучей.
Соблюдение правил гигиены, режима дня, правильного ухода за кожей помогут свести возможность развития демодекоза век к минимуму.
Источник
Блефариты — группа офтальмологических заболеваний, общим признаком которых является воспаление краев век. Возникает блефарит по разным причинам и не всегда легко поддается терапии. Демодекозный блефарит — самый распространенный тип этой болезни у человека. Что служит его возбудителем? Каковы симптомы и методы лечения? Читайте в статье.
Блефарит имеет несколько разновидностей, каждая из которых вызвана различными факторами. Им присущи несколько общих признаков: покраснение и воспаление краев век, выделение липкого секрета, иногда гноя, зуд и раздражение органов зрения.
Однако каждый вид подлежит индивидуальному лечению. Не следует искать советов в интернете и самостоятельно назначать себе лекарства. Только специалист после грамотной диагностики составит полную клиническую картину заболевания и определит вид блефарита. От этого будет зависеть курс терапии. Начинать ее нужно оперативно, так как длительное течение болезни может привести к неприятным осложнениям: кератиту, конъюнктивиту, халязиону, ухудшению зрения.
Вот какие основные виды блефаритов выделяют в современной офтальмологии:
- аллергический;
- себорейный, или чешуйчатый;
- язвенный;
- мейбомиевый;
- демодекозный.
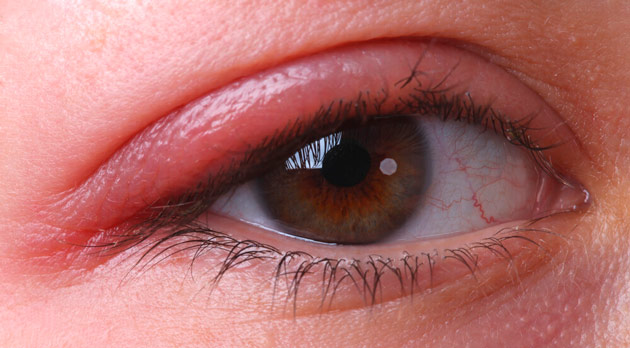
Причины блефаритов
Воспаление век могут спровоцировать различные факторы. Самый распространенный возбудитель блефаритов — золотистый стафилококк, род опасных бактерий, вызывающих у человека множество заболеваний почти во всех органах и тканях.
На сегодняшний день его переносчиками являются от 25 до 40% населения в мире. Распространяется стафилококковая инфекция в слизистых оболочках верхних дыхательных путей, а также на эпидермисе. Когда стафилококк попадает в волосяные фолликулы ресниц, он провоцирует развитие блефарита. Другими причинами заболевания служат бактериальные и вирусные инфекции, различные аллергены: косметические средства, бытовые жидкости, пыльца цветущих трав или деревьев, шерсть животных.

Однако самым распространенным видом блефарита медики называют демодекоз. Среди всех воспалительных патологий век блефариты этой этиологии встречаются чуть ли не в половине случаев. Демодекоз распространен повсеместно, хотя у его носителей могут отсутствовать какие-либо проявления данной патологии.
Причины возникновения демодекозного блефарита век
Возбудителем заболевания служит клещ рода Demodex. Паразит имеет размер 0,2-0,5 мм, ареал его обитания — протоки мейбомиевых и сальных желез, основания волосяных фолликулов ресниц. В одной фолликуле могут жить до 25 особей, они питаются отмершими эпителиальными клетками и секретом желез. Этот патогенный микроорганизм может быть обнаружен у 90% взрослых людей — они являются просто его бессимптомными носителями. Однако при возникновении определенных внешних факторов клещ проявляет активность и начинает развиваться демодекоз.
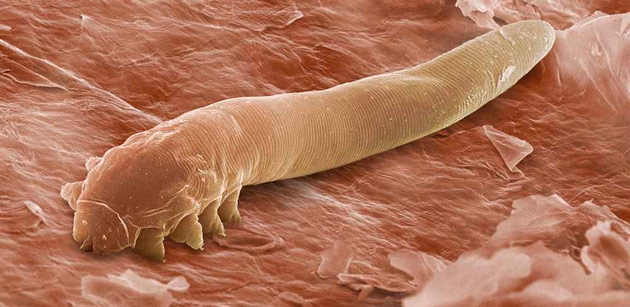
Вот какие это могут быть обстоятельства.
- Воздействие высоких температур, интенсивное воздействие солнечных лучей.
- Перенесенные операции на глазах.
- Негативные условия работы или быта.
- Болезни различных систем организма: сердечно-сосудистой, нервной, эндокринной, желудочно–кишечного тракта, нарушение обменных процессов.
- Сильное снижение иммунитета.
- Нехватка полезных для глаз витаминов и микроэлементов.
- Хроническая интоксикация.
При появлении демодекоза больные начинают жаловаться на жжение и зуд в области глаз, причем эти ощущения усиливаются при действии тепла (на солнце, в бане), сухость и раздражение.
Края век утолщены, гиперемированы. Характерный начальный признак демодекозного блефарита — склеенные, усыпанные у основания белыми частичками ресницы, словно заиндевевшие. В дальнейшем начинается выраженное воспаление ресничных краев, которые становятся утолщенными, покрасневшими. При длительном течении заболевания может развиться конъюнктивит, кератоконъюнктивит, трихиаз, и, как следствие — дисфункция мейбомиевых желез. Заниматься лечением демодекозного блефарита следует своевременно, чтобы он не принял острую форму.
Диагностика и лабораторные исследования на Demodex
Для исследования возбудителя заболевания врач эпилирует некоторое количество ресниц пациента — по три-четыре с каждого века. В лаборатории их помещают на предметное стекло, капают глицерин, сверху прижимают вторым стеклом и внимательно изучают под сильным микроскопом. При обнаружении любых фаз развития клеща ставится диагноз «демодекозный блефарит век».

Чтобы выявить синдром «сухого глаза» и решить вопрос о назначении увлажняющих препаратов, берут пробу Ширмера, позволяющую определить уровень продуцирования органами зрения слезной жидкости для поддержания необходимого увлажнения. Также проводят тестирование на ВСРП (время разрыва слезной пленки) — важный показатель для оценки функционального состояния слезных органов, связанный с составом слезы и ее постоянным выделением. Это зависит от возраста, а также индивидуальных особенностей зрительных органов пациента.
На основании полученных результатов анализов специалист назначает терапевтические мероприятия. Они могут быть двух видов в зависимости от степени тяжести заболевания.
Немедикаментозные способы лечения
Для повышения эффективности лечения блефарита демодекозной этиологии нужно тщательно относиться к гигиене век в этот период. Следует регулярно устранять следы белых и липких выделений. Для очистки хорошо подходят слабые антисептические растворы или специальные средства, например, «Блефаролосьон» — продукт российской компании «Гельтек-Медика».
В его состав входят зеленый чай, ромашка, экстракт гамамелиса, которые бережно очищают кожу век от загрязнений, смягчают и успокаивают ее. Следует нанести немного средства на ватную палочку и смазать основание ресничного ряда. После того как веки очищены от корочек и других следов выделений, можно вводить лекарства.
Хорошо помогают теплые компрессы на глаза с «Блефаролосьоном». Налейте немного теплого средства на ватный диск, наложите на предварительно очищенные веки и подержите 10 минут. Полезен также массаж с препаратом «Блефарогель 2» этого же производителя. Нанесите его на кончики пальцев, а затем мягкими круговыми движениями помассируйте веки, включая ресничный край, в течение одной-двух минут. При демодекозе рекомендуется использовать средство два раза в день — утром и вечером после умывания лица. Врач может также назначить ультразвуковой фонофорез с «Блефарогелем 1», который помогает эффективно выводить липкий секрет из мейбомиевых желез.
Медикаментозная терапия
В зависимости от степени заболевания и возраста пациента для лечения демодекозного блефарита век могут быть назначены следующие группы препаратов для лечения.
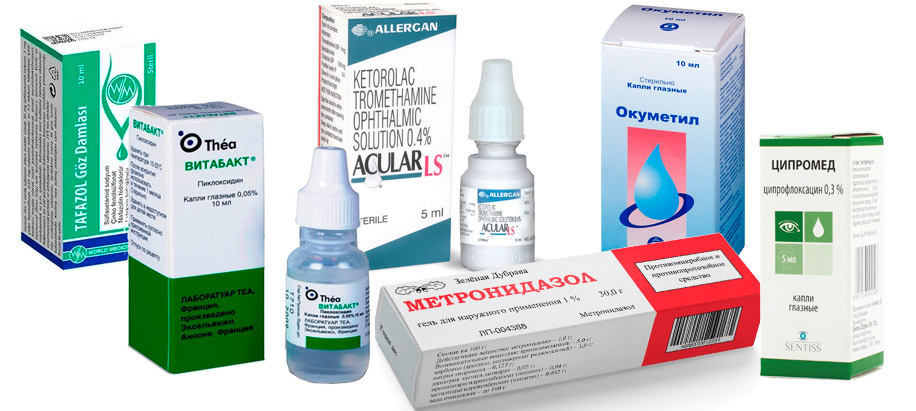
- Антибиотики в виде капель: «Тафазол», «Колбиоцин», «Эубетал», «Пренацид», «Карбахол», «Акулар», «Окуметил».
- Антибиотики в виде мазей от блефарита: «Метронидазол», ихтиоловая и цинковая мази, «Тобрекс», «Ципромед».
- Противомикробные средства, например, «Метронидазол».
- Антисептики «Витабакт», «Окомистин» как профилактика вторичной инфекции.
Курс лечения обычно составляет от двух недель до месяца. По прошествии нескольких дней уже должны наступить первые заметные результаты. Если этого не происходит, то нужно обратиться к офтальмологу, он подберет другое средство. Длительное применение антибиотиков опасно — возникает опасность развития суперинфекции и роста невосприимчивых к ним микроорганизмов, в том числе грибов. Не занимайтесь самостоятельной постановкой диагноза и лечением.
Только специалист подберет лекарства, которые эффективно справятся с заболеванием. Неподходящие мази или капли только усугубят развитие инфекции и затянут выздоровление.
Дополнительные рекомендации при лечении демодекозного блефарита
Во время курса терапии нужно придерживаться некоторых правил, которые помогут ускорить выздоровление. Так, требуется строгое соблюдение гигиены. Больной должен завести себе отдельное полотенце и посуду, а также в это время спать отдельно и чаще менять постельное белье. Из рациона следует исключить некоторые продукты: острые, жирные, соленые, кислые, алкоголь и никотин. Соблюдая специальную диету, можно значительно ускорить процесс выздоровления.
Женщинам рекомендовано на период лечения перестать пользоваться декоративной косметикой. Она может закупорить выводные протоки, препятствовать выделению гноя и усиливать воспаление. Кроме того, косметические средства при болезни вызывают аллергическую реакцию на глазах. Также лучше отказаться от ношения контактной оптики, посещения бань и саун, бассейнов и прочих общественных мест с водными процедурами. Полезно будет пропить витаминные комплексы, БАДы для глаз. Практически любая инфекция является следствием слабости иммунной системы, и она нуждается в укреплении. Следует избегать длительного времяпровождения за компьютером, чтобы не допустить сухости и перенапряжения зрительных органов.
Почему важно правильно вводить лекарственные средства?
Точное введение лекарств имеет большое значение — от этого напрямую зависит эффективность их воздействия, и, соответственно, более быстрое выздоровление. Так, мази для лечения блефарита удобнее наносить с помощью специальной лопаточки — ее можно приобрести в любой аптеке. Следует выдавить из тюбика 5-6 мм средства на лопатку, оттянуть нижнее веко и аккуратно заложить туда мазь. Затем прикрыть глаза на некоторое время, чтобы она равномерно распределилась внутри.
Инстиллировать капли следует точно в конъюнктивальный мешок. Лучше делать это лежа, чтобы жидкость не вытекла. При введении лекарств следите, чтобы кончик флакона или тюбика не касался тканей глаз.
Чем грозит несвоевременное обращение к врачу
Хроническое течение демодекозного блефарита при позднем обращении к врачу, неправильном лечении, несоблюдении правил гигиены может перейти в острую форму, и тогда вылечить его будет гораздо сложнее. При любых симптомах блефарита нужно посетить офтальмолога, а не искать советов на интернет-форумах и у знакомых. Только специалист после грамотной диагностики определит причину блефарита, покажет, как правильно проводить гигиеническую обработку и массаж век, назначит эффективные лекарственные средства. При проведении терапии требуется контроль со стороны врача и тщательное выполнение его рекомендаций.
Источник
