Врожденный дакриоцистит у новорожденных код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Дакриоцистит новорожденных.
Дакриоцистит новорожденных
Описание
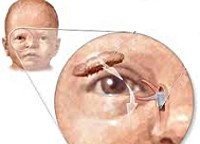
Дакриоцистит новорожденных. Инфекционное заболевание глаз, связанное с непроходимостью носослезного канала и воспалением слезного мешка. При дакриоцистите у новорожденных отмечается отек в области слезного мешка, выделение гноя из слезной точки при надавливании на внутренний уголок глаза, слезостояние. Диагностика дакриоцистита новорожденных осуществляется детским офтальмологом и включает проведение цветной слезно-носовой пробы, бакпосева отделяемого глаза, риноскопии, зондирования слезных путей. Основными мерами по лечению дакриоцистита новорожденных служит массаж слезного мешка, промывание конъюнктивальной полости, инстилляции антибактериальных капель, зондирование слезного канала.
Дополнительные факты
Дакриоцистит новорожденных – патология слезоотводящих путей, характеризующаяся застоем слезы и воспалением слезного мешка вследствие врожденного сужения или непроходимости носослезного канала. В педиатрии и детской офтальмологии дакриоциститы диагностируются у 1-5% всех новорожденных. Дакриоцистит новорожденных выделяют в отдельную форму, наряду с острым и хроническим дакриоциститом взрослых. Своевременно неизлеченный дакриоцистит у новорожденного в дальнейшем может потребовать проведения неоднократных хирургических вмешательств, привести к формированию хронического воспалительного процесса, постоянному слезотечению, ограничению выбора профессии.
Дакриоцистит новорожденных
Причины
К развитию воспаления слезного мешка у новорожденных предрасполагают анатомо-функциональные особенности слезоотводящих путей. Чаще всего дакриоцистит новорожденных возникает по причине врожденной непроходимости носослезного протока, которая может быть вызвана наличием желатинозной пробки в просвете носослезного канала либо рудиментарной эмбриональной мембраны, которая не рассосалась к рождению.
В норме до 8-го месяца внутриутробного развития носослезный канал у плода закрыт. На момент рождения у 35% новорожденных носослезный проток закрыт эмбриональной мембраной; у 10% выявляется непроходимость слезоотводящих путей той или иной степени выраженности. В большинстве случаев проходимость слезных путей восстанавливается самостоятельно в первые недели после рождения посредством выхождения пробки или разрыва пленки носослезного протока. В тех случаях, когда просвет канала не раскрывается самостоятельно, скапливающееся в слезном мешке содержимое (детрит, слизь, эпителиальные клетки) становится благоприятной средой для инфекции – развивается дакриоцистит новорожденных.
Кроме этого, проходимость слезоотводящих путей у новорожденных может нарушаться вследствие врожденной патологии или родовой травмы: складок и дивертикулов слезного мешка, сужения носослезного канала, аномально узкого или извитого выхода протока в полость носа, агенезии носослезного протока и тд.
Развитию дакриоцистита у новорожденных способствуют аномалии полости носа, узкие носовые ходы, искривление носовой перегородки, риниты. Иногда дакриоцистит новорожденных развивается на фоне водянки слезного мешка (дакриоцистоцеле). Непосредственными инфекционными агентами при дакриоцистите новорожденных могут выступать стафилококки, стрептококки, синегнойная палочка, реже – гонококки или хламидии.
Симптомы
Клиническая картина дакриоцистита новорожденных развивается в первые сутки или недели жизни, у недоношенных детей – на 2-3-м месяце жизни. В типичных случаях в одном или обоих глазках ребенка появляется слизистое, слизисто-гнойное или гнойное отделяемое. Может обнаруживаться болезненная припухлость в области слезного мешка, гиперемия конъюнктивы, реже – слезостояние и слезотечение. Очень часто этот процесс ошибочно расценивается как конъюнктивит. Отличительным признаком дакриоцистита новорожденных служит выделение гноя из слезных точек при компрессии слезного мешка.
Диагностика
При признаках воспаления глаза следует незамедлительно обратиться к детскому офтальмологу, который проведет объективное исследование состояния слезных путей: осмотр век и слезных точек, компрессию слезного мешка, оценку характера и количества отделяемого Для исключения риногенной, вирусной, аллергической причин слезотечения у ребенка необходима консультация педиатра, детского отоларинголога, детского аллерголога.
Исследование слезопродукции и слезоотведения при дакриоцистите новорожденных проводится после очистки полости носа и выдавливания содержимого слезного мешка. Для этого в конъюнктивальную полость закапывают несколько капель колларгола, после чего оценивают скорость исчезновения красителя из полости конъюнктивы (канальцевая проба) и время окрашивания ватной турунды, введенной в полость носа (цветная слезно-носовая проба). При необходимости уточнения уровня и степени нарушения проходимости слезных путей проводится рентгенографическое контрастное исследование – дакриоцистография. Для идентификации микробных агентов производится бактериологическое исследование мазка с конъюнктивы, соскоб с конъюнктивы век для ПЦР-анализа.
С диагностической целью при дакриоцистите новорожденных может выполняться зондирование и промывание слезного канала. При проведении данных офтальмологических манипуляций требуется фиксация новорожденного, использование атравматичной техники зондирования, при необходимости – анестезиологической поддержки. В противном случае осложнениями процедур могут являться подвывих шейных позвонков, носовое кровотечение, разрыв стенки слезного канала или слезного мешка с распространением инфекции на окружающие ткани и последующим развитием гайморита, этмоидита, флегмоны глазницы. Для минимизации риска осложнений зондированию слезного канала при дакриоцистите новорожденных, должна предшествовать риноскопия.
Лечение
Лечебные мероприятия при дакриоцистите новорожденных направлены на восстановление носослезного канала, купирование воспаления слезного мешка и санацию слезоотводящей системы.
Лечение дакриоцистита новорожденных начинают с массажа слезного мешка, позволяющего удалить перекрывающую слезно-носовой проток желатинообразную пробку или эмбриональную пленку. Технике нисходящего массажа обучают мать больного ребенка, поскольку его проведение необходимо 5-6 раз в день. Наблюдения показывают, что правильный и регулярный массаж слезного мешка приводит к полному выздоровлению 30% детей в возрасте до 2 месяцев. После массажа проводится промывание конъюнктивальной полости антисептиками (фурацилином) или отваром трав с последующей инстилляцией антибактериальных глазных капель (пиклоксидин, моксифлоксацин, тобрамицин, левомицетин, гентамицин). При дакриоцистите новорожденных может назначаться УВЧ, общая антибиотикотерапия.
При отсутствии результата от массажа и консервативных мероприятий в течение недели, осуществляется лечебное зондирование слезных путей, в процессе которого достигается механический разрыв эмбриональной пробки. Сразу после зондирования выполняется промывание слезно-носового канала. При дакриоцистите новорожденных, обусловленном обтурацией слезно-носового канала эмбриональной пленкой или пробкой, зондирование эффективно в 92-98%. Возможно проведение курсов лечебного бужирования носо-слезного протока. Для полного купирования воспаления и исключения рецидивов дакриоцистита новорожденных медикаментозное лечение и повторные промывания продолжают 1-3 месяца.
В случае неэффективности малоинвазивных офтальмологических манипуляций, в возрасте 5-7 лет детям показано хирургическое лечение: интубация слезных путей или дакриоцисториностомия – радикальная операция, предполагающая восстановление сообщения слезного мешка с полостью носа. При сформировавшемся абсцессе или флегмоне с флюктуацией в области слезного мешка производится вскрытие гнойника, назначается системная антибиотикотерапия препаратами широкого спектра действия.
Прогноз
Своевременное выявление дакриоцистита у новорожденного неонатологом или педиатром, срочное направление ребенка к детскому офтальмологу являются залогом успешного лечения. Тактика применения лечебного массажа и раннего зондирования слезно-носового канала при дакриоцистите новорожденных позволяет быстро купировать воспалительный процесс в подавляющем большинстве случаев.
Неадекватное или несвоевременное лечение дакриоцистита новорожденных может привести к развитию язвы роговицы, выходу гнойного процесса за пределы слезного мешка с возникновением тяжелых жизнеугрожающих осложнений (гнойного перидакриоцистита, флегмонозного дакриоцистита, флегмоны глазницы, тромбоза кавернозного синуса, менингита, сепсиса). В некоторых случаях процесс приобретает хроническое течение, приводя к сращениям, атонии, дилатации и эктазии слезных путей.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дакриоцистит – инфекционное воспаление слезного мешка, которое возникает вследствие непроходимости носослезного канала, вызывающееся, как правило, стафилококками. Различают острое и хроническое течение дакриоцистита.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
P39.1 Конъюнктивит и дакриоцистит у новорожденного
Что вызывает дакриоцистит новорожденных?
Основная причина развития дакриоцистита новорожденныз состоит в том, что к моменту рождения не открывается (вследствие порока развития) носовое устье носослезного протока, которое в этих случаях заканчивается слепым мешком.
У детей заболевания слезоотводящих путей часто бывают причиной хронических конъюнктивитов, флегмоны слезного мешка и орбиты, поражения роговицы, септикопиемии и т. д. Неизлеченные дакриоциститы постепенно приводят к необратимым анатомическим изменениям слезных путей, которые со временем исключают успех консервативного лечения.
Симптомы дакриоцистита у новорожденного ребенка
Через несколько дней после рождения появляется незначительное выделение слизисто-гнойного содержимого из конъюнктивального мешка. При этом конъюнктива век гиперемирована. При надавливании на область слезного мешка из слезных точек выделяется его содержимое. Дакриоцистит новорожденного может привести к развитию настоящего дакриоцистита с выделением гнойного содержимого, но чаще болезнь заканчивается благополучно, так как перепонка, которая закрывает выход из слезоотводящих путей, восстанавливается.
Лечение дакриоцистита новорожденных
Лечение дакриоцистита новоржденных рекомендуется начинать с энергичного массажа слезного мешка снаружи у внутреннего угла глазной щели сверху вниз. От толчкообразного надавливания на содержимое слезного мешка разрывается мембрана, закрывающая выход из носослезного протока, и восстанавливается проходимость слезоотводящих путей.
Для предупреждения инфицирования содержимого слезного мешка нужно рекомендовать закапывание в коиъюнктивальный мешок 20%-ного раствора альбуцида или пенициллина.
При отсутствии положительного эффекта массажа при дакриоцистите новоржденных переходят к эндоназальному ретроградному зондированию, которое надо начинать с двухмесячного возраста. Без предварительной анестезии под контролем зрения хирургический пуговчатый зонд, изогнутый на конце под прямым углом, вводят по дну носовой полости до половины длины нижнего носового хода. При выведении пуговчатого зонда плотно прижимают к своду нижнего носового хода отогнутый конец зонда и перфорируют препятствие в устье носослезного протока, затем зонд извлекают. После зондирования промывают слезные пути раствором антибиотика. Это ускоряет процесс восстановления нормального слезоотведения. При отсутствии эффекта повторные зондирования проводят с интервалом 5-7 дней. Трехкратное зондирование оправдано до 6-месячного возраста. Отсутствие эффекта от ретроградного зондирования заставляет переходить к лечению зондированием снаружи зондом Боумена № 0 или № 1. После расширения слезной точки коническим зондом вводят горизонтально зонд Боумена по канальцу в мешок, затем переводят его в вертикальное положение и продвигают вниз по носослезному протоку, перфорируя в нижней его части нерассосавшуюся к моменту рождения мембрану. При отсутствии эффекта и от этого лечения деткам старше 2 лет производят дакриоцисториностомию
Источник
Описание

Q10.5 Врождённый стеноз и стриктура слёзного протока.
С учётом различия в этиопатогенезе, клиническом течении и лечении дакриоциститы у детей делят на первичные (врождённые) и вторичные (приобретённые). Первичные возникают в первые недели жизни, в связи с патологией развития слезоотводящего аппарата. Вторичные развиваются у детей в более поздние сроки и обусловлены аномалиями, заболеваниями и повреждениями смежных со слёзными путями тканей глаза, орбиты, лица, носа и околоносовых пазух. Неизлеченный врождённый гнойный дакриоцистит у детей старше 1,5 лет обычно приводит к необратимым анатомическим изменениям слёзного мешка и носослёзного протока и по течению не отличается от вторичного хронического гнойного дакриоцистита.
Установлено, что на долю первичных дакриоциститов приходится 87%, вторичных – 13% случаев заболевания.
Тактика лечения врождённых и приобретённых дакриоциститов различна. При врождённых дакриоциститах часто достаточно разрушить небольшое препятствие в устье носослёзного протока, чтобы восстановить нормальное слезоотведение.
При приобретённых дакриоциститах необходимо делать дакриоцисториностомию.
Врождённый дакриоцистит встречают у 1-5% всех новорождённых. Формирование слёзных путей завершается к концу 8 мес внутриутробного развития. До этого срока устье носослёзного протока закрыто тонкой пленкой, а его просвет занят пробкой из слущенного эпителия и слизи. У большинства детей плёнка исчезает к моменту рождения, а содержимое просвета канала прорывается с первым криком (вдохом) новорождённого.
Основной причиной развития врождённых дакриоциститов считают неоткрытие к моменту рождения (вследствие аномалии развития) носового устья носослёзного протока, который в таких случаях заканчивается слепым мешком. В этиологии врождённых дакриоциститов задержка обратного развития пленки, закрывающей устье носослёзного протока, ведущая, но далеко не единственная причина заболевания. Заболеванию слезоотводящих путей новорождённых и грудных детей могут способствовать врождённые анатомические варианты их строения: узкое устье носослёзного протока, сужение места перехода слёзного мешка в проток, дивертикулы, складки, клапаны, костные гребни носослёзного канала. Большое значение для свободного сообщения носослёзного протока с полостью носа имеет строение нижнего отверстия носослёзного протока, которое имеет четыре типа окончания. При первом типе нижнее отверстие протока находится под защитой костной ткани канала и широко зияет, при трёх других типах нижний конец не имеет этой защиты и закрывается при набухании слизистой оболочки носа, что часто наблюдают у новорождённых. В ряде случаев имеется дополнительная патология носа, около носовых пазух, глотки — риниты, искривления перегородки носа, аденоиды и так далее, что усугубляет дальнейшее течение процесса.
Немаловажная роль принадлежит условно патогенной микрофлоре, которая проникает в стерильные слёзные пути новорождённых (в большинстве случаев к моменту рождения) из родовых путей матери и, находя в них питательный субстрат в виде желатинообразной пробки, вызывает воспалительный процесс, образование спаек, сращений, что приводит к непроходимости протока, развитию дакриоцистита и других осложнений.
Через несколько дней после рождения детей возникает незначительное слизисто-гнойное отделяемое из конъюнктивального мешка. Секрет постепенно становится более жидким и обильным. Если не наступает самопроизвольного излечения с paзрывом прикрывающей устье носослёзного протока плёнки и восстановлением оттока слезы по нему, то процесс принимает хроническое течение. Заболевания слезоотводящих путей у детей чаще могут быть причиной хронических конъюнктивитов, флегмон слёзного мешка и орбиты, поражения роговицы, септикопиемии и т.д.
При врождённых дакриоциститах предлагают следующую тактику (табл. 26-1).

Массаж слёзного мешка желательно проводить энергично, стараясь выдавить его содержимое в сторону носа. Обученные этой манипуляции родители должны её делать ежедневно, а два раза в неделю массаж должен производить врач. При отсутствии эффекта через 2-3 нед. переходят к промыванию слезоотводящих путей.
Промывание рекомендуют проводить с помощью 2,0-5,0 мл шприца стерильным раствором (например, 0,02% раствором “…”а). Канюлю лучше брать приближающуюся по толщине к просвету слёзного канальца и проводить её конец в слёзный мешок (рис. 26-5).
Противоположную слёзную точку можно во время промывания прикрывать стеклянной палочкой, чтобы промывание проходило под повышенным давлением. Промывание проводят 4-5 раз в течение 1-2 нед.
Как избавиться от глазных болезней и вернуть яркость и чёткость глазам? Как восстановить здоровье?
На эти и многие другие вопросы Вам ответит мастер альтернативной медицины Майкл Ричардсон.
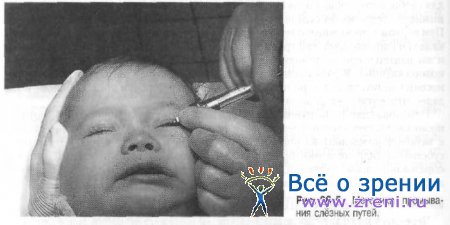
Эндоназальное ретроградное зондирование обычно производят детям старше 2 мес, при отсутствии успеха от предшествующего массажа и промывания. Для зондирования применяют три пуговчатых зонда, концы которых отогнуты под прямым углом и имеют длину 3, 6, 8 мм (рис. 26-6).

До шестимесячного возраста применяют зонд, отогнутый конец киторого имеет длину 3 мм. У детей от шестимесячного возраста до года применяют зонд с концом в 6 мм. Зонд с отогнутым концом в 8 мм применяют у детей в возрасте от года до полутора лет и при повторном зондировании детей старше полугода. После зондирования промывают слёзные пути 0,02% раствором “…”а или антибиотика, чтобы удалить желатинообразную пробку и ускорить процесс нормального слезоотведения.
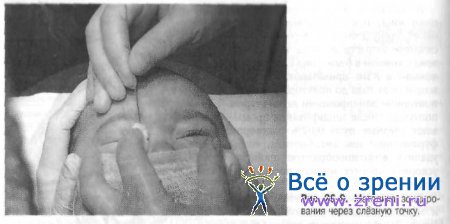
Для зондирования ребёнка пеленают и хорошо фиксируют в положении на спине. Зонд с отогнутым концом в 3 и 6 мм вводят по дну носа до половины длины нижнего носового хода без анестезии под контролем зрения (рис. 26-7).
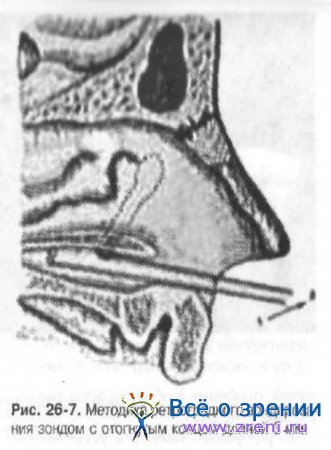
При выведении, плотно прижимая к своду нижнего носового хода отогнутый конец пуговчатого зонда, перфорируют препятствие в устье носослёзного протока. Ощущение “проваливания” в устье протока и фиксации в нём зонда очень характерны. После зондирования зонд легко извлекается. В соответствующую половину носа вводят ватный тампон на 30-40 мин. Кровотечение обычно небольшое, быстро останавливается самостоятельно. Для ретроградного зондирования зондом с концом 8 мм применяют другую методику.
Конец, зонда подводят под нижнюю носовую раковину, а сам зонд направлен кверху кнаружи по направлению к наружному углу глаза на той же стороне (рис. 26-8).
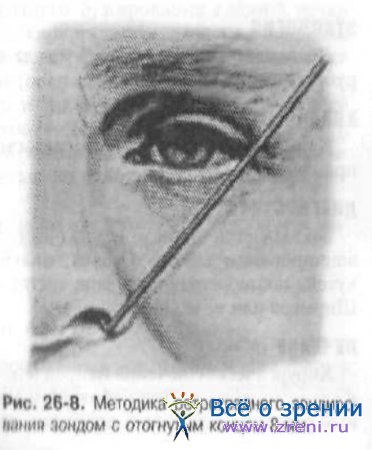
Зонд медленно переводят кпереди из вертикального положения в горизонтальное, конец зонда входит в устье носослёзного протока и ретроградно продвигается по нему при помощи небольшого усилия. Извлекают зонд при помощи движений, обратных его введению.
В случаях с положительным исходом обычно на 2-3 день прекращается гноетечение и слезотечение, и в дальнейшем лечении ребёнок не нуждается. При отсутствии эффекта повторное зондирование проводят через 5-7 дней.
Троекратное зондирование оправдано до шестимесячного возраста больного. У детей старше полутора лет эндоназальное зондирование малоперспективно, так как к этому возрасту почти всегда развивается облитерация всего носослёзного протока.
Зондирование слезных путей через верхнюю слёзную точку – следующий этап лечения.

Зонд Боумена № 1 вводят осторожно (рис. 26-9), стараясь не травмировать слизистую оболочку слёзных путей, особенно в области естественных сужений (устье слёзных канальцев, шейка слёзного мешка).
Перфорацию плёнки в устье носослёзного протока производят дву-, троекратным продвижением зонда в полость носа. Зондирование повторяют при отсутствии эффекта через неделю до 3-4 раз. При безуспешности этого лечения детям старше 2,5-3 лет показана эндоназальная дакриоцисториностомия.
—
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Источник
