Врожденный мегауретер код по мкб 10
Рубрика МКБ-10: Q62.2
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q60-Q64 Врожденные аномалии пороки развития мочевой системы / Q62 Врожденные нарушения проходимости почечной лоханки и врожденные аномалии мочеточника
Определение и общие сведения[править]
Мегауретер
Синонимы: мегадолихоуретер, гидроуретер, уретерогидронефроз
Мегауретер – значительное расширение мочеточника и коллекторной системы почки, вызванное механической обструкцией пузырно-мочеточникового сегмента, пузырно-мочеточниковым рефлюксом или недоразвитием стенок мочеточника.
Классификация
В зависимости от причины развития различают нерефлюксирующий, рефлюксирующий и пузырнозависимый мегауретер.
Этиология и патогенез[править]
Нерефлюксирующий мегауретер
Нерефлюксирующий мегауретер развивается на фоне патологии мочеточника в дистальном отделе (диспластические изменения в мышечном слое, стеноз во внутрипузырном сегменте мочеточника и др.). Нарушение опорожнения мочеточника приводит к его значительному расширению и извитости (мегадолихоуретеру, дилатации коллекторной системы почки, быстрому присоединению пиелонефрита.
Рефлюксирующий мегауретер
Рефлюксирующий мегауретер – расширение мочеточника вследствие внутриутробно существующего пузырно-мочеточникового рефлюкса в результате грубого нарушения работы клапанного аппарата уретеро-везикального соустья. Как правило, при данном варианте порока имеют место наиболее выраженные диспластические процессы и в самой почке.
Это происходит вследствие того, что мочеточник развивается из каудального отдела вольфова протока и растет к метанефрогенной бластеме, являясь, в свою очередь, индуктором развития почечной ткани, поэтому при рефлюксирующем мегауретере дисплазия носит распространенный характер, захватывая почки и все мочевыводящие пути.
При рефлюксирующем мегауретере, как правило, уже в течение первого года жизни замедляется рост почки, развивается рефлюкс-нефропатия со склеротическими изменениями в паренхиме. Присоединяющийся пиелонефрит ускоряет процесс рубцевания почки. При двустороннем поражении довольно быстро появляются симптомы ХПН (хроническая почечная недостаточность).
Пузырнозависимый мегауретер
Пузырнозависимая форма мегауретера связана с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией. В фазе наполнения мочевого пузыря мочеточники, особенно в дистальной части, значительно расширяются, а после мочеиспускания их диаметр уменьшается. Однако при выраженных нейрогенных нарушениях детрузора и инфравезикальной обструкции, сопровождающихся большим количеством остаточной мочи после опорожнения пузыря, эктазия мочеточников сохраняется.
Клинические проявления[править]
Проявления мегауретера обусловлены течением хронического пиелонефрита. Родители отмечают общую слабость, бледность кожных покровов, отставание ребенка в росте, необъяснимые подъемы температуры тела. Моча временами мутная, в анализах выявляют лейкоцитурию, бактериурию, иногда эритроцитурию. При обострениях сопутствующего цистита появляются учащение и болезненность мочеиспускания.
Врожденное расширение мочеточника (врожденный мегалоуретер): Диагностика[править]
В настоящее время в связи с широким внедрением антенатальной ультразвуковой диагностики, которую проводят всем детям в декларированные сроки на 10-14, 20-24 и 32-34-й неделях гестации, расширение коллекторной системы почек и мочеточников может быть четко выявлено на 16-20-й неделе.
В постнатальном периоде диагностику, как правило, начинают с комплексного УЗИ, при котором выявляют истончение паренхимы, снижение ее дифференцировки, увеличение размеров лоханки и диаметра мочеточника, особенно в дистальном отделе.
Кровоток в такой почке ослаблен, не прослеживается до капсулы. При диуретической сонографии к 15-й минуте исследования происходит расширение лоханки, мочеточника в нижней и верхней трети. Тенденции к сокращению коллекторной системы не отмечают.
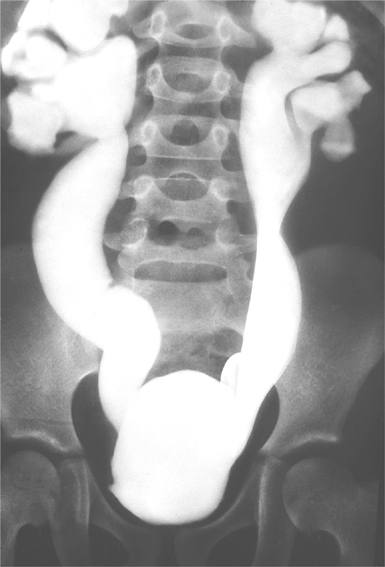
На экскреторных урограммах визуализируются запаздывание выделения почками контрастного вещества, деформация коллекторной системы, расширение и извитость мочеточников. Эвакуация контрастного вещества из них замедлена.
Микционная цистография – основной метод диагностики рефлюксирующего мегауретера. Она позволяет оценить степень рефлюкса и аномалии развития задней уретры.
При цистоскопии нередко визуализируются признаки хронического цистита (буллезные или гранулярные образования на слизистой оболочке), сужение или, наоборот, зияние устьев мочеточников, их латеральное смещение и деформация.
При радионуклидном исследовании обнаруживают снижение накопления и выведения РФП паренхимой и собирательной системой почки.
Дифференциальный диагноз[править]
Врожденное расширение мочеточника (врожденный мегалоуретер): Лечение[править]
Лечение мегауретера – трудная задача в связи с тяжелыми первичными (дисплазия) и вторичными (склероз почечной паренхимы и стенки мочеточника) изменениями.
При нерефлюксирующем мегауретере у детей до года проводят бужирование устья мочеточника и его дистального отдела с последующей установкой внутреннего дренажного катетера (стента) на срок до 4-6 мес. За это время происходят развитие и стабилизация структуры предпузырного отдела мочеточника и у более чем у 80% пациентов – купирование мегауретера.
При продолжающейся дилатации верхних мочевыводящих путей, пиелонефрите проводят хирургическую коррекцию.
При рефлюксирующем мегауретере оперативному лечению должна предшествовать длительная подготовка, заключающаяся в разгрузке мочевыводящих путей путем периодической катетеризации мочевого пузыря, назначения комплексной терапии для улучшения кровоснабжения и трофики тканей, поскольку, как уже упоминалось, существует возможность дозревания мочеточника. Для предотвращения развития рефлюкс-нефропатии необходимо исключить два основных повреждающих фактора – гидродинамический удар и рецидивирование инфекционного процесса. С этой целью выполняют эндоскопическую коррекцию рефлюкса, которую проводят путем имплантации объемообразующего вещества (коллаген, вантрис, дефлакс, ДАМ+ и т.д.) в подслизистый отдел устья мочеточника с целью усиления пассивного компонента клапанного механизма. При отсутствии эффекта от проводимых мероприятий показана операция.
Методика оперативного пособия одинакова при любой форме мегауретера. Операция заключается в выделении дистального отдела мочеточника, устранении коленообразных изгибов и резекции патологически измененного участка мочеточника. Затем в подслизистом слое формируют туннель, через который мочеточник проводят и подшивают к слизистой оболочке. Таким образом создают новое везикоуретеральное соединение с антирефлюксным механизмом.
При пузырнозависимой форме мегауретера особое внимание уделяют коррекции функциональных нарушений мочевого пузыря и устранению инфравезикальной обструкции.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Детская хирургия [Электронный ресурс] : учебник / под ред. Ю. Ф. Исакова, А. Ю. Разумовского; отв. ред. А. Ф. Дронов. – М. : ГЭОТАР-Медиа, 2015. – https://www.rosmedlib.ru/book/ISBN9785970434970.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Мегауретер.

Мегауретер (рентгенконстрастный снимок)
Описание
Мегауретер. Врожденное, реже приобретенное патологическое расширение и удлинение мочеточника, приводящее к нарушению мочевыделительной функции. Мегауретер может проявляться двухфазным мочеиспусканием, лихорадкой, тупыми болями в животе и пояснице, гематурией, стойкой пиурией, общей слабостью, сильной жаждой, полиурией, сухостью и бледностью кожи, анемией. Диагноз мегауретера основан на данных УЗИ органов мочеполовой системы, экскреторной урографии, цистографии, динамической нефросцинтиграфии, цистоскопии, КТ почек и лабораторных исследований. При мегауретере выполняют реконструктивно-пластические операции: реимплантацию мочеточника, резекцию и ушивание мочеточника, кишечную пластику, антирефлюсную коррекцию, по показаниям – нефроуретерэктомию.
Дополнительные факты
Мегауретер – значительное увеличение диаметра мочеточника, вызывающее затруднение оттока мочи. Мегауретер сопровождается увеличением длины и перегибами мочеточника обычно на всем его протяжении. В норме диаметр мочеточника у детей составляет от 3 до 5 мм; при мегауретере выявляется резко расширенный извитой мочеточник диаметром до 10 и более Мегауретер часто сочетается с другой патологией мочевой системы (агенезией или поликистозом коллатеральной почки, удвоением почки, кистами почек, гидронефрозом, уретероцеле, пузырно-мочеточниковым рефлюксом в противоположную почку). Распространенность мегауретера, как аномалии развития, в детской урологии составляет 0,7 %; из них 10-20% случаев приходится на двустороннее поражение. Частота встречаемости мегауретера у мальчиков в 2-4 раза выше, чем у девочек.
Классификация
По происхождению различают мегауретер врожденный и приобретенный, первичный и вторичный (на фоне имеющейся патологии). По этиологии определяют три вида мегауретера:
• обструктивный (нерефлюксирующий). Развивается при наличии аномалии (дисплазии, стеноза, клапана) его дистального отдела;
• рефлюксирующий. Возникает при несостоятельности замыкательного уретеро – везикального аппарата (сочетается с ПМР);
• пузырно. Зависимый, связанный с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией.
По уровню нарушения функции почек классифицируют мегауретер I степени – со снижением экскреторной функции почки 60%.
Причины
Первичный мегауретер обусловлен врожденной аномалией мочеточника или уретеро-везикального соустья в эмбриональном периоде, врожденным стенозом, клапаном или дивертикулом мочеточника, кистозным расширением дистального отдела (уретероцеле). Причиной первичного мегауретера может быть нейромышечная дисплазия, характеризующаяся сочетанием врожденного сужения (до 0,5-0,6 мм) на уровне юкставезикального и интрамурального отделов мочеточника и недоразвитием его нервно-мышечного аппарата. Наличие стриктуры с выраженным фиброзом и утолщением стенки дистального сегмента мочеточника ухудшает отток мочи из верхних отделов мочевых путей. Гипоплазия мышечного слоя мочеточника и недостаток парасимпатических нервных волокон в его мышечной стенке приводят к снижению тонуса и ослаблению перистальтики мочеточника, что способствует нарастанию дилатации всех цистоидов и полостной системы почки. Причиной рефлюксирующего мегауретера является грубое недоразвитие пузырно-мочеточникового сегмента с полной несостоятельностью антирефлюксного механизма.
Вторичный мегауретер развивается вследствие патологии мочевого пузыря и уретры (нейрогенной дисфункции мочевого пузыря, хронического цистита, клапанов задней уретры и тд ). Пузырнозависимая форма мегауретера с эктазией мочеточников возникает при нейрогенных нарушениях детрузора и инфравезикальной обструкции.
Симптомы
Клиническая картина мегауретера может быть разнообразной. Нередко (при отсутствии патологии мочевого пузыря и уретры) мегауретер может протекать в скрытой форме с удовлетворительным состоянием и достаточной активностью ребенка. У детей мегауретер может проявляться двухфазным мочеиспусканием – после первого опорожнения мочевой пузырь быстро заполняется мочой из расширенных мочеточников и формируется позыв к повторному мочеиспусканию. Вторая порция мочи часто имеет мутный осадок и зловонный запах и превышает по объему первую, ввиду ее большого скопления в патологически измененных верхних отделах мочевыводящих путей. Может наблюдаться задержка физического развития, астенический синдром, сочетание с аномалиями скелета и других органов. Дети с мегауретером более восприимчивы к инфекции и часто болеют.
Специфические симптомы мегауретера отсутствуют, поэтому заболевание манифестирует на ІІ -ІІІ стадии после развития осложнений (присоединения хронического пиелонефрита, уретерогидронефроза, ХПН). Клиническая картина обструктивного мегауретера складывается преимущественно из проявлений хронического пиелонефрита, и характеризуется субфебрильной лихорадкой, тупыми болями в животе и поясничной области, рвотой, не связанной с приемом пищи, гематурией, стойкой пиурией, недержанием мочи, симптомами мочекаменной болезни.
При двустороннем поражении у детей с самого раннего возраста наблюдается тяжелое клиническое течение мегауретера, связанное с быстрым развитием ХПН и интоксикации: снижается аппетит, появляется общая слабость, быстрая утомляемость, сухость и бледность кожи, анемия, сильная жажда, диспепсические явления, полиурия, возможно парадоксальное недержание мочи вследствие скопления ее большого объема в мочевыводящих путях.
Течение рефлюксирующего мегауретера не столь тяжелое, но приводит к постепенному развитию рефлюкс-нефропатии, замедлению роста и склерозированию почки, присоединению пиелонефрита. Пузырно-зависимая форма мегауретера сопровождается большим количеством остаточной мочи после опорожнения мочевого пузыря.
Мегауретер нередко является причиной грубых необратимых морфологических изменений в почке с постепенным снижением ее функции, а при двустороннем процессе – развития хронической почечной недостаточности. Стаз мочи в мочеточнике при мегауретере осложняется присоединением инфекции с развитием хронического пиелонефрита, периуретерита (в тяжелых случаях – сепсиса), постепенным расширением почечных лоханок (гидронефрозом), повышением давления в полостной системе почки и нарушением почечной гемодинамики, формированием артериальной гипертензии.
Ассоциированные симптомы: Гематурия. Жажда. Полиурия. Рвота. Сильная жажда.
Диагностика
Мегауретер в большинстве случаев обнаруживается в пренатальном периоде с помощью акушерского УЗИ плода. При подозрении на мегауретер после рождения (в возрасте старше 21 дня) ребенку проводится комплексное урологическое обследование для установления причины развития и определения стадии мегауретера.
УЗИ почек на фоне наполненного мочевого пузыря при мегауретере позволяет выявить пиелоэктазию, истончение паренхимы органа, расширенный мочеточник в верхних и нижних отделах (выраженный уретерогидронефроз), при наличии обструкции – сохранение эктазии мочеточника после мочеиспускания. УЗДГ сосудов почки в подавляющем большинстве случаев показывает снижение почечного кровотока.
Цистография (обычная и микционная) применяется для исключения наличия ПМР, нефросцинтиграфия – для оценки степени нарушения кровотока, недостаточности функциональной способности почек при мегауретере. Экскреторная урография помогает выявить отставание выделительной функции одной из почек при мегауретере, расширение чашечно-лоханочной системы, замедленный пассаж контраста по мочеточнику в мочевой пузырь, наличие ахалазии и обструкции на уровне ПМС.
Урофлоуметрия дает возможность определить тип мочеиспускания (обструктивный и необструктивный), нейрогенную дисфункцию мочевого пузыря. Цистоскопия при мегауретере визуализирует сужение устья мочеточника.
Также выполняются лабораторные исследования (общий и биохимический анализ мочи, проба Зимницкого, Нечипоренко), КТ почек.
Лечение
Целью лечения мегауретера является уменьшение диаметра и длины мочеточника и восстановление пассажа мочи по нему в мочевой пузырь; устранение ПМР и осложнений, возникших на фоне заболевания. Лечение мегауретера предполагает оперативное вмешательство (исключение – пузырно-зависимая форма); возможно применение различных малоинвазивных методик, консервативной терапии.
Тактика лечения зависит от характера течения и тяжести мегауретера, возраста и общего состояния ребенка, наличия пиелонефрита, степени нарушения почечной функции. В детской практике в большинстве случаев мегауретера (около 70%) имеется тенденция к уменьшению проявлений или самостоятельному разрешению в течение первых 2-х лет жизни ребенка вследствие матурации (дозревания) и улучшения функции мочеточников и почек.
Оперативное лечение проводится при тяжелых формах мегауретера, негативно влияющих на функцию почки. Хирургическое вмешательство при мегауретере может включать реимплантацию мочеточника, формирование уретероцистоанастомоза (в тч , операцию Боари) и антирефлюсную коррекцию. В крайне тяжелых случаях мегауретера подготовительным этапом служит имплантация мочеточника в кожу (уретеростома) для возможного восстановления функции почки; а также реконструкция мочеточника, включающая его поперечную и продольную косую резекцию, а затем ушивание по боковой стенке до подходящего диаметра или кишечную пластику. При необратимых деструктивных изменениях почки, значительном снижении ее функции и наличии другой здоровой почки выполняется нефроуретерэктомия.
Малоинвазивные методы (эндоскопическое рассечение, бужирование, баллонная дилатация мочеточника, установка мочеточникового стента при обструктивном мегауретере) применяются у ослабленных больных; при серьезных сопутствующих заболеваниях и других противопоказаниях к оперативному вмешательству.
Прогноз
При умеренных изменениях мочеточника, не влияющих на почечную функцию, особенно в первые 2 года жизни ребенка, мегауретер может разрешиться самостоятельно. В отсутствии лечения мегауретер может осложниться развитием ХПН. Послеоперационный прогноз при мегауретере зависит от степени сохранности функции почки.
Дети, перенесшие оперативное лечение мегауретера, должны длительное время находиться на диспансерном наблюдении у детского уролога или детского нефролога.
Источник
ù”
endstream
endobj
5 0 obj
>
endobj
6 0 obj
[ 7 0 R]
endobj
7 0 obj
>
endobj
8 0 obj
>
endobj
9 0 obj
>
endobj
10 0 obj
>
endobj
11 0 obj
>
endobj
12 0 obj
>
endobj
13 0 obj
>
endobj
14 0 obj
>
endobj
15 0 obj
[ 16 0 R]
endobj
16 0 obj
>
endobj
17 0 obj
>
endobj
18 0 obj
>
endobj
19 0 obj
>
endobj
20 0 obj
>
endobj
21 0 obj
>/ExtGState>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 22 0 R/Group>/Tabs/S/StructParents 1>>
endobj
22 0 obj
>
stream
xÕ]Y«d·~ÿÐ3&}¬]Gah¸Ý÷ÞC’äÁä!ÛO1$ùÿ-%©´¥û´!ñÛ¥TUªåSIsúö/§/_¾ýîöÇ×¹N××ÛéúõãoßùÓ×?~ ‘bÿ£’©&¥ÄIk6qvúú/Ûî?0~úå¿?Ó/áW¿þáã:}ýçØôù璘úøáÍ& +&°»þ§¦»èt×óDÊî?~±/ÂþPóåÌÃOÿëírö?õ
£o5»(ûC¾»oìô+!Üþ*.5oJòòæZù¿
~ÂøõRÓÞã-dÒº ýÓyÓªÕª FByøéÉg|ÿWK ÚG ‘V8+¦¶N3/ÛaÛyÒ¦lûûQ[Æ’QÑUãôöÝíô路ú Ù$e]=Q5QzúÏO?üíÓ¯¶1Ò}
º}Ù¾wµìÈ}ÇÒ ZLÒ.]ÊI!èÃ÷?ì2ÜÊêbB÷ëÄ&Ëaégñ|>óÏ÷ÏÌÄ+²«a¿ÏBäN%!Z[-_”ËBô}i$-wÝ(DÁÕdöÉpóie&)Öd¸X«ÃéDçM¢Ã”á ï¬ûN_ÔÄþç&üù-_¿vÚFyÙÀðÜ_3·-ܪÃaÕåOF-
±¡,óÖé
üU8ÍRÊØIf½3w>ÚÅ19ñy°ODcìû}ÂzþYo×Êí¾öJáåüã§ïÑ°_,ƽÓÍfÒs3ÝéL?]0>%%Äo§z
î7/ç±u}í!ANó:b úh!ÙEÂ|8 ÖÀΪ§ígùi¤í¬cÇI)3ÒY;§»hLfï¬Ö:zi^ÎÍí±ßlúRÐt£CÀ/gjï÷¿f÷ëÕî1¾ÍߢáØåÌüG®ªÓQë®·©¡ü]·@yúØ3ÂRëÉ~ÚU)£&&×-ÊaTN3íq
«Ë z)s3tB$eÎyjÄ!¡y8kât”¯N:öwé·^/Öêwó+0ùcBlHß*#³¿÷ÛhJîÛü]Í
Ûo¥)=Ü5Ó · ¯;V^L¯ÁCBï«=Ëjæoci´yó®Ï«£.÷Zpía@yÒKÖÉ+!
¦Éj2=^ÕÞ®o=U>Ö+!0msÅåÎcr9QÎÛ6¢tI³rÿ>SúI»¿ LûsÝMM¨Ü¦R~8vÇ©TNÃ~#(¦á¨§a-hliÐÓ°¶[æÃilÒ(aL°´ToDFòYÍøc°G#OÉçu¦å³9Ï®;[0ô©hf_ã #sêí¡M4bâbA
Üým >(
vöUî¥ö¤ì¡áp?(÷Èc)gî
vöUî
¥PÙeØá^X23ÓHÁ$)ÌîoôYRhf_aæ9ÎÈ(Yao½Ö{Sp¥&C{¨xÍ)SÑâUM
¨Å2608y
)fã×N+Î]µ ùM7|>b”($ú©ÕQlXqlöW¬ô-7!µ²l(0m¾ y@ª&1¶3¶À׸ʳÍíÜp%¢¹õ³xÒAB)OÖSsóè)Wøy½&lSÙø;Gi2BpâÀz)o¦^*×RQè f%øàÁTØO``íÍ3%:òÌ $È5.&`_:ÄfSO]LÜ)À[²!¼ªç±zÊ@”zÔ9ÍÒ¯÷Pɬ¡¾u³9CCýF¬ñ«i!á÷ÔË ÐX¦||»ÒÉÜ2}¸³«&·Ó> /¨xíä0¦4øRÀjª«ªrÂë©~ï%³QØ(²ùxÞ×¹cþ-0?Ǽ¯A)Y¯ch=¡ñErks¼*kér½Õ´ó×cì~a]®ÕNW l
k§NÚcËý3T§Ã8º¿µ~IåÝB¹xw°ãeÈ3D«iû2dbªÏUÀÏAâÉìkÃmF,|Ù~ ÃgmÚÀv
ïPDdï”Ú«ç·ÂcÏyZv
fÄL %QLá¿£m°YTg+!¿
VÔDQ(bí´£ ç9-aÓÚépr¼Ö¨Ê
dP¹#/Õ§.h¨sÈ$³ö÷ãN¯*5ôã0*©¸üq368!}õÍOõèU®Ç ÁZuI÷÷ñMËÜGñ¯BF
-ïío¬jà¢}Íê` 8¨ïá º[RF×),X^ººùL
eyÛDËØıÑ~Ùé!À.ÿ
I¬jAeæ#g_CRÌvÜ8¿@j1ÕØ&HH(ÏäSMQYp¯
0_·°$É¢M&Zû¶.7µE×CY¡C+$ôÙAîËËC·U»ãÉ®@Ò q¸¿Û¡Äx(atôïùxïº5T±ÿÖêüúÒ~ ð¯Áø¾@ÖÕÿ îêÆQ¼j$bª¶å¾
SxLÖƹ2ËzA6âà@&”¬ S@ñ?ÖL_º»%vçP^ÍN¨L×D¸äÌN4Í1kgê²Ø¬D3}j5¦{É*®uLCÞ¶ª+Tw&ÎãoE-¢dZòû6 â
»p¿Ñ¼¶ã8¢
ÔiÇ ú¹¨8)ÈÝ¢ëIÉbÃdLÐIѲmË®~颡[¨TÐÃM4kòÆ M|ÉgC kXr.fÑÄ 3ò¾m§X[r×bmÞæ|Ò(#µU¦RÜ0ÔaõTï°îê4-f¸1ozíÚÕnlJ¬Ï+yñ»HÂÝì|ÄF+ªYLEu}Ð÷Ôk}¸YçwsåìÜûÖÖé12,#Ii¹iyÁ¤q
#*¹ÚgÒðw´ÜÝ4µ3VpÍÅðâ.¾¤gýfljÎUC©FSÐóÝK¿xÈÜj
4¯Ø8Îl}MmÝAèÛ6¤v£ËeRx³9Zj«YfA?©¤Ù2 úIq~æî^AùÀ ¦Ð³Ã¼£EXy½ô¬¼Ò¡S³Òà!iU^Û»z]d^CÛHÉ´¿wT-jc¸ËfÑ¢óØyÏjâ¦l»p
s]÷%&/¹ÊÒ^÷}ù ïX¾3ô¹»þrö.ÏÖiÒÐþ(xé&Ó® rù”P-ïÌ”i¾³° {MÁíôÙDfÜ8àu©8¥%1ʯ1Dð,Ô°X})(¡¥øaQáLï>Õö
vm¢XÚ©>yÜ”×ÜÄg¤pÉ#ìØàBDQrãèÓ]
j+^K,
ÂÁ£ã;+Ý«4Ǩ¨5æ,AÒ©ØLÒ4ªîqÞ_Oø
{âoÕá
huáe¯êp&3¶ ÖtÒ±÷pØäªÃPtä?Óáu=T¸kz¼Á[üFôô(=JµHòJ+bÌ&8½öBÒIùu`
%ϲ8¦yyXõYQÁÌ [%ôWñ¨,U>ÞÇcâÐѽçÝ2+߮ǤÐdÜ7)Á¥GL2â5ò*îÖá5¬¤?bGîÙ5W ¯í,ªþ®ÅÇQTaÙ`érÖÍÇ’9û|Ó¹nÛÂ(½ky[A2äj¨Q½7?¸Qîu£¥3&îÌØ(ÉÝØõñåa”B`Á ‘Ïã,¡ék`iç¦ÌqLô°A’5ðómªpY±KZú£h¯} Äwf¨3ÛðÚØÄ?æ4WÇü6z×’Ka¯e³è¿û7 ö]fl_ TeÀ%»A=Þ¼ðÀWDÜxíÃa2(£
/4±4ÅíIòXp÷LÇ&çzF¦¹âèKËÆyÙåÍnì=sq¼Jóû7zXl6@ªBB¾Ô7k ªóîÕ$Ja,ç|R1ëoøÈêF7¿¥nW7N§îf¤]{£ËÈj#Æߪèz@Ñ;§¥J òÌü}0!¾Úw¨ßMqs
2Þîv(âÁ 0©bô¨ëQ=w@©Æ5º`}#ì¹¥h¶¨ÄÉYÉo»ÜÑ$áíÊ°§iÉAJý’Íó=I÷)«ùÁçÉÁo¥HhÛ@ÏqÒ?R
°£v²Mm 7=SImüRÇeWXµ(g`9%
½¯ñ7|»ÆÕä ©À
G6µGïE¡}AaÃÀÞCIÆ2Ænû®.åÐíV0’+~ã¡Û¿uÖKÓÂ´à ¤5Ô¶Þ§ï©ãc
eô~ÐÆvFwÇ2jCÈÆÒ¹Ù
èo{%ª ùNuHÎn-Òv©-D%·ÛjS(Úÿ j³9+n· ºQeé-çþ=à¥xè¡dBÉmº1&¡R¾Idʹ”Ç`KMÈ
1
ѳÐfÊ-üU£
o¡¹bPÊ&5|xµ}ÓwV£Î«Ñæ§>0½>YuÌØ¿· 7 oYfÇÜà-@!èÁKöùéÛß-~= Q¸j!ÊÄ#½J©àb¸|kë;yGOÞtlâ^7époQË{ã¤ãnAq÷>5ï
joÒª$Y5:Ø@SÐBâUÕYÄÆ6çÁ«5ÍÝýðô²*Çç¶,Á7Èõ’Îe2CºyàÄãú*y·à°?”tðCÿHi±©×”ãÏæµcÌGΦy÷`_&®s
Ð R°q¸©»ñ²ds±Ë2l4ÇâMe¢eOUuû°+K78ÞÁÇe»|¼Izg0uYÏÝüÔÆ$µê¤ý8¾PÖíhóXq>Ü x4Ü’ë÷û06íÕÐWüË&DLì Y3ÌßÛ?%KV×aJ1`ß¼VP42±+(ÚÃZncÔÜlÈÇ@ú¶¬ÀmtaòvvÆe%V8¸øAôëó¶øélü»Q f¦í1êTëñdC’èTÅà(«ãØPîÑÆ
ª®å%ìt¡D²ÒÕÝ2ÿ0¨Toì 5Ðjói2®W iÀ{ÜBÔígÉI¹W¾¦|ç,ånÃmÉÝZ±»zÒ©Z&¸Ú¥eIÐoRT»t 8ªc5´ÿ¨Mæ¢g¡Ì[Ó¦lTA+6ÚÌ `a
ª É·þǯ¿>ýôëù¯?|n`?ÀU(«G}^Gÿ°Çæ¡Si^ÅT
©,ò!V°S7tÜ_Ä=çpA§ýÊ3¯ûʶ
Ô[áòî¶ëSê-ì±ÛÕ Âá¬ÀÛE|3þ¢ÔYÕ¼I%Üaã!8LóÓ×xB]’P_òÚ *KFç÷áJi¸*HªXPjuÜ)P]{V(?ZóÿêShïª4«÷14üã ¨bß i*îXj¾FÊÝ!G³¸-ÎDÊÒPFÝ-Í%,âôKÃ$ßé,ãôy%Þ²p]Q¬màþ1Õ&náÐdqácRb
y¢äCeÎäü·Õ²¡M«Ï½MZY¸z®cPClê]/BøW37²þÉ|GI
endstream
endobj
23 0 obj
>
endobj
24 0 obj
>
endobj
25 0 obj
>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 26 0 R/Group>/Tabs/S/StructParents 2>>
endobj
26 0 obj
>
stream
xKo¹¾ð£
dh¾ÙFR äàק É)ÿÿUd³Ý6ZY#²HV}¬7uùö¯ËËË·?ÿx»ðÛíòúö¸¼~ÿüéۺ͸¾|ÿÏçOâÂýâb,³V_/ïÿûü_þÿûûçOθ½|ÿ÷/}ýyùþÏÏÞ=¡HÌl³IIùaþ¥®7¦/þã
K½pi×öÿ´w.ÍÿzßIßÿaù¸µKm[ø.,õåG³É2ÖRñ+Ó½Æúóòfz4v¯³smÀßÌ3¥¦$”6Ø$ÅÂë$bÞü}» Äs»ª$Gú~ïäa/BÒU
#úý¹v-íæø«è’S±ÕáiÛÕ/øÍÁÇï%·>u·«ßÍKÆ9|©ÛUpµD^êÌJFßþîA÷ØOäÂ×ô)”¥ÖÝX^ݶ1l±å¸~á AüJÊ
Lú-[ÆáN¤}¼Þtöp«F[¿¡@ÁI RU?EËôÅÔOÁ°/Q
äá÷©Ðô,*&³Eò/OÒáPUØqsE¯ÙjÑ®Ýê¿Tئë÷¥3,>Ñý¶`¤¼Ä,53²3p=q;#Ê1í9hÔê¿WÐØmæ¸éL`A½.Q¹gìF9%ç0äü~ü?ß«´Ë¶=Û¿]1{ý÷=!
¤Óu¬·+ûãëâÅU}ù9dÓͤÖÚÖ±n¼ËûËÙ1mÿ¥bJÏdKûóÛb¢ë°s0®[§Ó¡Ò6Q¤ð¾ Yï7!”¯tÔDi¤ª¿tëm)ê)Åâ9bÈÃÑÔ|Á)JDì1[D¼+ÆD®{Dì&|”LDïqD$WÁY¢°Ùvj:ËA!]¨£´ám¡+áÛzÎ ì!¬=èèäKu
Tþ½» H¯ÓA
@tá/#sѪûmpú
’Ï÷D¯ÐÀbÙáÓLUïÌvCë6PLh:yÒ;K1]°QWïÄu»ÊdÎ?ñfE§Ïeë#ÕE;¥ÞZÆmë”pâ OêÎ}êG’$ï{Î?ß4Úàþmh¥¼_¾s¨MbMÌÄY4¡ÉÑDíyÖ¢l~ßqö½cëgØ`,zXÁÛëî@»»Iè&
Источник
