Заболевания пародонта при синдроме иценко кушинга
Первично
поражается гипоталамо-гипофизарная
область мозга – развивается базофильная
аденома передней доли гипофиза с
вовлечением в процесс желёз внутренней
секреции (половых, щитовидной,
надпочечников, поджелудочной).
Патогенез:
отмечается вторичная гиперплазия коры
надпочечников, сопровождающаяся
повышенным выделением в кровь
глюкокортикоидов, избыток которых,
вызывает деструкцию белковой матрицы
костной ткани, что способствует её
деминерализации. Кроме того, глюкокортикоиды
угнетают синтез коллагена, а следовательно,
ускоряют резорбцию костной ткани.
Клиника:
в
полости рта наблюдается:
хронический
катаральный гингивит;
цианоз,
отёк, кровоточивость и кровоизлияния
в слизистую оболочку десны;атрофия,
гипертрофия, деформация десневых
сосочков;подвижность
зубов и их смещение;образование
пародонтальных карманов с гнойным
отделяемым;зубные
отложения, плохая гигиена полости рта.
На
рентгенограмме: наблюдаются очаги
остеопороза губчатого вещества и
деструкция альвеолярного отростка
челюстей.Процесс начинается не с вершин
межзубных перегородок как при пародоитите.
Очаги остеопороза могут локализоваться
в основании межзубной перегородки или
в теле нижней челюсти.
Наблюдается
остеопороз и в других костях скелета.
Общие
симптомы (вторичное поражение щитовидной
железы):
ожирение;
кровоизлияния
на коже;нарушение
функции половых желез;диабет;
психические
расстройства.
Лечение:
Консультация
и лечение основного заболевания у
эндокринолога.Назначают
препараты, способствующие реминерализации
костной ткани:
0ксидевит
(препарат витамина Д2) по 0,5-1 мкг в сутки
5 — 20 мес.) одновременно с глицерофосфатом
кальция по ,3,0-4,0 в сутки. Необходим
контроль за содержанием кальция в крови
и моче.Препараты
фтора:
Оссин
по 60-80 мкг в День в течение 1-2 лет илифторид
натрия 0,0011×3 раза в день курсами по
2-3месяца, возможно чередовать с комплексом
следующих препаратов:
кальцитрин,
глицерофосфат
кальция по 3,0-4,0 в сутки,оксидевит.
При
умеренном остеопорозе назначают остеохин
0, 600-мг в сутки длительными курсами.
Препарат тормозит резорбцию костной
ткани. (Показания: гиперкальциурия и
повышенная экскреция оксипролина с
мочой натощак).
Пародонтальный синдром при инсулиннезависимом сахарном диабете.
Наблюдается
в 97% случаев.
Этиология:
ведущую роль имеют следующие микроорганизмы:
Bacillus
intermedius, Veilonella recta, Bacillus gingivalis.
Патогенез.
При сахарном диабете наблюдается
патология мелких “сосудов пародонта
(микроангиопатии), что сопровождается
тканевой гипоксией, вследствие этого
ткани поражаются продуктами
жизнедеятельности микроорганизмов,
так как создаются благоприятные
условия для их размножения при высоком
содержании глюкозы в десневой жидкости.
Кроме этого, при сахарном диабете
наблюдается вторичный иммунодефицит
и недостаточность антиоксидантных
систем организма.
Патогистология:
в собственной пластинке слизистой
оболочки десны при сахарном диабете
наблюдается специфическая микроангиопатия
– поражение сосудов микроциркуляторного
русла с инссудацией белков плазмы и
нейтральных полисахаридов в стенки
сосудов, пролиферация эндотелия сосудов,
дистрофические изменения эндотелия
с образованием микротромбов в артериолах,
склероз и гиалиноз сосудистой стенки
до полной облитерации просвета
сосудов. В эпителии десны отмечается
акантоз, очаговая атрофия, исчезновение
гликогена. В костной ткани альвеолярного
отростка челюстей наблюдается
остеокластическое рассасывание,
онколизис.
Клиника.
Степень тяжести пародонтита при сахарном
диабете зависит от степени тяжести
диабета и эффективности его лечения.
Отёк,
яркая гиперемия и цианоз десневого края
и десневых сосочков, кровоточивость
десневой борозды при зондировании,
пародонтальные карманы с обильным
гнойно-кровянистым содержимым и
сочными, выбухающими из кармана
грануляциями, напоминающими ягоду
малину, патологическая подвижность
зубов, обильные зубные отложения (мягкий
зубной налёт, над- и под-десневой зубной
камень), гигиеническое состояние полости
рта в 2,5 раза хуже (по индексу
Фёдорова-Володкиной).
На
рентгенограмме:
определяется диффузный остеопороз,
воронкообразный тип деструкции
альвеолярного отростка, не распространяющийся
на тело челюсти.
Лечение
(проводится
одновременно с эндокринологом),
направлено на нормализацию содержания
глюкозы в крови. В полости рта – комплексное
лечение пародонтита, нормализация
гигиены полости рта.
Поражения
пародонта при болезнях системы крови.
Поражение
пародонта, наблюдается при болезнях
крови. Важное значение имеют язвенные
и гиперпластические поражения,
связанные с развитием иммунодефицитных
состояний, обусловленных агранулоцитозом,
гемобластозами, лейкозами и
нейтропенией. Клинические проявления
в полости рта при этих заболеваниях во
многом сходных с теми, которые наблюдаются
при банальном гингивите. Для диагностики
этих заболеваний необходимо проведение
анализа крови.
Выходной
контроль:
Ситуационная
задача № 1.
Больная
Н., 17 лет. Жалобы на подвижность 36, 46
зубов.
Болеет
в течение 6 месяцев, когда появилась
подвижность 36, 46 зубов, которая постепенно
усиливалась.
Объективно:
36, 46 зубы – подвижность III степени, корни
с язычной стороны оголены на 1/2 длины
вследствие рецессии десны. Слизистая
оболочка десны в области 3 6, 4 6 –
бледно-розового цвета, отёка и гиперемии
нет. При зондировании десневой борозды
определяется пародонтальный карман
глубиной 6-6,5 мм. Мягкого зубного налёта,
и зубного камня нет. Из кармана
выделяется гнойный экссудат.
На
рентгенограмме: вертикальная резорбция
межзубных перегородок в области 35,36,37
и 45,46,47 зубов. Периапикальных изменений
в области корней этих зубов нет.
Поставьте
диагноз. Назначьте лечение.
Ситуационная
задача № 2.
Больной
С., 21 год. Жалобы на кровоточивость дёсен,
неприятный запах изо рта, гноетечение
из дёсен, подвижность зубов. С детства
болеет сахарным диабетом. Концентрация
сахара в крови – 8 мг %.
Объективно:-
отёк и гиперемия дёсен, кровоточивость
десневой борозды при зондировании, на
некоторых участках отмечается
десквамация эпителия. Обильные отложения
мягкого зубного налёта, над- и
поддесневого зубного камня. При
зондировании десневой борозды
определяются пародонтальные карманы
глубиной 4-6 мм, из карманов выбухают
ярко-красные грануляции. Подвижность
зубов II-III степеней. Гигиенический индекс
Фёдорова – Володкиной – 5 баллов.
На
рентгенограмме: вертикальная деструкция
межзубных перегородок на 1/2 высоты,
остеопороз.
Поставьте
диагноз. Составьте план обследования
и лечения.
Ответы
на ситуационные задачи.
1.Десмодонтоз
(ювенильный пародонтит).
2.Пародонтальный
синдром при сахарном диабете.
Анализ
и подведение итогов.
Домашнее
задание:
1.
Изучить методы профилактики болезней
пародонта.
2.
Составить схему дифференциальной
диагностики идиопатических заболеваний
пародонта.
Основная
литература:
Терапевтическая
стоматология Учебник /Под ред. Е.В.
Боровского – М.:МИА.-2003; 2004 г.
Дополнительная
литература:
Заболевания
пародонта. Под редакцией проф. Л.Ю.
Ореховой.: Поли Медиа Пресс,2008.-318с.Терапевтическая
стоматология: учебник: в 3 ч. / под ред.
Г. М. Барера. — М.: ГЭОТАР-Медиа, 2008. — Ч.
2 — Болезни пародонта. — 224 с.Диагностика,
лечение и профилактика заболеваний
пародонта. Л.М. Цепов, А.И. Николаев, Е.А.
Михеева.: МЕДпресс-информ, 2008.-272 с.
Источник
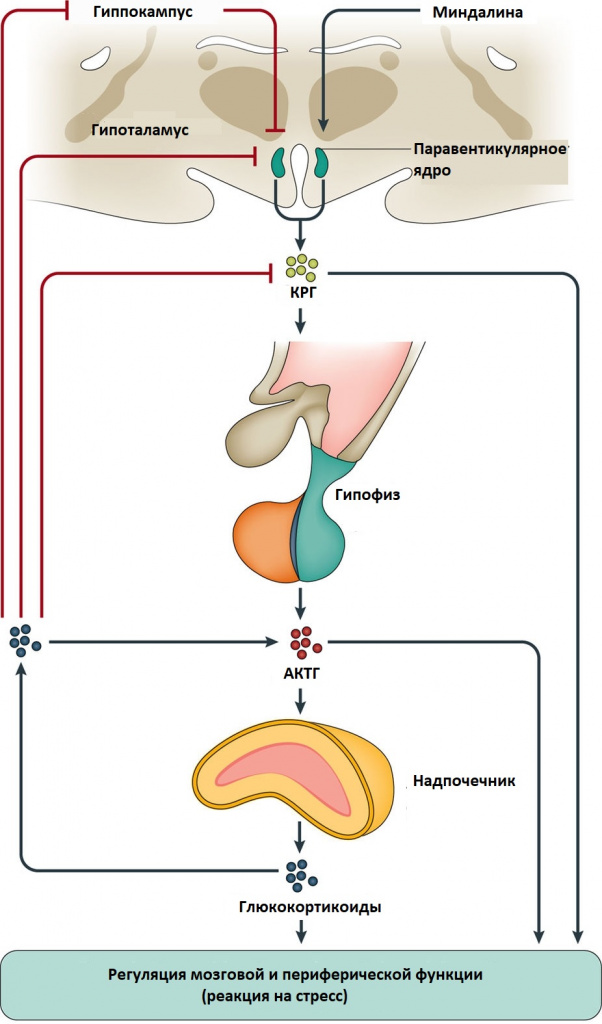
В генезе периодонтальных заболеваний большое значение придают эндокринным нарушениям, в частности гипофизарно-гипоталамической системы.
Так, в последние годы стоматологи стали больше уделять внимания изучению связи заболевания пародонта и болезни Иценко — Кушинга. Известно, что это заболевание развивается в результате образования в передней доле гипофиза базофильной аденомы (внутриседельной), выделяющей гонадотропный гормон. При этом сложном симптомокомплексе развиваются вторичные поражения коры надпочечников, щитовидной и половых желез. Все это приводит к нарушению обмена веществ в организме (белковый, углеводный, водно-солевой). Развивается остеопороз костей (позвоночник, череп, ребра), дистрофически-воспалительные заболевания кожи и слизистых оболочек. По клинической картине и патогенезу болезнь Иценко — Кушинга сходна с синдромом Кушинга, который обусловлен гормонально-активной опухолью коркового вещества надпочечников. Этот синдром может быть также вызван длительным введением кортикостероидных препаратов или АКТГ с лечебной целью при целом ряде неэндокринных заболеваний.
По литературным данным, при болезни Иценко — Кушинга около 85 % больных имеют изменения пародонта. Заболевают чаще женщины молодого возраста. Степень выраженности симптомов зависит от гормональной активности. Характерен внешний вид больного: избыточного питания, лунообразное лицо, сухая кожа, иногда землистого оттенка. Нередко отмечается пигментация кожи локтей. Выраженная артериальная гипертензия. Больные предъявляют жалобы на головную боль, преходящее нарушение зрения, летучие артралгии, нарушение менструального цикла, быстрое образование кровоподтеков при незначительных ударах, ушибах.
Изменения в полости рта носят дистрофически-воспа-лительный характер. Отмечаются явления катарального гингивита с участками гиперплазии и отечности десны, умеренно выраженная кровоточивость десен. Неравномерной глубины патологические десневые карманы в области одних зубов сочетаются с неравномерной ретракцией десны в области других зубов. Наблюдается подвижность зубов различной степени.
На рентгенограммах выявляются неравномерная резорбция альвеолярного отростка, остеопороз, истончение компактной пластинки. Словом, изменения в полости рта целиком укладываются в клиническую картину воспалительно-дистрофической формы пародонтоза.
Диагностика основывается на данных клинического, рентгенологического и лабораторного обследования. В крови отмечаются гипокалиемия, гипернатриемия, лейкоцитоз, эозинопения, нарушение свертывающей системы крови. Нарушения углеводного обмена проявляются гипергликемией. Для постановки диагноза очень важен анамнез, особенно при медикаментозном синдроме Кушинга.
Прогноз различен, зависит от характера опухоли, ее операбельности, а также причин, вызвавших ее рост. Как правило, такие больные находятся под наблюдением эндокринологов. Для практического врача очень важно своевременно выявить данный синдром, так как нередко эти больные обращаются за помощью впервые в стоматологические поликлиники с жалобами на боли и кровоточивость десен, подвижность зубов. Не менее важна для врача-практика профилактика медикаментозного синдрома Кушинга. Основное значение при этом придается соблюдению принципов кортикостероидной терапии, к сожалению, нередко нарушаемых врачами в настоящее время. Это связано с широким, нередко необоснованным, применением кортикостероидных препаратов врачами всех специальностей, в том числе в амбулаторных условиях. Отправными моментами для постановки диагноза являются возраст больного (чаще молодые женщины), преходящие нарушения зрения, быстро развивающуюся полноту, нарушение менструального цикла, образование кровоподтеков при легких ушибах. Все эти жалобы в сочетании с изменениями в полости рта дают основание заподозрить данный диагноз и направить больного на консультацию к соответствующему специалисту.
Для иллюстрации приводим наблюдение.
Наблюдение 5. Больная Б., 22 лет, направлена к нам на консультацию с жалобами на кровоточивость десен, отечность их, подвижность зубов.
Со стороны общего состояния жалоб не предъявляла, кроме повышенной утомляемости, слабости, сонливости.
Анамнез заболевания — кровоточивость десен отмечает с 12 лет (совпало с началом menses). Десны периодически «припухали», становились болезненными, появлялась подвижность зубов. Начало заболевания ни с чем не связывает. Практически не лечилась.
Анамнез жизни — условия хорошие, росла в семье единственным ребенком, menses с 12 лет, нерегулярны (могут быть интервалы в 2—4 мес), обильны. За последний год стала полнеть. Отмечает повышенную кровоточивость после порезов, ушибов, быстрое образование «синяков». В анамнезе — детские инфекции, редко ОРЗ. Мать страдала пародонтозом.

Осмотр — общее состояние удовлетворительное, физически развита, выше средней упитанности. Медлительна, заторможена, не очень контактна. Лицо полное (лунообразное), кожа сухая, землистого оттенка. На коже шеи, рук, груди отмечаются пигментные шелушащиеся пятна. Неравномерно выраженная седина волос, ломкость ногтей. Кровоизлияния на голени (ушиб). Слизистая оболочка полости рта пастозна, отпечатки зубов на боковых поверхностях языка, щек. Неравномерная ретракция десны, больше выраженная в области 5 4 1 | 1 4 5. Десневой край отдельными участками гиперплазирован, гиперемирован, легкораним (особенно области премоляров). Отмечаются участки десквамации эпителия. Множественные патологические десневые карманы различной глубины (4—8 мм) с гнойным отделяемым (рис. 10, а, б). Все зубы интактны, кроме 7 6 | 6 леченных в детстве. Подвижность ряда зубов II—III степени, другие зубы устойчивы. Прикус ортогнатический. Рентгенологически отмечается неравномерно выраженная резорбция костной ткани на одних участках и горизонтального типа на других.
С диагнозом пародонтоз, сопутствующий синдромам, больная была госпитализирована в эндокринологическую клинику, где проведенное обследование выявило диффузно-узловой нетоксический зоб, гипотиреоз, патологию надпочечников. Проведена заместительная терапия тиреоидином с некоторым клиническим улучшением. Больная диспансеризована эндокринологом и стоматологом.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Кушинга: причины появления, симптомы, диагностика и способы лечения.
Синдром Иценко-Кушинга – это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови. Болезнь Иценко-Кушинга – это синдром Кушинга, причиной которого служит избыточная гипофизарная продукция адренокортикотропного гормона (АКТГ), как правило, обусловленная небольшой доброкачественной опухолью гипофиза – аденомой. Иногда АКТГ производится опухолью, которая не связана с гипофизом, она может находиться где угодно, чаще – в легких и грудной клетке. Порой злокачественные опухоли хорошо маскируются под железы и начинают вырабатывать гормоны альдостерон и кортизол, что, в свою очередь, приводит к повышению их концентраций в человеческом организме. При этом собственные железы понемногу начинают атрофироваться – таким образом организм старается бороться с избытком гормонов.

Синдром Иценко-Кушинга также возникает из-за перепроизводства кортизола надпочечниками или употребления больших доз глюкокортикоидных препаратов таких как преднизолон или дексаметазон при лечении ряда болезней (астмы, ревматоидного артрита и некоторых других аутоиммунных патологических состояний). Заболевание может возникнуть в любом возрасте, но чаще всего в 20-40 лет, оно может быть врожденным или приобретенным. Женщины поражаются в 10 раз чаще, чем мужчины.
У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, а также во время беременности, иногда наблюдается небольшое повышение уровня гормонов надпочечников и развивается псевдо-синдром Иценко-Кушинга.
Классификация заболевания. Кодирование по МКБ-10
Синдром Иценко-Кушинга (E24):
E24.0. Болезнь Иценко-Кушинга гипофизарного происхождения (гиперсекреция АКТГ гипофизом, гиперадренокортицизм гипофизарного происхождения);
E24.1. Синдром Нельсона;
E24.3. Эктопический АКТГ-синдром;
E24.4. Кушингоидный синдром, вызванный алкоголем;
E24.8. Другие состояния, характеризующиеся кушингоидным синдромом;
E24.9. Синдром Иценко-Кушинга неуточненный.
Симптомы синдрома Иценко-Кушинга
У большинства больных с различными формами гиперкортицизма: АКТГ-зависимыми (болезнь Иценко-Кушинга, аденома гипофиза, АКТГ эктопический синдром) и АКТГ-независимыми формами (аденома коры надпочечника и/или двусторонняя микро-, макроузелковая гиперплазия) клинические проявления заболевания постоянны и зависят от скорости секреции кортизола надпочечниками.
К классическим признакам синдрома Иценко-Кушинга у взрослых относятся «лунообразное» лицо багрово-красного цвета, часто возникают многочисленные угревидные высыпания, центральное ожирение с одновременной потерей жировой ткани на бедрах, ягодицах и руках, истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. За счет неправильного и неравномерного жироотложения происходит необратимая деформация позвоночника, больные сутулятся, происходит нарушение осанки (кифоз, сколиоз). На бедрах, предплечьях, животе можно увидеть растяжки ярко-красного или даже фиолетового цвета, надключичные жировые подушечки и периферические отеки. Часто происходит разрушение костной ткани, отмечается склонность к переломам. У женщин по причине избытка половых гормонов возникают признаки излишнего оволосения по мужскому типу, появляются существенные перебои менструального цикла. У детей самым ранним признаком служит избыточная масса тела при задержке роста.
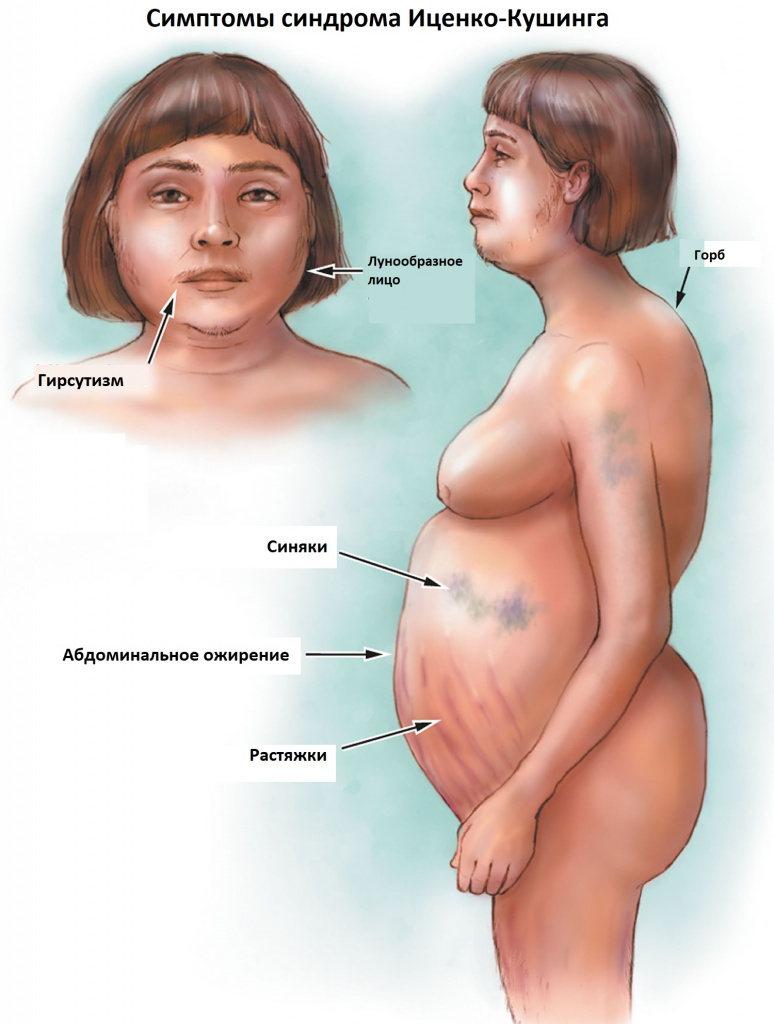
За счет повышенного уровня кортизола могут возникать гипертония, аритмия, поражение сердца и сосудов, высокий уровень глюкозы в крови, снижение зрения, приступы агрессивности, депрессия, нарушения терморегуляции (именно такие больные очень часто потеют, а также могут мерзнуть в жаркую погоду).
Диагностика синдрома Иценко-Кушинга
Ярко выраженный синдром Иценко-Кушинга не представляет особых диагностических трудностей. Достаточно лишь оценить внешний облик человека и провести с ним беседу. Но заболевание с умеренными проявлениями может вызвать у врача ряд проблем. Всегда следует исключать предварительный прием глюкокортикостероидов пациентом (экзогенный синдром Кушинга). Диагноз ставится клинически, а подтверждается данными лабораторных и визуализирующих методов исследований для установления стадии болезни и выяснения первопричины патологии.
Подтверждение избытка кортизола выполняется строго по показаниям врача одним из четырех методов:
- оценка количества кортизола – определение свободного кортизола мочи в двукратных суточных пробах;
Свободный кортизол (суточная моча) (Free cortisol, urine)
Скрининговый тест, применяющийся в диагностике синдрома Кушинга.
Синдром Кушинга обусловлен длительным воздействием больших относительно нормы количеств кортизола или близких к нему кортикостероидов.
Термин обозначает клиническую картину независимо от причины избытка гормона: лунообразное…
940 руб
Кортизол (Гидрокортизон, Cortisol)
Синонимы: Кортизол, Гидрокортизон. Cortisol, Hydrocortisone. Compound F.
Краткая характеристика определяемого вещества Кортизол
Стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.
Регулятор углеводного, белкового и жирового обмена. Кортизол в…
645 руб
Кортизол, слюна (Cortisol, Saliva)
Кортизол – основной глюкокортикоидный гормон коры надпочечников, который участвует в гормональной регуляции функций организма в стрессовых ситуациях. Выделение его надпочечниками контролируется посредством классической петли отрицательной обратной связи с участием кортикотропин-рилизинг факт…
570 руб
В связи с высокой вариабельностью физиологической секреции кортизола и ограничениями всех существующих тестов рекомендуется использовать минимум два теста первой линии для подтверждения или исключения диагноза. При выборе диагностических тестов первой линии важно учитывать возможность их проведения в амбулаторных условиях, их диагностическую информативность, простоту выполнения для пациента и противопоказания.
Для выяснения причины синдрома Кушинга определяют уровень адренокортикотропного гормона (АКТГ):
- Если уровень АКТГ и провокационные тесты указывают на гипофизарную причину гиперкортицизма, применяют методы визуализации гипофиза. Самые точные результаты дает МРТ с контрастным усилением, но некоторые микроаденомы визуализируются и с помощью КТ.
- При негипофизарном происхождении заболевания используют КТ с высоким разрешением для исследования грудной клетки, области поджелудочной железы и надпочечников.
Необходима также сдача лабораторных анализов:
общего анализа мочи
,
клинического анализа крови
, анализа на уровень сахара в крови, биохимического анализа крови.
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетиче…
280 руб
К каким врачам обращаться
При наличии симптомов синдрома Кушинга и для уточнения диагноза пациент направляется на консультацию и лечение к
врачу-эндокринологу
. Часто возникает необходимость в получении консультаций других специалистов (по показаниям):
- окулиста,
- кардиолога,
- уролога,
- гинеколога,
- невролога.
Лечение синдрома Иценко-Кушинга
Основная задача медикаментозной терапии – устранить механизм избыточной выработки гормонов надпочечников, нормализовать уровень кортизола в организме и купировать неприятные симптомы заболевания. Лечение пациентов, причина заболевания которых кроется в приеме гормональных препаратов, состоит в замене кортикотропных средств на другие препараты. При наличии новообразования лечение направлено на уменьшение объема опухоли и/или стабилизацию ее роста.
Трудной задачей в лечении синдрома является коррекция расстройств со стороны жизненно важных органов и систем. В ряде случаев проводится симптоматическое лечение нарушений белкового и углеводного обмена, нормализация уровня артериального давления, лечение сердечной недостаточности, генерализированного остеопороза. При необходимости могут назначаться антидепрессанты или транквилизаторы.
Так как в большинстве случаев синдром Кушинга развивается вследствие опухолевых новообразований, часто проводят хирургическое лечение, направленное на удаление опухоли. Всем пациентам с впервые установленным диагнозом «болезнь Иценко-Кушинга» должно быть рекомендовано нейрохирургическое лечение – эндоскопическая трансназальная аденомэктомия. Медикаментозное лечение болезни Иценко-Кушинга может быть только временным или служить методом подготовки к операции.
При наличии у пациента кортикостеромы производится удаление надпочечника (адреналэктомия). В последнее время стало возможным проведение хирургических операций на надпочечниках с применением мини-инвазивных доступов и технологий. Адреналэктомия позволяет остановить выработку слишком большого количества кортизола. В зависимости от гормональной активности специалисты принимают решение об одностороннем или двустороннем иссечении надпочечников. Однако это также означает, что необходима пожизненная заместительная гормональная терапия для восполнения функции удаленных надпочечников.
Если хирургическое лечение синдрома Иценко-Кушинга оказалось малоэффективным, а проведение повторной операции невозможно или не имеет смысла, то пациенту может быть показано проведение лучевой терапии. В последнее время с этой целью используется методика «Кибер-нож», которая обладает высокой точностью облучения новообразования и низкой токсичностью для организма, является безболезненной и бескровной.
Осложнения
При отсутствии лечения синдром Кушинга вызывает серьезные осложнения, угрожающие жизни человека: сердечная или легочная недостаточность, почечная гипертония, уменьшение минеральной плотности костей и остеопороз, миопатия, расстройства нервной и иммунной систем и другие тяжелые состояния. Именно поэтому необходимо обращаться к врачу-эндокринологу при появлении самых ранних симптомов заболевания.
Метаболические изменения, вызываемые длительным повышением циркулирующего в крови кортизола, приводят к развитию стероидного сахарного диабета 2-го типа, артериальной гипертензии и дислипидемии.
После успешной операции требуется довольно продолжительное время, прежде чем восстановится нормальное функционирование гипофиза и надпочечников. Переход пациентов от слишком большого количества кортизола в крови к нормальному уровню часто воспринимается организмом как недостаток этого гормона, и в течение этого времени пациенту может быть необходима адаптация к периодически возникающим головным болям, болям в конечностях, усталости и подавленному состоянию. Не следует забывать, что синдром Кушинга, если не заниматься его лечением, со временем может стать причиной преждевременной смерти.
Профилактика синдрома Иценко-Кушинга
Для профилактики синдрома Кушинга важно не принимать гормональные препараты без назначения врача. В случае приема глюкокортикоидов более трех месяцев необходимо получить консультацию и пройти диагностическое обследование у врача-эндокринолога.
С целью контроля повторного роста опухоли проводятся регулярные контрольные МРТ-исследования головного мозга. Вторичная профилактика заключается в предотвращении осложнений и рецидивов заболевания.
Больным рекомендуется один раз в год обращаться к врачу-эндокринологу для коррекции поддерживающей терапии.
Источники:
- Дедов И.И. Клиническая нейроэндокринология. — М.: УП «Принт», 2011. С. 52.
- Марова Е.И., Арапова С.Д., Белая Ж.Е. и др. Болезнь Иценко-Кушинга: клиника, диагностика, лечение. М.: ГЭОТАР-Медиа, 2012. С. 64.
- Трошина Е.А. Диагностика, дифференциальная диагностика и лечение эндогенного гиперкортицизма / Е.А. Трошина [и др.] // Пробл. Эндокр. – 2010. №2. С. 53-63.
- Болезнь Иценко-Кушинга. Клинические рекомендации. Российская ассоциация эндокринологов/Ассоциация нейрохирургов России. Минздрав РФ. 2016.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Цистит
Цистит – это воспаление слизистой оболочки мочевого пузыря, встречающееся, по данным медицинской статистики, у 35% лиц в возрасте до 45 лет. Чаще заболевание диагностируется у женщин, чем у мужчин, что объясняется анатомическими особенностями строения мочеполовой системы.
Катаракта
Катаракта: причины появления, классификация, симптомы, диагностика и способы лечения.
Диcбактериоз
Диcбактериоз: причины появления, симптомы, диагностика и способы лечения.
Источник
