Загадочный диагноз синдром свайера и лимфангиолейомиоматоз

Синдром Свайера – это нарушение формирования пола, характеризующееся кариотипом 46XY, врождённой дисгенезией гонад при первично сформированных прочих женских гениталиях – влагалище, матке, фаллопиевых трубах. К признакам патологии относятся первичная аменорея, маскулинное телосложение, половой инфантилизм. Диагноз выставляется на основании анамнестических данных, результатов общего и гинекологического осмотра, интроскопических методов исследования органов малого таза, гормонального и молекулярно-генетического анализа. Лечение состоит из двух этапов – удаления неразвитых половых желёз и длительного применения заместительной гормональной терапии.
Общие сведения
Синдром Свайера (полную, или «чистую» дисгенезию гонад) можно кратко охарактеризовать как женский фенотип при мужском генотипе. Заболевание названо по имени британского эндокринолога Джералда Свайера, описавшего его в 1955 году как случай мужского псевдогермафродитизма. Полная форма дисгенезии является несиндромальной (не сопровождается экстрагенитальными пороками развития), исключает двойственность полового развития (наличие мужских первичных половых признаков наряду с женскими), психологическое развитие происходит по женскому типу. Врождённая патология встречается в одном случае на 20 000 индивидов с мужским кариотипом и регистрируется чаще иных форм XY-дисгенезии гонад.

Синдром Свайера
Причины
Этиология синдрома Свайера изучена недостаточно. На сегодняшний день известно, что чаще всего возникновение патологии связано с отсутствием или мутацией гена SRY, расположенного на коротком плече хромосомы Y и большей частью отвечающего за контроль формирования тестикул. Судя по наблюдениям семейных случаев заболевания, возможна причастность пока неизвестных X-сцепленных или аутосомных генов.
Факторы риска тоже до конца не установлены. Кроме общих мутагенных воздействий (ионизирующего излучения и интоксикаций, вирусных инфекций, несбалансированного или пониженного питания) и уже упомянутого наследственного отягощения предполагается, что вероятность патологии может находиться в прямой зависимости от возраста отца. Чаще всего проследить связи между каким-либо воздействием на организм во время гестации и развитием синдрома Свайера не удаётся.
Патогенез
Формирование репродуктивных органов происходит из мюллерова протока у женщин и вольфова – у мужчин. У эмбриона с мужским генотипом синтез мужских стероидных гормонов клетками Лейдига в эмбриональных семенниках обусловлен воздействием материнского хорионического гонадотропина. Клетки Сертоли стимулируют дифференцировку клеток Лейдига и прочих, продуцируют антимюллеров гормон, способствующий атрофии мюллерова протока. Их нормальная деятельность обуславливает развитие индивида мужского пола – с адекватной дифференцировкой тестикул, атрофией мюллерова протока.
Выраженные сбои этого механизма приводят к формированию из бипотентных зачатков женских репродуктивных органов, развитие которых не требует столь сложной регуляции. Созревание мужского эмбриона контролируется геном SRY. При его отсутствии или мутации нарушается деятельность клеток Сертоли, дифференцировка гонад не происходит, что влечёт развитие синдрома Свайера – фенотипически женского организма без полноценных яичников, способных в дальнейшем стимулировать развитие вторичных половых признаков, но с бесполезными, склонными к малигнизации зачатками желёз.
Симптомы
В допубертатном периоде патология протекает без каких-либо субъективных проявлений. В период пубертата для синдрома Свайера характерно отсутствие признаков полового созревания. Может отмечаться лишь скудное оволосение в области лобка и подмышек, однако нередко отсутствует и оно. Менархе не наступает, молочные железы не развиваются или выражены очень слабо. Тип телосложения при овариальной дисгенезии мужской – с широкими плечами, объёмной грудной клеткой, узким тазом.
У женщин с синдромом Свайера чаще наблюдается нормальный или выше среднего рост, развитая мускулатура, «тяжёлая» нижняя челюсть. Иногда возникает незначительная гипертрофия клитора, хотя обычно наружные гениталии несколько недоразвиты. Больные жалуются на первичное бесплодие, ощущение дискомфорта или боли ввиду недостаточного развития вагины при половом акте или гинекологическом осмотре.
Осложнения
Частым (у 20-60% пациенток) осложнением синдрома Свайера является развитие опухолей, по большей части исходящих из рудиментарного полового тяжа, которым, по сути, представлены дисгенетичные гонады – дисгермином, андробластом. Эти неоплазии нередко имеют злокачественный характер, возникают с обеих сторон (синхронно или метахронно), регистрируются в раннем репродуктивном, подростковом и детском возрасте.
К последствиям нелеченного синдрома Свайера также можно отнести раннее появление патологий, обусловленных дефицитом эстрогена у женщин – остеопороза, сердечно-сосудистых заболеваний (артериальной гипертензии, ишемической болезни сердца). Кроме того, для многих больных диагноз становится источником тяжёлого психологического страдания по поводу «утраты женственности», а у замужних женщин – и боязни распада семьи.
Диагностика
Диагностика синдрома Свайера осуществляется гинекологом при участии медицинского генетика. Чаще всего диагноз устанавливается в 14-15 лет при обращении к врачу по поводу отсутствия полового развития, иногда – позднее, по причине бесплодия. В некоторых случаях первым признаком заболевания и основанием для углублённого исследования является опухолевое образование рудиментарных половых желёз, случайно обнаруженное врачом или самой больной. Диагностические мероприятия включают:
- Клинический осмотр. В ходе общего осмотра выявляется отсутствие основных вторичных женских половых признаков на фоне нормального или ускоренного роста. При гинекологическом осмотре обнаруживаются нормально сформированные, но недоразвитые женские наружные половые органы. Косвенным подтверждением диагноза является наличие кровных родственниц с полной или частичной дисгенезией гонад.
- Лучевые методы исследования. Наиболее доступным и информативным методом диагностики является гинекологическое УЗИ. Ультрасонография позволяет обнаружить такие характерные для патологии объективные признаки, как гипоплазию матки, извитые, недоразвитые маточные трубы, тяжевидные «яичники» (иногда – с новообразованиями). В сомнительных случаях назначается МРТ.
- Гормональный анализ. Характерным признаком синдрома Свайера считается значительное повышение гонадотропных (фолликулостимулирующего, лютеинизирующего) гормонов в сыворотке крови, снижение уровня эстрадиола. Гестагеновая функциональная проба отрицательная, циклическая (эстроген-гестагенная) гормональная проба положительная.
- Генетическое тестирование. Применяется с целью верификации диагноза. Цитогенетическое исследование выявляет мужской кариотип (46, XY), а молекулярно-генетическое – отсутствие или повреждение гена SRY. При невозможности генетического обследования назначается гистологическое исследование биоптата яичников. Диагноз подтверждает соединительнотканная структура с отсутствием фолликулов.
Синдром Свайера дифференцируют с другими формами дисгенезии гонад – синдромом Шерешевского-Тёрнера, мозаицизмом 45,X/46,XY, синдромом Морриса (синдромом тестикулярной феминизации), а также с задержкой полового развития гипоталамо-гипофизарного, конституционального, идиопатического генеза. При подозрении на опухоль необходима консультация онкогинеколога, а для выявления центральных форм задержки полового созревания – эндокринолога.
Лечение синдрома Свайера
Консервативная терапия
Лечение заболевания направлено на предупреждение осложнений, нормализацию психоэмоционального статуса пациентки, по возможности – на реализацию репродуктивной функции. После установления диагноза осуществляется хирургическая операция (удаление рудиментарных гонад), затем назначается гормональная терапия. Раннее (с подросткового периода) начало лечения синдрома Свайера повышает вероятность вынашивания ребёнка.
- Заместительная гормональная терапия. Проводится чередованием эстрогенных и прогестиновых препаратов в течение менструальных циклов. Назначается с периода полового созревания до возраста климактерия. Лечение нормализует течение метаболических процессов, способствует развитию матки, женских половых вторичных признаков, гравидарной подготовке эндометрия.
- Коррекция нервно-психических нарушений. Психотерапевтическое воздействие на личность позволяет перестроить отношение больной к себе и ближайшему окружению, преобразовать собственные психологические установки, снять психоэмоциональное напряжение. Иногда лечение дополняется фармакотерапией (антидепрессантами, транквилизаторами).
При достаточном развитии матки возможно применение программы ЭКО с имплантацией донорских ооцитов, оплодотворённых спермой супруга пациентки. На протяжении вынашивания плода женщине назначается сначала поддерживающая, затем сохраняющая гормонотерапия. Родоразрешение осуществляется оперативно. В современных репродуктологии и акушерстве уже накоплен успешный опыт ведения беременности у больных с дисгенезией гонад (в том числе синдромом Свайера).
Хирургическое лечение
Оперативное вмешательство в объёме удаления рудиментарных гонад и маточных труб выполняется непосредственно после диагностики этой формы врождённой овариальной агенезии. Хирургическое лечение проводится с целью предотвращения новообразований, источником которых являются клетки дисгенетичных половых желёз. Консервативное лечение не рекомендуется начинать до хирургической операции, поскольку гормональная терапия повышает риск развития онкологических осложнений.
Прогноз и профилактика
При своевременно начатом рациональном лечении синдрома Свайера прогноз относительно продолжительности и качества жизни благоприятный. Некоторые пациентки могут реализовать детородную функцию с помощью вспомогательных репродуктивных технологий, описаны случаи повторных успешных беременностей. Первичная профилактика рождения девочек с XY-дисгенезией включает здоровый образ жизни во время беременности, исключение профессиональных и бытовых вредностей. Для раннего выявления и лечения заболевания следует подвергать генетическому обследованию монозиготных близнецов больных.
Источник
Синдром Свайера – это довольно редко встречающееся врожденное заболевание, развитие которого свидетельствует о нарушении структуры игрек-хромосомы (речь идет об отсутствии определенного гена или его изолированой мутации).
Причины развития заболевания
Как правило, непосредственной причиной возникновения данного заболевания является точечная мутация определенного гена, находящегося в коротком плече игрек-хромосомы, или полная утрата этого гена. Данный участок хромосомы отвечает за синтез белка, принимающего участие в развитии пола эмбриона по мужскому типу. В результате, поскольку воздействие мужских половых гормонов отсутствует, плоду остается единственный вариант – формироваться по женскому типу. В результате родившийся ребенок имеет женский фенотип при кариотипе “XY”.
Патогенез
Мутации или отсутствие гена SRY ведет к сбою в дифференциации клеток Сертоли, и, как следствие, к недоразвитию семенных канальцев.
В результате, невзирая на «мужской» кариотип XY, половые органы плода закладываются и формируются по женскому типу.
Клинические проявления
Вплоть до начала пубертатного периода признаки синдрома Свайера внешне практически не выражены. И лишь по мере взросления девочки начинают проявляться определенные особенности:
- Недостаточность оволосения подмышечных впадин и области внешних половых органов.
- Недостаточное, слабое развитие молочных желез.
- Различной степени недоразвитие, инфантилизм матки.
- Гипоплазия влагалища (встречается реже).
- Неярко выраженные вторичные половые признаки – «евнухоподобный» или интерсексуальный тип телосложения.
- Гипотрофия или атрофия слизистой оболочки половых органов.
- Недоразвитие наружных половых органов (половых губ и клитора).
- Генитальный инфантилизм.
- В ряде случаев наблюдается чрезмерно активный рост тела и его отдельных частей: нижней челюсти, плечевого пояса (в результате чего формируются широкие плечи), мышечной массы.
- Наступление полового созревания у девушек с синдромом Свайера невозможно ввиду отсутствия в их организме эстрогенов.
- Полная стерильность.
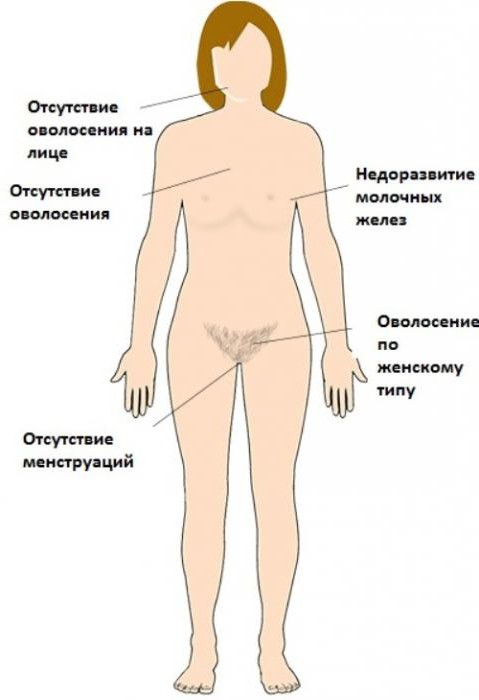
Диагностика
В подавляющем большинстве случаев заболевание диагностируется в возрасте 15-16 лет, в период полового созревания, когда становится очевидно, что у пациентки не выражены вторичные половые признаки.
В это же время девушки, имеющие такую мутацию, достигнув этого возраста, начинают обращаться к гинекологу с жалобами на задержку наступления менструаций.
Иногда диагностика осуществляется в результате дисплазии и малигнизации недоразвитых гонад.
Постановка диагноза «синдром Свайера» основывается на следующих факторах:
- Физикальное обследование пациентки.
- Ультразвуковое обследование.
- Гистеросальпингография.
Однако подтверждение диагноза возможно лишь при помощи исследования полового хроматина, которое выявляет наличие мужского кариотипа при женском фенотипе.
Возможности лечения
Лечение синдрома Свайера осуществляется в нескольких направлениях.
- В первую очередь производится удаление яичников – ввиду высокой вероятности преобразования их в злокачественные опухоли.
- После овариоэктомии назначается заместительное лечение при помощи гормональных препаратов. Это способствует развитию вторичных половых признаков.
- В случае, когда матка развита достаточно, существует возможность вынашивания и рождения здорового ребенка (беременность наступает в результате экстракорпорального оплодотворения).

Данное заболевание следует отличать от сходного по названию синдрома Свайера-Джеймса-МакЛеода. Это состояние, как и сходный по проявлениям лимфангиолейомиоматоз, является патологией, поражающей легочную ткань. Синдром Свайера и лимфангиолейомиоматоз – разные заболевания.
Источник
Лимфангиолейомиоматоз – заболевание, при котором в дыхательных органах разрастается гладкомышечная ткань. Патология редкая, точная этиология ее до сих пор неизвестна. Лечение проводится медикаментозно или хирургическим путем. Рассмотрим, лимфангиолейомиоматоз – что это, как обнаружить и вылечить болезнь.
Общие сведения
Лимфангиолейомиоматоз в МКБ 10 обозначен под кодом J84.8 и относится к болезням легких. Существуют иные наименования патологии: лейомиоматоз легких и диффузная лёгочная лимфангиэктазия.
Патология представляет собой разрастание гладких мышц вдоль бронхов, бронхиол, мелких сосудов в дыхательных органах. Легочная ткань подвергается мелкокистозной трансформации. Последствием изменений становится легочная недостаточность.
Болезнь возникает чаще всего на фоне туберозного склероза. Большинство случаев заболевания приходится на женщин, но встречается оно редко, 1-2 случая на 500 000 человек среднего возраста.
У женщин недуг может сочетаться с опухолями матки, почек, головного мозга. Обострение происходит во время беременности или при приеме препаратов с эстрогенами.

Симптомы заболевания
Признаки заболевания на начальной стадии мало заметны или вовсе отсутствуют. Так может продолжаться долгое время. Патология обнаруживается случайно при плановом рентгене грудной клетки. На снимке проявляются поражение легочной ткани в форме мелких узлов. На более поздних стадиях больных беспокоит одышка. Она появляется в результате обструкции дыхательных путей и ухудшения функционирования легких.
Кроме одышки, развитая форма болезни характеризуется следующими признаками:
- болевые ощущения в груди, особенно заметные;
- время от времени возникающее кровохарканье;
- спонтанный пневмоторакс;
- скопление жидкости в плевральной полости (хилоторакс);
- развитие легочного сердца.
При системном заболевании лейомиомы присутствуют в кишечнике, матке, брюшной полости, почках. Если развивается легочное сердце. Пациентов беспокоят слабость, учащенное сердцебиение, головные боли, бессонница, снижение аппетита.
Причины
Почему у людей, больных лимфангиолейомиоматозом легких, развивается эта патология, ученые ответить не могут. Выявлена косвенная зависимость изменений гормонального фона и болезни, поскольку развивается недуг в основном у женщин детородного возраста. Реже его диагностируют у мужчин.
Предполагается, что аномалию провоцирует избыточный выброс гормонов эстрогенов. Это объясняет, почему болезнь активизируется во время беременности и стихает в период климакса.
Сочетание недуга с лейомиомой также указывает на гормонозависимость заболевания. Врачи не исключают иммунные нарушения как причину патологии. Есть еще несколько версий:
- генетические нарушения в белках;
- патологическое разрастание мышечной ткани в иных органах, в матке;
- как результат удаления фибромиомы.
Лейомиоматозные клетки скапливаются вокруг мелких бронхов, бронхиол, сосудов, в плевре. Бронхиолы сужаются, их проходимость нарушается, образуются мелкие кисты, из-за чего нарушается состав газов.
Сдавление кистами стенок сосудов приводит к увеличению давления и развитию легочного сердца. При разрастании плевры в полости скапливается жидкость. В связи с тем, что именно эстрогены провоцируют размножение мышечных клеток, ученые пришли к выводу о гормонозависимости заболевания.
Как часто указывает википедия, синдром свайера и лимфангиолейомиоматоз нередко сочетаются. Обе болезни связаны с гормональным нарушением. Синдром свайера и лимфангиолейомиоматоз — это патологии, при которых в организме не вырабатываются женские или мужские гормоны. Неудивительно, что заболевания могут провоцировать друг друга.
Загадочный диагноз синдром свайера и лимфангиолейомиоматоз связаны тем, что при синдроме еще во внутриутробном развитии происходят нарушения хромосом. Половые клетки остаются недоразвитыми, не выделяются половые гормоны. При таком течение обстоятельств организм ребенка развивается по женскому типу.
Но даже в этом случае у малыша нет четко выделенных половых признаков. Генетические и гормональные нарушения вполне могут спровоцировать опухоли и разрастание мышечной ткани.
Классификация
Заболевание может развиваться как самостоятельное или как следствие туберозного склероза. Патологические изменения происходят в органах дыхания, но патология затрагивает организм. Болезнетворный процесс затрагивает мозг, брюшную полость, мочеполовую систему. В зависимости от того, насколько патология распространена в организме, она бывает очаговой или диффузной.
Очаговая форма отличается единичными очагами. Симптомы болезни обычно отсутствуют. Диагностируется недуг случайно, при плановом осмотре. При диффузной форме очаги множественные, располагаются в органах дыхания или за их пределами. Заболевание склонно к ускоренному развитию и приводит к нарушению работы сердца и дыхательных органов.
Возможные осложнения
Среди наиболее частых осложнений врачи называют скопление жидкости в плевральной или брюшной полости, в перикарде. Заболевание сочетается с разрастанием опухоли в почках или мозговой оболочке. Прогрессирование недуга проявляется при беременности или гормональных нарушениях.
Если опухоль разрастается, может увеличиться внутричерепное давление. На фоне кист прогрессирует дыхательная и сердечная недостаточность, нарушается кровообращение, возникает нехватка кислорода в крови.
При очаговой форме прогноз лимфангиолейомиоматоза легких может быть благоприятным. Недуг протекает бессимптомно и не влияет на качество жизни. Диффузная форма приводит к инвалидизации.
Диагностика
Первичный диагноз после осмотра ставит врач-пульмонолог. По симптомам он может заподозрить недуг и отправить больного на обследование. Общий анализ крови и мочи нельзя назвать информативным, поскольку особых изменений в показателях не происходит. Биохимический анализ крови показывает увеличение холестерина, глобулинов, ферментов.
К лабораторным анализам также относится исследование плевральной жидкости. Она имеет молочно-белый оттенок, мутная, в ней повышается содержание триглицеридов. В последнее время в качестве маркера при диагностике используется наличие сосудистого эндотелия в сыворотке крови пациентов.
К инструментальным методам диагностики относятся:
- Рентген легких. Показывает увеличенный объем легких, усиление сетчатого рисунка. Для очаговой формы также характерны затемнения диаметром от 0,5 до 1,5 см.
- Компьютерная томография. Метод исследования позволяет выделить множественные мелкие или крупные кисты. Получаемые данные настолько точные, что некоторые врачи для постановки диагноза исключают необходимость биопсии легких.
- Электрокардиография. Метод позволяет выявить развитие легочного сердца и другие изменения в органе.
Наряду с указанными методами диагностики могут проводиться исследование газов крови и вентиляционной способности легких. Для гистологического подтверждения диагноза назначается легочная биопсия.
Лимфангиолейомиоматоз надо дифференцировать с другими заболеваниями органов дыхания, такими как туберкулез, саркоидоз, патологии органов кроветворения. При постановке окончательного диагноза принимают участие медики разных специализаций: пульмонолог, кардиолог, фтизиатр, гинеколог.

Методы лечения
Схема лечения, которая позволила бы избавиться от заболевания, пока не разработана. Лечение лимфангиолейомиоматоза легких сводится к приему ингибиторов ферментов для регуляции клеточного роста, но эти методы пока находятся на экспериментальной стадии. Если патология прогрессирует, назначают медикаменты с прогестероном для коррекции гормонального фона.
В тяжелых стадиях, когда развивается легочная и сердечная недостаточность, принимается ряд мер для устранения осложнений:
- бронхолитики для ингаляций (расширяют бронхи, облегчают дыхание);
- терапия кислородом;
- препараты для улучшения работы сердца.
Если воздух скапливается в плевральной полости, выполняется плеврэктомия. Так называют операцию, при которой удаляются части плевры. Если указанные методы лечения оказываются неэффективными, в тяжелой стадии патологии производится трансплантация легких.
Профилактика болезни
Профилактические меры, которые бы защитили от заболевания, пока не существуют. Если недуг присутствует у женщины в начальной стадии, ей рекомендуется не беременеть и воздержаться от приема эстрогенных препаратов.
Не рекомендуется летать на самолете, чтобы не спровоцировать пневмоторакс. Чтобы избежать скопления жидкости, назначается рацион с низким содержанием жиров. Больным рекомендуют отказаться от вредных привычек. Чтобы предотвратить заболеваемость гриппом и пневмонией, нужно делать прививки.
Лимфангиолейомиоматоз — хоть и редкое, но серьезное заболевание, которое может серьезно ухудшить качество жизни. Своевременные профилактические меры и регулярный осмотр у врача помогут приостановить его на ранней стадии и облегчить состояние больного.

Автор:
Лешенкова Евгения
Терапевт, пульмонолог
Источник
