Жэс код мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Течение и стадии
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Желудочковая экстрасистолия.

Желудочковая экстрасистолия
Описание
Желудочковая экстрасистолия – это преждевременное возбуждение, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы желудочков. Источником желудочковой экстрасистолии в большинстве случаев являются разветвления пучка Гиса и волокна Пуркинье.
Желудочковая экстрасистолия является наиболее распространенным нарушением сердечного ритма. Ее частота зависит от метода диагностики и контингента обследуемых. При регистрации ЭКГ в 12 отведениях в покое желудочковые экстрасистолы определяются примерно у 5 % здоровых лиц молодого возраста, тогда как при холтеровском мониторировании ЭКГ в течение 24 ч их частота составляет 50 %. Хотя большинство из них представлено единичными экстрасистолами, могут выявляться и сложные формы. Распространенность желудочковых экстрасистол значительно возрастает при наличии органических заболеваний сердца, особенно сопровождающихся поражением миокарда желудочков, коррелируя с выраженностью его дисфункции. Независимо от наличия или отсутствия патологии сердечно-сосудистой системы частота этого нарушения ритма увеличивается с возрастом. Отмечена также связь возникновения желудочковых экстрасистол со временем суток. Так, в утренние часы они наблюдаются чаще, а ночью, во время сна, – реже. Результаты многократного проведения холтеровского мониторирования ЭКГ показали значительную вариабельность количества желудочковых экстрасистол за 1 ч и за 1 сут, что значительно затрудняет оценку их прогностического значения и эффективности лечения.
Симптомы
Жалобы отсутствуют или состоят в ощущении «замирания» или «толчка», связанного с усиленным постэкстрасистолическим сокращением. При этом наличие субъективных ощущений и их выраженность не зависят от частоты и причины экстрасистол. При частых экстрасистолах у больных с тяжелыми заболеваниями сердца изредка отмечаются слабость, головокружение, ангинозная боль и нехватка воздуха.
При объективном исследовании время от времени определяется выраженная пресистолическая пульсация шейных вен, возникающая, когда очередная систола правого предсердия происходит при закрытом трехстворчатом клапане вследствие преждевременного сокращения желудочков. Эта пульсация носит название венозных волн Корригана.
Артериальный пульс аритмичен, с относительно длинной паузой после внеочередной пульсовой волны (так называемая полная компенсаторная пауза, ниже). При частых и групповых экстрасистолах может создаваться впечатление о наличии мерцательной аритмии. У части больных определяется дефицит пульса.
При аускультации сердца звучность I тона может меняться вследствие асинхронного сокращения желудочков и предсердий и колебаний продолжительности интервала Р-Q. Внеочередные сокращения могут сопровождаться также расщеплением II тона.
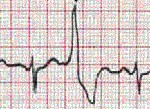
Основными электрокардиографическими признаками желудочковой экстрасистолы являются:
1. Преждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса QRS ;
2. Значительное расширение и деформация экстрасистолического комплекса QRS ;
3. Расположение сегмента RS- Т и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS ;
4. Отсутствие перед желудочковой экстрасистолой зубца Р;
5. Наличие в большинстве случаев после желудочковой экстрасистолы полной компенсаторной паузы.
Боль в груди слева. Боль в грудной клетке. Нехватка воздуха. Раздражительность.
Желудочковая экстрасистолия
Течение и стадии
Течение и прогноз желудочковой экстрасистолии зависят от ее формы, наличия или отсутствия органических заболеваний сердца и выраженности дисфункции миокарда желудочков. Доказано, что у лиц без структурной патологии сердечно-сосудистой системы желудочковые экстрасистолы, даже частые и сложные, не оказывают существенного влияния на прогноз. В то же время при наличии органического поражения сердца желудочковые экстрасистолы могут существенно повышать риск внезапной сердечной смерти и общую летальность, инициируя стойкую желудочковую тахикардию и фибрилляцию желудочков.
Причины
Желудочковая экстрасистолия возникает как при отсутствии органических заболеваний сердца, так и при их наличии. В первом случае она часто (но не обязательно!) связана со стрессом, курением, употреблением кофе и спиртных напитков, вызывающими повышение активности симпатико-адреналовой системы. Однако у значительной части здоровых лиц экстрасистолы возникают без видимой причины.
Хотя желудочковая экстрасистолия может развиваться при любом органическом заболевании сердца, ее самой частой причиной является ИБС. При холтеровском мониторировании ЭКГ в течение 24 ч она выявляется у 90 % таких больных. Возникновению желудочковых экстрасистол подвержены больные как с острыми коронарными синдромами, так и с хронической ИБС, особенно перенесшие инфаркт миокарда. К острым сердечно-сосудистым заболеваниям, которые являются наиболее распространенными причинами желудочковой экстрасистолии, следует отнести также миокардит и перикардит, а к хроническим – различные формы кардиомиопатий и гипертензивное сердце, при которых ее возникновению способствует развитие гипертрофии миокарда желудочков и застойная сердечная недостаточность. Несмотря на отсутствие последних, желудочковые экстрасистолы часто встречаются при пролапсе митрального клапана. К их возможным причинам относятся также такие ятрогенные факторы, как передозировка сердечных гликозидов, применение ß-адреностимуляторов и, в ряде случаев, мембраностабилизирующих антиаритмических препаратов, особенно при наличии органических заболеваний сердца.
Лечение
Лечение и вторичная профилактика при желудочковой экстрасистолии преследуют 2 цели – устранить связанные с ней симптомы и улучшить прогноз. При этом учитывают класс экстрасистолии, наличие органического заболевания сердца и его характер и выраженность дисфункции миокарда, определяющие степень риска потенциально фатальных желудочковых аритмий и внезапной смерти.
У лиц без клинических признаков органической кардиальной патологии бессимптомная желудочковая экстрасистолия, даже высоких градаций по В. Lown, не требует специального лечения. Пациентам необходимо объяснить, что аритмия носит доброкачественный характер, рекомендовать диету, обогащенную солями калия, и исключение таких провоцирующих факторов, как курение, употребление крепкого кофе и алкоголя, а при гиподинамии – повышение физической активности. С этих немедикаментозных мероприятий начинают лечение и в симптоматичных случаях, переходя к медикаментозной терапии только при их неэффективности.
Препаратами I ряда при лечении таких больных являются седативные средства (фитопрепараты или малые дозы транквилизаторов, например диазепам по 2,5-5 мг 3 раза в сутки) и ß-адреноблокаторы. У большинства больных они дают хороший симптоматический эффект, причем не только за счет уменьшения количества экстрасистол, но и, независимо от него, в результате седативного действия и уменьшения силы постэкстрасистолических сокращений. Лечение ß-адреноблокаторами начинают с малых доз, например по 10-20 мг пропранолола (обзидана, анаприлина) 3 раза в сутки, которые при необходимости повышают под контролем ЧСС. У некоторых больных, однако, замедление частоты синусового ритма сопровождается увеличением количества экстрасистол. При исходной брадикардии, связанной с повышенным тонусом парасимпатической части вегетативной нервной системы, свойственным лицам молодого возраста, купированию экстрасистолии может способствовать увеличение автоматизма синусового узла с помощью таких средств, оказывающих холинолитическое действие, как препараты красавки (таблетки беллатаминала, беллаида и ) и итропиум.
В относительно редких случаях неэффективности седативной терапии и коррекции тонуса вегетативной нервной системы, при выраженном нарушении самочувствия больных приходится прибегать к таблетированным антиаритмическим препаратам IA (ретардная форма хинидина, новокаинамид, дизопирамид), IB (мексилетин) или 1С (флекаинид, пропафенон) классов. В связи со значительно большей частотой побочных эффектов по сравнению с ß-адреноблокаторами и благоприятным прогнозом у таких больных назначения им мембраностабилизирующих средств следует по возможности избегать.
ß-Адреноблокаторы и седативные средства являются препаратами выбора и при лечении симптоматической желудочковой экстрасистолии у больных пролапсом митрального клапана. Как и в случаях отсутствия органических заболеваний сердца, применение антиаритмических препаратов I класса оправдано только при выраженном нарушении самочувствия.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
ЖЭ — преждевременное
(внеочередное) сокращение сердца, вызванное импульсом, возникшим в одном из
отделов внутрижелудочковой проводящей системы (пучок Гиса и его ножки, волокна
Пуркинье) или миокарда желудочков.
КОД ПО МКБ-10
I 49.4.
ЭПИДЕМИОЛОГИЯ
При холтеровском
мониторировании ЖЭ выявляют у 40–75% обследованных (как больных, так и
здоровых).
ПРОФИЛАКТИКА
Первичной
профилактики не существует. Вторичная профилактика — профилактика и лечение
ССЗ, устранение внесердечных причин ЖЭ.
КЛАССИФИКАЦИЯ
В
течение многих лет кардиологи широко использовали предложенную Lown B., Wolf M., классификацию,
подразделяющую желудочковые экстрасистолы на пять градаций у больных с инфарктом миокарда (ИМ).
M. Ryan
1975, предложил модифицированный вариант градации желудочковых аритмий у
пациентов без ИМ.
Классификация желудочковых аритмий
Градация | Количественная | Количественная |
Отсутствие | Отсутствие | |
1 | Редкая, | Редкая, |
2 | Частая, | Частая, |
3 | Политопные | Политопные |
4А | Парные ЖЭС | Мономорфные |
4Б | Желудочковая | Полиморфные |
5 | Ранние ЖЭС | Желудочковая |
*Прогностическое значение «ранних» ЖЭС по времени
появления в диастоле оспаривается.
Позднее
была предложена и в настоящее время получила распространение модифицированная
классификация, предполагающая разделение
желудочковых аритмий по их форме и частоте экстрасистол (R. J. Myerburg и соавт.,
1984).
Классификация желудочковых аритмий
(R.J. Myerburg и соавт., 1984)
Частота | Морфология |
1 – редкие | А – |
2 – | В – |
3 – | С – парные |
4 – частые | D – |
5 – очень | E – |
Для оценки
прогностической значимости ЖЭ имеют значение только основное заболевание и
наличие органического поражения сердца, которые определяют риск ВСС.
По этой
причине большее практическое значение придают риск-стратификации желудочковых аритмий, предложенной J.T. Bigger (1984).
Классификация желудочковых аритмий по прогностической значимости
Частота и морфология
ЖЭ у пациентов без структурных изменений в сердце не имеют прогностического
значения.
Только у больных, перенесших ИМ со сниженной фракцией выброса,
выявление более 10 ЖЭ в час соответствует высокому риску ВСС.
У больных с
пороками и другими органическими поражениями сердца увеличение риска происходит
при снижении сократительной функции миокарда.
Дифференциальная
диагностика
Дифференциальную
диагностику проводят с НЖЭ.
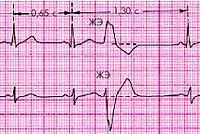
Основные ЭКГ-признаки желудочковых экстрасистол:
1) преждевременное появление расширенного и деформированного по отношению к основному ритму комплекса QRS без предшествующего ему зубца Р, исключая поздние экстрасистолы, перед которыми регистрируются зубцы Р, не имеющие электрофизиологической связи с желудочковыми экстрасистолами;
2) наиболее часто — наличие полной компенсаторной паузы.
Форма желудочковых экстрасистол зависит не только от локализации источника экстрасистолии, но и от скорости и пути распространения импульса в желудочках. Поэтому ЭКГ дает возможность ориентировочно установить расположение эктопического очага по морфологии экстрасистолического комплекса.
Если желудочковая экстрасистола имеет вид блокады правой ножки и левой передней ветви пучка Гиса, источник ее находится в системе левой задней ветви пучка Гиса, то есть в задней стенке ЛЖ;
если желудочковая экстрасистола имеет вид блокады правой ножки и задней нижней ветви пучка Гиса, источник ее находится в левой передней ветви пучка Гиса;
если желудочковая экстрасистола имеет вид полной блокады левой ножки пучка Гиса, источник ее находится в правой ножке пучка Гиса.
Комплекс QRS левожелудочковой экстрасистолыв правых грудных отведениях имеет моно- или бифазную форму: R, qR, RR’, RS, Rs, а в левых — rS или QS.
Комплекс QRS правожелудочковой экстрасистолы в правых грудных отведениях имеет форму rS или QS, а в левых — R (табл. ниже).
Если желудочковая экстрасистола возникает в участке межжелудочковой перегородки, обычно длительность и форма ее незначительно отличаются от комплекса QRS основного ритма.
Форма QRS типа rSR’ в отведении V1 характерна для экстрасистолы из левой половины межжелудочковой перегородки, а тип R или qR в отведении V6 — для экстрасистол из правой половины перегородки.
Направленность комплекса QRS экстрасистолического комплекса во всех грудных отведениях вверх позволяет предположить локализацию источника желудочковой экстрасистолы в базальных отделах сердца, а направленность комплекса QRS вниз — в участке верхушки (см. табл. ниже).
В сложных для топической диагностики случаях точный источник экстрасистолы не указывают, ограничившись выводом о наличии желудочковых экстрасистол.
Комплекс предсердной экстрасистолы иногда имеет аберрантную (измененную) форму вследствие функциональной внутрижелудочковой блокады, возникающей при проведении преждевременного импульса (см.рис. ниже).
Наджелудочковая (суправентрикулярная) бигеминия и аберрантная экстрасистола (аберрантное проведение по типу блокады правой ножки пучка Гиса ( в V1-V2) во второй экстрасистоле).
Функциональная аберрантность проведения возникает при внезапном приросте частоты сердечного цикла, когда волокна системы Гиса-Пуркинье находятся в состоянии относительной или абсолютной рефрактерности.
Функциональная БПНПГ встречается намного чаще, чем функциональная БЛНПГ вследствие ее более длительного рефрактерного периода. Она может сохраняться в течение нескольких последующих комплексов вследствие того, что ножка пучка Гиса, заблокированная антероградно, может активироваться межфасцикулярно через другую ножку пучка Гиса (процесс, известный как феномен сцепления).
Его суть состоит в том, что импульс, ретроградно проникший в ножку из другой ножки пучка Гиса, поддерживает рефрактерность.
Такие экстрасистолы следует дифференцировать с желудочковыми экстрасистолами, особенно если эктопический зубец Р наслаивается на зубец Т предыдущего комплекса, который при этом несколько деформируется.
Аберрантные комплексы QRS суправентрикулярных экстрасистол наиболее часто имеют вид неполной или полной блокады правой ножки пучка Гиса и трехфазную форму в отведениях V1 (rSr или rSR’) и V6 (QRS). Иногда они могут иметь форму других нарушений внутрижелудочковой проводимости.
Вероятность возникновения аберрантного желудочкового комплекса повышается при ранних предсердных экстрасистолах (при интервале сцепления меньше 44% предыдущего Р—Р) и экстрасистолах, возникающих при низкой частоте базисного ритма или когда предэктопическому интервалу предшествует удлиненный R—R (феномен Ашмана).
Поскольку длительность рефрактерного периода зависит непосредственно от предшествующего сердечного цикла (чем больше длина сердечного цикла, тем длиннее последующий рефрактерный период), резкие колебания длины сердечного цикла (т.е. длинный-короткий интервал R-R или короткий-длинный интервал R-R) предрасполагают к развитию функциональной БНПГ, или феномена Ашмана (рис. Феномен Ашмана). Его довольно часто наблюдают у пациентов с ФП и нельзя интерпретировать как неустойчивую ЖТ.
Рис. Феномен Ашмана: Фибрилляция предсердий с аберрантным проведением (феномен Ашмана) и скрытым межфасцикулярным проведением: после длинной паузы (*) рефрактерный период ЛНПГ удлиняется, следствием чего становится возникновение десяти комплексов RS с признаками БЛНПГ (А). Длительно сохраняющаяся аберрация, возможно, обусловлена скрытым межфасцикулярным проведением из правой в левую ножку с антероградной блокадой последующих импульсов в левой ножке (феномен сцепления).
Б – сплошные линии представляют пучок Гиса; пунктиром (точками) обозначена левая (правая) ножка пучка Гиса. Непрерывные горизонтальные черточки обозначают рефрактерный период.
Аберрантные комплексы QRS, как
правило, имеют форму блокады правой ножки пучка Гиса разной степени
выраженности в отведении V1 (гSR’, гSг’), а левожелудочковые экстрасистолы —
форму R, RS, Rs, qR, RR’ или Rr’.
Таблица. Признаки суправентрикулярной экстрасистолии с аберрацией.
Экстрасистолия
нередко сопровождается различными изменениями хроно- и дромотропной функций
сердца (постэкстрасистолические феномены). Среди них чаще всего встречаются
неспецифические изменения зубца Т, обратные (реципрокные) импульсы, увеличение
продолжительности сердечного цикла более чем на 0,3 с, а также АV-блокада I степени.
Не
чаще чем в 1% случаев отмечают постэкстрасистолическую АV-диссоциацию, АV-блокаду II степени,
активацию предсердного или АV-ритма,
исчезновение блокады ножки пучка Гиса, исчезновение или появление феномена
преэкзитации, исчезновение или появление пароксизмальной АV-узловой реципрокной
тахикардии, изменения сегмента SТ.
ЛЕЧЕНИЕ
Цели лечения
- Выявление
и лечение основного заболевания. - Снижение
смертности. - Уменьшение
симптомов.
Показания к
госпитализации
- Впервые выявленная
ЖЭ. - Прогностически
неблагоприятная ЖЭ.
Выбор лечения
Доброкачественная
желудочковая экстрасистолия, которую больные субъективно хорошо переносят.
Возможен отказ от назначения антиаритмических ЛС.
Доброкачественная желудочковая экстрасистолия:
- плохая
субъективная переносимость; - частая
ЖЭ (в том числе идиопатическая); - потенциально
злокачественная ЖЭ без выраженной ГЛЖ (толщина стенок ЛЖ не более 14 мм)
неишемической этиологии.
Можно назначать
антиаритмические препараты класса I (аллапинин, пропафенон, этацизин, морацизин).
Фенитоин назначают при ЖЭ при интоксикации дигоксином.
ЛС назначают только в
период субъективного ощущения экстрасистол.
Возможно назначение
успокаивающих ЛС и психотропных ЛС
(феназепам, диазепам, клоназепам).
Назначение антиаритмических препаратов класса
III (амиодарон и соталол) при доброкачественной ЖЭ показано лишь при
неэффективности препаратов класса I.
Противопоказания к
назначению антиаритмических препаратов класса I:
- постинфарктный
кардиосклероз; - аневризма
ЛЖ; - гипертрофия
миокарда ЛЖ (толщина стенок >1,4 см); - дисфункция
ЛЖ; - ХСН.
У пациентов со
сниженной фракцией выброса ЛЖ назначение антиаритмических препаратов класса I,
направленное только на уменьшение числа ЖЭ, ухудшает прогноз за счет повышения
риска ВСС.
На фоне приема
антиаритмических препаратов класса IC (энкаинид, флекаинид, морицизин) с целью
подавления ЖЭ у больных, перенесших ИМ, достоверно увеличивалась летальность (в
2,5 раза) за счет проаритмического эффекта.
Риск проаритмического
действия возрастает также при выраженной гипертрофии миокарда ЛЖ, активном
миокардите.
Все антиаритмические
препараты класса IА и С необходимо с осторожностью назначать при нарушении
проводимости по системе ножек пучка Гиса и дистальной АВ-блокаде I степени;
кроме того, они противопоказаны при удлинении интервала Q–Tс более 440
мс любой этиологии.
Верапамил и β-адреноблокаторы малоэффективны при абсолютном большинстве желудочковых нарушений ритма.
β-Адреноблокаторы не
обладают прямым антиаритмическим эффектом при желудочковых аритмиях и не влияют
на частоту ЖЭ. Однако за счет снижения симпатической стимуляции, антиишемического
действия и предотвращения катехоламининдуцированной гипокалиемии они уменьшают
риск развития фибрилляции желудочков.
β-Адреноблокаторы используются
для первичной и вторичной профилактики ВСС, они показаны всем больным с ИБС и ЖЭ
(при отсутствии противопоказаний).
Злокачественные и потенциально злокачественные желудочковые
экстрасистолы.
Амиодарон — препарат
выбора.
Соталол назначают,
когда амиодарон противопоказан или неэффективен.
Добавление β-адреноблокаторов
или совместное назначение с амиодароном (особенно при ИБС) снижает как
аритмическую, так и общую смертность.
Степени тяжести структурного
поражения сердца и его потенциальное влияние на риск и эффективность
антиаритмической терапии
Оценка эффективности
лечения. Основной метод — холтеровское мониторирование.
Препарат считают эффективным,
если на фоне его приема полностью исчезают парная и групповая экстрасистолии, а
также пробежки ЖТ, уменьшается число одиночных ЖЭ на 70–90%.
Хирургическое лечение
При частой монотопной
ЖЭ (от нескольких тысяч в сутки), устойчивой к лекарственному лечению, или
невозможности длительного приема антиаритмических ЛС в сочетании с плохой переносимостью
или плохим прогнозом показано проведение внутрисердечного ЭФИ с целью уточнения
расположения и проведения РЧА аритмогенного очага.
ПРОГНОЗ
Прогноз зависит от
риска ВСС, который определяется тяжестью основного заболевания и дисфункции ЛЖ.
См. Желудочковая экстрасистолия у детей
Источник
