Болезнь бюргера и синдром рейно

Синдром Рейно – вазоспастическое заболевание, характеризующееся пароксизмальным расстройством артериального кровообращения в сосудах конечностей (стоп и кистей) под воздействием холода или эмоционального волнения. Синдром Рейно развивается на фоне коллагенозов, ревматоидного артрита, васкулитов, эндокринной, неврологической патологии, болезней крови, профессиональных заболеваний. Клинически синдром Рейно проявляется приступами, включающими последовательное побледнение, цианоз и гиперемию пальцев рук или ног, подбородка, кончика носа. Синдром Рейно приводит к постепенным трофическим изменениям тканей. Консервативные меры включают прием вазодилататоров, хирургическое лечение заключается в симпатэктомии.
Общие сведения
Синдром Рейно является вторичным состоянием, развивающимся на фоне ряда заболеваний: диффузной патологии соединительной ткани (склеродермия, системная красная волчанка), системных васкулитов, ревматоидного артрита, заболеваний симпатических ганглиев, эндокринных и гематологических нарушений, диэнцефальных расстройств, компрессии сосудисто-нервных пучков. Кроме того, синдром Рейно может быть спровоцирован воздействием профессиональных вредностей (охлаждением, вибрацией).
В патогенезе синдрома Рейно ведущая роль отводится эндогенным вазоконстрикторам – катехоламинам, эндотелину, тромбоксану А2. В развитии синдрома Рейно выделяют три последовательные фазы: ишемическую, цианотическую и гиперемическую. Фаза ишемии развивается вследствие спазма периферических артериол и полного опорожнения капилляров; проявляется локальным побледнением кожного покрова. Во второй фазе, обусловленной задержкой крови в венулах и артериовенулярных анастомозах, побледнение кожи сменяется цианозом (синюшностью). В последней фазе – реактивно-гиперемической отмечается покраснение кожи.
При отсутствии этиофакторов, характерных для синдрома Рейно, предполагают наличие болезни Рейно. В возникновении болезни Рейно установлена роль наследственности, эндокринных дисфункций, психических травм, хронической никотиновой и алкогольной интоксикации. Болезнь Рейно более распространена среди женщин 20-40 лет, страдающих мигренью.
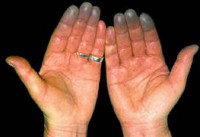
Синдром Рейно
Симптомы синдрома Рейно
Симптоматика синдрома Рейно обусловлена пароксизмальным вазоспазмом и развивающимися вследствие этого повреждениями тканей. В типичных случаях при синдроме Рейно поражаются IV и II пальцы стоп и кистей, иногда – подбородок, уши и нос. Приступы ишемии вначале кратковременны, редки; возникают под воздействием холодовых агентов, вследствие волнения, курения и т. д. Внезапно развивается парестезия, похолодание пальцев, кожа становится алебастро-белого цвета. Онемение сменяется жжением, ломящей болью, чувством распирания. Приступ завершается резкой гиперемией кожи и ощущением жара.
Прогрессирование синдрома Рейно приводит к удлинению времени приступов до 1 часа, их учащению, спонтанному возникновению без видимых провокаций. После высоты пароксизма наступает цианотическая фаза, появляется незначительная отечность тканей. В промежутки между приступами стопы и кисти остаются холодными, цианотичными, влажными. Для пароксизмов ишемии при синдроме Рейно характерно симметричное и последовательное развитие проявлений: сначала на пальцах кистей, затем – стоп. Последствиями ишемии тканей в случае длительного и тяжелого течения синдрома Рейно могут стать трофические изменения в виде плохо заживающих трофических язв, участков некрозов, дистрофических поражений ногтевых пластин, остеолиза и деформации фаланг, гангрены.
Диагностика синдрома Рейно
Пациента с синдромом Рейно направляют на консультацию ревматолога и сосудистого хирурга. При синдроме Рейно выявить изменения в дистальных отделах артерий позволяет ангиография периферического сосудистого русла, при которой определяются участки неравномерного стеноза и тотальной обструкции сосудов, отсутствие капиллярных сетей и коллатералей. При капилляроскопии ногтевого ложа и передней поверхности глаза обнаруживаются морфологические изменения микрососудистого рисунка, свидетельствующие о нарушения перфузии.
Лазерная доплеровская флоуметрия, применяемая для оценки периферической микроциркуляции, выявляет дефекты метаболической и миогенной регуляции кровообращения, снижение вено-артериальных реакций и симпатической активности. В период между приступами при синдроме Рейно спровоцировать вазоспазм и оценить состояние кровотока позволяет проведение холодовой пробы.
Лечение синдрома Рейно
Первым принципом терапии синдрома Рейно служит исключение провоцирующих моментов – курения, охлаждения, вибрации и других бытовых и производственных факторов. Проводится выявление и лечение первичного заболевания, обусловившего развитие синдрома Рейно. Среди вазодилататоров при синдроме Рейно эффективно назначение антагонистов кальция – нифедипина, алпростадила, селективных блокаторов кальциевых каналов – верапамила, никардипина дилтиазема. При необходимости применяются ингибиторы АПФ (каптоприл), селективные блокаторы HS2-серотониновых рецепторов (кетансерин).
При синдроме Рейно производится назначение антиагрегантных препаратов – дипиридамола, пентоксифиллина, низкомолекулярных декстранов (реополиглюкина). Прогрессирование и резистентность синдрома Рейно к лекарственной терапии служит показанием к проведению хирургической симпатэктомии или ганглиэктомии. При развившемся ишемическом приступе неотложными мерами является согревание конечности в теплой воде, массирование с помощью шерстяной ткани, предложение пациенту горячего питья. При затяжном приступе назначают инъекционные формы спазмолитиков (дротаверина, платифиллина), диазепама, блокады.
При синдроме Рейно используются немедикаментозные методики – психотерапия, рефлексотерапия, физиотерапия, гипербарическая оксигенация. При синдроме Рейно, обусловленном системными коллагенозами, показано проведение сеансов экстракорпоральной гемокоррекции. Новым словом в лечении синдрома Рейно является терапия с использованием стволовых клеток, направленная на нормализацию периферического кровотока. Стволовые клетки способствуют открытию новых коллатералей в сосудистом русле, стимулируют регенерацию поврежденных нервных клеток, что в итоге ведет к прекращению пароксизмов вазоконстрикции.
Прогноз и профилактика синдрома Рейно
Прогноз синдрома Рейно зависит от прогрессирования основной патологии. Течение синдрома относительно благоприятное, приступы ишемии могут спонтанно прекратиться после перемены привычек, климата, профессии, проведения санаторного лечения и т. д.
Отсутствие первичных профилактических мер позволяет говорить только о вторичной профилактике синдрома Рейно, т. е. об исключении пусковых факторов, ведущих к вазоспазму – переохлаждения, вибрации, курения, психоэмоциональных нагрузок.
Источник
Содержание:
- Симптомы болезни Рейно
- Причины болезни Рейно
- Диагностика болезни Рейно
- Лечение болезни Рейно
Болезнь Рейно – это заболевание из группы ангиотрофоневрозов для которого характерно острое нарушение артериального кровообращения на ограниченных участках тела (в стопах и кистях). Расстройство развивается в результате влияния экзогенных и эндогенных факторов. Еще болезнь Рейно называют ангиотрофоалгическим синдромом, сосудисто-трофической невропатией, вазомоторным неврозом.
Болезнь чаще встречается в странах с холодным климатом. В 5 раз чаще она поражает представительниц женского пола в возрасте от 40 до 50 лет.
Следует отличать болезнь Рейно от синдрома Рейно, так как несмотря на схожесть симптомов, они отличаются этиологическим фактором. Дело в том, что после того, как Морис Рейно описал признаки и этиологию болезни, было установлено, что она может развиваться как самостоятельное заболевание по причине нарушения функционирования ЦНС, а может выступать в качестве синдрома некоторых других патологий. Этим и обусловлено различие двух понятий.
Симптомы болезни Рейно
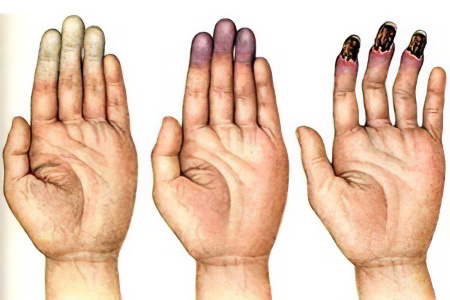
Симптомы болезни Рейно можно рассматривать в зависимости от стадии патологического процесса:
Симптомы первой стадии болезни Рейно. Пораженный участок – это может быть поверхность стоп или кистей, а иногда ушные раковины, губы, нос, начинают бледнеть, становятся холодными при ощупывании. Чувствительность в зоне поражения пропадает, либо значительно снижается.
Время продолжительности приступа широко варьируется и может занимать от минуты до нескольких часов. По мере снятия спазма с сосудов, кожа возвращается в нормальное состояние.
Периодичность возникновения приступов различается, но повторяться они будут тем чаще, чем сильнее прогрессирует болезнь. Со временем, кроме нарушения чувствительности, человек начнет испытывать боли.
Парестезия, похолодание пальцев, побеление кожных покровов на этой стадии чаще всего возникают в результате воздействия холода, по причине волнения, при курении и пр.
Симптомы второй стадии болезни Рейно (ангиопаралитической). На этой стадии, кроме спазма сосудов, присоединяются явления асфиксии. Во время приступа кожа приобретает сине-фиолетовый окрас, параллельно возникают выраженные боли, полностью пропадает чувствительность. После завершения атаки кожа на пораженных участках становится ярко-красного цвета, возможно проявление сосудистого рисунка в виде сетки.
Для начала приступа на второй стадии развития болезни уже нет необходимости в воздействии какого-либо фактора, он возникает спонтанно и продолжается длительное время.
Симптомы третьей стадии болезни Рейно (трофопаралитическая). Асфиксия увеличивается во времени, в результате чего на пораженных синюшных и отечных участках тела появляются пузыри. Внутри них можно увидеть кровянистое содержимое. Когда пузырь вскрывается, под ним обнаруживаются участки некрозированной ткани. Если болезнь имеет тяжелое течение, то повреждены могут быть мышцы, вплоть до кости. По прошествии времени изъязвленная поверхность рубцуется.
Первая и вторая стадия могут тянуться от 3 до 5 лет. Если зоной поражения являются ладони или поверхность стоп, то часто наблюдается сочетание симптомов всех трех стадий одновременно.
Болезнь Рейно имеет склонность к рецидивам. Отличие болезни от синдрома в плане выраженности симптоматики заключается в том, что при синдроме чаще наблюдается гангрена пораженной зоны, трофические нарушения выражены сильнее, формируются участки некроза, присоединяется поражение ногтевых пластин, их деформация.
Причины болезни Рейно
Причины болезни Рейно невозможно рассматривать отдельно от механизма развития заболевания. В его основе лежат нарушения органического и функционального плана, затрагивающие как сосудистые стенки, так и аппарат, отвечающий за их иннервацию. В итоге, происходит нарушение нервной регуляции сосудов, поэтому они реагируют на различные воздействия спазмами с последующей нарастающей атрофией.
Причины синдрома Рейна:
Аутоиммунные болезни, поражающие соединительную ткань: системная красная волчанка, системная склеродермия, ревматоидный узелковый полиартрит, ревматизм, синдром Шегрена, дерматомиозит, периартериит.
Болезни сосудов – это болезнь Такасяу, облитерирующий атеросклероз ног и пр.
Поражения периферических нервов на фоне сахарного диабета (полиневропатия).
Интоксикации организма свинцом, солями мышьяка, цитостатиками и эрготамином.
Нарушения вязкости крови: криоглобулинемия, истинная полицитемия, макроглобулинемия Вальденстрема.
Остеохондроз верхнего грудного и шейного отдела.
Продолжительное воздействие вибрации при развитии вибрационной болезни.
Недостаточность вегетативной нервной регуляции – сирингомиелия.
Нарушения в функционировании надпочечников, щитовидной и паращитовидной железы.
Реже синдром Рейна провоцирует синдром добавочного шейного ребра, туннельный синдром запястья, синдром передней лестничной мышцы.
В свою очередь, причины болезни Рейно кроются в патологиях ЦНС и спинного мозга при вовлечении в этот процесс гипоталамуса, ствола и коры мозга. Эти патологические процессы приводят к тому, что импульсы, регулирующие работу сосудов, передаются с нарушениями.
Диагностика болезни Рейно

Диагностика болезни Рейно сводится к анализу жалоб пациента, а также базируется на основе сбора анамнеза. Первостепенную роль играет неадекватная реакция с изменением цвета кожи стоп и ладоней на воздействие холода. Асбестовое побеление ограниченных участков кожи при влиянии низких температур наблюдается в 78% случаев у пациентов с болезнью Рейно.
Выделены следующие диагностические критерии оценки реакции пациента на холодовую пробу в период между приступами:
Кожа цвет не меняет – синдром не подтверждается;
Кожа меняет цвет, возникает чувство онемения, парестезия – имеется вероятность наличия синдрома;
Кожа меняет цвет на синюшный с последующим покраснением, атаки повторяются – синдром подтверждается.
Кроме того, используют следующие инструментальные методы обследования, как-то: термография зоны поражения, допплеровская флоуметрия, ангиография периферического сосудистого русла, капилляроскопия сосудов передней поверхности органа зрения и ногтевого ложа.
Для того, чтобы определить болезнь Рейно у пациента или синдром Рейно, используются следующие дифференциальные признаки:
Диагностический критерий оценки | Синдром Рейно | Болезнь Рейно |
Возраст манифестации заболевания | От 30 лет и старше | Значения не имеет |
Наличие системного заболевания соединительной ткани | Выявлена красная волчанка, склеродермия и пр. | Нет |
Поражения конечностей симметричны | Да | Нет |
Трофические изменения, некроз, атрофия тканей | Имеются | Отсутствуют |
Результаты каппиляроскопии | Присутствуют морфологические изменения микрососудистого рисунка | Изменения отсутствуют |
СОЭ | Повышена | В пределах нормы |
ИФА крови на антинуклеарные антитела | Положительный | Отрицательный |
Наличие сосудистых спазмов (кризов) в легочной ткани и почках | Имеются | Отсутствуют |
Плетизмография на фоне холодовой пробы | Давление снижено | Давление в норме, либо снижено незначительно |
Допплеровская флоуметрия | Скорость кровотока сильно снижена | В пределах нормы |
Синдром Рейно подтверждается наличием иных болезней, для которых он выступает в качестве симптомокомплекса. Болезнь Рейно выставляется как диагноз, если такие заболевания отсутствуют, а также на основе тщательной диагностики.
Лечение болезни Рейно
Лечение болезни Рейно в первую очередь сводится к тому, чтобы исключить все возможные факторы, которые способствуют возникновению спазмов. Это курение, переохлаждение, воздействие вибрации, а также иные экзогенные влияния.
Важно установить болезнь-первопричину, которая спровоцировала синдром Рейно, если такой диагноз будет подтвержден. В зависимости от этого, человеку будет присвоена определенная группа инвалидности. Однако, если пациент не способен к осуществлению трудовой деятельности, то возможно присвоение инвалидности по причине синдрома Рейно.
Экстренная помощь во время приступа спазмирования сосудов сводится к выполнению следующих мероприятий:
Максимально оградить человека от влияния фактора-провокатора.
Согреть пораженный участок – выполнить массаж, предложить больному обильное горячее питье.
Сделать инъекцию или принять перорально препарат-спазмолитик (Платафиллин, Но-шпу, Дротаверин). При выраженных болях следует принять анальгезирующее средство.
На усмотрение лечащего врача, назначаются следующие препараты:
Сосудорасширяющие средства на основе нифедипина (Нифедипин, Кордафлекс, Осмо-адалат, Коринфар, Кордипин, Нифекард, Фенигидин), а также Никардипин и средства на основе верапамила (Изоптин, Финоптин, Верогалид).
Препараты – ингибиторы ангиотензин-превращающего фермента (Капотен, Каптоприл).
Кетансерин, как блокатор эффектов серотонина.
Препараты для нормализации состава крови, для улучшения ее микроциркуляции – Трентал, Агапурин, Пентоксифиллин, Дипирамидол, Вазонит.
Препараты из группы липидных физиологически активных веществ – Вап, Вазапростан, Алпростан, Каверджект.
В обязательном порядке необходимо дополнять консервативную терапию физиотерапевтическими методами лечения. Хорошо зарекомендовали себя такие процедуры, как: гальванические ванны, грязелечение, УВЧ, гипербарическая оксигенерация, рефлексотерапия. По рекомендации специалиста, следует выполнять комплекс ЛФК.
Если консервативные методы не дают эффекта, то возможно проведение операции – симпатэктомии, либо ганглиэктомии.
К прогрессивным методам лечения синдрома Рейно относят терапию с помощью стволовых клеток, что способствует нормализации кровотока.
Прогноз на жизнь в целом благоприятный, однако, он во многом зависит от прогрессирования основной болезни. Кроме того, возможно спонтанное прекращение приступов ишемии при изменении образа жизни, после отказа от курения, при смене климата и условий труда.
Первичных мер профилактики болезни Рейно не существует, а вторичные профилактические мероприятия сводятся к максимальному устранению провоцирующих факторов.
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
Болезнь или синдром Рейно – это патология, поражающая верхние и нижние конечности. Характеризуется синдром приступообразным нарушением кровоснабжение кистей рук и стоп вследствие внезапного спазма сосудов, что проявляется резко очерченными изменениями цвета кожи пальцев. Изредка при синдроме Рейно отмечаются нарушения кровоснабжения в кончике носа или языка, в тканях подбородка или ушных раковин. Что это такое – синдром Рейно? Каковы его причины, признаки и последствия?
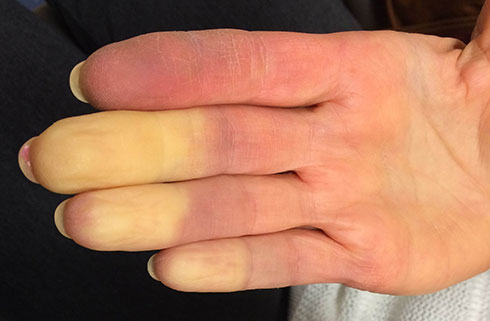
Что это такое – синдром или болезнь Рейно
Синдром назван по имени французского невропатолога Мориса Рейно, впервые описавшего его еще в 1862 году. Врач заметил, что кисти рук у работниц, которым ежедневно приходилось полоскать бельё в холодной воде, имели синюшную окраску. Женщины жаловались на частое онемение и неприятное покалывание в пальцах.
Рейно сделал вывод, что длительное охлаждение рук приводит к затяжному спазму сосудов и нарушению кровообращения. По его мнению, синдром – это особая форма невроза. Однако, подтверждения этой гипотезы до сих пор не найдено. Несмотря на то, что болезнь известна так давно, не удается пока установить причины ее возникновения.
Итак, синдром Рейно характеризуется приступообразным вазоспазмом – сужением периферических кровеносных сосудов кистей и стоп в ответ на воздействие холода, эмоциональное или физическое напряжение.
Под внешним воздействием внезапно возникает обратимый дискомфорт и изменение цвета кожи (бледность, синюшность, сильное покраснение или их комбинации) в одном или более пальцах. Иногда страдают и другие дистальные органы (в частности, нос, язык, подбородок, ушные раковины).
Формы и причины синдрома
Выделяют две формы синдрома Рейно – первичная и вторичная. Клинические проявления их абсолютно идентичны, различия имеются лишь в причинах появления.
Первичная форма или собственно болезнь Рейно
Встречается более чем в 80% случаев чаще, чем вторичная. Развивается как самостоятельное заболевание без признаков других патологий, характеризуется двусторонним проявлением и более ранним вовлечением рук, чем ног.
Встречается заболевание у 3-5% населения, причем в 90% случаев от общего количества заболевших – это женщины молодого возраста (25-35 лет).
Очень редко наблюдается синдром Рейно у детей и пожилых людей. Известно также, что определенную роль в возникновении болезни играют наследственная предрасположенность и инфекционные заболевания.
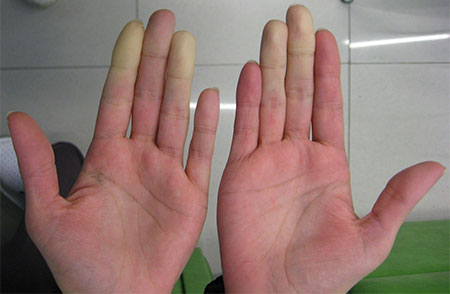
Вторичная форма
Вторичная форма синдрома Рейно возникает на фоне различных заболеваний:
- Ревматологические болезни.
Для женщин, чаще других, это системная красная волчанка, системная склеродермия, ревматоидный артрит.
Для мужчин – подагра, болезнь Бехтерева, реактивный и псориатический артриты. - Гематологические заболевания (болезнь холодовых агглютининов, истинная полицитемия, синдром повышенной вязкости крови).
- Патологии с компрессионным нейрососудистым синдромом (шейное ребро, синдром передней лестничной мышцы или малой грудной мышцы, синдром карпального канала, компрессионный синдром верхней апертуры грудной клетки).
- Некоторые болезни позвоночника (остеохондроз, деформирующий спондилёз, сколиоз, кифоз).
- Неврологические заболевания (сирингомиелия, радикулит, рассеянный склероз, полиомиелит).
Синдром, в отличие от болезни Рейно, имеет чаще односторонний характер.
Почему возникает синдром Рейно
Среди факторов, способствующих дебюту синдрома Рейно, можно назвать:
- постоянные переохлаждения конечностей;
- профессиональные факторы (воздействие вибрации – вибрационная болезнь, интенсивная и продолжительная физическая нагрузка на кисти и пальцы, хроническое отравление химическими веществами в условиях вредного производства);
- травмы пальцев, обморожение;
- тяжелые стрессовые ситуации;
- нарушения работы эндокринной системы (дисфункция надпочечников, щитовидной или половых желез);
- приём некоторых лекарственных или наркотических препаратов, в том числе никотина.
Течение заболевания медленно прогрессирующее, однако независимо от стадии синдрома Рейно возможны случаи обратного развития процесса – при наступлении климактерического периода, беременности, после родов, а также в связи с изменением климатических условий.
Симптомы и признаки
Симптоматика синдрома Рейно обусловлена пароксизмальным вазоспазмом и развивающимися вследствие этого повреждениями тканей. Клиническая картина заболевания соответствует стадии его развития. Чем дольше развивается патология, тем более выражены симптомы.
Ангиоспастическая стадия.
Типичными являются кратковременные спазмы сосудов концевых фаланг 2-4 пальцев стоп и кистей. Приступы ишемии вначале возникают редко и длятся недолго. Провоцирующими факторами могут являться: воздействие холодных температур, стрессовая ситуация, курение.
Кончики пальцев белеют, становятся холодными на ощупь, кожа теряет чувствительность. Затем неожиданно парестезия сменяется жжением, ломящей болью, чувством распирания.
После прекращения внешнего воздействия приступ завершается резкой гиперемией кожи и ощущением жара. Согревание стоп и кистей ускоряет восстановление ощущений и нормального цвета кожи.
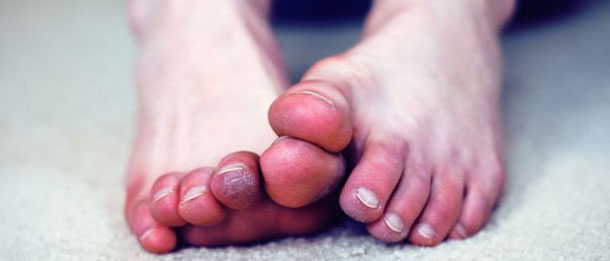
Ангиопаралитическая стадия.
Характеризуется частыми приступами, возникающими без видимой причины и длящимися от нескольких минут до нескольких часов. Изменения цвета затрагивают 3 средних пальца, в редких случаях – большие пальцы. Они становятся бледного или синюшного цвета (цианоз).
По мере развития приступа пальцы могут приобретать двухцветный (цианоз, эритема) или трехцветный окрас (бледность, сопровождаемая цианозом, а после согревания эритемой из-за реактивной гиперемии) с чёткими границами изменения цвета. К концу приступа сохраняется ярко выраженное покраснение кистей и стоп с отечностью и пастозностью пальцев.
Трофопаралитическая стадия.
Приступообразные проявления синдрома Рейно возникают все чаще, в промежутках между ними стопы и кисти остаются синюшными, холодными, влажными.
Длительное и тяжелое течение болезни приводит к тяжелым последствиям. Результатом нарушения кровоснабжения и постоянной ишемии тканей могут стать трофические изменения в виде плохо заживающих трофических язв, участков некрозов мягких тканей, разрушению ногтевых пластин, деформации фаланг пальцев, развитию гангрены.
При первичном синдроме Рейно сосудистый спазм может длиться от минут до часов, но редко бывает настолько тяжелым, чтобы вызвать некроз.
Вторичная форма или болезнь Рейно, развивающаяся на фоне заболеваний соединительной ткани, может прогрессировать до болевой гангрены и даже самоампутации кончиков пальцев.
Синдром Рейно – к какому врачу обратиться
Установление в каждом конкретном случае диагноза болезни или синдрома Рейно имеет принципиальное значение, так как стойкие положительные результаты обычно комплексной и длительной терапии при вторичном синдроме Рейно возможны лишь при устранении или воздействии на его первопричину.

При появлении симптомом заболевания пациенту необходимо посетить терапевта для общего осмотра и сбора анамнеза. Врач общей квалификации направит на консультацию к узким специалистам, занимающихся диагностикой и лечением болезни Рейно:
- ревматолог;
- сосудистый хирург;
- невролог.
Диагностика патологии
Главная задача – дифференцировать болезнь и синдром Рейно. При этом внимание обращают на сосудистый спазм, возникновение которого происходит во время действия холода или стресса, симметричность проявления симптомов болезни и повторения спазмов, которые присутствуют на протяжении нескольких лет.
Для окончательной постановки диагноза необходимо наблюдение за больными с подозрением на болезнь Рейно не менее 2 лет, так как в эти сроки обычно выявляются заболевания, сопровождаемые синдромом Рейно.
- Первоначальная диагностика болезни Рейно – холодовая проба П.П.Алексеева, позволяющая определить время восстановления температуры в конечности после ее охлаждения.
Пациенту в комнате при 20-21 °С измеряют кожную температуру на кончиках пальцев кисти или стопы. После этого кисть (стопу) на 5 минут опускают в охлажденную до 5 °С воду. После охлаждения на тех же точках вновь регистрируют неоднократно кожную температуру вплоть до восстановления ее первоначального значения.
У здоровых людей ренагрев конечности происходит через 10-12 минут, а при болезни Рейно за этот период времени температура в конечности восстанавливается лишь наполовину. Для полного же ренагрева требуются десятки минут.
- При синдроме Рейно выявить стенозирование пальцевых артерий, отсутствие капиллярных сетей и коллатералей позволяет ангиография периферического сосудистого русла.
- Интенсивность и объем кровотока в артериях конечностей исследуют с помощью реовазографии.
- Для определения тонуса сосудов используют плетизмографию.
- Проводят капилляроскопию – визуальное исследование дистального ряда капилляров ногтевого ложа, позволяющую обнаружить морфологические изменения микрососудистого рисунка, свидетельствующие о нарушения кровоснабжения.
- Лазерная доплеровская флоуметрия, применяемая для оценки периферической микроциркуляции, позволяет выявить дефекты метаболической и миогенной регуляции кровообращения, снижение вено-артериальных реакций и симпатической активности.
Лабораторные методы исследования крови при болезни Рейно показывают существенное повышение вязкости крови, рост титра холодовых и противососудистых антител на поздних стадиях, а также используются для выявления или исключения сопутствующих заболеваний.
Как лечить и предотвратить синдром Рейно
Меры профилактики и помощи в домашних условиях
В первую очередь можно самостоятельно можно уменьшить частоту приступов и выраженность клинических проявлений патологии. Для этого необходимо максимально устранить влияние факторов риска:
- Следить за поддержанием нормальной температуры конечностей, не допускать переохлаждений.
- Полноценно и регулярно питаться.
- Отказаться от пагубных привычек (алкоголь, курение).
- Переехать для жительства в местность с теплым и мягким климатом.
- Отдыхать, соблюдать оптимальный режим бодрствования и сна.
- Избегать чрезмерных эмоциональных нагрузок, стрессов, вибраций.
- Ежедневно делать гимнастику и самомассаж рук и ног.
Очень важно отказаться от курения, так как никотин, содержащийся в табаке, способствует сужению сосудов и нарушению кровообращения.
Лечение этого заболевания комбинированное. Оно включает медикаментозную терапию, психотерапию, различные виды физиолечения, иглорефлексотерапию.
Консервативное лечение синдрома Рейно
Консервативное лечение при синдроме Рейно идентично таковому при болезни Рейно, однако главное внимание у этих больных необходимо уделить воздействию на причинный фактор – основное заболевание, провоцирующее спазм сосудов конечностей.
Из лекарств обычно используют:
- сосудорасширяющие (Фентоламин) и гипотензивные лекарственные препараты;
- седативные средства – Диазепам, Реланиум, Сибазон;
- блокаторы кальциевых каналов – Циннаризин, Коринфар, Изоптин, Верапамил;
- препараты, улучшающие реологические свойства (вязкость, текучесть) крови – Пентоксифиллин, Вазонит, Трентал, в некоторых случаях показан плазмаферез;
- для устранения болевого синдрома – новокаиновые блокады, анальгетики, нейролептики;
- витамины В, А, Е, С, РР, способствующих улучшению состояния сосудов и трофики тканей;
- иммуномодуляторы.
Хороший эффект дают физиотерапевтические процедуры – амплипульстерапия, магнитотерапия, ультразвук на кисти рук и стопы, бальнеолечение, а также чрескожная стимуляция нервов.
Хирургическое лечение
Хирургическим методом лечения является симпатэктомия. Суть лечения заключается в «выключении» нервных волокон, по которым идут патологические импульсы, заставляющие кровеносные сосуды спазмироваться. Существуют несколько видов симпатэктомии. Наименее травматичной является эндоскопическая симпатэктомия.
Результаты симпатэктомий при болезни, и особенно при синдроме Рейно, труднопредсказуемы. Возможны рецидивы болезни через 1-2 года. Тем не менее у большинства прооперированных больных наблюдается отчетливый положительный эффект.
Как крайняя и вынужденная мера может быть применена ампутация пораженных фаланг пальцев.
Прогноз для жизни
Комбинация консервативных и хирургических методов лечения эффективны 79—83 % больных. Стабильность результатов обеспечивается благодаря соблюдению мер профилактики, а также длительностью диспансерного наблюдения и лечения пациентов с болезнью и синдромом Рейно.
Источник
