Частичное плотное прикрепление плаценты код по мкб
Утратил силу — Архив
Также:
H-O-005
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Задержка плаценты без кровотечения (O73.0)
Общая информация
Краткое описание
Задержка плаценты и плодных оболочек в полости матки без кровотечения – осложнение III периода родов, которое не сопровождается кровотечением, но требует проведения неотложного лечения. Частота данных осложнений составляет около 10%.
Код протокола: H-O-005 “Задержка плаценты и плодных оболочек без кровотечения”
Для стационаров акушерско-гинекологического профиля
Код (коды) по МКБ-10:
O73 Задержка плаценты и плодных оболочек без кровотечения
O73.0 Задержка плаценты без кровотечения
O73.1 Задержка частей плаценты или плодных оболочек без кровотечения
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
1. Дефект плацентарной ткани или ее дополнительной дольки.
2. Задержка в полости матки плодных оболочек.
3. Плотное прикрепление последа – отсутствие признаков отделения последа и кровотечения в течение 30 минут после рождения плода.
4. Истинное приращение последа – прорастание тканей последа в мышечный слой матки, может быть диагностирован только при проведении попытки ручного отделения и выделения последа.
Факторы и группы риска
1. Дефект последа в родах.
2. Истинное приращение последа.
3. Плотное прикрепление последа.
4. Предшествующее кесарево сечение или другие хирургические вмешательства на матке.
5. Многорожавшие.
6. Аномалии развития плаценты.
7. Чрезмерные тракции за пуповину в III периоде родов, особенно при ее прикреплении в дне матки.
8. Гипертермия в родах.
9. Длительный безводный промежуток (более 24 часов).
Диагностика
Диагностические критерии
Физикальное обследование:
1. При осмотре родившегося последа отмечается дефект плацентарной ткани или оболочек.
2. Отсутствие признаков отделения последа в течение 30 минут после рождения плода.
3. Отсутствие признаков наружного или внутреннего кровотечения.
Лабораторные исследования: не специфичны.
Инструментальные исследования: не специфичны.
Показания для госпитализации, специалистов: по показаниям.
Дифференциальный диагноз: нет.
Перечень основных диагностических мероприятий:
1. Группа крови и Rh-фактор родильницы.
2. Общий анализ крови (гемоглобин, гематокрит, концентрация тромбоцитов).
3. Серологическое обследование на сифилис.
4. При необходимости проведения хирургического лечения (ручное отделение и выделение последа или его частей, выскабливание стенок полости матки, лапаротомия) и увеличении риска кровотечения дополнительно проводятся следующие исследования: переопределение группы крови и Rh-фактора, концентрации гемоглобина, гематокрита, тромбоцитов, коагулограмма (протромбиновое, тромбиновое время, протромбиновый индекс, концентрация фибриногена, продукты деградации фибриногена), время свертывания крови, ультразвуковое исследование органов брюшной полости, частота сердечных сокращений, уровень артериального давления; оценка диуреза через постоянный катетер Фолея.
Перечень дополнительных диагностических мероприятий:
1. Исследование на ВИЧ.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Тактика лечения
Задержка последа или его частей является частой причиной развития послеродового кровотечения. Данный диагноз выставляется, если отсутствует самостоятельная экспульсия последа из полости матки через 30 минут с момента рождения плода.
Цели лечения
Активная тактика ведения III периода родов (включает раннее пережатие и пересечение пуповины, контрольные тракции за пуповину, профилактическое введение окситоцина), тщательный осмотр отделившегося последа.
При обнаружении дефекта плацентарной ткани и/или оболочек, отсутствии признаков отделения последа в течение 30 минут после рождения плода своевременно решить дальнейшую тактику ведения родов.
Профилактика возможного послеродового кровотечения.
Немедикаментозное лечение: нет.
При задержке последа или его частей в полости матки на фоне отсутствия кровотечения лечение направлено на стимуляцию сократительной способности матки при опорожненном мочевом пузыре. При дефекте плацентарной ткани допускается проведение хирургического кюретажа полости матки на фоне адекватного обезболивания и инфузии физиологического раствора.
В случае отсутствия утеротонической профилактики послеродового кровотечения у рожениц с явлениями задержки последа, необходимо в/в ввести 5 ЕД окситоцина. В данном случае введение эргометрина противопоказано, так как препарат вызывает спазмы нижнего сегмента матки, а следовательно затруднения самостоятельной экспульсии последа из полости матки. Контрольные тракции пуповины производятся если признаки отделения последа отсутствуют в течение 30 минут на фоне введения окситоцина.
При неэффективности контрольных тракций за пуповину необходимо провести ручное отделение и выделение задержавшегося последа или его частей при адекватном обезболивании и контакте с веной. Перед проведением данного хирургического вмешательства необходимо определение концентрации гемоглобина, группы крови и Rh-принадлежности. После выделения последа проводится тщательный осмотр его плодовой и материнской поверхности.
При невозможности отделения последа во время ручного обследования полости матки, должно быть заподозрено истинное приращение последа. В данном случае показано оперативное лечение в объеме лапаротомии, гистерэктомии.
1. Активное ведение III периода родов:
– 10 Ед окситоцина вм в течение первой минуты после рождении ребенка;
– раннее пережатие и пересечение пуповины через одну минуту после рождения;
– контролируемые тракции пуповины.
2. При выявлении дефекта плацентарной ткани или плодовых оболочек показано ручное отделение и выделение задержавшихся частей последа при следующих условиях:
– адекватное анестезиологическое пособие;
– внутривенная инфузия физиологического раствора;
– лабораторное исследование концентрации гемоглобина, гематокрита, тромбоцитов, свертываемости крови, группы крови и Rh-фактора.
3. При отсутствии самостоятельного выделения последа в течение 30 минут после рождения плода и безэффективности контрольных тракций за пуповину, показано ручное отделение и выделение задержавшихся частей последа с целью дифференциальной диагностики плотного прикрепления последа и истинного приращения.
4. При обнаружении признаков истинного приращения последа показано хирургическое лечение в объеме лапаротомии, гистерэктомия.
Профилактические мероприятия:
1. Рутинная профилактика ПРК окситоцином 10 ЕД в/м сразу после родов.
2. Опорожнение мочевого пузыря.
3. Активное ведение последового периода (раннее пережатие и пересечение пуповины, контролируемые тракции пуповины, тщательный осмотр отделившегося последа и родовых путей).
Перечень основных медикаментов:
1. *Однокомпонентные и комбинированные растворы для инфузий и инъекций
2. *Окситоцин раствор для инъекций 5 ЕД/мл в ампуле
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения:
– отсутствие кровотечения;
– восстановление тонуса матки;
– лабораторные данные в норме.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Госпитализация
Показания для госпитализации: данное осложнение диагностируется и лечится сразу после родов.
Необходимое обследование перед госпитализацией:
– концентрация гемоглобина в периферической крови;
– группа крови, Rh-фактор;
– серологическое обследование на сифилис.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1. Scottish Obstetric Guidelines and Audit Project: The Managment of Postpartum
Haemorrhage.- 2000.-p.29
2. Department of Health, NSW: Framework for Prevention, Early Recognition and Managment of Postpartum Haemorrhage.- Policy Directive.- 2005.- www.health.nsw.gov.au
3. SOGC Clinical Practice Guidelines: Prevention and Managment of Postpartum Haemorhage.- #88, 2000, p.11
4. Institute for Clinical Systems Improvement. Health Care Guideline. Rutine Prenatal Care, 2005, p.80
5. National Collaborating Center for Women’s and Children’s Health. Antenatal Care: Rutine Care for the Healthy Pregnant Women. Clinical Guideline, 2003, p.286
- 1. Scottish Obstetric Guidelines and Audit Project: The Managment of Postpartum
Информация
Раева Р.М. к.м.н., с.н.с. Республиканского Научно-исследовательского Центра охраны здоровья матери и ребенка (РНИЦОЗМиР).
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
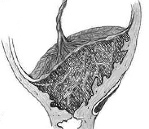
НАРУШЕНИЕ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ И ВЫДЕЛЕНИЯ ПОСЛЕДА
Плотное прикрепление — прикрепление плаценты в базальном слое слизистой оболочки матки. Приращение плаценты — врастание плаценты в мышечный слой матки.
Нарушение отделения плаценты возможно в следующих случаях:
· патологическое прикрепление плаценты;
· гипотония матки;
· аномалии, особенности строения и прикрепления плаценты к стенке матки.
К патологическому прикреплению плаценты относят:
· плотное прикрепление плаценты (placenta adhaerens);
· приращение плаценты к мышечному слою (placenta accreta);
· врастание плаценты в мышечный слой (placenta increta);
· прорастание плаценты (placenta percreta).
Патологическое прикрепление плаценты может наблюдаться на всём протяжении (полное) или в одном месте (неполное).
СИНОНИМЫ
В зарубежной литературе термин «placenta adhaerens» не используют. Термин «placenta accreta» объединяет в себе «placenta increta et percreta».
КОД ПО МКБ-10
О72 Послеродовое кровотечение.
О72.0 Кровотечение в третьем периоде родов. Кровотечение, связанное с задержкой, приращением или ущемлением плаценты.
О73.0 Задержка плаценты без кровотечения (приращение плаценты без кровотечения).
ЭПИДЕМИОЛОГИЯ
Частота кровотечений в последовом и раннем послеродовом периоде составляет 5–8%.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В норме плацента формируется в функциональном слое слизистой оболочки, который трансформируется в децидуальный. Отделение плаценты от стенки матки в третьем периоде родов происходит на уровне губчатого слоя децидуальной оболочки.
При воспалительных заболеваниях или дистрофических изменениях эндометрия губчатый слой подвергается рубцовому перерождению, вследствие чего самостоятельное отделение ткани вместе с плацентой в третьем периоде родов невозможно. Указанное состояние называют плотным прикреплением. При атрофии функционального и базального слоя слизистой оболочки (слой Нитабух — зона эмбриональной дегенерации) один или несколько котиледонов формирующейся плаценты доходят до мышечного слоя или прорастают в него (истинное врастание).
К патологическому прикреплению плаценты приводят либо изменения слизистой матки, либо особенности хориона. К изменениям слизистой матки, способствующим нарушению формирования трофобласта, приводят следующие заболевания:
· неспецифические и специфические воспалительные поражения эндометрия (хламидиоз, гонорея, туберкулёз и т.д.);
· чрезмерное выскабливание во время удаления плодного яйца или диагностических манипуляций;
· послеоперационные рубцы на матке (КС и миомэктомия).
Нарушению прикрепления или врастания трофобласта способствует также повышение протеолитической активности ворсин хориона.
Одна из причин нарушения отделения плаценты и выделения последа — гипотония матки. При гипотонии матки последовые схватки слабые или отсутствуют длительное время после рождения плода. Происходит нарушение отделения плаценты от стенки матки и выделения последа, затяжное течение последового периода.
Аномалии, особенности строения и прикрепления плаценты к стенке матки часто способствуют нарушению отделения и выделения последа. Для отделения плаценты имеет значение площадь соприкосновения с поверхностью матки. При большой площади прикрепления, относительно тонкой или кожистой плаценте (placenta membranacea), незначительная толщина последа препятствует физиологическому отделению от стенок матки. Плаценты, имеющие форму лопастей, состоящие из двух долей, имеющие добавочные дольки, отделяются от стенок матки с затруднениями, особенно при гипотонии матки.
Нарушение отделения плаценты и выделения последа может быть обусловлено местом прикрепления плаценты: в нижнем маточном сегменте (при низком расположении и предлежании), в углу или на боковых стенках матки, на перегородке, над миоматозным узлом. В указанных местах мускулатура неполноценна и не может развить силы сокращений, необходимой для отделения плаценты.
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ)
Клиническая картина нарушения отделения плаценты и выделения последа зависит от наличия участков отделившейся плаценты. Если плацента не отделяется на всём протяжении (полное патологическое прикрепление), клинически определяют отсутствие признаков отделения плаценты и отсутствие кровотечения.
Чаще наблюдают частичное отделение плаценты (неполное прикрепление), когда тот или иной участок отделяется от стенки, а остальная часть остаётся прикреплённой к матке. В указанной ситуации сокращение мышц на уровне отделившейся плаценты недостаточно для того, чтобы пережать сосуды и остановить кровотечение из плацентарной площадки. Основные симптомы при частичном отделении плаценты — отсутствие признаков отделения плаценты и кровотечение.
Кровотечение из плацентарной площадки возникает через несколько минут после рождения ребёнка. Кровь жидкая, с примесью сгустков различной величины, вытекает толчками, неравномерно. Задержка крови в матке и во влагалище нередко создаёт ложное представление об отсутствии кровотечения, вследствие чего мероприятия, направленные на диагностику кровотечения, могут запаздывать. Иногда кровь скапливается в полости матки и во влагалище, а затем выделяется сгустками после наружного определения признаков отделения плаценты. При наружном исследовании признаки отделения последа отсутствуют. Дно матки находится на уровне пупка или выше, отклонено вправо. Общее состояние роженицы зависит от степени кровопотери и быстро меняется. При отсутствии своевременной помощи возникает геморрагический шок.
Клиническая картина нарушения выделения последа такая же, как при нарушении отделения плаценты от стенки матки (кровотечение).
ДИАГНОСТИКА
Точно определить вариант патологического прикрепления плаценты можно при целенаправленном УЗИ и ручном отделении плаценты. При УЗИ для врастания плаценты характерно следующее:
· расстояние между серозной оболочкой матки и ретроплацентарными сосудами менее 1 см;
· наличие большого количества интраплацентарных гиперэхогенных включений или кист;
Наиболее достоверные данные можно получить при использовании трёхмерного ДЦК.
При ручном отделении плаценты при плотном её прикреплении (placenta adhaerens), как правило, можно рукой удалить все доли плаценты. При истинном врастании ворсин хориона невозможно отделить плаценту от стенки без нарушения её целостности.
Нередко истинное врастание плаценты устанавливают только при гистологическом исследовании матки, удалённой в связи с предполагаемой гипотонией и массивным кровотечением в послеродовом периоде.
СКРИНИНГ
УЗИ пациенток с отягощённым акушерским анамнезом.
ПРОФИЛАКТИКА
Профилактика патологического прикрепления плаценты состоит в снижении частоты абортов, воспалительных заболеваний, приводящих к дистрофическим изменениям слизистой матки.
Источник
Приращение плаценты — это аномалия врастания хориальных ворсин с инвазией трофобласта в базальную отпадающую оболочку, миометрий, периметрий, окружающие органы. Проявляется отсутствием признаков отделения плаценты, профузным маточным кровотечением в последовом периоде, симптомами вовлечения смежных органов (тазовыми болями, примесью крови в кале и моче, запорами и др.). Для диагностики применяют УЗИ тазовых органов, ЦДК, МРТ-пельвиометрию, определение уровня АФП. Лечение предполагает проведение ручного отделения плаценты, надвлагалищной ампутации матки, гистерэктомии, метропластики, донного варианта кесарева сечения.
Общие сведения
Приращение плаценты было впервые описано в 1836 году английским гинекологом Джеймсом Симпсоном, морфологическую основу расстройства в 1889 году определил немецкий патолог Фредерик Харт. За последние 50 лет отмечается более чем десятикратное увеличение частоты патологии – с 1: 30 000 беременных в 1950-60-х годах до 1:2 500 в 2007 году, что напрямую связано со стремительным ростом числа кесаревых сечений. Зачастую патологическая глубокая инвазия хориона сочетается с предлежанием плаценты. По данным исследований, после первого оперативного родоразрешения риск приращения плацентарной ткани при ее предлежании повышается на 10%, а после 4-5-го — на 60% и более.
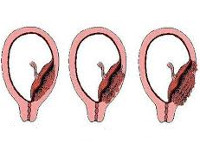
Приращение плаценты
Причины
Патологическому врастанию ворсин хориона в маточные оболочки способствуют как локальные дистрофические изменения эндометрия, так и нарушения бластогенеза. Риск развития расстройства повышается по мере увеличения возраста женщины и количества выношенных ею беременностей. По мнению большинства специалистов в сфере акушерства, основными причинами приращения тканей плаценты являются:
- Рубцовые изменения маточной стенки. Предпосылками к возникновению локальной дистрофии эндометрия становятся рубцы после перенесенных оперативных вмешательств, инвазивных манипуляций — кесарева сечения, миомэктомии, аборта, диагностического выскабливания. Дистрофические изменения провоцируются нарушениями процессов кровообращения и рубцовым перерождением эпителия.
- Заболевания матки. Нормальная архитектоника эпителиальной оболочки может нарушаться при неспецифическом и специфическом эндометрите, вызванном возбудителями хламидиоза, гонореи, туберкулеза, других инфекционных заболеваний половых органов. Приращение часто наблюдается при синдроме Ашермана, деформации маточной полости одной крупной или множественными подслизистыми миомами.
- Высокая протеолитическая активность хориона. В части случаев аномалии бластогенеза проявляются не нарушениями гаметогенеза и формированием пороков развития плода, а повышенной инвазивной способностью хориона. Более глубокая имплантация наблюдается при нарушении ферментативного равновесия в системе гиалуронидаза – гиалуроновая кислота между бластоцистой и децидуальной оболочкой.
Дополнительными факторами риска, способствующими аномальному врастанию хориальных ворсин, являются низкое расположение или предлежание плаценты, многоплодие, переношенная беременность, аномалии развития (двурогая матка, наличие внутриматочной перегородки). Патологию чаще выявляют у пациенток, страдающих хроническим гломерулонефритом, тяжелыми формами гестозов, при которых отмечаются микроциркуляторные нарушения в различных органах, в том числе в эндометрии и миометрии.
Патогенез
Механизм приращения плаценты основан на несоответствии проникающей способности трофобласта толщине и строению децидуальной оболочки. Недостаточная толщина эндометрия может быть обусловлена физиологической гипотрофией (функциональный слой слизистой обычно более тонкий в нижнем маточном сегменте) и патологическими процессами. Ситуация усугубляется при повышении протеолитической активности ферментов, способствующих внедрению бластоцисты в стенку матки. При наличии посттравматических, воспалительных, дистрофических изменений наблюдается рубцовое перерождение губчатого слоя отпадающей оболочки плаценты, по которому происходит ее отторжение в третьем периоде родов. При врастании в уплотненную ткань плацентарных ворсин становится невозможным их самопроизвольное отделение от стенки матки.
Значительное истончение эпителия сопровождается частичным или полным отсутствием губчатого слоя. В результате хориальные ворсины отделены от миометрия скоплениями фибриноида, а в более тяжелых случаях непосредственно контактируют с мышечными волокнами и даже прорастают в них на различную глубину. Плацентарные септы частично формируются из миоцитов, происходит обильная васкуляризация миометрия, подлежащего под плацентарной площадкой. После родов кавернозно измененная мышечная ткань не может сокращаться под влиянием окситоцина, что приводит к развитию массивного маточного кровотечения.
Классификация
Критериями для систематизации основных вариантов приращения плаценты служат площадь аномального прикрепления плацентарной ткани, глубина ее врастания в матку. Такой подход обеспечивает более точное прогнозирование осложнений и выбор оптимальной врачебной тактики. Приращение бывает полным с вовлечением в процесс всей плаценты и частичным с наличием участков нормальной и патологической плацентации. В зависимости от глубины проникновения в оболочки матки выделяют следующие виды расстройства:
- Ложное приращение (placenta adhaerens). Имеет более благоприятный прогноз в плане сохранения матки. Встречается значительно чаще, чем истинное. Возникает при рубцовом перерождении губчатого слоя. Хориальные ворсины плотно врастают в децидуальную оболочку и достигают базальной мембраны, однако не проникают до миометрия. Плацента самостоятельно не отделяется, использование специальных приемов ручного разделения плацентарной ткани и матки позволяет обойтись без полостной операции.
- Истинное приращение. Развивается на фоне атрофии губчатого слоя, проявляется проникновением ворсин хориона до мышечных волокон (приращенная плацента), в миометрий (вросшая плацента) и за пределы матки (проросшая плацента). Ручное отделение плаценты невозможно. Зачастую единственным методом, позволяющим сохранить жизнь родильницы, становится хирургическое удаление матки. Частота приращенной плаценты составляет около 78% всех случаев истинного приращения, вросшей — 15%, проросшей — 7%.
Симптомы приращения плаценты
Клинические признаки расстройства во время беременности отсутствуют. Патология проявляется в родах отсутствием внешних признаков отделения детского места в течение получаса после изгнания ребенка: маточное дно не поднимается выше пупка, не наблюдается выпячивание плаценты над симфизом, оставшийся конец пуповины не удлиняется, втягивается после натуживания женщины и укорачивается при надавливании на живот. При полном ложном и истинном приращении послеродовое кровотечение не возникает, при частичном приращении и попытке отделить приросший послед вручную начинается профузное маточное кровотечение. О прорастании плаценты в брюшину и другие органы свидетельствуют тазовые боли различной интенсивности, затруднения дефекации, примесь крови в моче или кале.
Осложнения
При нарушении бластогенеза приращение плаценты может сочетаться с пороками развития плода, хотя и не служит их непосредственной причиной. В дородовом периоде у женщин с нарушением плацентации чаще возникает фетоплацентарная недостаточность, гипоксия плода с задержкой его развития, преждевременное старение плаценты. В родах приращение плацентарной ткани осложняется маточным кровотечением, которое без оказания экстренной помощи способно привести к значительной кровопотере, возникновению геморрагического шока, смерти женщины. В редких случаях у родильниц развивается воздушная эмболия, респираторный дистресс-синдром, ДВС-синдром.
Диагностика
Для своевременного выявления патологии скрининговое обследование проводится всем беременным из группы риска — многократно рожавшим, женщинам с аномалиями матки, низко расположенной или предлежащей плацентой, пациенткам, ранее перенесшим кесарево сечение, миомэктомию, повторные аборты. Наиболее информативными являются методы ультразвуковой диагностики приращения плаценты:
- Эхография. Признаками возможного аномального крепления плацентарной ткани по данным УЗИ матки и плода считаются уменьшение расстояния между ретроплацентарными сосудами и периметрием до 10 мм и менее, наличие в толще плаценты кист, гиперэхогенных включений. Вероятность приращения повышается при обнаружении гипо- и анэхогенных участков с кровотоком лакунарного типа в мышечной стенке матки.
- Цветовое допплеровское картирование (ЦДК). Метод считается золотым стандартом в пренатальной диагностике приращения. В ходе исследования точно определяется локализация аномальных сосудистых зон. Патогномоничным признаком расстройства является расширение субплацентарного венозного комплекса. ЦДК также обеспечивает точную оценку глубины проникновения хориальных ворсин в миометрий.
В последние годы с диагностической целью акушеры-гинекологи все чаще назначают МРТ-пельвиометрию, позволяющую в сомнительных случаях достоверно визуализировать неровности маточной стенки, патологическую неоднородность структуры миометрия и плацентарной ткани. Косвенным лабораторным признаком расстройства служит повышение уровня альфа-фетопротеина.
При выявлении патологии в родах важно быстро выполнить дифференциальную диагностику между ложным и истинным приращением при помощи ручного отделения последа. При плотном прикреплении плацентарную ткань удается отделить полностью и, таким образом, купировать профузное кровотечение. Об истинном приращении свидетельствует невозможность отделения плаценты единым массивом, разрывы тканей, отсутствие отдельных долек, оставшихся в матке. Заболевание дифференцируют с другими расстройствами, сопровождающимися массивными маточными кровотечениями: маточной гипотонией, ДВС-синдромом, коагулопатиями, беременностью с нормально прикрепленной плацентой в трубном углу удвоенной или двурогой матки и др. По показаниям пациентку консультирует уролог, проктолог, хирург, анестезиолог-реаниматолог.
Лечение приращения плаценты
Выявление патологии служит показанием для проведения хирургического вмешательства. При антенатальной диагностике приращения естественные роды противопоказаны, операция выполняется в плановом порядке на 37-39 неделях гестационного срока одновременно с кесаревым сечением, при обнаружении в родах — экстренно по жизненным показаниям. Рекомендованный объем вмешательства определяется типом приращения плаценты:
- Ручное отделение с выделением последа. Акушерское пособие для извлечения неотделившейся плаценты с плодными оболочками проводят под внутривенной анестезией при ложном приращении. В ходе вмешательства акушер отделяет и удаляет плотно прикрепленную плацентарную ткань вручную.
- Удаление матки. При проникновении ворсин хориона к миометрию или их врастании в гладкомышечные волокна традиционно осуществляется надвлагалищная ампутация или гистерэктомия. Несмотря на травматичность, до недавнего времени такие операции были единственным способом остановить кровотечение.
- Органосохраняющие вмешательства. Антенатальная диагностика с последующим проведением донного кесарева сечения или метропластики позволяет сохранить матку даже при истинном приращении. Подобные операции в России пока производят редко, однако накоплен положительный опыт их выполнения за рубежом.
При прорастании маточной стенки рекомендованы комбинированные урогинекологические и проктогинекологические вмешательства, направленные на полное удаление плацентарной ткани. Часто щадящие хирургические методы дополняют эндоваскулярными для профилактики или остановки маточного кровотечения (эмболизацией маточных артерий, временной баллонной окклюзией). При экстренной операции родильнице показано восстановление объема циркулирующей крови с проведением инфузионной терапии (переливания цельной крови, ее компонентов, коллоидных и кристаллоидных растворов). Симптоматическое лечение включает назначение утеротоников (при сохранении матки), гемостатиков, препаратов для поддержания давления и сердечной деятельности.
Прогноз и профилактика
Благоприятный исход приращения плаценты возможен только при своевременной диагностике и выборе оптимального способа лечения. Для улучшения прогноза используют антенатальный скрининг и плановое хирургическое родоразрешение с выполнением операции рекомендованного объема. Первичная профилактика предполагает отказ от необоснованных диагностических и лечебных внутриматочных вмешательств, планирование беременности, лечение воспалительных заболеваний матки, проведение кесарева сечения строго при наличии акушерских или экстрагенитальных показаний.
Источник
