Дифференциальная диагностика синдрома отечной мошонки
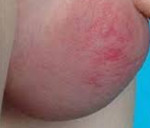

Синдром отечной мошонки – группа ургентных состояний, сопровождающихся накоплением выпота в тканях мошонки. Симптомы включают увеличение мошонки, боль с иррадиацией в пах, гиперемию кожи, температурную реакцию. Золотой стандарт диагностики – ультразвуковое исследование, которое может быть дополнено допплерографией и диафаноскопией, при неясном диагнозе или выраженном болевом синдроме выполняют МРТ мошонки. Лечение коррелирует с причиной заболевания органов мошонки и может быть консервативным (антибиоткотерапия) или хирургическим (органосохраняющие операции, орхиэктомия).
Общие сведения
Синдром отечной, или острой, мошонки объединяет неотложные состояния в урологии (перекрут придатка яичка, травму, орхоэпидидимит (орхит), абсцесс, гангрену Фурнье и др.), сопровождающиеся болевой и отечной реакцией. Синдром может развиться в любом возрасте, но у детей регистрируется чаще, так как с перекрутом яичка сталкиваются преимущественно мальчики на первом году жизни. На долю заворота яичка приходится 16-20% всех случаев острой мошонки в детском возрасте, на перекрут гидатиды — 95%. У мужчин синдром наиболее часто сопутствует острому орхоэпидидимиту. Статистика осложнений вариативна. Исход заболевания во многом зависит от быстроты обращения.
Синдром отечной мошонки
Причины
Синдром острой мошонки рассматривается как неотложное состояние, требующее немедленной госпитализации. К предрасполагающим факторам относят анатомо-физиологические особенности (отсутствие стойкой фиксации яичек у детей), урологические оперативные вмешательства и медицинские манипуляции. Основные причины, приводящие к скротальному отеку, включают:
- Ишемию. Острое нарушение кровообращения, характерное для перекрута нервно-сосудистого пучка яичка, его придатка и гидатиды («привеска») за несколько часов может привести к некротизации. Патология чаще развивается на фоне предрасполагающих анатомических особенностей у маленьких детей и при прямом ударе в область мошонки. Иногда состояние разрешается самостоятельно, но большинству пациентов требуется помощь хирурга.
- Инфекции. Орхит и орхоэпидидимит носят инфекционный характер и могут быть вызваны специфической (гонококки Нейссера, трихомонады, хламидии) и неспецифической микрофлорой (кишечная палочка, клебсиелла, стафилококки, стрептококки), а также вирусами. Основные предрасполагающие факторы – иммуносупрессия любого генеза, ИППП или персистирующие хронические заболевания урогенитального тракта. При генерализованном распространении патогенов внутрь фасций может развиться гангрена Фурнье.
- Травмы. Травмирование промежности с повреждением яичек, придатков, семенных канатиков приводит к увеличению мошонки за счет отека и формирования гематомы. Часто имеет место сочетанное повреждение с вовлечением полового члена, уретры, мочевого пузыря, костей таза, что встречается при дорожно-транспортных происшествиях и в результате прямого удара в область промежности. Гематоцеле – скопление крови во влагалищной оболочке яичка – также изменяет нормальную конфигурацию мошонки.
- Другие заболевания. К таковым относят лейкемическую инфильтрацию яичек, геморрагический васкулит Шенлейн-Геноха, варикоцеле, тестикулярные опухоли, остро возникшие сперматоцеле и гидроцеле, аллергический и идиопатический отек мошонки – безболевое самоограничивающееся состояние, характеризующееся гиперемией и пастозностью кожи, отеком фасции без участия более глубоких слоев, яичек и их придатков.
Патогенез
В патогенезе токсического, воспалительного и аллергического отека основной механизм — нарушение микроциркуляции и повышение проницаемости капиллярной стенки в участке поражения. Высвобождение при этом вазоактивных медиаторов и биогенных аминов, простагландинов, кининов и лейкотриенов, а также образование иммунных комплексов при аллергическом факторе усугубляет патологический процесс. Уменьшение механического сопротивления току жидкости из сосудов в ткани развивается при утрате коллагена и повышенной рыхлости из-за усиления активности гиалуронидазы. При ишемии в результате заворота гидатиды или перекрута семенного канатика нормальное кровообращение отсутствует, а в пережатых сосудах определяется тромбоз. Непоступление кислорода и питательных веществ к клеткам приводит к некрозу.
Классификация
В зависимости от основного патогенетического фактора отек мошонки бывает воспалительного (с образованием экссудата под действием медиаторов воспаления) или невоспалительного генеза (с образованием транссудата – жидкости, содержащей клеточные элементы и менее 2% белка). Для отека мошонки характерна многофакторность, т. е., задействованность нескольких патогенетических механизмов. Большинство клиницистов выделяют первичный отек мошонки, который бывает при всех острых состояниях, и вторичный — при перегрузке жидкостью сосудистого русла, например, при сердечно-сосудистой недостаточности, нефропатии и пр. По механизму развития рассматривают следующие патогенетические формы:
- Гидродинамический отек. Один из механизмов при травме и воспалении яичка, придатка. На фоне повышенного давления в микрососудах (первичная реакция на боль) нарушается резорбция интерстициальной жидкости в сосудистое русло с формированием отека.
- Лимфогенный отек. Типичен для заворота яичка или гидатиды Морганьи. Отек формируется на фоне нарушения лимфооттока при синдроме длительного сдавления.
- Мембраногенный отек. Синдром отечной мошонки обуславливается накоплением жидкости и электролитов, которое происходит из-за повышения проницаемости сосудистой стенки при воспалительном процессе, аллергических реакциях.
- Осмотический отек. При воспалении осмолярность интерстициальной жидкости повышается из-за выхода осмотически активных веществ из поврежденных клеток, снижения их транспорта от тканевых структур и усиленного перехода ионов натрия, калия, кальция, глюкозы и азотистых соединений в интерстициальнцую жидкость.
Симптомы синдрома отечной мошонки
Клинические проявления зависят от причины, длительности существования, механизма отечности. Каждая нозология имеет свои симптомы, при этом общим является увеличение размеров мошонки. Острая боль вызывается перекрутом сосудисто-нервного пучка, отвечающего за функционирование яичка или его привеска. Кожа мошонки изначально краснеет, синюшный оттенок говорит в пользу ишемии с некротизацией тканей. Болевые ощущения могут быть настолько сильными, что рефлекторно сопровождаются рвотой, холодным потом, падением артериального давления. Пораженное яичко располагается несколько выше привычного уровня. Боль может иррадиировать в паховую область, промежность. Состояние сопровождается реактивной водянкой за счет нарушения работы лимфодренажной системы.
Травмы органов мошонки, наряду с отеком, характеризуются острой интенсивной болезненностью, образованием гематомы, синюшным цветом кожи, увеличением мошонки в размерах. Инфекционным поражениям часто предшествует переохлаждение. Боль и отек нарастают постепенно, типична гиперемия. Присутствует асимметрия мошонки на стороне воспаления. При орхоэпидидимите постепенно в процесс вовлекается придаток, что проявляется уплотнением в виде болезненного тяжа в паховой области. Из уретры могут быть патологические выделения. Температура повышена до 39-40°С, типичен озноб. При молниеносной гангрене воспаление распространяется через фасции и проявляется значительным отеком мошонки с сильной болью, при этом яички в процесс не вовлечены.
Диагностика
Причины синдрома острой мошонки определяются урологом-андрологом на основании симптомов и результатов физикального обследования. При анализе истории заболевания учитывают продолжительность проявлений, характеристику боли. Значимы выполненные в прошлом оперативные вмешательства на органах урогенитальной сферы и по поводу пахово-мошоночной грыжи, т. к. в результате их проведения может быть нарушена целостность лимфодренажной системы. Установка диагноза подразумевает:
- Пальпацию и диафаноскопию. Пальпаторно в яичке или придатке может прощупываться масса, подвижная или спаянная с тканями, с гладкими или неровными контурами, однородная или неоднородная. При водянке, аллергическом или ангионевротическом отеках яички не затронуты, а большие размеры мошонки обусловлены скоплением жидкости между оболочками. При ургентных состояниях пальпация затруднена или невозможна из-за болевого синдрома. С помощью диафаноскопии можно предположить, что является причиной увеличения мошонки: жидкость, сосудистая структура, киста или опухоль.
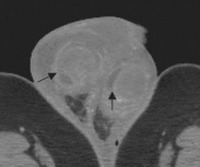
- УЗИ органов мошонки. Как способ первичной диагностики УЗИ выполняют при любых изменениях в мошонке. По показаниям с помощью допплера возможно оценить сосудистые мальформации, измерить скорость кровотока. Аллергический и ангионевротический отек на УЗИ выглядят как диффузное набухание мошонки. Эхография при гангрене Фурнье может показать присутствие жидкости или газа в глубоких тканях. В сложных случаях может понадобиться МРТ мошонки.
Дифференциальную диагностику проводят с ущемленной пахово-мошоночной грыжей, для которой также характерны болевой синдром, отечность и покраснение мошонки. Аналогичные клинические проявления могут возникать на фоне нефротического синдрома, асцита, сердечной недостаточности, реактивной водянки при раке яичка, лимфедеме. Боль при этих состояниях менее интенсивна, обусловлена растяжением кожи мошонки и давлением жидкости. Температура тела, как правило, в норме.
Лечение синдрома отечной мошонки
Тактика лечения зависит от установленного диагноза и может быть консервативной или оперативной. Наибольшую сложность представляет определение тактики ведения при завороте яичка и его придатков, существующим в течение нескольких часов, так как не всегда удается выяснить степень альтерации тканей в результате ишемических нарушений. Лечебные мероприятия при острой мошонке включают:
- Фармакотерапию. Лекарственную терапию проводят при неосложненном орхите и орхоэпидидимите: назначают антибиотики, противовоспалительные средства, анальгетики. Для ликвидации последствий ишемии при перекруте яичка после деторсии используют средства, улучшающие кровообращение, но консервативная терапия имеет больше шансов на успех, если начата немедленно с момента появления болей. Аллергический отек подразумевает назначение антигистаминных препаратов.
- Хирургическое лечение. Оперативное вмешательство проводят при абсцессе яичка, некрозе, флегмоне, гангрене Фурнье, при вторичном гнойном инфицировании, разрыве или кровотечении при водянке яичка, сперматоцеле. При всех осложнениях и неотложных состояниях операция выполняется в экстренном порядке. Гнойный процесс подразумевает дренирование с назначением антибактериальной терапии. При перекруте тестикулы, придатка или гидатиды хирург оценивает степень омертвения тканей и возможность восстановить кровоток, в противном случае показана орхиэктомия. Ведение больного с травмой зависит от ее характера (ушиб, размозжение, ранение, вывих и пр.)
Прогноз и профилактика
Прогноз определяется характером и тяжестью течения патологии. Исход лечения ургентных состояний зависит от своевременности и полноты терапии, для гангрены Фурнье – прогноз серьезный. После удаления яичка у некоторых мужчин отмечают снижение фертильности. Частые эпизоды орхоэпидидимита могут привести к развитию обтурационного типа мужского бесплодия. Профилактические мероприятия включают бережное отношение к органам мошонки: ношение защиты при занятиях травмоопасными видами спорта, одежды по сезону, отказ от случайных половых связей, своевременное лечение воспалительных заболеваний мужской половой сферы, адекватную гигиену. Важное значение имеет самодиагностика – регулярная пальпация и осмотр мошонки с целью раннего выявления патологических процессов.
Источник
Синдром отечной мошонки – состояние, возникающее в результате травмы, перекрута яичка или придатка, некроза гидатиды Морганьи, орхоэпидидимита.
Клиника и диагностика
Ведущим признаком синдрома служат боль, отечность и покраснение половины мошонки. Имея общность клинических проявлений, каждое из перечисленных заболеваний обладает некоторыми особенностями течения. В зависимости от степени травмы (ушиб, разрыв яичка, размозжение) выраженность боли варьирует от незначительной до развития травматического шока. При локализации болей преимущественно по ходу семенного канатика можно заподозрить перекрут яичка или придатка. Перекрученное яичко обычно подтянуто кверху и резко болезненно. Из-за нарушения оттока лимфы имеется вторичное гидроцеле. Некроз гидатиды Морганьи также сопровождается появлением жидкости в оболочках яичка, но при этом можно выявить точку наибольшей болезненности, либо пальпировать саму гидатиду. При разрыве паренхимы яичка болезненность разлитая, половина мошонки резко увеличена, синюшного цвета, отек нередко распространяется на всю мошонку
Дифференциальный диагноз проводят с орхитом, осложняющим инфекционный паротит, и отеком Квинке. При последнем, как правило, увеличена вся мошонка, жидкость пропитывает все ее слои, образуя под истонченной кожей водяной пузырь. Пальпация мошонки малоболезненна.
Лечение
При синдроме отечной мошонки необходима срочная операция, поскольку яичко очень чувствительно к ишемии и может быстро погибнуть. После рассечения оболочек яичка уточняют диагноз и выполняют необходимый обьем оперативного вмешательства. Промедление с операцией при выраженном синдроме отечной мошонки грозит атрофией яичка.
Фимоз
Фимоз – рубцовое сужение отверстия крайней плоти, препятствующее обнажению головки полового члена. У мальчиков до 3-5 лет крайняя плоть обычно полностью прикрывает головку полового члена и свисает в виде кожного хоботка с узким отверстием. В процессе роста полового члена головка раздвигает препуциальный мешок, и выведение ее становится свободным. Поэтому у детей первых лет жизни фимоз считается физиологическим и никакого лечения не требует.
Клиника и диагностика
Нередко внутренний листок крайней плоти спаян с головкой полового члена нежными эмбриональными спайками (синехиями). Это может способствовать скоплению смегмы, служащей хорошей питательной средой для микроорганизмов. Поэтому недостаточно тщательный туалет наружных половых органов у мальчиков первых лет жизни может привести к развитию баланопостита – воспалению головки полового члена и крайней плоти. При стихании воспалительного процесса в области отверстия крайней плоти нередко образуются рубцы, препятствующие не только выведению головки полового члена, но и вызывающие нарушение мочеиспускания.
Основными жалобами при рубцовом фимозе являются нарушение мочеиспускания и невозможность выведения головки полового члена. Во время мочеиспускания ребенок беспокоится, тужится. Моча, попадая в препуциальный мешок, раздувает его и через суженное отверстие выходит тонкой струйкой или каплями. В случаях присоединения воспалительного процесса появляются боль в области головки полового члена и крайней плоти, отек и гиперемия, из препуциального мешка начинает выделяться гной.
Принято различать гипертрофический и атрофический фимоз. Первый характеризуется избыточным развитием крайней плоти, при втором она плотно облегает головку и имеет точечное отверстие с каллезными краями.
Лечение
При рубцовом фимозе показано оперативное вмешательство – круговое иссечение листков крайней плоти. В случае развития баланопостита лечение начинают с консервативных мероприятий: теплые ванночки с раствором перманганата калия или фурацилина 5-6 раз в день в течение 4-5 дней, введение в препуциальный мешок антисептических мазей. Рецидивирующие баланопоститы, не поддающиеся консервативному лечению, служат показанием к обрезанию крайней плоти даже в случаях отсутствия в ней выраженных рубцовых изменений.
Парафимоз
Парафимоз – ущемление головки полового члена суженным кольцом крайней плоти. Его причиной является насильственное оттягивание крайней плоти за головку полового члена, что у детей нередко наблюдается при мастурбации. Если своевременно не возвратить кожу препуция в исходное положение, развивается отек тканей, ухудшающий кровоснабжение крайней плоти и головки полового члена, что может закончиться некрозом ущемляющего кольца.
Клиническая картина парафимоза резкая болезненность в области головки полового члена, нарастающий отек крайней плоти, которая не закрывает головки члена, отек самой головки. Из-за выраженного болевого синдрома и в связи с нарастающим отеком ребенок не может мочиться.
Лечение в ранние сроки заключается в немедленном вправлении головки под наркозом. В более поздние сроки при сильном отеке выполняют рассечение ущемляющего кольца и обрезание крайней плоти.
Аномалии развития матки
- Uterus didelphys – удвоение матки и влагалища при их обособленном расположении. Оба половых аппарата разделены поперечной складкой брюшины. Эта аномалия возникает при отсутствии слияния правильно развитых парамезонефральных (мюллеровых) ходов; с каждой стороны имеется лишь один яичник. Обе матки хорошо функционуруют, и с наступлением половой зрелости беременность может возникать поочередно. Лечения обычно нетребуется.
- Uterus duplex et vagina duplex. Эти образования формируются таким же путем, однако на определенном участке они соприкасаются или объединяются фиброзно-мышечной прослойкой. Одна их маток нередко уступает другой по величине и в функциональном отношении, причем на менее выраженной стороне может наблюдаться атрезия девственной плевы или внутреннего маточного зева.
- Uterus bicornis bicollis. Эта аномалия – менее выраженное последствие неслияния парамезонефральных ходов. В результате имеется общее влагалище, а остальные отделы раздвоены. Как правило, органы на одной стороне выражены хуже, чем на противоположной.
- Удвоение еще менее выражено при аномалии, именуемой uterus bicornis unicollis. В этом случае парамезонефральные ходы сливаются лишь на проксимальных участках средних отделов.
- Двурогость матки почти не проявляется в варианте uterus introrsum arcuatus simplex.
- Uterus bicornis с рудиментарным рогом; ее порочное формирование обусловлино значительным отставанием в развитии одного из парамезонефральных ходов. Если рудиментарный рог имеет полость, то практически важно знать, сообщается ли она с полостью матки. Функционирующий рудиментарный рог проявляет себя клинически (полименнорея, инфицирование, альгоменнорея); в нем в дальнейшем может возникнуть эктопическая беременность. При гистологическом исследовании удаленного рудиментарного рога нередко находят очаги эндометриоза (врожденного).
- Возникновение редкой патологии – uterus unicornis – возможно при глубоком поражении одного из парамезонефральных ходов. В этом случае, как правило, отсутствует одна почка и один яичник. В функциональном отношении такая матка может оказатся полноценной.
- Uterus bipartitus solidus rudinentarius vagina silida. Эта аномалия известна еще под названием «синрома Рокитанского-Кюстера». Влагалище и матка представлены тонкими соединительнотканными шнурами. Иногда в рудиментарных шнурах имеется просвет, выстланный однослойным цилиндрическим эпителием с подлежащим тонким слоем эндометриальноподобной стромы без железистых элементов.
Агенезия влагалища – первичное полное отсутствие влагалища. В основе патологии лежит утрата зародышем проксимальных отделов парамезонефральных ходов. Поскольку нижняя треть влагалища формируется не из указанных ходов, а из урогенитального синуса, то даже при агенезии влагалища сохраняется незначительное углубление между большими половыми губами (не превышает 2 – 3 см).
Аплазия влагалища – первичное отсутствие части влагалища, обусловленное прекращением канализации формирующейся влагалищной трубки, что в норме завершается на сроке 18 нед. внутриутробного развития. Вторичное отсутствие влагалища – атрезия – не что иное, как полное или частичное заращение влагалища, связанное с воспалительным процессом, относящимся к внутриутробному периоду. Иногда влагалище имеет перегородку, которая может простираться от сводов до девственной плевы (vagina subsepta, vagina septa). Это аномалия изредка сочетается с двурогой маткой. Кроме продольной перегородки влагалища, бывает поперечная.
Аномалии девственной плевы, вульвы и наружных половых органов. Встречается так называемая дырчатая плева, что часто осложняется (вследствие плохого оттока) вульвовагинитом.
Атрезия (hymen occlusus) выявляется с наступлением периода полового созревания. Менструальная кровь постепенно заполняет влагалище, которое пассивно растягивается, образуя (haematocolpos), затем матку – haematometra и, наконец, маточные трубы – haematosalpinx.
Деформация вульвы может быть вызвана гипо- и эписпадией, в частности при гермафродитизме. Кроме того, деформация неизбежна, если во влагалище или преддверие открывается заднепроходное отверстие (anus vestibularis).
Врожденная гиперплазия или гипертрофия наружных половых частей встречается редко. Приобретенная гипертрофия малых срамных губ может возникнуть в начале пубертатного периода в ответ на возрастающий уровень половых гормонов, свойственных этому отрезку времени. Причиной гипертрофии половых губ может стать мастурбация. Не исключена и наследственная предрасположенность к их гипертролфии.
Выявляемость аномалий половых органов имеет три пика: рождение, период полового созревания и начало (или попытка) половой жизни. Первичная аменорея – ведущий симптом пороков развития гениталий, причем в большинстве случаев она имеет ложный характер, обусловленный невозможностью оттока менструальной крови из – за атрезии или аплазии какого- либо участка ниже внутреннего маточного зева. Вторичная аменорея меее характерна, она может свидетельствовать, в частности, о патологическом формировании яичников. Полименорея характерна для добавочного рога или для различных вариантов удвоения матки. Другим частым симптомом можно назвать появление в пубертатном периоде ежемесячно усиливающихся болей в животе, сопровождающихся иногда потерей сознания. Болевой симптом связан с нарушением оттока менструальной крови из аномальных половых путей, а также с тем, что у 70% девочек с аномалиями гениталий обнаруживается эндометриоз.
Осмотр наружных половых частей имеет решающее диагностическое значение при атрезии девственной плевы. Просвечивающая цианотичная “опухоль” (haematocolpos) заставляет плеву выбухать, а иногда выбухает и вся промежность. При пальпации живота иногда удается определить опухоль в нижней части живота. Перкуторно также удается определить в области hypogastrium притупление звука. Размеры гематометры иногда бывают большими, напоминающими матку в поздние сроки беременности. Бимануальное прямокишечно-брюшностеночное исследование позволяют обнаружить гематометру и гематосальпинкс, в виде округлой, эластичной, безболезненной “опухоли”.
Диагностическая пункция “подозрительного” образования допустима лишь как первый этап уже начинающегося хирургического вмешательства. Обязательными среди диагностических мероприятий являются рентгенологические методы исследования (гистеросальпинография, вагинография, уретрография). Выполнение внутривенной урографии обязательно почти во всех случаях аномалий развития гениталий. Определенное значение в диагностике аномалий имеют эндоскопические методы (кульдоскопия, лапороскопия, цистоскопия, ректороманоскопия). Однако в ряде случаев решающее значение у детей приобретает диагностическое чревосечение.
Лечение
Вид и обьем хирургического вмешательства при аномалиях строения гениталий определяется строго индивидуально. Нередко для лечения обширной аномалии гениталий одновременно формируют две хирургические бригады: одну для производства операции со стороны промежности и влагалища, другую – для доступа per abdomen. Наиболее благоприятные результаты получаются при атрезии девственной плевы. В центре ее наносят крестообразный разрез (2 х 2 см) и после выделения основной части скопившейся крови редкими кетгутовыми швами формируют края искуственно созданного в девственной плеве отверстия. В течение первых дней назначают сокращающие матку средства.
Бычков В.А., Манжос П.И., Бачу М.Рафик Х., Городова А.В.
Опубликовал Константин Моканов
Источник
