Лечение склеродермии и синдрома рейно

Системная склеродермия – диффузная патология соединительной ткани, для которой характерны фиброзно-склеротические изменения кожи, суставно-мышечного аппарата, внутренних органов и сосудов. Типичными признаками системной склеродермии служат синдром Рейно, уплотнение кожи, маскообразное лицо, телеангиэктазии, полимиозит, суставные контрактуры, изменения со стороны пищевода, сердца, легких, почек. Диагностика системной склеродермии основана на комплексе клинических данных, определении склеродермических аутоантител, биопсии кожи. Лечение включает антифиброзные, противовоспалительные, иммуносупрессивные, сосудистые средства, симптоматическую терапию.
Общие сведения
Системная склеродермия – коллагеноз с полисиндромными проявлениями, в основе которого лежит прогрессирующий фибросклероз кожных покровов, опорно-двигательного аппарата, висцеральных органов и сосудов. Среди болезней соединительной ткани занимает второе место по частоте встречаемости после системной красной волчанки. Патология детально описана еще в ХVII в., однако общепринятый термин «склеродермия» был введен в употребление лишь в середине ХIХ столетия, а детальное изучение заболевания в рамках ревматологии началось с 40-50-х г.г. прошлого века. Распространенность системной склеродермии колеблется от 6 до 20 случаев на 1 млн. человек. Женское население заболевает в 3-6 раз чаще, чем мужское; основную долю пациентов составляют лица в возрасте 30-60 лет. Системная склеродермия имеет медленно прогрессирующее течение, со временем приводящее к утрате трудоспособности.
Причины
Точные представления о причинах системной склеродермии отсутствуют. Накопленные наблюдения позволяют лишь высказывать отдельные этиологические гипотезы. В пользу генетической детерминированности свидетельствуют факты семейной истории системной склеродермии, а также наличие у ближайших родственников других склеродермических болезней, коллагенозов (СКВ, ревматоидного артрита, синдрома Шегрена), микроангиопатий, кардиопатий и нефропатий неизвестного генеза. Выявлена ассоциация склеродермии с определенными антигенами и аллелями HLA-системы, определяющими иммунный ответ, что также свидетельствует о наличии генетического следа в генезе патологии.
Наряду с наследственной теорией, широко обсуждается роль инфекции, в первую очередь цитомегаловирусной. Некоторые пациенты связывают дебют заболевания с перенесенным гриппом или стрептококковой ангиной. Ряд наблюдений указывает на триггерную роль химических агентов: кварцевой и угольной пыли, растворителей, лекарственных средств (в частности, блеомицина и других цитостатиков). Доказано участие вибрационного воздействия, стресса, охлаждения и обморожения, травм в запуске иммунопатологических сдвигов при системной склеродермии. Фоном для развития системного склероза может служить гормональная перестройка, обусловленная пубертатом, родами, абортом, климаксом. У отдельных пациентов началу заболевания предшествуют операции (удаление зуба, тонзиллэктомия и др.) и вакцинация. Т. о., на основании имеющихся данных можно сделать вывод о мультифакториальном генезе системной склеродермии, сочетающем в себе сложное взаимодействие эндо- и экзогенных факторов с наследственной предрасположенностью.
Патогенетические механизмы системной склеродермии изучены лучше этиологии. Ключевую роль в них играют нарушения клеточного и гуморального иммунитета, приводящие к повышению числа CD4+ и В-лимфоцитов, и реакция гиперчувствительности, обусловливающая образование широкого спектра аутоантител (антинуклеарных, антицентромерных, анти-Scl-70, антинейтрофильных, антиэндотелиальных, цитоплазматических, АТ к соединительной ткани и др.) и циркулирующих иммунных комплексов. Подобная иммунная активация способствует гиперактивности фибробластов и повреждению сосудистого эндотелия. Специфика заболевания определяется генерализованным склерозом органов и тканей (кожи, костно-суставной и мышечной системы, ЖКТ, сердца, легких, почек) и развитием облитерирующей микроангиопатии. Рассмотренный механизм позволяет отнести системную склеродермию к аутоиммунным заболеваниям.
Классификация
На сегодняшний день термином «склеродермия» обозначается группа заболеваний со сходными патогенетическими механизмами, протекающих с локальным или генерализованным фиброзом соединительной ткани. С позиций международной клинической классификации выделяют следующие формы склеродермических болезней: системная склеродермия, очаговая склеродермия, отечная склеродермия (склередема Бушке), эозинофильный фасциит, индуцированная склеродермия, мультифокальный фиброз, псевдосклеродермия.
Системная склеродермия (диффузная или генерализованная склеродермия, прогрессирующий системный склероз) может протекать в нескольких клинических формах:
- Пресклеродермия не имеет дерматологических проявлений и сопровождается только феноменом Рейно.
- Для диффузной склеродермии патогномонично стремительное развитие, поражение кожи, сосудов, мышечно-суставного аппарата и внутренних органов в течение первого года заболевания.
- Лимитированная форма протекает с медленно развивающимися фиброзными изменениями, преимущественным поражением кожных покровов и поздним вовлечением внутренних органов.
- При склеродермии без склеродермы отмечаются только висцеральные и сосудистые синдромы без типичных кожных проявлений.
- Перекрестная форма может проявляться сочетанием системной склеродермии с дерматомиозитом, полимиозитом, СКВ, РА, васкулитами.
Системная склеродермия может протекать в хронической, подострой и острой форме. При хроническом течении на протяжении многих лет единственным указанием на заболевание служит синдром Рейно; другие типичные поражения развиваются постепенно и длительно. При подостром варианте системной склеродермии преобладает кожно-суставной (склеродермия, полиартрит, полимиозит) и висцеральный синдром (сердечно-легочный) при незначительных вазомоторных нарушениях. Острая форма патологии отличается стремительным (в течение 12 мес.) формированием системного фиброза и микрососудистых нарушений. Различают три степени активности системной склеродермии: I – минимальную, типичную для хронического варианта; II – умеренную, обычно встречающуюся при подостром процессе; III – максимальную, сопровождающую течение острой и иногда подострой форм.
Симптомы системной склеродермии
Клиническая специфика системной склеродермии заключается в полиморфности и полисиндромности проявлений. Варианты развития болезни могут варьировать от маловыраженных форм с относительно благоприятным прогнозом до быстропрогрессирующих диффузных поражений с ранним фатальным исходом. В дебюте системной склеродермии, еще до появления специфических поражений, отмечается потеря веса, слабость, субфебрилитет.
Наиболее ранним признаком заболевания служит синдром Рейно, характерный для 99% пациентов и протекающий с преходящими пароксизмами вазоспазма. Под воздействием стресса или охлаждения пальцы рук резко бледнеют, затем кожа приобретает синевато-фиолетовую окраску. Сосудистый спазм может сопровождаться чувством зябкости и онемения кистей. После разрешения вазоконстрикции наступает стадия реактивной гиперемии: кожа становится ярко-розовой, появляется ощущение ломоты и боли в пальцах. Феномена Рейно при склеродермии может носить системный характер, т. е. распространяться на сосуды кожи лица, языка, почек, сердца и др. органов.
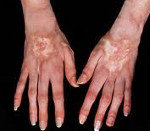
Кожный синдром присутствует у большинства больных системной склеродермией. В своей эволюции он проходит 3 фазы: воспалительного отека, уплотнения (индурации) и атрофии кожи. Начальную стадию характеризует появление плотного отека кожи рук и ног, сопровождающегося зудом. В дальнейшем развивается склеродактилия (утолщение кожи пальцев), образуются трофические язвы, деформируются ногти. Лобные и носогубные складки сглаживаются, в результате чего лицо приобретает маскообразное выражение. Вследствие атрофии сальных и потовых желез кожа становится сухой и грубой, лишенной волосяного покрова. Часто обнаруживаются телеангиэктазии, депигментация или гиперпигментация кожи, подкожные кальцинаты.
Мышечно-суставной синдром также часто сопутствует системной склеродермии. Типичны отечность и скованность суставов, артралгии – данный симптомокомплекс носит название склеродермического полиартрита. Вследствие уплотнения кожи формируются сгибательные контрактуры суставов, развиваются теносиновиты. Возможен остеолиз ногтевых фаланг, приводящий к укорочению пальцев. Поражение мышц при системной склеродермии протекает по типу полимиозита или невоспалительной миопатии.
Висцеральные поражения могут затрагивать ЖКТ (90% случаев), легкие (70%), сердце (10%), почки (5%). Со стороны органов пищеварения отмечается дисфагия, изжога, тошнота и рвота. Развивается рефлюкс-эзофагит, усугубляющийся образованием язв и стриктур пищевода. На этом фоне у больных системной склеродермией повышен риск формирования пищевода Барретта и аденокарциномы. При поражении тонкого кишечника возникает диарея, метеоризм, похудание; при вовлечении толстого кишечника – запоры и кишечная непроходимость.
Поражение легких при системной склеродермии может выражаться в виде пневмофиброза и легочной гипертензии. Оба синдрома проявляются непродуктивным кашлем, прогрессирующей экспираторной одышкой и дыхательной недостаточностью. Поражение легких служит ведущей причиной летальных исходов у больных системной склеродермией, поэтому расценивается как прогностически неблагоприятный фактор. При вовлечении сердца могут развиваться аритмии, перикардит (адгезивный или экссудативный), эндокардит, сердечная недостаточность.
Почечный синдром при системной склеродермии чаще протекает в форме латентной нефропатии с умеренными функциональными нарушениями. Однако у ряда больных в первое пятилетие от дебюта заболевания развивается грозное, потенциально летальное осложнение – острая склеродермическая почка, которая протекает с гиперренинемией, злокачественной артериальной гипертензией, тромбоцитопенией и гемолитической анемией, стремительно нарастающей почечной недостаточность. В числе прочих синдромальных проявлений системной склеродермии встречаются полиневропатия, синдром Шегрена, аутоиммунный тиреоидит, первичный билиарный цирроз печени и др.
Диагностика
Американской коллегией ревматологов разработаны критерии, на основании которых может быть выставлен диагноз системной склеродермии. Среди них выделяют большой критерий (проксимальная склеродермия – уплотнение кожи кистей рук, лица и туловища) и малые (склеродактилия, дигитальные рубчики, двусторонний пневмофиброз). При выявлении двух малых или одного большого признака клинический диагноз можно считать подтвержденным. Дифференциально-диагностические мероприятия проводятся как внутри группы склеродермических болезней, так и среди других системных заболеваний: синдрома Шегрена, полимиозита, дерматомиозита, облитерирующего тромбангиита и мн. др.
Общеклинические анализы малоинформативны, а выявляемые в них изменения – неспецифичны. Со стороны крови отмечается гипохромная анемия, лейкоцитопения или лейкоцитоз, умеренное увеличение СОЭ. В общем анализе мочи может выявляться протеинурия, лейкоцитурия, микрогематурия. Биохимические показатели указывают на признаки воспаления (повышение уровня серомукоида и фибриногена, СРБ, РФ). Наибольшее значение имеют результаты иммунологического обследования. При системной склеродермии в крови обнаруживаются склеродермические аутоантитела-маркеры: АТ к Scl-70 и антицентромерные АТ.
Среди инструментальных методик для ранней диагностики системной склеродермии наибольшую ценность представляет капилляроскопия ногтевого ложа, позволяющая выявить начальные признаки болезни. Для оценки состояния костной системы проводится рентгенография кистей. С целью выявления интерстициального пневмофиброза целесообразно выполнение рентгенографии и КТ легких. Для исследования ЖКТ назначают рентгенографию пищевода, рентгенографию пассажа бария по кишечнику. Электрокардиография и ЭхоКГ необходимы для выявления кардиогенных поражений и легочной гипертензии. Электромиография позволяет подтвердить миопатические изменения. Для гистологической верификации системной склеродермии проводится биопсия кожи, мышц, почек, легких, перикарда.
Лечение системной склеродермии
Лицам, страдающим системной склеродермией, следует избегать стрессовых факторов, вибрации, переохлаждения, инсоляции, контакта с бытовыми и производственными химическими агентами, отказаться от курения и употребления кофеина, приема сосудосуживающих средств. Фармакотерапия, ее дозировки и длительность зависят от клинической формы, активности и скорости прогрессирования заболевания, тяжести висцеральных поражений.
Патогенетическая терапия системной склеродермии проводится с использованием сосудистых, антифиброзных и иммуносупрессивных препаратов. Для предупреждения эпизодов сосудистого спазма и профилактики ишемических осложнений назначаются вазодилататоры (нифедипин, верапамил, дилтиазем, циннаризин и др.), антиагреганты (ацетилсалициловую кислоту, пентоксифиллин) и антикоагулянты (гепарин, варфарин). С целью подавления развития системного фиброза используется D-пеницилламин. Противовоспалительная терапия при системной склеродермии включает прием НПВП (ибупрофен, диклофенак, нимесулид) и глюкокортикоидов. Препараты данной группы помогают уменьшить признаки воспаления (миозита, артрита, тендосиновита) и иммунологическую активность. Для замедления прогрессирования системного фиброза может применяться метотрексат, циклоспорин, пульс-терапия циклофосфаном.
Симптоматическая терапия при системной склеродермии направлена на уменьшение расстройств пищеварения, сердечной недостаточности, легочной гипертензии. При развитии склеродермического почечного криза назначается каптоприл, эналаприл; в некоторых случаях может потребоваться проведение гемодиализа. Хирургическое лечение – грудная симпатэктомия – показано при осложненной форме синдрома Рейно.
Прогноз
Прогноз при системной склеродермии в целом неблагоприятный. Самая низкая пятилетняя выживаемость (30-70%) ассоциируется с диффузной формой. Предикторами неблагополучного прогноза выступают легочный и почечный синдромы, дебют болезни у пациентов старше 45 лет. Лимитированная форма и хроническое течение болезни имеют более благоприятный прогноз и лучшую выживаемость, при них возможно планирование беременности и благополучное родоразрешение. Пациенты с системной склеродермией подлежат диспансерному учету и наблюдению каждые 3–6 месяцев.
Источник
Системная склеродермия являет собой аутоиммунную патологию, развивающуюся в соединительной ткани, с распространением на мягкие ткани, уплотнением органов и сбоем нормального кровоснабжения. Диагностируется преимущественно у женщин, но встречается и у мужчин. Для патологического процесса характерно фиброзно-склеротическое изменение кожи, суставов и мышц. Характерными признаками считается маскообразное лицо, уплотнения кожи и синдром Рейно.
Общие сведения
Склеродермия относится к системным заболеваниям соединительной ткани, поэтому для него свойственно постепенное прогрессирование с клиническими проявлениями в виде поражения эпидермиса, сбоя работы внутренних органов и опорно-двигательного аппарата. Характерной его особенностью является каскадное нарушение кровообращения, воспалительный процесс и генерализованный фиброз.
Заболевание не считается распространенным, так как в год на миллион населения регистрируется в среднем 30-150 случаев. Диагноз ставят людям из разной возрастной категории, в том числе и молодым подросткам, детям. Но чаще всего страдают женщины пожилого возраста, так как у них оно встречается в 7 раз чаще, чем у мужчин. Прогноз всегда зависит от тяжести течения патологии и возраста пациента.
Причины появления
Предпосылки появления системной склеродермии (ССД) до конца не выявлены. Наблюдения и статистические данные, накопленные в течение многих лет исследований патологии, позволяют сформировать лишь гипотезу, что причинами развития этого многофакторного заболевания являются:
- Плохая наследственность. При наличии болезни в анамнезе у ближайших родственников, то высока вероятность появления аутоиммунного нарушения и у потомков или близкого к ней расстройства.
- Попадание внутрь вирусов и патогенов. К ним относят ретровирусы, цитомегаловирусы, скрытые инфекции. Они уничтожают антигены с образованием иммунных комплексов, что и приводит к развитию патологии.
- Негативные факторы окружающей среды. К ним стоит отнести переохлаждение, постоянное воздействие вибрации, промышленная кремниевая пыль, химические реагенты, некачественное питание с большим содержанием рапсового масла.
- Импланты или вакцины. Спровоцировать нарушение могут и противоопухолевые антибиотики, ряд медицинских препаратов.
Также повлиять на процесс могут частые стрессовые ситуации, нейроэндокринные нарушения, склонность к сосудистым спастическим реакциям. Все это запускает аутоиммунные процессы, которые и приводят к системной склеродермии.

Характерные изменения затрагивают в первую очередь кисти рук и лицо
Классификация заболевания
Определение склеродермия используется для обозначения целой группы заболеваний, которые имеют практически одинаковые патогенетические механизмы, которые протекают с локальным или генерализованным фиброзом соединительной ткани. Существует международная классификация, которая делит их по нескольким критериям на:
- Системная.
- Очаговая.
- Отечная (склеродерма Бушке).
- Эозинофильный фасциит.
- Индуцированная.
- Мультифокальный фиброз.
- Псевдосклеродермия.
Все их объединяет чрезмерная выработка фибробластами коллагенового белка. В норме это необходимое для восстановления повреждений соединительной ткани, но при избытке начинается патологические изменения в организме. Системная склеродермия протекает в нескольких формах:
- Пресклеродермия. Тут диагностика затруднена, так как никаких характерных дерматологических проявлений не замечается. У этой формы присутствует лишь феномен Рейно.
- Диффузная склеродермия. Характерно стремительное развитие, появление поражений кожи, мышечной ткани и суставного аппарата, внутренних органов, кровеносных сосудов. Все это происходит в течение первого года заболевания.
- Индуциированная. Возникает она под воздействием окружающей среды (химические реагенты, холод). Уплотнения кожи достаточно распространены, сопровождаются также сосудистыми повреждениями.
- Лимитированная форма. Протекает медленно, с выраженными фиброзными изменениями, поражением кожи, и поздним вовлечением внутренних органов. При сдаче анализа крови выявляются специфические аутоантитела, направленные против разных компонентов ядра клетки.
- Склеродермия без склеродермы. У пациентов наблюдаются только висцеральные или сосудистые симптомы, без характерных кожных повреждений.
- Перекрестная форма. Обусловлена сочетанием системной склеродермии с дерматомиозитом, системной красной волчанкой, РА, полимиозитом, васкулитами.
Протекает патологический процесс в острой, подострой и хронической форме. Для последней характерно медленное развитие на протяжении долгих лет. На подострой стадии заметен висцеральный синдром и кожно-суставной, а также незначительные вазомоторные нарушения. Для острой формы характерно стремительное течение с формированием системного фиброза и микрососудистых нарушений.
Выделяют несколько степеней активности болезни:
- Минимальная. Характерна для хронического варианта, так как проявления незначительные, все процессы протекают медленно.
- Умеренная. Встречается в подостром периоде, отличается классическими проявлениями симптоматики и легкостью постановки диагноза, благодаря выраженности признаков.
- Максимальная. Наблюдается в острой форме, отличается стремительным течением.
Определение степени прогрессирования крайне важно для врача, для определения подходящей терапии для купирования симптоматики, облегчения состояния, замедления процессов.
Основная симптоматика
Клиническая картина заболевания достаточно размыта, так как развитие заболевание может происходить в разной форме. Это объясняется специфическим механизмом развития. Так как симптомы системной склеродермии во многом зависят от стадии, всегда остается возможность диагностирования на раннем этапе, что влияет на продолжительность жизни пациента. В качестве основных признаков выделяют:
- Изменение плотности кожных покровов, характерное их поражение. Основной симптом, который говорит о начале аутоиммунного процесса. Наблюдается характерное изменение эпидермиса практически у всех пациентов, в области кистей, лица. Сначала появляется плотный отек, который постепенно перетекает в атрофическую стадию. На лице появляется «маска», кожа слишком утолщена для активной мимики. Этого симптома часто достаточно для постановки диагноза.
- Сосудистые нарушения. Сочетается с кожными нарушениями, и появляется на раннем этапе. Синдром Рейно представляет собой симметрические сосудистые спастические кризы концевых артерий и артериол, что приводит к невозможности нормального поступления крови в ткани. Сначала наблюдается только изменение окраски эпидермиса, после чего появляется ощущение боли, и покалывания, после чего могут образовываться язвы.
- Нарушение функции опорно-двигательного аппарата. Появляется поражения суставов и околосуставных тканей, что ощущается как скованность в руках или ногах, особенно после ночного отдыха. Слышен хруст при активном движении и наблюдается укорочение концевых фаланг пальцев.
- Вовлечение мышечной ткани. Пациенты наблюдают у себя мышечную слабость, боль в крупных мышцах. Постепенно развивается мышечная атрофия, наблюдается нарушение суставной подвижности. При сдаче анализа выявляется повышенный уровень креатинфосфокиназы.
- Изменения в работе внутренних органов. Страдают от развития заболевания в организме в первую очередь желудок, кишечник и пищевод. Сопровождается это такими симптомами, как вздутие, частые поносы, снижение массы тела, уменьшение аппетита, кишечная непроходимость, неспособность контролировать дефекацию. Но оказывает негативное воздействие болезнь также на органы дыхания, сердце, печень, почки.
На ранних стадиях больные часто жалуются на быструю утомляемость, постоянную слабость, недомогания, незначительное повышение температуры тела и потерю массы тела, из-за беспричинного снижения аппетита. Но так как эти признаки не являются специфическими, врачи редко могут заподозрить причину в системной склеродермии.

Помогает в постановке диагноза специфический анализ венозной крови на наличие антител
Современные способы диагностики
Для выявления системной склеродермии достаточно сдачи анализов на антинуклеарные антитела. Современные методики позволяют с высокой точностью определить наличие патологического процесса и вовремя принять меры по поддержке нормального качества жизни пациента. Если на фоне характерной симптоматики в крови обнаруживается антицентромерные антитела, антетела к топоизомеразе -1 (Scl-70), иммуногенетические маркеры HLA-DR3/DRw52, то диагноз можно считать подтвержденным.
При системной склеродермии «Ассоциация ревматологов России» рекомендует врачам также назначать дополнительные аппаратные и инструментальные методики обследования. Они позволяют выявить поражения внутренних органов и скорректировать лечение.
- Проверка состояния ЖКТ – включает в себя прохождения рентгена с использованием контраста, эзофагогастродуоденоскопию, манометрию давления в пищеводе, биопсию метаплазированного участка пищевода.
- Проверка органов дыхания – компьютерная томография с хорошим разрешением, бодиплетизмография, и спирометрия.
- Проверка сердца – доплер-экокардиография, катетеризация правых отделов сердца, ЭКГ, радиоизотопная сцинтиграфия.
- Проверка кожи и суставной ткани, состояния внутренних органов – исследование биоптата.
Узнать о том, что пациент болен, он может на первичном приеме. Но схожесть симптоматики часто требует проведение дифференциальной диагностики, позволяющей выделить патологический процесс среди сотни других. Для этого во внимание принимается не только наличие характерных признаков, но и результаты полученных анализов.

Читайте также:
Лечение
Лечение системной склеродермии представляет собой пожизненный процесс, и выбирается схема всегда индивидуально. Специалистами принимается во внимание течение заболевания, характер патологии, форма, степень поражения. Крайне важно пациентам соблюдать все рекомендации врача и регулярно проходить обследования. Основной задачей назначенной терапии выделяют:
- Профилактика сосудистых осложнений.
- Подавление прогрессирование поражения внутренних органов и фиброза кожи.
- Снижение активности и подавление прогрессирования заболевания.
- Профилактика и лечения синдрома Рейно.
- Уменьшение отечности и уплотнения кожи.
- Профилактика висцеральных проявлений болезни.
Для терапии синдрома Рейно рекомендуется носить теплую одежду, исключить стрессовые ситуации или воздействия холода на кожу, отказаться от вредных привычек и употребления кофе. Провоцирующие заболевание факторы снижают эффективность лечения, и приводит к медленному, но прогрессированию патологии. Одним из факторов риска является ультрафиолетовое излучение, провоцирующее обострение болезни. В период солнечной активности следует отказаться от посещения открытых площадок без специальных средств для защиты кожи.
Медикаментозное лечение
Прием лекарственных средств направлен на стабилизацию функционального состояния и достижение стадии ремиссии, подавлении активности процесса. Также важно восстановление функции внутренних органов, или предотвращение их поражение, если выявлено заболевание на ранних стадиях. Для этого назначаются следующие виды препаратов:
- Нестероидные противовоспалительные средства («Ибупрофен», «Пироксикам», «Индометацин»). Они направлены на подавление воспалительного процесса в мягких тканях, обезболивают и улучшают самочувствие пациента.
- Сосудистые средства («Форидон», «Нифедипин», «Коринфар»). Эти препараты блокируют кальциевые канальца, поэтому широко назначаются на начальной стадии заболевания. Но отличаются они эффективностью и по мере прогрессирования патологии.
- Противовоспалительные средства («Купренил»). Подавляют воспалительный процесс в тканях, обладают выраженным противофиброзным эффектом. Назначаются при стремительном течении патологии. Назначаются с осторожностью, так как некоторые виды препаратов способны оказывать нежелательное воздействие на почки, кишечник.
- Иммуносупрессоры («Циклофосфан», «Азатиоприн», «Метотрексат»). Они эффективны при поражении мышц и суставов, подавляют воспалительный процесс на ранней стадии болезни, замедляют ее течение.
- Глюкокортикостероиды («Преднизолон», «Дексаметазон», «Метипред»). Назначаются они на поздних стадиях, при остром течении болезни. Но обязательно требуют постоянного контроля состояния почек, так как могут оказывать на них негативное воздействие.
- Ферментные средства («Ронидаза», «Лидаза»). Назначаются при хроническом течении болезни в виде инъекций. Особенность их заключается в уменьшении вязкости гиалуроновой кислоты.
Новой методикой считается применение генно-инженерных биопрепаратов, но эффективность их сегодня не доказана и находится только на стадии изучения. Это новое направление терапии системной склеродермии. К таким препаратам носится «Инфликсикамб» и «Этарнецепт», но врачами они назначаются только в рамках экспериментального лечения.

Изменение рациона питания является важной частью лечения
Коррекция питания
Пациенты обязательно должны пересмотреть свое питание не только на период приема препаратов, но и на остаток жизни. Важно составить меню таким образом, чтобы между приемами пищи были короткие интервалы, при этом порции были небольшими. Из рациона полностью устраняются продукты с большим содержанием белка. В первую очередь это касается таких продуктов, как:
- Кисломолочные изделия.
- Морепродукты.
- Молоко, кефир, ряженка.
- Острый сыр.
- Мясо и рыба.
- Изделия, насыщенные кальцием.
Наличие сопутствующих патологий, таких как почечная недостаточность, обязывают сделать прием пищи строго дозированным, с соблюдением строгой диеты. Пациентам при системной склеродермии рекомендуются продукты, богатые растительными маслами, полиненасыщенными кислотами, так как они способствуют подавлению воспалительного процесса в организме. Ограниченно употребляются углеводы.
Продолжительность жизни
Прогноз для пациентов после выявления системной склеродермии не обнадеживающий, так как при диффузной форме средняя продолжительность жизни после начала лечения составляет 5 лет. Более благоприятные предположения делаются врачами и лимитированной форме или хроническом течении болезни. В этом случае допускается планирование беременности с нормальным родоразрешением. Прогноз для них составляет от 10 до 15 лет. Пациентам необходимо встать на диспансерный учет и регулярно проходить обследования каждые 3-6 месяцев.
Отзывы пациентов
Справится с неутешительным диагнозом, помогут отзывы пациентов, которые получают лечение и стараются жить нормальной жизнью.
Татьяна М., 45 лет
«Заподозрила я что-то неладное со здоровьем я еще на ранней стадии, но своей усталости и постоянной слабости, находила вполне логичные оправдания, устаю на работе. Профосмотр тоже не дал ответов, так как проходил вскользь, да я и не жаловалась на недомогания, а теперь жалею. Надо было раньше бить тревогу, ведь чем раньше начато лечение, тем лучше. Сейчас стараюсь регулярно наблюдаться и отслеживать динамику, чтобы окончательно не запустить процесс».
Владимир К., 58 лет
«Все началось с пятна на ноге, с которым меня и отправила жена в больницу. Оказалось, все серьезно. Уже через год начали болеть суставы, появились нарушения работы почек и пищевода. Получаю медикаментозное лечение и стараюсь поддерживать правильный образ жизни. Но как сказал врач – это навсегда, но не приговор. Надежда на западные прогрессивные лечения, может, и до нас дойдет».
Марина К., 30 лет
«Поставили системную склеродермию мне год назад после родов. На сегодняшний день принимаю гормоны и метотрексат. Пока не проходит слабость, прям постоянное чувство разбитости. Подскажите, кто чем лечится? Может неправильно врач подобрал препараты?»
Системная склеродермия является опасным аутоиммунным заболеванием, которое проявляется не только поражением кожных покровов, но и негативными изменениями внутренних органов. Своевременное выявление нарушений и комплексное лечение позволяет облегчить состояние пациента, замедлить дегенеративные процессы, предотвратить тяжелые последствия в виде инвалидности. Поэтому рекомендуется обращаться к врачу при появлении первых признаков нарушения состояния.
Источник
