Миофасциальный синдром шейного отдела позвоночника что это такое и лечение
Неприятные ощущения в шее и в спине могут появиться по различным причинам. Причем нередко подобное бывает из-за так называемого миофасциального болевого синдрома. Этот синдром можно распознать по нездорово напряженной скелетной мышце либо мышечной группе. Еще его можно узнать по определенным тенденциям и проявлениям. В статье разберемся, что собой представляет миофасциальный сидром шейного отдела и как его распознать.
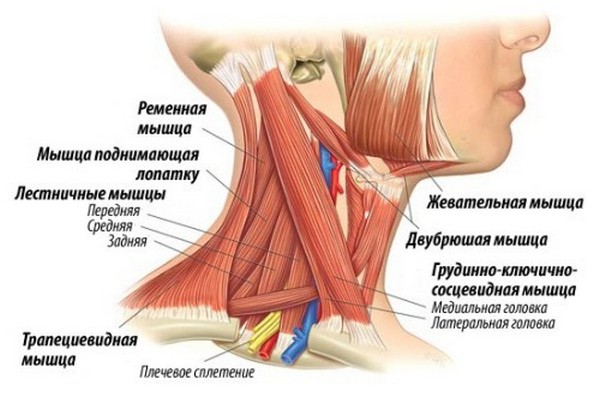
Миофасциальный синдром шейного отдела
Объяснение термина «миофасциальный болевой синдром»
Так названо необычное патологическое состояние. Оно проявляется болезненным спазмом в мышцах, а также нарушением их работы. Перед этим в мышцах всегда возникают уплотнения — ТТ (триггерные точки). Эти самые ТТ, в большей части случаев, располагаются там, где случаются спазмы – в фасциях или же в плотных пучках мышц. Сегодня, наверное, каждый человек хотя бы однажды испытал боль в мышцах. Так что люди относятся к ней как к чему-то нормальному, причем не без оснований для такого мнения. Более половины населения земного шара придерживается мнения, что такие спазмы естественны для человеческого организма. Однако, увы, боли в скелетных мышцах почти всегда представляют собой признаки МФБС.

При миофасциальном болевом синдроме в мышцах возникают триггерные точки
Миофасциальные боли являются своего рода рефлексом организма на импульсы, передаваемые рецепторами как ответ на перемены в различных позвоночных тканях.
В большей части случаев проблема «сидит» в спине. Это определяется тем, что процент болей в спине при данной патологии выше, чем в других местах. Нередко причина болей лежит в мышечных патологиях. Данное заболевание подразумевает то, что мышцах либо в триггерных зонах (мышечных фасциях) появились уплотнения. Причем этот синдром появляется при остеохондрозе позвоночника, и именно из-за того, что мышцы напряжены. Мускулатура постоянно реагирует на боль тоническими рефлексами. Она напрягается даже из-за малейшей боли, и это явление имеет под собой физиологическую почву: больное место иммобилизуется, там наращивается мышечный корсет. Однако это наращивание мускулатуры уже доставляет боль.
Нарушения позвоночника – не единственная возможная причина поражения мышц. Какой угодно перебор с мышечным напряжением вполне может оказаться причиной нарушения функционирования ткани и последующего болевого синдрома.
Откуда берется данная патология?
Этим заболевают те, кто постоянно занимается спортом либо испытывает большие физические нагрузки. Время от времени в мускулатуре таких людей случаются микротравмы, из-за которых повреждаются отдельные мышечные пучки. Это обстоятельство является причиной воспаления. Оно стимулирует рубцевание тканей. Если рубец находится близко от нервов, не исключено появление сильных болей.
Наиболее «популярная» причина патологии — это остеохондроз. Это заболевание раздражает нерв Луцака, который влияет на позвоночные структуры. А подобное вызывает мышечный спазм. Если мышца долго поражена спазмом, в ней рано или поздно появляются активные ТТ.
Чаще всего такой недуг развивается на фоне остеохондроза
Миофасциальные боли могут возникнуть и «благодаря» аномалиям развития организма. Главным образом, если проявилась асимметрия тела. Например, ноги оказались разной длины. Эта разница представляет собой не такое уж редкое явление, но, если она не достигает сантиметра, значения это не имеет. При отсутствии равномерности нагрузки на стопы, голени, бедра, а также поясницу, непрерывное напряжение ножной мускулатуры создает спазм вкупе с ТТ.
Еще МФБС «создают» некоторые привычки. К примеру, если человек при стрессе часто сжимает зубы, у него данная патология порой проявляется в мышцах лица.
Есть и иные факторы риска:
- сутулость;
- давящая одежда и украшения;
- большие физические нагрузки, в частности, увлечение спортом;
- лишний вес;
- иммобилизованные конечности;
- позвоночные патологии;
- высокая эмоциональность.
Что такое ТТ?
Есть пара типов ТТ — активный и латентный.
Активная прощупывается как неприятное уплотнение. При этом не имеет значения, в каком она состоянии — в покое или напряжена. ТТ активного типа находятся там, где в мышцу входит нерв, однако болевые импульсы от него вполне могут передаваться довольно-таки далеко. И потому точно определить, где находится очаг приступа, получается далеко не в каждом случае.
При этом отличие отраженной боли от локализованной заключается в том, что первая бывает ноющей или притупленной, может пропадать на некоторое время. Причем приступ могут дополнять:
- покалывание;
- локальное онемение;
- «мурашки» по коже.
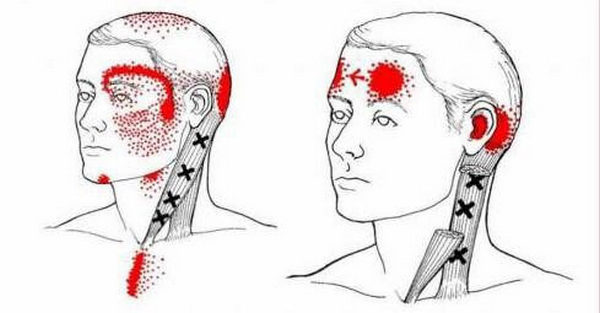
Существует два типа ТТ: латентная и активная
Латентная же ТТ встречается у куда большего количества пациентов, чем активная. Когда мышцы расслаблены, ТТ совершенно ничем себя не проявляет. Так что без напряжения мышцы данной патологии не обнаружить. При прощупывании латентной ТТ боль отражается куда-либо только изредка, зато в случае такого отражения она довольно ощутима. Увы, некоторые факторы, вроде переохлаждения, мышечного переутомления или недостаточно удобной позы, могут превратить латентную ТТ в активную.
Из всего этого следует следующее: во время лечения МФБС перед специалистом стоят две главные цели:
- унять боль либо сделать влияние активной ТТ намного слабее;
- избежать того, чтобы латентная ТТ преобразовалась в активную.
Что повышает вероятность получить миофасциальный синдром?
Опасны следующие факторы:
- сутулость;
- тесная одежда либо украшения;
- тяжелые физические нагрузки без возможности как следует отдохнуть;
- профессиональный спорт, особенно, если регулярно принимать допинги;
- ожирение;
- сильная эмоциональность;
- патологии позвоночника;
- недостаток подвижности.
Как распознать?
Главные симптомы у МФБС следующие:
- пораженная область болит;
- движения ограничены;
- в мышце образовалось тяжистое уплотнение;
- образовалась ТТ;
- появилась зона отраженной боли, причем для каждой из мышц.
Важно! Первыми симптомами МФБС шейного отдела тоже являются боли в шее либо затылке или вовсе по всей голове, лицу, даже предплечьям.
Далее боли дополняются вегетососудистыми проблемами:
- кружится голова;
- нарушаются зрение и слух;
- появляются звон в ушах;
- больной начинает падать в обморок.
Возможны также насморк «ни с того и с сего» и повышенное слюноотделение.
Миофасциальный болевой синдром имеет яркие симптомы
Хотя более, чем в пятидесяти процентов случаев ТТ, вызванные МФБС шеи, находятся в основном вдоль шейного отдела позвоночного столба и верхнего отдела плечевого пояса, изредка напряжение есть и в следующих местах:
- лестничные мышцы;
- ременная и косая головные мышцы (жгучие боли в затылочном районе и глазах, а также вегетативные нарушения);
- середина грудинно-ключично-сосцевидной мышцы (болит одна сторона лица, возникает обильное слезотечение и слюноотделение, ринит);
- лопатки;
- ключица;
- верх трапециевидной мышцы (в висках пульсирует боль);
- подключичные и грудные мышцы.
Около пятидесяти процентов больных МФБС жалуются на следующее;
- проблемы со сном;
- расстройство психики, отсутствие эмоциональной уравновешенности;
- ухудшение способности к работе;
- чуть меньше трети жалуется и на панические атаки.
У развития МФБС можно выделить несколько стадий.
Таблица №1. Стадии развития миофасциального болевого синдрома в шее.
| Стадия | Описание |
|---|---|
| Первая стадия | Острый период сказывается сильной и почти непрерывной болью, которая становится сильнее даже при самом слабом воздействии. |
| Вторая стадия | Вторая стадия знаменуется болями во время физической активности, а также активации ТТ. Однако в состоянии покоя они не беспокоят. |
| Третья стадия | Стадия, при которой неприятные ощущения беспокоят только при некоторых движениях, тогда как ТТ уже латентны. |
Как острая, так и хроническая боль плохо отражаются на эмоциональном состоянии человека, а также вызывают проблемы с жизнедеятельностью организма. При этом начинаются проблемы со сном, портится аппетит, понижается настроение, ухудшается работоспособность. Аффективные расстройства в хронической стадии иногда проявляют себя серьезными расстройствами нервной деятельности и болями, а также миофасциальными проблемами.

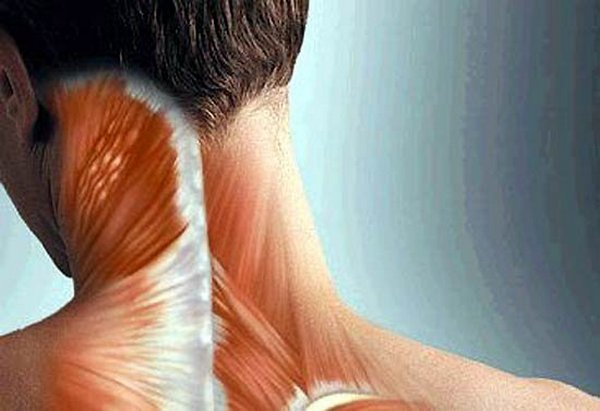
Такой недуг может коснуться практически всех групп мышц
Страдать от такого могут самые разные группы мышц. Так что врачи делят боли на группы, в зависимости от того, где они локализуются:
- поясничные;
- в плечах и шее;
- в животе;
- в тазовой области;
- в бедрах;
- в голове;
- в челюсти;
- в ногах;
- в руках.
Важно! Более часто у пациентов встречается МФБС шеи, а реже всего — тазового дна.
Как проводится диагностика
Когда у пациента болят мышцы, врач должен сначала проверить его на воспалительную этиологию и на вертеброгенное компрессионное, а также спинальное заболевания. Чтобы выявить ТТ, он должен уметь правильно прощупывать больное место. Он должен растягивать мышцы вдоль, максимально стимулируя боль. В расслабленных мышцах врач нащупает тяж, похожий на тугой шнур. Именно вдоль него находится самое болезненное место. Надавливая сюда, можно вызвать отраженную боль. Есть две методики прощупывания — глубокая и клещевая.
Делая глубокую пальпацию, специалист прощупывает кончиками пальцев поперек мышечного волокна. Делая клещевую, он захватывает мышечное брюшко большим пальцем и остальными, после чего словно «прокатывает» между пальцами мышцу, чтобы нащупать ТТ.
Для определения патологии врач проводит пальпацию шеи
Диагностируя проблему, он отслеживает следующее:
- взаимосвязаны ли у мышцы боль и напряжение/переохлаждение/позотоническое переутомление;
- где в ней находятся плотные патологические тяжи;
- нет ли мышечной гипотрофии;
- не атрофированы ли мышцы;
- насколько боль распространена вдали от очага патологии;
- нет ли в пораженных патологией мышцах еще больших уплотнений, при надавливании на которые, боль резко становится сильнее;
- как чувствуется отраженная боль, если ТТ сдавить/проколоть;
- можно ли боль купировать, воздействуя на напряженные мышцы.
При диагностике врач обращает внимание, главным образом, на следующее:
- возникающая после нагрузок/переохлаждения/неудобной позы боль;
- отраженная боль, которая появляется время от времени;
- есть ТТ, но нет мышечной гипертрофии/атрофии;
- лекарства купируют почти все симптомы.
При диагностировании данной патологии нередко используют следующие инструментальные методы:
- биопсия миокарда;
- суточное мониторирование по Холтеру;
- коронография;
- ЭКГ;
- эхокардиография;
- гисография.
Применяют несколько методов диагностики
Дифференциальный метод диагностирования:
- неспецифические нарушения кровоснабжения головного мозга;
- тромбы в сердце/легочной артерии;
- вазовагальный обморок;
- стеноз устья аорты;
- эпилепсия;
- гипогликемия;
- инсульт;
- истерия;
- легочная гипертензия;
- болезнь Меньера.
Какие осложнения могут возникнуть?
Если запустить МФБС, может возникнуть фибромиалгия. Это хроническая патология. Она характеризуется симметричными болями почти что по всему телу. Человек, заболевший фибромиалгией, страдает от следующих проблем со здоровьем:
- исчезает способность к нормальному сну;
- нарушается пищеварение;
- появляется усталость в хронической форме.
Как лечить?
Врач составляет терапевтическую программу, учитывая, откуда взялась патология, какие у организма индивидуальные особенности, какие у него противопоказания. Есть методики базовые, дополнительные, а также общеукрепляющие. При этом вторые следует использовать, чтобы сделать сильнее первые. Третьи же позволяют вернуть в норму функции организма. Лучше всего к лечению МФБС подходить комплексно. Вместе с тем, лечить данную патологию на крестцовом отделе придется неделями, а возможно и вовсе месяцами.
Проще и результативнее всего использование лекарственных препаратов. Так что при невозможности регулярно ходить к мануальному терапевту больному рекомендуется принимать медикаменты. Причем это можно делать даже дома.
К лечению такой патологии обязательно нужно подходить комплексно
Обилие «побочки» представляет собой очень слабый аргумент для отказа от мазей и таблеток. Если постоянно терпеть боль и дискомфорт, можно только еще сильнее навредить своему организму. Ведь неприятные ощущения негативно сказываются на нервной системе. Постепенно можно даже заболеть депрессией. Все это может удивить тех, кто не знает, каковы у данной психической патологии сомато-формные типы. При МФБС даже малейшая боль уже нарушает правильное функционирование нервной системы. Это фиксирует депрессию. Так появляются замкнутый круг: физическая перегрузка — боль — физическая перегрузка.
Симптомы могут как нарастать, так и проявляться приступами. Постепенно они захватывают новые места в человеческом теле. Потому боль следует купировать всеми методами. Проще и доступнее всего это делать при помощи массажа и лекарственных препаратов. Обычно назначаются миорелаксанты и лекарства от воспалений, а также обезболивающие. Но не следует перебарщивать с длительностью курса препаратов. Так что в случае запущенного МФБС шейного отдела медикаментозная терапия не даст достаточно высоких результатов. Однако недостаточно эффективна также народная медицина.
Считается, что куда лучшие результаты дает иглоукалывание. Но отыскать специалиста с достаточным опытом является задачей не из самых простых. Так что и цены на подобное неоправданно высоки. Однако здоровье не та штука, чтобы на ней экономить, ища альтернативные, но более дешевые методики. Физиопроцедуры и ЛФК представляют собой лишь дополнительные лечебные способы.
Самым лучшим методом является мануальная терапия. При этом руки врача представляют собой чувствительнейший из инструментов. Ни один медикамент никогда не может вернуть позвонки в нормальное положение. Зато подобное может сделать мануальная терапия. Она расслабляет мышцы и делает суставы снова подвижными. Обычно врачи используют миофасциальный релиз. Другими словами, освобождают сдавленные мышцы.

Миофасциальный релиз
Если врач подберет программу ЛФК правильно, состояние больного МФБС поясницы станет намного менее тяжелым. Но слишком раннее начало упражнений, наоборот, только повысит вероятность обострения во много раз.
Народная медицина
Народная медицина при данном заболевании имеет исключительно симптоматический характер. Она снимает только боль и спазмы, и только временно. Но никогда не вылечивает саму патологию. Для того, чтобы получить стойкие результаты, необходимо использование препаратов и методов физического лечения на ТТ.
Важно! Если же лекарства принимать невозможно, а также для того, чтобы дополнительно облегчить болевые симптомы, можно использовать народные рецепты, которые приносят некоторую пользу, благодаря утеплению.
Парафиновые укутывания. Парафин расплавить, чтобы стал жидким. Нанести в два слоя на больное место. Покрыть это самое место пленкой, после чего тепло укутать на тридцать минут.
«Солевой» компресс. Крупную соль подогреть, чтобы стала горячей, но не настолько, чтобы нельзя было терпеть. Наложить на место локализации боли. Укутать одеялом. Остынет — можно будет убрать. После этого йодом нарисовать сеточку на коже. Поверх нее наклеить перцовый пластырь. Затем больной должен лечь в кровать до утра.

Использование рецептов народной медицины ускорят процесс выздоровления
Сульфат натрия. Также его называют магнезией, английской солью. Этот препарат продается в аптеках. Его можно применять, чтобы снимать в мышцах спазмы и боль. Это можно сделать, приняв соленую ванну. Теплая вода сама по себе делает боль слабее. Однако сульфат натрия еще и убирает напряжение, что обусловлено тем, что в нем есть магний, а этот элемент словно специально создан природой для того, чтобы расслаблять напряженные мышцы. Для эффекта достаточно растворить в ванне стакан-другой магнезии, а затем полежать в такой воде четверть часа.
Однако тепло вовсе не единственный фактор, помогающий унять МФБС. Этому способствует также массаж с применением эфирных масел. Его допускается делать и дома. Снять спазмы мышц можно при помощи массажа со взятыми поровну маслами следующих растений:
- мята;
- лимонник;
- майоран.
Для снятия или ослабления боли можно использовать при массаже такие масла:
- бессмертник;
- ромашка;
- лаванда;
- базилик.
При этом масла рекомендуется смешивать между собой, добавляя к какому-либо базовому. Причем наилучший вариант базового масла — кокосовое.
Для терапии травами во время МФБС используют полевой хвощ. Это растение представляет собой ингредиент для мази. В процессе приготовления траву измельчают и смешивают со сливочным маслом из расчета: одна часть травы на две части масла.
Также делают настойку из цветов донника лекарственного.
Профилактические меры
Если боль стихла, это еще не значит, что болезнь прошла. Если триггерные точки перешли из активного состояние в латентное, впоследствии МФБС могут возобновиться в случае каких-либо провокаций. Так что следует делать профилактику данной патологии:
- каждую патологию опорно-двигательного аппарата необходимо лечить вовремя;
- следует обеспечить себе возможность дать организму полноценный здоровый сон. Причем в идеале спать лучше на ортопедическом матрасе;
- мышцы не должны ни слишком сильно напрягаться, ни переохлаждаться;
- не следует подолгу находиться в стрессовой ситуации;
- полезно делать зарядку — приседать, подтягиваться, наклоняться;

Для профилактики нужно контролировать питание и как можно больше двигаться
- нельзя сидеть на диетах, которые быстро сжигают жир — они портят мышцы;
- если какой-либо аксессуар или предмет одежды пережимает мышечную ткань, его не стоит носить круглые сутки. А лучше от такой вещи вообще отказаться;
- полезно использовать ортопедические предметы;
- хорошо еще и корректировать осанку;
- рационализировать движения во время работы;
- полезно правильно сидеть за столом либо за рулем машины;
- делать мышечный корсет более крепким.
Заключение
МФБС представляет собой долговременный нездоровый мышечный тонус, при котором образуются ТТ (триггерные точки). Лечат эту патологию, снимая боль, разрушая порочный круг «боль-спазм-боль», а также непременно предотвращая активацию существующих и возникновение новых латентных ТТ.
Видео — Что такое миофасциальный синдром и триггерные точки?
Другие болезни – клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Другие болезни – специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
Причины миофасциального синдрома
Миофасциальный болевой синдром шейного отдела возникает из-за одновременного действия нескольких причин. Для простоты понимания их можно разделить на две группы: внутренние и внешние. Внутренние причины представляют собой патологические процессы внутри организма, а внешние – это ряд вредоносных факторов, воздействующих на организм снаружи.
Внутренние – возникают там, где в толще мышечной ткани, к мышечным волокнам присоединяется нерв. Этот «контакт» нерва и мышцы называется синапс. Он позволяет импульсу, идущему по нерву из мозга, поступить в мышцу. По мнению Дж. Трэвелл и Д. Симонс [авторов книги «Миофасциальные боли и дисфункции»] нарушение функции этой области – нейромышечная дисфункция. Она является внутренней причиной миофасциального болевого синдрома шейного отдела позвоночника. Именно здесь начинают формироваться триггерные точки – «кирпичики», из которых «выстраивается» миофасциальный синдром. Триггерные точки – это небольшие локальные участки мышечного спазма, способные причинить немало бед.
Внешними причинами миофасциального болевого синдрома шейного отдела является ряд факторов, которые действуют подобно удобрениям. Они вызывают «бурный рост» внутренней нейромышечной дисфункции и глубже «укореняют» миофасциальный синдром. Дж. Трэвелл и Д. Симонс. называют их длительно существующими вредными факторами [«Миофасциальные боли и дисфункции». Том I. С. 228] и относят к ним: механический стресс, неправильное питание, эндокринные нарушения, психологические факторы, хронические инфекции и другие.
- Механический стресс: длительная однообразная поза при «сидячей работе», малоподвижный образ жизни, неудобная мебель, высокие каблуки, некомпенсированные нарушения осанки, сколиозы, плоскостопие, физические перегрузки (в том числе спортивные) и т.д.
- Неправильное питание: недостаток витаминов группы В, витамина С, фолиевой кислоты, низкое содержание железа и ряда других микроэлементов.
- Эндокринные нарушения: заболевания щитовидной и других желёз внутренней секреции, различные гормональные нарушения.
- Психологические факторы: раздражительность, эмоциональное напряжение, хроническая усталость, депрессия, тревога, бессонница, безысходность, снижение настроения и др.
- Хронические инфекции: вирусные, например, герпес, бактериальные, паразитарные инвазии.
- Другие факторы миофасциального болевого синдрома шейного отдела позвоночника: аллергия, хронические заболевания внутренних органов.
Обо всех этих факторах Дж. Трэвелл и Д. Симонс пишут, что нередко их просто не замечают или вовсе пренебрегают ими [Там же. Том I. С. 230].

Симптомы миофасциального синдрома шейного отдела
Симптомы миофасциального синдрома шейного отдела будут, во многом, зависеть от того, какая конкретно мышца (или несколько мышц) поражены. Если говорить в целом – пациенты с шейным миофасциальным синдромом жалуются врачу на головную боль, боль в шее, надплечье, верхней части спины или грудной клетки, боли в руках и в области лопаток. Многим трудно и больно поворачивать или наклонять голову. У некоторых – возникает головокружение, предобморочные состояния, зрительные расстройства, шум в ушах, насморк и другие симптомы. Однако многие из перечисленных симптомов встречаются не только при шейном миофасциальном синдроме, но и при других заболеваниях. Например, головокружение и головная боль встречается при гипертонии и вегетативной дистонии. Боли в надплечье, лопатке и шее – при плечелопаточном периартрозе, протрузии и грыже диска. Шум в ушах и насморк – при заболеваниях ЛОР-органов. Нет необходимости продолжать этот список – и так уже ясно, что разные болезни могут давать схожие симптомы. И тогда возникает закономерный вопрос: как различить эти болезни и не совершить диагностическую ошибку? Ведь от точного диагноза зависит правильность лечения и его результат.
На самом деле, не так уж сложно – грамотный доктор уверенно справляется с этим вопросом. Ведь у каждого заболевания есть набор своих неповторимых симптомов. Это, как у любого человека, есть набор своих неповторимых черт и отличий, по которым нас различают среди других людей, даже очень похожих на нас внешне. Вот и у миофасциального синдрома, среди множества второстепенных симптомов есть два, благодаря которым его невозможно спутать ни с чем. Их считают главными симптомами миофасциального синдрома шейного отдела; это – отражённая боль и ослабление поражённых мышц. Комбинация этих двух симптомов встречается только при миофасциальном синдроме. Поэтому именно их считают типичными и характерными.
Отражённая боль называется так, потому что, обычно, зона этой боли не совпадает с локализацией самих триггерных точек. То есть, триггерная точка расположена в одном месте, а боль – в другом. Это, как зеркало и отражённый от него солнечный зайчик.
Второй симптом миофасциального синдрома шейного отдела – ослабление поражённой мышцы. Хотите знать, почему мышца слабеет? В школе, на уроках биологии, мы учили, что основной функцией мышц является сокращение. За счёт сокращения возникает мышечная сила, которая передвигает тело или какую-то его часть. Так происходит любое наше движение. Миофасциальный синдром угнетает сократительную функцию мышц. Из-за этого и наступает ослабление мышцы.
По двум этим симптомам – отражённой боли и мышечной слабости, врач безошибочно находит мышцу, поражённую триггерными точками. Как он это делает? Об этом мы расскажем в следующем разделе.
Диагностика миофасциального синдрома
Диагностика миофасциального синдрома начинается со сбора анамнеза и жалоб больного. Точно диагностировать патологию может только грамотный и хорошо подготовленный специалист. Считается, что правильно собранный анамнез – это 80% диагноза. Анализируя рассказ пациента о том, как и где у него болит, врач задаёт вопросы, детализирует его жалобы, уточняет и проясняет для себя многие моменты. Это формирует у врача первичное представление и общую картину. В дальнейшем эта информация послужит ориентиром во время осмотра пациента и проведения ему клинической диагностики и мышечного тестирования. Для точной и правильной диагностики миофасциального синдрома не требуется ни сложная аппаратура, ни лабораторные анализы. Как бы странно это не звучало, но это, действительно так.
Давайте вновь обратимся к Дж. Трэвелл и Д. Симонс. На стр. 150 первого тома своей монографии они пишут: «По характеру отражённой боли можно определить, какая мышца породила миофасциальные триггерные точки, ответственные за возникновение у пациента боли».
На практике это реализуется следующим образом (для простоты восприятия опустим ряд сложных медицинских моментов). Подготовленный врач прекрасно знает, куда отражается боль от той или иной мышцы. Опираясь на эти знания, а также на описание пациентом своих болевых зон, врач быстро находит поражённую мышцу. Это – первый этап диагностики – по симптому отражённой боли. Но, как мы помним, у миофасциального синдрома есть ещё один характерный симптом – ослабление поражённых мышц. Для выявления ослабленных мышц существует целая система сложных мышечных тестов. Когда мышце, выявленной первым способом, проводим вторую – тестовую – проверку и получаем положительную реакцию, то остаётся провести третью – завершающую проверку, с помощью пальпаторной диагностики. Дж. Трэвелл и Д. Симонс считают, что для выявления миофасциальных триггерных точек может использоваться три вида пальпации: поверхностная, щипковая и глубокая [Там же. Том I. С. 146].
Таким образом, проводится тройная проверка:
- по зонам отражённой боли;
- по мышечным тестам;
- пальпаторная.
Такой подход даёт 100% уверенность в правильности диагноза.
На первый взгляд, всё просто. Но, следует знать, что мышц у нас около 750. Следовательно, врачу нужно держать в голове все зоны отражённой боли от всех мышц. А ещё – специальные мышечные тесты, для проверки силы и сократительной способности мышц. Добавьте к этому умение отличать сходные симптомы различных патологий, а также особенности течения миофасциального синдрома на фоне других многочисленных болезней: гипертонии, гормональных нарушений, ожирения, сахарного диабета, болезней внутренних органов и т.д. Вот почему, чтобы стать грамотным мануальным терапевтом потребуется 8-9 лет подготовки: институт, клиническая ординатура… И это только, чтобы начать работать.
Одним словом, успешная диагностика миофасциального синдрома требуют от врача весьма обширных знаний.

#BANNER_ONE#
Лечение миофасциального синдрома
Лечение миофасциального синдрома – это компетенция мануального терапевта, а в идеале – мануального терапевта-невролога.
При этом лечение миофасциального синдрома имеет ряд особенностей, от которых зависит успех этого лечения.
Первая и самая главная особенность – в том, что нужно делать различие между «свежим» и хроническим миофасциальным синдромом. Несоблюдение и непонимание этой особенности делает все ваши усилия напрасными, лечение неэффективным, а результат слабым и неустойчивым. Это настолько важный момент, что Дж. Трэвелл и Д. Симонс в своём «Руководстве…» посвятили целую главу лечению миофасциального синдрома в хронической форме [Там же. Том II. Гл. 28].
Второй особенностью, как показывает практика, является то, что подавляющее большинство людей обращаются к врачу уже с хронической формой миофасциального синдрома. Почему же такой высокий процент людей имеют запущенную, хроническую форму болезни? Вот, как отвечают на этот вопрос Дж. Трэвелл и Д. Симонс: «Хронический миофасциальный болевой синдром становится хронически протекающим состоянием, потому что, во-первых, не были своевременно распознаны длительно действующие вредные факторы и, во-вторых, больного неправильно лечили» [Там же. Том II. С. 631].
Давайте вникнем в суть сказанного. Неправильное лечение миофасциального синдрома происходит из-за того, что длительно действующие вредные факторы были либо несвоевременно распознаны, либо напрочь проигнорированы.
Что это за вредные факторы? Вспомните, мы говорили о них выше, в разделе «Причины. Это – механический стресс, неправильное питание, эндокринные нарушения, психологические факторы, хронические инфекции и другие. «Именно выявление длительно существующих вредных факторов помогает понять, почему в одном случае лечение было неудачным, а в другом – успешным»; Дж. Трэвелл и Д. Симонс [Там же. Том I. С. 228].
Таким образом, лечение миофасциального синдрома, особенно хронической его формы – это, порой, сложный и многокомпонентный процесс. Иногда он требует не только мануального лечения, но также – назначения лекарств и участия в лечении других специалистов: эндокринологов, психотерапевтов, инфекционистов, физиотерапевтов и др.
Согласитесь, от своевременного обращения и правильного лечения зависит и быстрота выздоровления, и устойчивость результата. Однако даже если у вас уже были неудачные попытки лечения и вы считаете, что помочь вам невозможно – не отчаивайтесь. Всё в ваших руках. Осталось только найти грамотного мануального терапевта, который в состоянии распознать и распутать все хитросплетения вашего миофасциального синдрома шейного отдела.
Источник
