Нефротический и нефритический синдром презентация

1. Красноярский государственный медицинский университет им. проф. В.Ф.Войно-Ясенецкого Педиатрический факультет Кафедра
поликлинической педиатрии и пропедевтики детских болезней с курсом ПО
• Отличия нефротического от
нефритического синдрома
• Выполнил студент:
Орешникова О. Е.
Педиатрия
группа 316
• Проверил преподаватель:
• Красноярск 2016 г
Конуркина Н. С.
2. Нефротический синдром
• Нефротический синдром это комплекс
симптомов, при котором происходит значительная протеинурия,
при этом повышается в значительной степени проницаемость
клубочков для белков, развивается гипопротеинемия,
образуются отеки. Существует определенная классификация
такого заболевания: первичный вид; вторичный вид;
идиопатический вид. Первоначально болезнь первичной формы
возникает на фоне основного недуга, который выводит из строя
работу почек. Кроме того встречается как приобретенный, так и
врожденный нефротический синдром. Вторичный вид так же
развивается в виде поражения почек на фоне другого
заболевания. У идиопатической формы нет явной причины
развития. Чаще всего такой вид диагностируется в детском
возрасте.
3.
4. клиника
Особенности течения заболевания Первые признаки заболевания
появляются на 5-6 неделе после перенесенной инфекционной болезни.
Человек может испытывать следующие проявления синдрома:
усталость; недомогания в виде головных болей; человека может
тошнить; боль в поясничном отделе; больного знобит; снижение
аппетита. Лицо отекает, особенно в области век. Выделяемое за день
количество мочи уменьшается, однако ее плотность остается
неизменной, а иногда даже увеличивается. Моча приобретает
красноватый оттенок, это происходит за счет наличия в ней кровяных
вкраплений. Такое положение вещей появляется, чуть ли ни с первых
суток болезни, и сохраняется на протяжении 2-3 недель, даже если
болезнь носит хроническую форму. Имеется гематурия, протеинурия,
повышаются цилиндры в эритроцитах. Скопление жидкости в
организме может появляться незаметно, поэтому очень важно, вовремя
провести пробу Мак-Клюра для своевременной диагностики
нефротического синдрома.
5. клиника
• Нарушается работа сердца и сосудов. Часто наблюдается
гипертония, границы сердца увеличены. В сердце
прослушиваются шумы, сердечный ритм нарушен. На ЭКГ будут
выявлены отклонения. Так как малый круг сердечного
кровообращения изменяется , то у человека возникает одышка.
Печень увеличивается до 6 см. Если начать лечение и не
запускать процесс почечных расстройств, то постепенно все
симптомы будут исчезать. Через 2-3 месяца почки могут
полностью восстановить свою работу. Если же лечение
проводилось неправильно или вообще отсутствовало,
возможно, развитие эклампсии почек.
6.
7.
8.
9. Причины развития синдрома
• Первичные причины: нефропатия
наследственного характера; мембранозная
нефропатия; гломерулонефрит очаговый;
первичный амилодоз почек.
• Вторичные причины: сахарный диабет;
системная красная волчанка; амилоидоз;
вирусные заболевания; различные нарушения
в работе почек; туберкулез, сепсис, малярия
и другие.
10. Лечение
• Лечением нефротического синдрома занимается
нефролог. Но в зависимости от причины вызвавшей
это состояние понадобится консультация и других
специалистов. Например, при наличии красной
волчанки необходима помощь ревматолога, если
имеется диабетическая нефропатия, то этим
вопросом занимается эндокринолог и т.д. Основу
лечения нефротического синдрома составляет: прием
глюкокортикостероидов; цитостатики;
иммунодепрессанты; средства для хорошего
отхождения мочи – диуретики; инфузионное
лечение; антибиотикотерапия; диетическое питание.
11.
12. Нефритический синдром
Нефритический синдром получает свое развитие при диффузных
нарушениях в районе почечных клубочков, в период
постстрептококкового гломерулонефрита, который при этом быстро
развивается. Так же данное состояние может появиться на фоне таких
патологий как системная красная волчанка, узелковый периартериит,
острый тубулоинтерстициальный нефрит, неинфекционной природы.
Течение болезни может носить хронический или острый характер.
Вызвать заболевание могут следующие причины: инфекционные
процессы; гломерулонефрит, который развивается после
стрептококковой инфекции; гломерулонефрит, который развивается
вне зависимости от наличия стрептококков; инфекции, развившиеся из
бактериальной причины – эндокардит, сепсис, пневмококковая
пневмония, брюшной тиф, менингококковая инфекция; вирусные
заболевания; системные заболевания почек; первичные провокаторы,
приводящие к данному заболеванию; смешанные факторы, например,
облучение, вакцинация.
13.
14. Клиника нефритического синдрома
• Начинается острый нефритический синдром
внезапно. Первым симптомом может стать
макрогематурия, это такое состояния, когда моча
приобретает неприятный вид и запах, напоминая
«мясные помои». Появляются эритроцитарные
цилиндры и умеренная протеинурия. Лицо
становится бледным и одутловатым, с ярко
выраженной отечностью. Артериальное давление
высокое, чаще всего диастолическое. В момент
увеличения циркуляции крови, развивается
вторичная гипертония, что провоцирует такое
состояние, как острая левожелудочковая
недостаточность.
15. клиника
• Из-за нарушения работы почек у человека
появляется олигурия и азотемия. В некоторых
случаях зафиксирована энцефалопатия почек.
Хроническое течение такого синдрома начинается
без выраженных признаков. Выявить такое состояние
не просто, чаще всего болезнь обнаруживается
неожиданно, в анализах мочи. При этом наблюдается
увеличение количества белка и эритроцитов.
Прогрессирование болезни протекает медленно, но, в
конечном счете, приводит к хронической почечной
недостаточности.
16.
17. Лечение нефритического синдрома
• прописывается Диета № 7а. При этом ограниченно
потребляются белки, соль исключается при наличии отеков; в
лечебные процедуры не включаются иммунодепрессанты и
глюкокортикоиды, так как эффективность их сводится к нулю. К
тому же глюкокортикоиды могут напротив негативно повлиять
на работу почек; если основой развития болезни послужила
бактериальная инфекция, назначают антибиотики; для того
чтобы снизить ОЦК, прописывают диуретики; для снижения
артериального давления понадобятся ингибиторы АПФ,
блокаторы каналов с кальцием, ингибиторы; если развилась
недостаточность почек – применяют диализ и трансплантацию
почек. Если лечение двух этих синдромов проводится
правильно, то прогноз на выздоровление благоприятный.
18.
19. Спасибо за внимание!
Источник
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Нефротический синдром
СЕМЕНОВА Е.В.
Доцент кафедры внутренних болезней и нефрологии Гос.мед. Университета
им.И.И. Мечникова
к.м.н
нефролог-трансплантолог
Слайд 2
Слайд 3
Описание слайда:
Нефротический синдром (НС)
Развивается чаще у детей от 2 до 5 лет, у взрослых от 17 до 35 лет.
Описаны случаи возникновения НС у новорожденных и пожилом и старческом возрасте.
Слайд 4
Описание слайда:
Причины нефротического синдрома:
Вторичные:
Вторичный амилоидоз (РА, хронических воспалительных заболеваниях, в т.ч. нагноительных).
Системные заболевания (СКВ, геморрагический васкулит Шенляйн-Геноха, системная склеродермия)
Бактериальный эндокардит.
Опухолевые заболевания (рак почки, легкого, кишечника, лимфомах).
Слайд 5
Описание слайда:
Редкие причины развития нефротического синдрома:
Редкие причины развития нефротического синдрома:
Аллергические заболевания (поллинозы, пищевая аллергия и др.)
Тромбозы вен и артерий почек, аорты или нижней полой вены.
Сахарный диабет (диабетический гломерулосклероз).
С-м Альпорта, парциальная липодистрофия.
Слайд 6
Описание слайда:
Патогенез нефротического синдрома
Структурные изменения клубочкового фильтра – потеря отрицательного заряда клубочковой капиллярной мембраны, связанного с отрицательно заряженным гепарансульфатом, фенестрация эндотелия.
Отложение депозитов приводит к потере отрицательного заряда клубочковой базальной мембраны (субэпителиальные депозиты).
Нарушение функции гломерулярного барьера, повышение проницаемости для белков.
Массивная протеинурия приводит к гипоальбуминемии, гипопротеинемии, отекам.
Слайд 7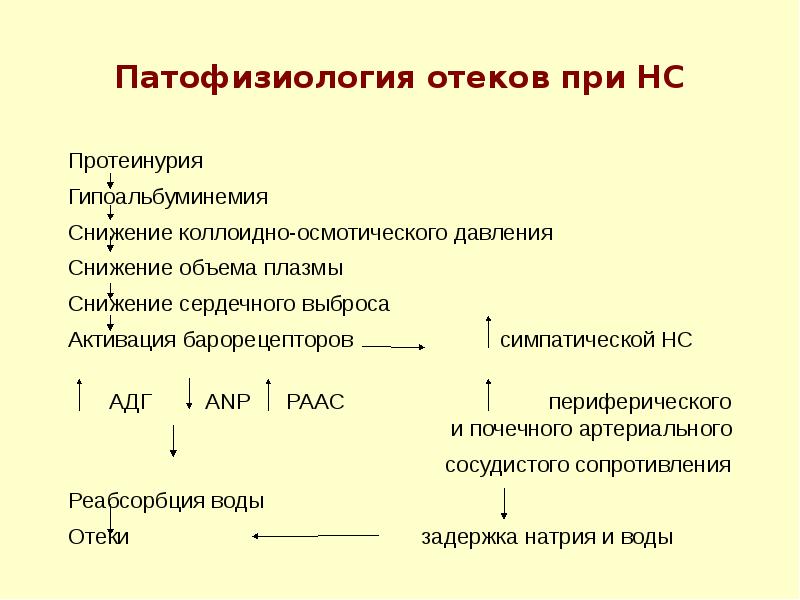
Описание слайда:
Патофизиология отеков при НС
Протеинурия
Гипоальбуминемия
Снижение коллоидно-осмотического давления
Снижение объема плазмы
Снижение сердечного выброса
Активация барорецепторов симпатической НС
АДГ ANP РААС периферического и почечного артериального
сосудистого сопротивления
Реабсорбция воды
Отеки задержка натрия и воды
Слайд 8
Описание слайда:
Осложнения нефротического синдрома
Инфекции (бактериальная, вирусная, грибковая),
Нефротический криз (гиповолемический) — гипотензия, анорексия, боли в животе, рожеподобная эритема, лихорадка.
Отек мозга, отек легких, ОПН
Тромбозы — флеботромбозы, ТЭЛА, тромбоз почечных вен и артерий.
Увеличивается риск ССЗ — дислипидемия (при НС увеличивается синтез липопротеинов).
Слайд 9
Описание слайда:
Общие принципы лечения НС
Диета бессолевая, богатая калием, содержание белка 1 г/кг.
Диуретики (фуросемид, гипотиазид).
Возможно проведение ультрафильтрации.
Для уменьшения степени протеинурии- и-АПФ.
Назначение статинов (особенно при персистирующем НС).
Патогенетическая терапия (ГКС, цитостатические препараты).
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
1. ТГМУ Институт терапии и инструментальной диагностики НЕФРОТИЧЕСКИЙ СИНДРОМ
Лектор: к.м.н. доцент Бондарева Жанна Викторовна
Владивосток, 2017
2. НЕФРОТИЧЕСКИЙ СИНДРОМ
Это один из «больших» нефрологических
синдромов, представляющий прогностически
весьма серьёзный клинико-лабораторный
симптомокомплекс, включающий в себя:
Массивную протеинурию (выше 3,0—3,5 г/сут,
у детей выше 50 мг/кгсут)
Гипопротеинемию (гипоальбуминемию —
альбумин крови менее 30 г/л)
Отёки
Частый признак нефротического синдрома —
гиперхолестеринемия (точнее
гиперлипидемия).
3. Причины нефротического синдрома
Первичные заболевания почек
Минимальные изменения
Фокально-сегментарный
гломерулосклероз
Мембранозный гломерулонефрит
Мезангиопролиферативный
гломерулонефрит
Мезангиокапиллярный гломерулонефрит
(типы I, II, III)
4. Причины нефротического синдрома
Вторичный нефротический синдром (при других
заболеваниях)
Инфекционные болезни: инфекционный эндокардит,
«шунт»-нефрит, гепатит В и С, мононуклеоз, малярия
ЛС: препараты золота, ртути, D-пеницилламин,
антибиотики, каптоприл
Системные заболевания: СКВ, геморрагический
васкулит, некротизирующие васкулиты, ревматоидный
артрит, криоглобулинемия, амилоидоз
Опухоли: лимфома, лимфогранулематоз, карцинома,
меланома
Наследственные болезни: синдром Альпорта, болезнь
Фабри
5. НЕФРОТИЧЕСКИЙ СИНДРОМ
При всех перечисленных болезнях
нефротический синдром реализуется
через два варианта поражения почек —
изменения типа гломерулонефрита и
амилоидоз, с той или другой частотой
каждого из этих вариантов, свойственной
конкретному заболеванию
6. КЛИНИЧЕСКАЯ КАРТИНА
Развивающаяся вслед за массивной
протеинурией гипоальбуминемия —
обязательный признак нефротического
синдрома.
О гипоальбуминемии говорят при содержании
альбумина сыворотки менее 35 г/л; при
тяжёлом нефротическом синдроме содержание
альбумина может снижаться до 15—20 и даже
до 8— 10 г/л.
Гипоальбуминения определяет снижение
количества общего белка в сыворотке,
снижение онкотического давления сыворотки,
снижение транспортной функции альбумина
как переносчика ряда веществ, в том числе
многих ЛС.
7. КЛИНИЧЕСКАЯ КАРТИНА
Гипопротеинемия — постоянный симптом
нефротического синдрома.
Содержание общего белка в сыворотке крови
снижается до 30—40 и даже 25 г/л.
Гипопротеинемия нередко усугубляется
потерей белка кишечником, усиленным
катаболизмом белков организма, в том числе
иммуноглобулинов, снижением реабсорбции
белка канальцами из-за белковой блокады
лимфатической системы почки и отёка
почечного интерстиция.
8. КЛИНИЧЕСКАЯ КАРТИНА
Помимо гипоальбуминемии при
нефротическом синдроме обнаруживают и
другие признаки диспротеинемии — почти
всегда имеются выраженная гипер-а2глобулинемия и нередко гипогаммаглобулинемия.
9. КЛИНИЧЕСКАЯ КАРТИНА
К важным признакам нефротического синдрома
относят гиперлипидемию — повышенное
содержание в крови триглицеридов, общего
холестерина, липопротеидов низкой плотности,
апопротеина В, неэстерифицированных жирных
кислот.
Нефротическую гиперлипидемию усугубляют
персистирующее течение нефротического
синдрома и терапия ГК.
Механизм развития гиперлипидемии при
нефротическом синдроме объясняют снижением
онкотического давления и вязкости плазмы, а
также потерей с мочой липорегуляторных
веществ.
10. КЛИНИЧЕСКАЯ КАРТИНА
Параллельно с нарушениями белкового и
липидного обмена при нефротическом
синдроме часто развиваются изменения в
свёртывающей и противосвёртывающей
системах, результатом чего выступает
формирование симптома
гиперкоагуляции крови.
11. КЛИНИЧЕСКАЯ КАРТИНА
Для нефротического синдрома характерны
выраженные нарушения водно-электролитного
баланса, приводящие к развитию отёков.
При прогрессировании отёки достигают
степени анасарки с водянкой полостей (асцит,
гидроторакс, гидроперикард), что обычно и
определяет основные жалобы больных.
12. ТЕОРИИ РАЗВИТИЯ ОТЕКОВ
Первая, наиболее известная («классическая») теория
придаёт основное значение гипопротеинемии с
уменьшением онкотического давления плазмы и
выходом воды и электролитов в интерстициальную
ткань, что приводит к гиповолемии.
Гиповолемия вызывает компенсаторное включение
механизмов, регулирующих ОЦК, в первую очередь
системы «ренин – ангиотензин – альдостерон» и АДГ.
В результате повышается реабсорбция натрия и воды
почками.
Эта теория носит название гиповолемической, или (что
то же самое) теории «неполного русла» и вполне
убедительно объясняет задержку натрия и воды у тех
30—40% больных с действительно выявляемым
уменьшением ОЦК
13. ТЕОРИИ РАЗВИТИЯ ОТЕКОВ
У больных с нормо- или гиперволемией
(60—70% больных с нефротическим
синдромом) и отсутствием активации
ренин-ангиотензин-альдостероновой
системы развитие отёков объясняют
первично почечной задержкой натрия за
счёт снижения его фильтрации или
повышения канальцевой реабсорбции
(теория «переполненного русла»).
14.
Представление о величине ОЦК при
нефротическом синдроме имеет важное
практическое значение, обосновывая
показания для назначения диуретиков и
ультрафильтрации.
15. ОСЛОЖНЕНИЯ
инфекции (бактериальные, вирусные,
грибковые);
гиповолемический нефротический криз
(шок);
ОПП;
отёк мозга, сетчатки;
сосудистые осложнения,
гиперкоагуляция и тромбозы.
16. ОСЛОЖНЕНИЯ
Развитию инфекции, в том числе с
клинической картиной рожи, могут
способствовать нарушение целостности
кожных покровов (трещины в области отёчной
кожи, травмы при подкожных инъекциях).
Возникающее в этих случаях воспаление
обычно обусловлено β-гемолитическим
стрептококком (рожистое воспаление), а также
стафилококком или другими
грамположительными бактериями и требует
лечения антибиотиками.
17. ОСЛОЖНЕНИЯ
Нефротический криз — абактериальное
осложнение нефротического синдрома,
характеризующееся анорексией, рвотой
и абдоминальными болями при наличии
анасарки и тяжёлой гипоальбуминемии,
сосудистого коллапса
(гиповолемического шока).
18. ОСЛОЖНЕНИЯ
ОПП — важное, хотя и редкое
осложнение нефротического синдрома.
Оно развивается вследствие тромбоза
почечных вен, острого криза локальной
(почечной) гиперкоагуляции,
гиповолемического шока, при сепсисе,
на фоне терапии диуретиками и НПВС,
введения больших количеств
ренгеноконтрастных веществ
19. ОСЛОЖНЕНИЯ
Отёк мозга при нефротическом синдроме
возникает очень редко, обычно на высоте
развития массивных отёков. Он проявляется
вялостью, заторможенностью пациента, иногда
может перерасти в кому. Прогноз серьёзный.
Состояние требует немедленных
реанимационных мероприятий.
Отёк сетчатки глаз нередко развивается у
отёчных больных. По мере уменьшения общих
отёков и повышения в крови альбумина отёк
сетчатки уменьшается.
20. ОСЛОЖНЕНИЯ
Сосудистые осложнения
нефротического синдрома включают
периферические флеботромбозы,
тромбоэмболию лёгочной артерии,
тромбозы артерии почки с развитием
инфарктов её паренхимы.
21.
Длительно существующий
нефротический синдром независимо от
его причины приводит к развитию ХПН
Ещё раз следует подчеркнуть, что
стойкая «большая» неселективная
протеинурия — один из главных
факторов прогрессирования хронических
заболеваний почек.
22.
Благодарю за внимание!
Вопросы?
Источник
1
Карагандинский государственный медицинский университет Кафедра пропедевтики внутренних болезней СРС На тему: «Нефротический синдром» Выполнила: Омарова Данагуль студ ОМ Проверила:Тусупбекова К.Т Караганда 2017
2
План: Введение Этиология Патогенез Симптомы Механизм повреждения мембраны клубочков Отеки и их виды Диагностика Осложнения Лечение Прогноз Заключение Вывод Литература
3
Нефротический синдром состояние, характеризующееся генерализованными отеками, массивной протеинурией (выше 50 мг*кг/сут или выше 3,5 г/сутки), гипопротеинемией и гипоальбуминемией (менее 20 г/л), гиперлипидемией (холестерин выше 6,5 ммоль/л).протеинуриейгипопротеинемиейгиперлипидемиейхолестерин
4
Этиология Нефротический синдром разделяется на: Первичный – развивается в следствии непосредственно заболеваний почек. Это могут быть все виды гломерулонефрита Брайта, липоидный нефроз, первичный амилоидоз невропатической формы, мембранозная нефропатия, а также сюда же относятся нефротический синдром наследственный или врождённый.гломерулонефрита Вторичный – развивается в следствии заболеваний не связанных с почками, в качестве осложнения. Этот вид нефротического синдрома встречается намного реже, при этом, обуславливающая группа болезней, намного шире, чем при первичном нефротическом синдроме. Сюда относятся такие болезни, как коллагенозы (это может быть системная красная волчанка, системная склеродермия, узелковый периартрит и так далее), геморрагический васкулит, ревматоидный артрит и ревматизм, септический эндокардит и диабетический гломерулосклероз, гнойные хронические заболевания (например, бронхоэктазы, абсцессы лёгких и так далее), лимфомы и другие болезни крови, различные опухоли, особенно злокачественные, туберкулёз и прочие инфекционные заболевания, аллергия и лекарственная болезнь, а также малярия и прочие паразитарные заболевания.системная красная волчанка склеродермия
5
Патогенез Патогенез синдрома тесно связан с заболеваниями, которые вызвали сам симптомокомплекс. Практически все заболевания имеют иммунологический характер. А это значит, что все они возникают в следствии оседания во всех органах, в том числе и почек, иммунных комплексов, фракций комплемента или же антител на антиген мембраны клубочков, что в итоге ведёт к нарушению иммунитета клеток. Основным звеном патогенеза нефротического синдрома является повышение проницаемости клубочковой мембраны.Могут страдать все 3 слоя (эндотелий,базальная мембрана,подоциты)
6
Механизм повреждения мембраны клубочка -Дисторофмческие поражения подоцитов Потеря клетками эндотелия капилляров внешнего слоя сиалогликопротеина,несущего отрицательный заряд Главный механизм повышения проницаемости клубочковой мембраны обусловлен отложением в ней иммунных комплексов и развитием аутоиммунного воспаления Повреждение мембраны вызывают выделяемые нейтрофилами и моноцитами лизосомальные ферменты и активные формы кислорода а также фактор лимфоцитов Грубое повреждение базальной мембраны приводит к потере белка,особенно альбуминов,с мочой-развивается массивная протеинурия. Неселективная протеинурия.Наличие крупномолекулярных белков в моче (молекулярной массой более ).С мочой теряется 3-50 г белка в сутки. Нарушается соотношение разных фракций белка в крови (диспротеиномия) Гиперлипидемия характеризуется повышением содержание в крови холестерина и липопротеинов низкой плотности. Гиперлипидемия приводит к попаданию части липидов в мочу – развивается липоидурия. Механизм развития гиперлипидемии -Усиление синтеза липопротеидов в печени из –за дефицита белка -потеря белков – транспортеров липидов – потеря гепарина,активирующего липопротеидную липазу
7
Симптомы Отёки вплоть до анасарки. Отёки сетчатки глаза или глазного дна. В некоторых случаях развивается отёк мозга. Дистрофические изменения слизистой и кожи. Могут быть периферические флеботромбозы. Образование очагов вирусной, грибковой или бактериальной инфекции самой разной локализации. В крайней степени развивается гиповолемическим шоком или нефротический криз, что одно и тоже. Существует также смешанная форма нефротического синдрома, когда симптомы осложняются артериальной гипертензией.
8
Осложнения Несвоевременное, неправильно назначенное лечение или его отсутствие может вызвать целый ряд осложнений. К ним можно отнести: Инфекции. Они могут развиваться на фоне подавленного иммунитета. Нефротический криз. Это критическое состояние, патогенез которого заключается в малом количестве белка в крови. Может произойти резкое уменьшение количества крови в сосудах, а также скачок артериального давления. Нефротический криз может привести к летальному исходу! Отек головного мозга. Отеки при нефротическом синдроме могут поражать большую часть внутренних органов. При отеке головного мозга, лишняя жидкость накапливается в его клетках и межклеточном веществе. Это ведет к увеличению объема мозга, а значит, повышению внутричерепного давления. Отек легких. В этом случае излишки жидкости просачиваются из крови в ткань легких. Тромбозы, в том числе и тромбоэмболия легочной артерии. Из-за повышенной свертываемости крови в сосудах возникают сгустки (тромбы), которые закупоривают их. Некоторые тромбы могут быть занесены в легочную артерию, перекрывая кровоток в легких. Атеросклероз. Хронический вид заболевания, при котором наблюдается потеря эластичности стенок сосудов, а также их уплотнение, что ведет к сужению просвета сосудов. Это создает проблемы с кровоснабжением органов.
9
Патогенез АГ при нефротическом синдроме
10
Патогенез нефротических отеков
11
Отеки при нефротическом синдроме всегда генерализованные. Они становятся очевидными только после увеличения массы тела больного на 1015 кг. В начале болезни нефротические отеки располагаются преимущественно в областях с низким внутритканевым давлением в периорбитальной области, на половых органах, на пояснице, передней брюшной стенке, стопах. Распределение отеков в поздних стадиях болезни подчиняется закону тяжести. Отек конъюнктивы и сетчатки часто сопровождается ухудшением зрения, особенно у детей. Отеки иногда развиваются постепенно, иногда быстро в течение одного дня. На высоте развития нефротического синдрома появляются асцит, гидроторакс, гидроперикард. При длительном существовании отеков кожа становится бледной, сухой, атрофичной, на ней появляются бледные полосы растяжения. В настоящее время полосы растяжения образуются обычно в связи с длительной терапией кортикостероидами.
12
13
Ускоренный распад белка приводит к выраженной атрофии мышц, особенно заметной после схождения отеков. Терапия кортикостероидами способствует обычно еще большей атрофии четырехглавых мышц. Артериальное давление у большинства больных остается нормальным или даже имеет тенденцию к понижению. Во время терапии кортикостероидами оно иногда повышается. Высокая гипертония является плохим прогностическим признаком, у детей она иногда сопровождается гипертонической энцефалопатией.
14
Диагностика Определить наличие синдрома может только врач. Диагностика включает в себя: Полный анализ жалоб пациента и истории болезни. Выявление факторов риска, в том числе и семейной предрасположенности. Осмотр тела. Врач выявляет наличие отеков, повреждений кожи, увеличения живота и ищет другие признаки, способные указать на возникновение синдрома. Общий и биохимический анализ крови. Определяется соотношение белков и липидов в крови. Общий и биохимический анализ мочи. С его помощью определяют плотность мочи и присутствие в ней лишних элементов, в том числе и белков. ЭКГ, которое выявляет нехватку поступления к сердечной мышце питательных веществ. УЗИ почек и допплерография почечных сосудов. Они выявляют отклонения в работе почек и их патологии.
15
Лечение Основное лечение нефротического синдрома заключается в соблюдении специальной безнатриевой диеты с ограничением до 100 гр/сут живого белка. Обычно назначается стационарный не строгий пастельный режим и ЛФК для профилактики образования тромбоза вен ног. Обязательно проводится санация возможных очагов латентной инфекции. Лекарственные препараты назначаются исключительно только специалистом. Из лекарств применяют кортикостероиды, мочегонные под контролем кальция, цитостатики, антикоагулянты и противовоспалительные препараты.
16
Прогноз Эффективность лечения напрямую зависит от морфологических особенностей непосредственно нефропатии и характера основного первичного заболевания. В целом же, данный симптомокомплекс потенциально обратимый. Например, липоидному нефрозу в том числе у взрослых пациентов, характерные лекарственные и спонтанные ремиссии. Правда, довольно часто бывают и рецидивы, примерно за лет, могут повторяться от 5-10 раз. Персистирующее течение симптомокомплекса бывает при мезангиопролиферативном, мембранозном и порой при фибропластическом гломерулонефрите. При экстракапиллярном нефрите, фокально-сегментарном гиалинозе и подостром волчаночном нефрите развивается прогрессирующая форма нефротического синдрома и переходом в течении лет в хроническую почечную недостаточность. При радикальном удалении антигена (это возможно только в случае современной операции по удалению опухоли или исключения антигенного лекарства (если нефротический синдром связан с ними)) возможная стабильная и практически полная ремиссия. В зависимости от степени активности и вида первичного заболевания показано курортное лечение, которое также значительно повышает эффект лечения.
17
Вывод Нефротический синдром можно избежать, если внимательно следить за здоровьем и вовремя леч?
