Нормогонадотропное ановуляторное бесплодие синдром поликистозных яичников

В современной медицине существует несколько видов женского бесплодия. Одним из них является нормогонадотропное ановуляторное бесплодие. Согласитесь, что даже выговорить его название тяжело. Но этот вид бесплодия все-таки существует и приносит немало страданий женщинам, которые мечтают о рождении ребенка. Попробуем внести ясность.
Проблема возникает вследствие заболевания щитовидной железы или половых желез. Известно, что эти железы отвечают за нормализацию менструального цикла. В связи с малейшими нарушениями работы желез возможны гормональные сбои в организме. Ановуляторное нормогонадотропное бесплодие характеризируется отсутствием овуляции у женщин детородного возраста. Иногда овуляция происходит, но очень редко или же бывает не совсем полноценной. Почему так происходит? Где кроется причина отсутствия овуляции?
Причины возникновения нормогонадотропного ановуляторного бесплодия
Основной причиной заболевания считается снижение секреции гонадотропных гормонов, которые отвечают за стимуляцию роста фолликулов с яйцеклетками. Болезнь может быть вызвана осложнением после перенесения хронических заболеваний, частыми стрессовыми ситуациями, резким снижением веса, а также наследственной предрасположенностью.
В связи с этим возникает эндокринное (ановуляторное) бесплодие, причинами которого могут быть:
- Нарушения в работе гипофиза и гипоталамуса. У женщины наблюдается потеря веса, кровотечение, депрессия.
- Избыток эстрогенов при симптоме поликистозных яичников.
- Истощение яичников. Шансы забеременеть при этом диагнозе равны нулю.
- Аномальные явления в хромосомах яйцеклетки.
- Врожденная гиперфункция коры надпочечников.
- Дисфункция щитовидной железы.
- Болезни печени.
- Ранний климакс.
- Гипотиреоз и гиперпролактинемия, но в очень редких случаях.
Лечение болезни
В первую очередь нужно привести в норму работу желез внутренней секреции. Если ановуляция носит хронический характер, то нужно устранить дисфункцию не только эндокринных желез, но и привести в нормальное состояние эндометрий и маточные трубы. Эти нарушения происходят в процессе длительного дисбаланса гормональной сферы. Поэтому очень важно при появлении первых признаков нарушения овуляции сразу обратиться за медицинской помощью.
Если причиной эндокринных расстройств является избыточный вес или, наоборот, его нехватка, то необходима специальная диета с целью корректировки веса.
Неплохо лечится гормональное бесплодие, вызванное гиперпролактинемией. Это когда в крови пациентки наблюдается повышенное содержание гормона пролактина. Симптомами заболевания являются нарушения менструального цикла, выделения из молочных желез молозива или молока. В этих случаях врачи прибегают к помощи гормональных препаратов. Иногда лечение требует и хирургического вмешательства.
У 80 % женщин при синдроме поликистозных яичников успешно проходит лечение гормонального бесплодия, но иногда приходится прибегать к оперативному вмешательству. Оно заключается в клиновидной резекции яичников или каутеризации (электро- или термокоагуляции яичников). Эти методы приводят к снижению в организме уровня андрогенов. После этого примерно у 70% женщин восстанавливается менструальный цикл и происходит полноценная овуляция.
Этап стимулирования овуляции должен происходить под строгим контролем врача и является серьезной терапией, которая сопровождается частой УЗИ-иагностикой. Лечение проводится гормональными препаратами, которые подбираются врачом, учитывая индивидуальные особенности организма женщины, и имеют противопоказания и побочные эффекты.
Для стимуляции овуляции используют препарат кломифен цитрат (кломид), который способствует выработке в организме фолликулостимулирующего гормона. Иногда стимуляцию овуляции проводят не гормональными препаратами, а с помощью физических методов: электростимуляцией шейки матки и диэнцефальной области.
Если у женщины истощены яичники, то стимуляция овуляции тут не поможет. В таком случае следует прибегнуть к методу ЭКО (искусственное оплодотворение). Пересадка в полость матки уже оплодотворенной яйцеклетки под дальнейшим контролем врача позволяет женщине с эндокринными проблемами родить желанного малыша.
Специально для beremennost.net – Ксения Андреева
Источник
Отсутствие овуляции делает женщину бесплодной, поскольку именно от этого процесса зависит оплодотворение и зарождение нового организма. Ановуляторное бесплодие не является редкостью и у всех женщин хотя бы раз в жизни был менструальный цикл по той или иной причины не сопровождающийся овуляцией. Проблемой же является такое состояние, когда ановуляторные циклы становятся постоянными, что связано с нарушением в эндокринной системе человека. Важно вовремя понять, что послужило причиной отсутствия овуляции.
Определение

Говоря языком гинекологов, ановуляторное бесплодие является состоянием гормональной природы, при этом количество яйцеклеток остается нормальным, но процесса их созревания и/или выхода из яичника не возникает.
Нарушение выработки гормонов гипоталамуса, гипофиза, щитовидной железы, яичников приводят к тому, что овуляция не наступает (ановуляция), в результате чего не выполняются обязательные для зачатия условия. Сказать, что это бесплодие постоянное, нельзя, ведь нормализация количества гормонов приводит к восстановлению овуляции, следовательно, и фертильности.
Причины
Ановуляторное бесплодие может вызываться многими факторами. Важно понимать, что регуляция менструального цикла связана с несколькими уровнями гормонообразующих органов. Самое высокое место в этой иерархии занимают такие структуры, как:
- кора головного мозга;
- гиппокамп;
- лимбическая система.
Многие знают, что от сильного стресса могут прекратиться месячные, то есть развивается ановуляторное бесплодия.
Следующим звеном регуляции менструального цикла в целом и овуляции в частности является гипоталамус. На него воздействуют по типу обратной связи половые гормоны, нейротрансмиттеры, нейропептиды и другие вещества, в результате чего гипоталамус выделяет гонадотропин рилизинг-гормоны, которые относятся не только к половым железам, но и к другим органам. Мощнейшее действие на рилизинг-факторы гипоталамуса оказывают эстрадиол, эндогенные опиоидные пептиды – эндорфины, энкефалины, динорфины.
Третий уровень регуляции – гипофиз. Под воздействием гонадотропин рилизинг-гормонов продуцируются:
- ЛГ и ФСГ – лютеинизирующий и фолликулостимулирующий факторы;
- адренокортикотропный;
- пролактин;
- соматотропный;
- тиреотропный гормоны.
Без должного выделения веществ невозможно нормальное функционирование яичников и возникновения овуляции. Поэтому нарушение в количестве этих гормонов может стать причиной ановуляторного бесплодия.
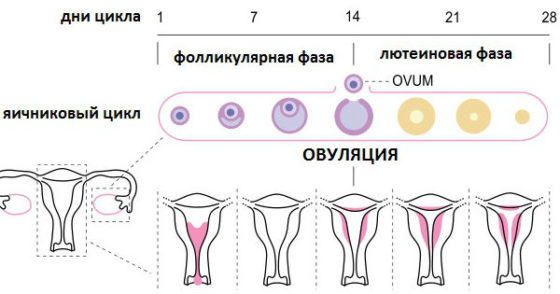
Менструальный цикл имеет 2 фазы: фолликулиновая и лютеиновая, между которыми возникает овуляция. Первая фаза зависит в большей степени от фолликулостимулирующего гормона, вторая от лютеинизирующего гормона. Овуляцию как процесс стимулирует резкий подъем ЛГ.
Четвертый уровень регуляции – яичники, надпочечники, щитовидка. Ключевая роль принадлежит яичникам:
- в них созревают фолликулы;
- происходит овуляция;
- формирование желтого тела;
- продукция стероидных половых гормонов.
Большое влияние оказывают надпочечники на репродуктивную систему женщины. Ановуляторные менструальные циклы характерны для адреногенитального синдрома (АГС) различной выраженности.
Синдром поликистозных яичников является хроническим заболеванием, которое характеризуется ановуляцией и гиперандрогенией. Повышенный синтез ЛГ сопровождается снижением прогестерона, чем обусловлена ановуляторное бесплодие.
Развития ановуляторного бесплодия чаще всего вызвано следующими причинами:
- гормональные препараты, способствующие отсутствию овуляции (контрацептивы);
- гормонопродуцирующие опухоли молочной железы и надпочечников;
- нарушение работы гипоталамуса, гипофиза;
- дисфункция щитовидной железы (гипо- или гиперфункция);
- резкое снижение или набор веса;
- синдром поликистозных яичников;
- синдром истощения яичников;
- адреногенитальный синдром;
- заболевания печени (гепатит, цирроз);
- врожденные патологии, недоразвитие яичников, отсутствие рецепторов или их недостаток;
- отсутствие в рационе белковой, жирной пищи, витаминов, микроэлементов;
- физическое перенапряжение;
- хроническое недосыпание;
- регулярные стрессы.
Симптомы
Если без предохранения беременность у пары не наступает в течение года и половые сношения регулярны, то можно говорить о бесплодии.
Заподозрить ановуляторное бесплодие можно по таким симптомам:
- отсутствие ранее характерных для овуляции болевых ощущений внизу живота в середине цикла, недомогания;
- развитие кровотечений вне зависимости от менструального цикла;
- изменение характера менструальных выделений, продолжительности;
- потеря массы тела.
Но есть косвенные симптомы, которые помогут заподозрить нарушение гормональной регуляции:
- оволосение по мужскому типу;
- различные степени ожирения, жировая ткань в основном сконцентрирована в верхней половине туловища;
- недоразвитие наружных половых органов;
- наличие мужского тембра голоса;
- позднее начало менструации (15-16 лет);
- стрии на груди, животе, бедрах.
Диагностика

- Измерение базальной температуры. Утром до подъема с постели нужно произвести термометрию в прямой кишке, и эта манипуляция проводится весь менструальный цикл. Если отмечать на температурной кривой все значения, то на ней будет виден пик после овуляции на 0,4-0,8 град. За один день до месячных температура снизиться на 1 град. Нет подъема во второй фазе цикла – ановуляция.
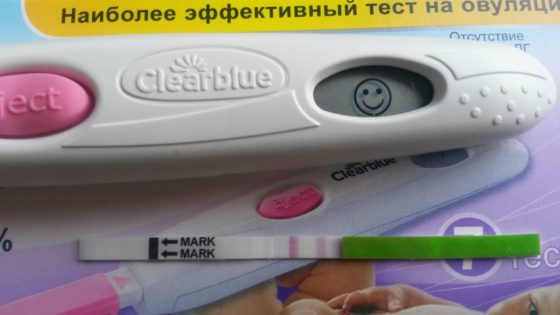
- Чтобы узнать, произошел выход яйцеклетки из яичника или нет, можно воспользоваться простым тестом на овуляцию. Этот способ определит всплеск лютеинизирующего гормона, что указывает на свершившуюся овуляцию. Этим способом можно выявить подъем гормона в моче и слюне, но второй вариант будет значительно дороже. Но можно говорить о большей достоверности определения ановуляции.
- При осмотре шейки матки в зеркалах выявляется симптом «зрачка» накануне овуляции. Основан этот феномен на расширении наружного отверстия шейки и накоплении в нем прозрачной слизи.
- Феномен «папоротника» – кристаллизация шеечной слизи при высыхании на предметном стекле. Максимально выражено это явление во время овуляции.
- Растяжение шеечной слизи. Максимально растягивается шеечная слизь во время выхода яйцеклетки.
- Отсутствие овуляции можно обнаружить при помощи УЗИ. Специалист не выявит фолликулярной кисты на месте развития яйцеклетки.
- Мазок со стенки влагалища показывает клеточный состав отделяемого, который значительно меняется в зависимости от фазы менструального цикла, что регулируются гормонами.
- А что если овуляция произошла, но яйцеклетка не смогла добраться до пункта назначения? Это происходит, когда нарушена проходимость маточных труб. Выявить это нарушение можно с помощью рентгенкотрастирования, диагностической лапароскопии, хромогидротубации.
Итак, стало понятно, что овуляции все же нет, теперь важно выяснить, по какой причине она не происходит. В этом случае нужно сдавать анализы на количество гормонов в крови. Важны следующие показатели:
- ФСГ;
- ЛГ;
- прогестерон;
- пролактин;
- адренокортикотропный гормон;
- андрогены;
- инсулин и глюкоза при СПКЯ;
- эстрогены;
- кортизол;
- гормоны щитовидной железы.
Лечение
Лечение ановуляторного бесплодия подразумевает воздействие на первопричину болезни: если это связано с препятствием на пути зрелой яйцеклетки, то оно устраняют посредством хирургических манипуляций. Если бесплодие связано с изменением гормонального фона, то в первую очередь назначают заместительную терапию или подавляют секрецию.
Назначение ингибитора эндогенных опиоидных пептидов – налоксона – приводит к повышению производства рилизинг-гормонов, таким образом давая возможность произойти нормальной овуляции.
При синдроме поликистозных яичников гонадотропин назначают в виде препаратов Хумегон и Пергонал. Средство Кломифен способствует нормализации гипоталамо-гипофизарной связи, что возвращает овуляцию в 30-40% случаев бесплодия при СПКЯ.
Самолечение в случае ановуляторного бесплодия может причинить только вред! Постоянно наблюдаться у врача и не принимать решения по поводу отмены или коррекции дозы препаратов самостоятельно!
Следует помнить, что замещение гормонами часто требует не одного, а многих циклов лечения. Нередко заместительная терапия продолжается всю жизнь.
ЭКО
Одним из способов забеременеть при отсутствии овуляции является искусственное оплодотворение. Для этого метода есть свои показания и противопоказания. Важно их определить и наметить четкий план действия, разработать подготовку к этому ответственному процессу и выбрать подходящий протокол ЭКО.
Прогноз
Ановуляторное бесплодие не является приговором и вполне лечится, если раньше обратить внимание на симптомы и начать разбираться с причинами патологии. При должном лечении, замещении утраченных гормональных функций можно забеременеть, выносить здорового ребенка и радоваться материнству.
Источник
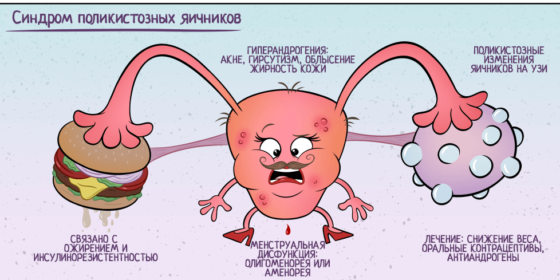
Синдром поликистозных яичников, или СПКЯ, встречается довольно часто у женщин репродуктивного возраста – около 11%. Среди случаев эндокринологического бесплодия 70% приходится именно на СПКЯ. Основная проблема женщин с таким диагнозом состоит в избыточном синтезе мужских гормонов, в связи с чем беременность без лечения оказывается невозможной.
Что такое СПКЯ
Синдром поликистоза яичников – это заболевание, при котором происходит структурное изменение ткани желез с генерацией множества кист, что приводит к гиперандрогении и инфертильности.
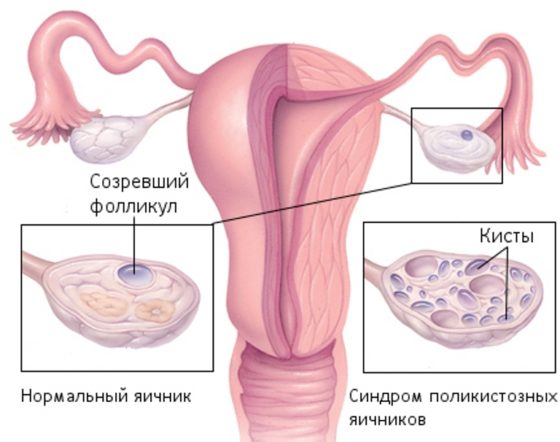
Причины развития СПКЯ не до конца выяснены. Однако врачебное сообщество считает его наследственно детерминированным гетерогенным заболеванием. Ключевые признаки поликистоза яичников – это:
- овариальная гиперандрогения – высокое содержание андрогенов;
- хроническое отсутствие овуляции;
- нарушением менструации;
- увеличенные яичники с двух сторон в 2-6 раз;
- морфология их изменена: гиперплазированные строма и текаклетки, капсула утолщена;
- фолликулы имеют кистообразные структуры диаметром до 5-8 мм.
Патогенез СПКЯ
Самой активно выдвигаемой теорией, почему возникает синдром поликистоза яичников, является нарушение выработки гонадотропин рилизинг гормонов в период пубертатного возраста, при этом генетически обусловленное.
В результате такого сдвига происходит большой выброс лютеинизирующего гормона, или ЛГ, а фолликулостимулирующий (ФСГ) остается в низком количестве. Это приводит к выраженной продукции андрогенов и подавлению эстрадиола. Дополнительным фактора повышенного уровня мужских гормонов является дефицит цитохрома Р450, в синтезе которого принимает активное участие ФСГ. Цитохром в свою очередь стимулирует метаболизм андрогенов в эстрадиол.
Дефицит же эстрадиола провоцирует еще больший выброс ЛГ. Так замыкается порочный круг, что приводит к хронической гиперандрогении.
Существует как первичный – проявившийся у девочек или девушек в переходном возрасте, и вторичный – развился у изначально здоровой женщины под «натиском» стрессовых факторов. И в первом, и во втором случае процесс связан с наследственной предрасположенностью. При этом доказана генетическая детерминанта поликистоза яичников с инсулинорезистентностью.
Инсулинорезистентность
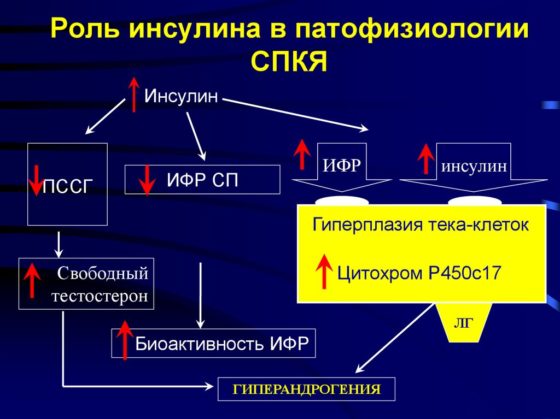
Большое значение в развитии осложнений при СПКЯ имеет инсулинорезистентность. Повышенное содержание инсулина отмечается как у женщин с ожирением, так и у худых. Это состояние не связано с малым количеством рецепторов, а с генетическим искажением тирозинкиназного фосфорилирования инсулинового рецептора.
При этом глюкоза не может должным образом поступать в клетку и развиваются признаки сахарного диабета 2 типа. Кроме этого, гиперандрогения приводит к превалированию мышечных волокон слабо чувствительных к инсулину, что усугубляет инсулинорезистентность.
Ожирение
Увеличение содержания жировой ткани дополнительно способствует внегонадному синтезу андрогенов и эстрона. А эстрон повышает чувствительность гипофиза к гонадотропинрилизинг гормонам, чем усугубляет прогрессирование симптомов СПКЯ.
Приводит ли поликистоз яичников к бесплодию
Патогенез развития синдрома поликистозных яичников таков, что беременность при СПКЯ может вообще не наступать, либо осложняться выкидышем, замиранием. Яичники при этой патологии значительно изменены, преобладание ЛГ и снижение ФСГ приводит в ановуляции – отсутствию нормальной овуляции, без которой невозможно зачатие. Поэтому зачастую между СПКЯ и бесплодием ставят знак равенства.
Если все же дисбаланс гормонов не столь выражен и ФСГ вырабатывается, то забеременеть при поликистозе яичников хотя тяжело, но возможность этого не исключена. Но выносить и родить ребенка при СПКЯ будет гораздо сложнее.
Симптомы
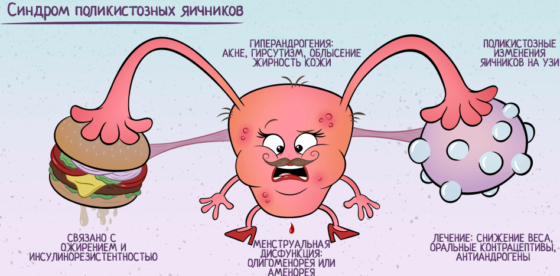
Уже в пубертатном периоде у девочек могут быть заметны первые симптомы синдрома поликистоза яичников. Характерно нарушение ритма менструаций. В этот период девушки могут иметь как избыточный вес, так и нормальную массу тела. Основные симптомы СПКЯ у женщин таковы:
- нарушение менструального цикла – чаще всего олигоменорея;
- избыточное оволосение – гирсутизм, хотя в последние годы встречаются (около 50%) безгирсутные женщины;
- угревая сыпь как в переходном возрасте, так и у девушек постарше;
- первичное бесплодие, ведь именно отсутствие у пары детей приводит женщину к врачу;
- дисфункциональные маточные кровотечения у 7-9% пациенток;
- избыточной массы тела может и не быть, около 30% развивается СПКЯ у худых или с нормальным весом.
Кроме приведенных признаков, для СПКЯ с инсулинорезистентностью характерны симптомы сахарного диабета:
- жажда;
- повышенное мочеотделение;
- слабость и выраженная утомляемость;
- частые инфекционные заболевания, в том числе и вагинальный кандидоз;
- набор веса, обусловленный чрезмерным содержанием инсулина;
- поражение органов-мишеней: почек, глаз, сердца, сосудов нижних конечностей;
- в местах повышенного трения (пах, подмышки и прочее) возникает нигроидный акантоз – темная более грубая кожа.
У нелеченых до 30 лет пациенток симптомы СПКЯ будут более выраженными и лечить их гораздо тяжелее, поскольку гормональный фон приводит к необратимым метаболическим сдвигам.
Диагностика
В диагностике СПКЯ используются Роттердамские критерии, которые приняты в 2004 году на консенсусе, и  включают такие положения:
включают такие положения:
- олигоменорея и/или ановуляция;
- гиперандрогения (клинически и лабораторно подтвержденная);
- на УЗИ признаки СПКЯ.
Если есть хотя бы из них, то ставится диагноз «Синдром поликистоза яичников», код по мкб 10 – Е28.2. Но при этом должны быть опровергнуты другие причины кистозной трансформации желез.
Анамнез у женщин с нормальной массой тела не имеет особенностей. При ожирении у пациенток отмечаются чаще по сравнению с популяцией нейроинфекции, артериальная гипертония, экстрагенитальная патология.
При физикальном обследовании врач отмечает степень гирсутизма, индекс массы тела. У женщин с ожирением в 80% случаев жир распределен по мужскому типу – висцеральному.
При осмотре женщины гинеколог определяет увеличенные яичники. При пальпации молочных желез выявляется фибрознокистозная мастопатия.
Лабораторные методы
Для подтверждения поликистоза яичников обязательно проводятся анализы крови на содержание гормонов. При СПКЯ результаты чаще выглядят именно так:
- повышен ЛГ, тестостерон, 17-ОП;
- увеличено соотношение ЛГ/ФСГ более 2,5 раз;
- у 25% женщин отмечается гиперпролактинемия – повышен пролактин;
- увеличена концентрация ДГЭАС;
- снижен ГСПГ;
- определение резистентности к инсулину, его концентрацию в крови.
Инструментальная диагностика
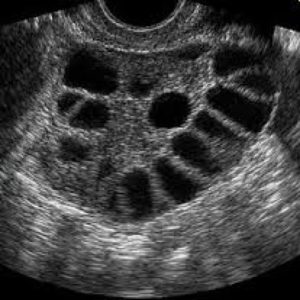 Главным методом визуализации поликистозных яичников является УЗИ. Существуют следующие УЗИ-признаки СПКЯ:
Главным методом визуализации поликистозных яичников является УЗИ. Существуют следующие УЗИ-признаки СПКЯ:
- объем яичника более 8 см3;
- гиперэхогенная строма преобладает;
- не менее 10 анэхогенных фолликулов диаметром до 10 мм;
- кровоток стромы усилен.
Согласно картине узи выделяют такие формы СПКЯ: 1 тип – диффузное расположение фолликулов в яичнике, 2 тип – периферическое. Для 1 типа более характерна нормальная масса тела, отсутствие гирсутизма, у женщин в анамнезе отмечаются беременности, закончившиеся выкидышем или замиранием. У таких пациенток овуляция происходит, гормональный сдвиг не столь выражен, хотя выносить и родить она без помощи врачей все же не сможет.
Женщинам с дисфункциональными маточными кровотечениями показана гистероскопия с биопсией эндометрия, поскольку имеется предрасположенность к развитию гиперплазии.
СПКЯ необходимо дифференцировать с врожденной гиперплазией коры надпочечников и вторичным поликистозом, связанным с метаболическим синдромом.
Лечение синдрома поликистозных яичников
Оценкой симптомов и лечением этой нозологии должен заниматься врач-гинеколог совместно с эндокринологом. Зачастую замечает симптомы поликистоза яичников терапевт или педиатр, после чего направляет женщину или девушку на обследование.
Лечение СПКЯ имеет несколько направлений, которые обязательно должны сочетаться для удачного зачатия и развития беременности:
- снижение массы тела и прекращение метаболического дисбаланса;
- гормональная терапия для подавления андрогенов;
- стимуляция овуляции;
- терапия гиперпластических процессов в матке;
- применение методик вспомогательной репродукции.
Устранение метаболических нарушений
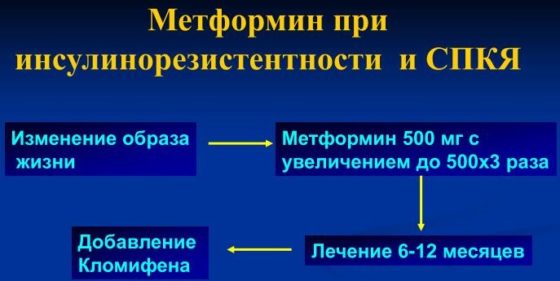
Чтобы нормализовать массу тела и устранить бесплодие, нужно в первую очередь придерживаться диеты. Питание при СПКЯ должно быть приближено к столу №9, который назначают при сахарном диабете. Чтобы устранить инсулинорезистентность тканей, используют Метформин, Глюкофаж, Сиофор и прочие аналоги сахароснижающих препаратов. Метформин при СПКЯ назначается в дозе 1000-1500 мг в сутки в том числе и на фоне стимуляции овуляции.
Стимуляция овуляции
Показаны препараты для стимуляции овуляции, действие которых базируется на ребаунд-эффекте. Популярным средством является Кломифена цитрат, его синоним Клостилбегит. После его отмены происходит нормализация уровня ЛГ и ФСГ и овариальный фолликулогенез. Если у женщины с резистентностью к инсулину проводить стимуляцию овуляции Кломифеном без Метформина, то шансы на успех значительно снижаются. На втором этапе стимуляции назначают гонадотропины.
Неудача стимуляции Клостилбегитом предполагается, если есть такие условия:
- женщина старше 30 лет;
- ИМТ более 25;
- объем яичников более 10 см3;
- ЛГ >15 МЕ/л, а ФСГ <150 пмоль/л.
Если после проведения курса стимуляции овуляции не развилась беременность, то требуется исключение перитонеального и трубного фактора бесплодия с помощью лапараскопии.
Лапароскопия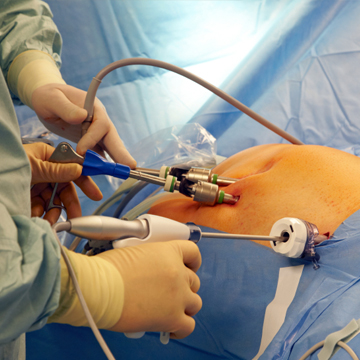
Если женщины резистентны к терапии Кломифеном (Клостилбегитом), то назначается операция – лапароскопия. Основные вмешательства при СПКЯ – это клиновидная резекция яичников и прижигание стромы теплом, лазером. Цель лапароскопии при поликистозе яичников – удаление стромы органа, которая выбрасывает большое количество андрогенов.
ЭКО при СПКЯ
Врач подбирает проток проведения ЭКО индивидуально с учетом всех особенностей протекания болезни у женщины. Допустим как длинный протокол, который считается «золотым стандартом», так и короткий.
Важно отметить, что суперовуляция, вызываемая при СПКЯ, на 50% чаще заканчивается тяжелым синдромом гиперстимуляции яичников. При пункции и заборе определенного количества фолликулов выявляют, что некоторые из яйцеклеток незрелые и низкого качества.
Во время беременности при поликистозе яичников для ее пролонгирования и снижения риска невынашивания назначают препараты прогестерона – Утрожестан, Дюфастон и прочие.
Народными средствами избавиться от СПКЯ невозможно. Поэтому такие препараты следует применять только по рекомендации доктора.
Дальнейшее лечение
Даже несмотря на успех лечения СПКЯ и рождение ребенка, велика вероятность рецидива симптоматики. Поэтому женщине после беременности необходимо проводить профилактику с использованием оральных контрацептивов (КОК) – Жанин, Ярина, Диане, Марвелон. У женщин с ожирением назначаются интравагинальные формы.
В лечении также используют такую биологическую добавку, как Инозитол. Соединение вырабатывается нашим организмом в норме, поэтому побочные действия от него развиваются только при значительном превышении нужной дозировки. Доказано, что Инозитол при СПКЯ оказывает положительное воздействие при дополнении им приема контрацептивов.
Как забеременеть при СПКЯ
Для того чтобы забеременеть при синдроме поликистоза яичников назначают гормональные препараты для подавления гиперандрогении, медикаментозную и хирургическую стимуляцию созревания и выхода яйцеклетки. При неудаче прибегают к экстракорпоральному оплодотворению. ЭКО при СПКЯ делают в таких случаях:
- неэффективна стимуляция после операции и Кломифена в течение 12 месяцев;
- более 6 стимуляций не вызвали овуляцию;
- имеются другие факторы бесплодия, например, мужской или трубный.
Однако положительный результат ЭКО при поликистозе имеет меньшую вероятность из-за недостаточного качества фолликулов, повышенного уровня ЛГ. Беременность протекает тяжело, от 30-50% зачатий заканчивается прерыванием на раннем сроке.
Кроме ЭКО, женщинам с поликистозом с нормальной проходимостью маточных труб могут назначить инсеминацию – ИКСИ.
Выводы
Прогноз для жизни и беременности благоприятный, если лечить поликистоз яичников начали до 30 лет. Женщина с успехом может забеременеть и родить здорового малыша, если заранее займется планированием зачатия. Для этого важно в самые ранние сроки выявить первые признаки и поставить диагноз поликистоз яичников и бесплодие. После 30 лет вероятность успеха от лечения значительно снижается.
Длительно протекающий синдром ПКЯ истощает организм и вызывает необратимые повреждения тканей репродуктивной системы и других структур.
Источник
