Патофизиология синдром острой токсической печеночной недостаточности
Патофизиология острой печеночной недостаточности.Нарушение углеводного обмена. Печень теряет способность синтезировать глюкозу из жиров и белков, т. е. нарушается глюконеогенез, поддерживающий определенный уровень глюкозы в крови. Запасы синтезируемого из глюкозы гликогена значительно снижаются. При этом ни глюкагон, ни адреналин не вызывают увеличения гликемии из-за отсутствия запасов гликогена. Кроме того, нарушение ресинтеза глюкозы из молочной кислоты приводит к развритию лактат-ацидоза. Нарушение жирового обмена.Количество гликогена в печени обратно пропорционально количеству жира. При снижении гликогена в печени активируется гипоталамо-гипофизарно-адренокортикалъная система, которая влияет на жировые депо. Жир поступает в печень на короткое время, включается (с участием холина) в состав фосфолипидов и в таком виде поступает в кровь. При недостатке холина синтез фосфолипидов и жиров становится невозможным, жиры начинают задерживаться в печени, откладываются там, что в конечном итоге приводит к жировой инфильтрации, а затем и жировой дистрофии печени, которая является универсальной реакцией на ее повреждение. При поражении печени в ней усиливается образование ацетоновых тел (кетонемия и ацидоз), нарушается обмен холестерина (синтез, эстерификация, выделение в желчь и в кровь). Нарушение белкового обмена.При поражении печени снижается срштез альбуминов, а- и бета-глобулинов, протромбина, фибриногена, образуются патологические белки – парапротеины. Развитию и прогрессированию отеков способствует гиперальдостеронемия (нарушение разрушения гормона в печени), которая увеличивает реабсорбцию ионов натрия и выведение рюнов калия почками, снижая при этом диурез и задерживая в организме воду. Аммиак, ослабляя тормозные процессы в ЦНС, способствует возникновению гиперкинезов и судорог. В высоких концентрацих аммиак раздражает дыхательный центр и усиливает одышку, а возникающий при этом респираторный алкалоз снижает мозговой кровоток, уменьшает потребление кислорода мозгом, нарушает энергетический обмен, что в конечном итоге приводит к отеку мозга.
Патогенез геморрагического синдрома.При поражении печени вначале снижается синтез VII, затем II, IX, X, а при тяжелой печеночно-клеточной недостаточности – и I, V, VIII факторов свертывания крови. Повышенное потребление факторов свертывания крови возникает в результате выделения в кровь из поврежденных клеток печени тромбопластиночных факторов, ведущих к образованию тромбоцитарных тромбов и активации фибринолитической системы. Обеспечение этих процессов требует повышенного количества I, II, V, VII, IX, XI факторов, что приводит к развитию коагулопатии потребления и, как следствие, тромбогеморрагическому синдрому. Патогенез синдрома холемии.Выделяемая в течение суток желчь (500-1000 мл) в кишечнике эмульгирует жиры, активирует липазы панкреатического сока, способствует всасыванию жирорастворимых витаминов и жирных кислот, усиливает перистальтику кишечника. Патогенез гепаторенального синдрома.Гепаторенальный синдром включает развитие патологии печени и функциональную почечную недостаточность. Последняя провоцируется острой гиповолемией, назначением избыточных доз диуретиков. Усугубляющими факторами могут быть дегидратация, назначение НСПВС, натриевой соли пенициллина. Непосредственной причиной функциональной почечной недостаточности является внутрипочечная вазоконстрикция и ишемия. Причем, если пораженная печень не в состоянии инактивироватъ избыток катехоламинов, простагландинов, ангиотензина и других вазоактавных соединений, сосудистый спазм и ишемия почечной ткани существенно усиливается. Синдром проявляется выраженной азотемией, отсутствием угрожающего повышения концентрации калия в крови, увеличением осмолярности мочи, снижением натриурии (менее 10 ммоль/л). Патогенез печеночной энцефалопатии.Патогенез печеночной энцефалопатии объясняется метаболической теорией, в основе которой лежит нарушение детоксикационной функции печени и влияние токсических соединений на ЦНС. Шунтируемая кровь, содержащая конечные продукты распада белков, минуя печень, попадает в системный кровоток. Аммиак, низкомолекулярные жирные кислоты (у-аминомасляная кислота), серотонин, ложные медиаторы (тирамин, октапрамин и др.), действуя на головной мозг, вызывают нарушение энергетического метаболизма, передачу нервных импульсов и тем самым приводят к развитию печеночной энцефалопатии. – Также рекомендуем “Клиника острой печеночной недостаточности.” Оглавление темы “Печеночная недостаточность.”: |
Источник
ОТВЕТЫ ПО КЛИНИЧЕСКОЙ ПАТФИЗИОЛОГИИ
Респираторный дистресс-синдром у взрослых.
РДСВ (пример острой дыхательной недостаточности) – полиэтилогическое состояние, характеризующееся острым началом, выраженной гипоксемией (не устраняемой оксигенотерапией), интерстициальным отеком и диффузной инфильтрацией легких.
Этиологическими факторами РДСВ являются: шоковые состояния, множественные травмы (включая ожоговые), ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания крови), сепсис, аспирация желудочным содержимым при утоплении и вдыхании токсических газов (включая чистый кислород), острые заболевания и повреждения легких (тотальная пневмония, контузии), атипичная пневмония, острый панкреатит, перитонит, инфаркт миокарда и др. Многообразие этиологических факторов РДСВ отражается во множестве синонимов: синдром шокового легкого, синдром влажных легких, травматическое легкое, синдром легочных нарушений у взрослых, синдром перфузионного легкого и др.
В развитии РДС выделяют несколько стадий:
I стадия — повреждение эндотелия. При различных критических состояниях (шок, эндотоксинемия, ДВС-синдром) происходит нарушение микроциркуляции в легких, повышение концентрации биологически-активных веществ, с развитием массивного диффузного повреждения эндотелия и базальной мембраны капилляров легких и увеличением проницаемости сосудистой стенки.
Клинические проявления в этой стадии, как правило, отсутствуют. Продолжительность стадии — до 6 часов.
II стадия — интерстициальный отек. В условиях повышения проницаемости эндотелия в интерстициальное пространство перемещается вода, электролиты, белки и форменные элементы крови даже без существенных изменений гидростатического и коллоидно-осмотического давления.
Клиническая картина характеризуется появлением одышки (>20 в мин), тахикардии; аускультативно в легких выслушивается жесткое дыхание, сухие хрипы; начинает снижаться рО2 (<50 мм рт. ст.) параллельно с развитием гипокапнии. Алкалоз, характерный для начальной стадии РДС купируется, но на фоне гипоксии развивается внутриклеточный метаболический ацидоз.
III стадия — повреждение клеток альвеолярного эпителия. Вначале происходит повреждение клеток альвеолярного эпителия, более чувствительных к гипоксии — пневмоцитов 1 порядка. Более устойчивые пневмоциты 2 порядка не разрушаются, а пролиферируют и частично замешают клетки 1 порядка. Нарушается синтез сурфактанта в легких.
В клинике нарастают явления дыхательной недостаточности: одышка, гиперпноэ, тахикардия, цианоз, бронхиальное дыхание и влажные хрипы в легких. Мокрота скудная или вообще отсутствует, в отличие от «сердечного» отека легких. В этой стадии развивается респираторный и метаболический ацидоз, повышается РаСО2.
IV стадия — альвеолярный отек. При дальнейшем нарушении проницаемости транссудат проникает в альвеолы и затопляет их. Кроме воды отечная жидкость содержит фибриноген, форменные элементы крови, разрушенные пневмоциты.
Синдром острой токсической печеночной недостаточности.
Гепатотоксические вещества-ксенобиотики:
• промышленные яды (производные бензола, свинца, ртути, толуола, фосфорорганические соединения, хлороформ, четыреххлористый углерод, кислоты, нитрокраски, щелочи и др.);
• лекарственные препараты (антибиотики, сульфаниламиды, наркотические, снотворные и противовоспалительные средства – бруфен, индометацин, парацетамол и др.);
• грибной яд – фаллоидин, фаллоин, содержащийся в бледной поганке;
• афлатоксины (плесневые грибы);
• красители, бытовые химические вещества;
Механизм повреждения гепатоцитов токсическими агентами.Токсические агенты могут оказывать прямое повреждающее действие на печень, в результате чего развиваются дистрофические изменения вплоть до необратимого некроза (яд бледной поганки). Ряд ксенобиотиков сами не вызывают некроза гепатоцитов, но в организме могут подвергаться биотрансформации с образованием метаболитов, оказывающих повреждающий эффект (тетрациклин, салицилаты, этанол). Так, основным метаболитом этанола является ацетальдегид (85% этанола превращается в ацетальдегид под влиянием цитозольного фермента алкогольдегидрогеназы).
Ацетальдегид – химически активная молекула, способная связываться с альбумином, гемоглобином, тубулином, актином и др., формируя таким образом соединения, которые способны сохраняться в ткани печени длительный период даже после завершения метаболизма этанола. Связь ацетальдегида с белками цитоскелета может приводить к необратимым клеточным повреждениям, нарушая секрецию белка и способствуя формированию баллонной дистрофии гепатоцитов (задержка белков и воды).
Кроме того, в механизме повреждения гепатоцитов под влиянием этанола выделяют следующие основные эффекты:
1. Усиление перекисного окисления липидов вызывает повреждение клеточных мембран, приводящее к повышению их проницаемости и как следствие нарушению трансмембранного транспорта, клеточных рецепторов, мембраносвязанных ферментов.
2. Нарушение функций митохондрий (хроническое употребление алкоголя снижает активность митохондриальных ферментов, возникает разобщение окисления и фосфорилирования, что сопровождается снижением синтеза АТФ).
3. Подавление репарации ДНК в клетках и активация апоптоза.
4. Активация системы комплемента и стимуляция продукции супероксида нейтрофилами и т.д.
В ряде случаев играют роль иммунные механизмы, которые включаются в том случае, если лекарства или метаболиты, выступая в качестве гаптенов, превращают белки гепатоцита в иммуногены.
При истинной печеночно-клеточной недостаточности развиваются следующие синдромы:
1) синдром нарушенного питания (ухудшение аппетита, тошнота, боли в животе, неустойчивый стул, похудание, появление анемии). В основе этого синдрома лежат нарушения обменных процессов;
2) синдром лихорадки (до 38 °С и даже до 40 °С) с ядерным сдвигом лейкоцитарной формулы влево. Этот синдром связан с некрозами гепатоцитов, поступлением токсических продуктов в кровь, бактериемией (возможно поступление микроорганизмов в кровь из кишечника);
3) синдром желтухи;
4) синдром эндокринных расстройств. Отмечаются снижение либидо, атрофия яичек, бесплодие, гинекомастия, атрофия молочных желез, матки, нарушение менструального цикла. Возможно развитие сахарного диабета и вторичного альдостеронизма;
5) синдром нарушенной гемодинамики – накопление гистаминоподобных и других вазоактивных веществ, приводящее к вазодилатации (компенсаторное повышение сердечного выброса в сочетании с гипотензией). Снижение синтеза альбуминов и падение онкотического давления, а также развитие вторичного гиперальдостеронизма обусловливают отечно-асцитический синдром (см. раздел 18.1.3);
6) специфический печеночный запах (fetor hepaticis) связан с выделением метилмеркаптана. Это вещество образуется из метионина, который накапливается в связи с нарушением в печени процессов деметилирования и может содержаться в выдыхаемом воздухе;
7) «печеночные знаки» – телеангиэктазии и пальмарная эритема;
8) синдром геморрагического диатеза – снижение синтеза факторов свертывания крови и частые кровотечения обусловливают возможность развития ДВС-синдрома.
Печеночную недостаточность характеризуют следующие лабораторные показатели: в сыворотке крови уменьшается содержание альбумина (чрезвычайно важный показатель!) и факторов свертывания, снижается уровень холестерина, нарастает содержание билирубина, отмечается накопление фенола, аммиака и повышение активности аминотрансфераз.
Печеночная недостаточность может привести к развитию печеночной энцефалопатии и печеночным комам.
Интенсивная терапия при явлениях печеночной недостаточности должна быть направлена на устранение этиологического фактора, восстановления функции печеночных клеток, снижения активности кишечной флоры.
1. Диета. Ограничение жиров, белков. Потребности организма в энергии удовлетворяют за счет углеводов.
2. Восстановление обменных процессов в гепатоците достигается путем:
· оксигенотерапии;
· повышения уровня гликогена в гепатоцитах в/в введением 10-40% раствора глюкозы с инсулином (1ЕД на 4 гр глюкозы), в дозе 4-6 гр/кг/сут;
· стабилизации клеточных мембран применением гепатопротекторов (эссенциале), ингибиторов протеолетических ферментов (контрикал 100 тыс ЕД/сут);
· применения антиоксидантов : аскорбиновая кислота 5% 5мл в/в 3-4 раза в день, токоферола ацетат 1-2 мл в/м, унитиол 10-20 мл в/в; рибоксин 2% 10 мл в/в;
· применения антигипоксантов: ГОМК 20% – 50-60 мг/кг в/в, пирацетам по 10 мл в/в 3-4 раза в сутки, цитохром С 5мл в/м, дроперидол 0,25% 5-10 мг в/в, реланиум 0,5% – 10-20 мг в/м или в/в.
· ликвидации отека гепатоцитов: лазикс 1-2 мг/кг стартовая разовая доза, при неэффективности увеличить, эуфиллин 2,4% -0,6 мг/кг/час.
3. Улучшение обменных процессов в печени осуществляется введением витаминов группы В, витамина Д, К, никотиновой, липолиевой кислоты.
4. Угнетение процессов гниения в кишечнике и нейтрализации аммиака достигается проведением деконтаминации кишечника (неомицин, олеандомицин по 2 гр перорально), очищением кишечника (солевые слабительные, высокие сифонные клизмы), в/в введением глютаминовой кислоты 1% раствора 50 мл.
5. Искусственная детоксикация: энтеросорбция, плазмоферез, плазмосорбция, гемодиализ.
6. При развитии генерализованного кровотечения проведение гемостатической терапии (криопреципитат 5-6 доз, свежезамороженная плазма 500 мл, аминокапроновая кислота 100 мл 3 раза, дицинон, этамзилат 2-4 мл в/в 4раза в сутки). При необходимости проведение гемотрансфузии, предпочтительнее использовать свежую донорскую кровь, что позволяет обеспечить больного максимальным количеством факторов свертывания.
7. С целью дезинтоксикации, улучшения кровоснабжения печени иногда бужируют пупочную вену и вводят 250 мл свежезаготовленной оксигенированной крови, 400-600 мл 5% раствора глюкозы с витаминами, спазмолитики (2-3 мл 2% раствора папаверина, 5-10 мл 2,4% раствора эуфиллина.)
Источник
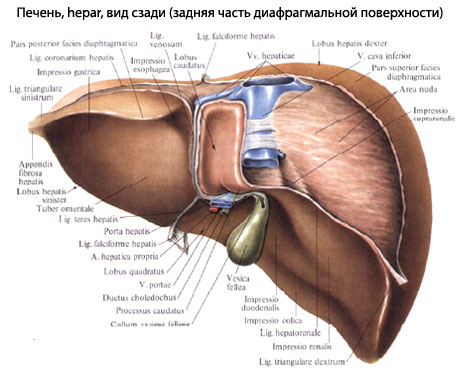
Печень — непарный орган желудочно-кишечного тракта, который находится в правом поддиафрагмальном участке. Печень выполняет важную функцию в процессах пищеварения (синтез и выделение желчи, которая способствует потреблению жиров); в ее клетках происходит обмен белков, жиров и углеводов, синтезируются белки, различные ферменты.
- Анатомо-функциональные особенности печени
- Этиология и патогенез печеночной недостаточности
- Симптомы недостаточности печени
- Интенсивная терапия печеночной недостаточности
Анатомо-функциональные особенности печени
Благодаря специальному механизму (микросомального окисления) в печени происходят процессы детоксикации различных ядов как экзогенного, так и эндогенного происхождения. Печень — один из органов кроветворения; она еще и выполняет функцию депо крови, участвует в регуляции кислотно-основного баланса организма.
На обеспечение метаболических потребностей печени в норме расходуется до 25% всего кислорода, необходимого для функционирования организма; при выраженной интоксикации эти затраты возрастают до 40%.
Кровоснабжение печени на 20% осуществляется за счет печеночных артерий, и на 80% — портальной вены. Благодаря этому к органу поступает кровь, содержащая значительно снижен объем кислорода. Итак, различные гипоксические состояния, возникающие в организме, приводят к нарушению оксигенации, в первую очередь, тканей печени. В противодействие этому орган имеет мощный механизм регенерации. Так, гибель более 70% ткани сопровождается печеночной недостаточностью, однако через некоторое время и в этих случаях объем ткани печени может восстановиться. Печеночная недостаточность — нарушение метаболических процессов в печени, сопровождающихся общей интоксикацией, неврологическими и психическими расстройствами.

Этиология и патогенез печеночной недостаточности
Печеночная недостаточность чаще всего возникает при вирусных гепатитах (вирус А и В), острых отравлениях (грибами, дихлорэтаном, фосфором, четыреххлористым углеродом, мышьяком), как следствие тяжелых токсикозов беременности, ожоговой болезни, применение ингаляционных анестетиков, антибиотиков или сульфаниламидных средников с гепатотоксическим действием, при массивной бактериальной инвазии, циррозах, первичных и метастатических опухолях печени.
Выраженная печеночная недостаточность проявляется комой. Печеночная кома бывает:
- эндогенная (печеночно-клеточная, “распадного”),
- экзогенная (портокавальная, “шунтовая”),
- смешанная.
Токсическое поражение тканей печени с разрушением более 70% гепатоцитов обусловливает развитие эндогенной комы. При циррозах печени высокое давление в воротной вене противодействует току крови, она переходит в систему полой вены. Поэтому печень не способна эффективно очистить кровь — возникает экзогенная кома. В клинической практике наблюдают чаще смешанные формы печеночной недостаточности.
Поражение центральной нервной системы при печеночной коме обусловлено рядом причин. Прежде всего, это аммиачная энцефалопатия (синтез мочевой кислоты из аммиака резко нарушается, и уровень его в крови возрастает в несколько раз).
Провоцирующими факторами могут быть пищевые продукты, богатые белками; желудочно-кишечные кровотечения; лекарственные средники снотворного и наркотического ряда; алкоголь; операции; инфекции; метаболический алкалоз. В тканях ЦНС накапливаются так называемые “ложные” медиаторы (октопамин), аминокислоты (метионин, фенилаланин, тирозин, триптофан) и их токсичные метаболиты. На фоне гипопротеинемии возникают интерстициальные отеки, что приводит к дыхательной и тканевой гипоксии. Нарушение синтеза различных ферментов, расстройство углеводного и жирового обменов, метаболический алкалоз с гипокалиемией усложняют поражения центральной нервной системы.
Симптомы недостаточности печени
Печеночная недостаточность может протекать в виде:
1. Экскреторной формы (нарушение выделения желчи, характерный признак — желтуха).
2. Васкулярной формы (преобладает клиника портальной гипертензии).
3. Печеночно-клеточной формы (нарушение деятельности гепатоцитов с расстройствами различных функций печени).
По течению различают острую и хроническую печеночную недостаточность, по степени компенсации — компенсированной, субкомпенсированной и декомпенсированной. Поражение ЦНС протекает стадийно: кома, угрожающая кома и собственно кома.
У больных с печеночной недостаточностью проявляются такие симптомы:
- при осмотре кожи — желтуха, сосудистые звездочки, “пальмарная” ладонь, расширение мелких поверхностных сосудов лица,
- часто — лихорадка,
- печеночный запах изо рта, от пота и мочи (вследствие образования из метионина метилмеркаптана),
- расстройства пищеварения (тошнота, икота, отсутствие аппетита, красный гладкий язык, боль в животе, метеоризм, нарушение дефекации),
- дыхательная недостаточность (интерстициальный отек легких с развитием рестриктивных, обструктивных и диффузных нарушений внешнего дыхания — гипоксической гипоксии),
- расстройства деятельности сердечно-сосудистой системы (артериальная гипотензия, тахикардия, экстрасистолия),
- геморрагический синдром, анемии (вследствие нарушения синтеза в печени факторов свертывания крови, а также кровотечений из эрозий и язв слизистой желудка и пищевода);
- часто присоединяется осложнения: почечная недостаточность; гепаторенальный синдром является прогностически неблагоприятным для больного;
- при нарастании печеночной недостаточности прогрессируют симптомы интоксикации центральной нервной системы: слабость, головная боль, вялость, апатия, изменение периода сна и бодрости.
- постепенно развивается дезориентация, возможны периоды психомоторного возбуждения, эпилептиформные припадки. У больных обнаруживают повышенные сухожильные рефлексы конечностей, клонус стоп, положительный симптом Бабинского. Один из частых симптомов — тремор мышц конечностей и лица, особенно выраженный при вытянутых руках и опущенных кистях в положении пронации. В состоянии глубокой комы зрачки расширены, глазные яблоки фиксированные, сухожильные рефлексы не вызываются;
- прогрессивное быстрое (в течение нескольких часов) уменьшение размеров печени. При хронической патологии, особенно при наличии выраженных регенеративных фиброзных процессов, печень может оставаться увеличенной.
Интенсивная терапия печеночной недостаточности
В основу интенсивной терапии положено этиологический принцип лечения патологии, приведшей к печеночной недостаточности, и предупреждения и терапии основных синдромов печеночной недостаточности в течение периода (10-14 дней), необходимого для спонтанной регенерации гепатоцитов.
1. Назначают больному строгий постельный режим в боксированной палате, с соблюдением медперсоналом полной асептики и антисептики.
2. С целью предупреждения энцефалопатии изымают из рациона животные белки и жиры.
3. Ликвидация гепатотоксических факторов (гипоксии, гиповолемии, геморрагии, интоксикации):
- для ликвидации гипоксии применяют оксигенотерапию (подача 3-4 л / мин кислорода через интраназальный катетер, сеансы ГБО, длительное непрерывное введение кислорода через катетер в тонкий кишечник – 0,2 – 0,3 мл / кг массы тела в минуту, оксигенированной крови в реканализованую пупочную вену);
- для увеличения печеночного кровотока восстанавливают ОЦК, улучшают реологические свойства крови, ликвидируют парез кишок. С этой целью применяют инфузии кристаллоидов, бессолевых и гемодинамических средников, р-р эуфиллина (2,4% по 20-30 мл / сут), симпатолитическим средники. Введение 10% раствора альбумина (200-300 мл), р-на маннитола (1 г / кг), реополиглюкина повышает онкотическое давление плазмы, уменьшает интерстициальный отек ткани печени;
- для профилактики возникновения стрессовых язв и желудочно-кишечных кровотечений применяют Н2 блокаторы (по 150 мг циметидина), при кровотечении из варикозно расширенных вен пищевода вставляют зонд Блэкмора;
- при наличии крови в кишечнике для уменьшения интоксикации обязательно следует произвести чистку;
- при необходимости гемотрансфузий следует использовать только свежестабилизованную кровь, консервантом которой должен быть раствор гепарина.
Для предупреждения и лечения интоксикации организма применяют следующие методы:
• очистка кишечника (частые клизмы, солевое слабительное, применение антибиотиков, не имеющих гепатотоксического действия — канамицина до 6 г / сут, ампициллина — 1г через 4 часа.),
• очистка крови — (с использованием сеансов плазмафереза, гемосорбции или гемодиализа, подключением ксеноселезенки или ксенопеченки т.п.).
• вводят вещества, способные связывать аммиак в крови (глютаминовую кислоту — по 40-50 мл 1% раствора, с глюкозой, трижды в сутки, р-н а-аргинина — по 2 грамма капельно внутривенно каждые 8 часов).
4. Для улучшения энергетических процессов, происходящих в гепатоцитах, вводят концентрированные (10-20%) р-ры глюкозы (до 5 г / кг в течение суток). Такая терапия также уменьшает распад собственных белков организма и образования шлаков.
5. С целью стабилизации клеточных мембран гепатоцитов назначают глюкокортикоиды (до 10-15 мг / кг гидрокортизона в течение суток).
6. Для стимуляции липотранспортных механизмов и стабилизации энергетического обмена применяют холинхлорид (по 10 мл 10% раствора, вместе с 200 мл раствора глюкозы, после предварительной атропинизации раза в сутки).
7. Важное значение придают витаминотерапии (С, В1, В2, В6, К, Е, В12, фолиевая и никотиновая кислоты в дозах, в 2-3 раза превышающих суточной потребности), назначают сердечные гликозиды, АТФ, панангин, антигипоксанты (цитохром С, гутимин, натрия оксибутират).
8. Своевременная коррекция нарушений водно-солевого обмена и кислотно-основного баланса, симптоматическая терапия (введение средников) способствуют нормализации здоровья.
Источник