Пиелонефрит в ремиссии код мкб
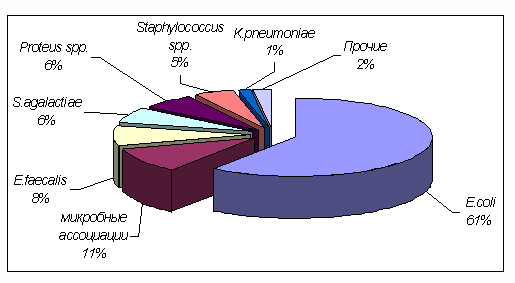
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический пиелонефрит.

Этиологические агенты хронического пиелонефрита
Описание
Нередко хронический пиелонефрит развивается после острого процесса, однако чаще наблюдается его постепенное развитие еще с раннего детства. Первичный хронический пиелонефрит рассматривается как самостоятельная нозология, а вторичный является скорее осложнением другой урологической патологии. Для хронического пиелонефрита характерна неравномерность, мозаичность поражения паренхимы почки в разных ее участках. Морфологическая картина разнообразна: в начале заболевания преобладает лимфогистиоцитарная инфильтрация, которая постепенно замещается фиброзной тканью или подвергается гнойному расплавлению и в поздних стадиях наступает гибель функционирующих элементов паренхимы почки, вначале канальцев, затем клубочков.
Причины
Патологический очаг формируется в одной из почек, что связано с необходимым сочетанием инфекционного агента, снижении иммунных сил и неблагоприятных внешних и внутренних факторов. Однако если указанные общие факторы остаются, а в дальнейшем нарушается уродинамика и гемодинамика во второй почке, в ней также возникает хронический пиелонефрит. Таким образом, можно рассматривать хронический пиелонефрит как одностороннее, но потенциально двустороннее заболевание. Двустороннее поражение встречается примерно у 30% больных хроническим пиелонефритом, его грозное осложнение – хроническая почечная недостаточность.
Хронический пиелонефрит (макропрепарат)
Симптомы
Признаки хронического пиелонефрита довольно скудны, что затрудняет его раннее распознавание. Хронический пиелонефрит редко становится причиной обращаемости пациента, чаще он становится находой при обследовании смежных органов. К общим симптомам хронического пиелонефрита следует отнести слабость, субфибрильная температура тела, утомляемость , однако эти проявления характерны для многих заболеваний, помимо пиелонефрита. Местные проявления в виде тупых болей в области почки) могут отсутствовать или быть стертыми признаками первичного заболевания (почечно-каменная болезнь, туберкулез почки, гидронефроз). Характерные для пиелонефрита в хроническогой стадии изменения мочи могут быть выявлены при микроскопическом и бактериологическом обследовании.
В клиническом течении хронического пиелонефрита различают ряд стадий: активного воспаления, латентного (скрытого) течения и ремиссии (затихания, которое может оказаться, в отличие от выздоровления, временным). В стадии активного хронического пиелонефрита наблюдаются следующие клинические симптомы этой патологии: субфибрильная температура тела, тупые боли в области почки, лейкоциты, в том числе активные, и бактерии в моче. При переходе процесса в латентную стадию температура тела снижается, исчезает болевой синдром, остается лишь малозначительная бактериурия и лейкоцитурия. В фазе ремиссии и этих изменений в моче нет, но они могут вновь возникнуть под влиянием каких-либо неблагоприятных провоцирующих факторов: общих (переохлаждение, общие инфекции, воспалительные очаги в организме) или местных (беременность, гинекологические заболевания, другие причины нарушения уродинамики). В результате ремиссия может перейти в фазу латентного и даже активного воспаления.
Ассоциированные симптомы: Бактериурия. Боль в почках. Боль в пояснице. Высокая температура тела. Общая слабость. Гематурия. Колебания веса. Лейкоцитоз. Лейкоцитурия. Ломота в теле. Недомогание. Одышка. Озноб. Протеинурия. Субфебрильная температура. Увеличение СОЭ.
Диагностика
Диагностика хронического пиелонефрита основывается главным образом на результатах лабораторных и рентгенологичеких исследований. При анализе мочи выявляют протеинурию (не выше 1 г/л), лейкоцитурию (в активной фазе с активными лейкоцитами и клетками Штернгеймера-Мальбина), бактериурию. На выделительных урограммах отмечают изменение конфигурации чашечек почки, их колбовидную форму вследствие сглаженности сосочков пирамид и расширения чашечек, уменьшение толщины паренхимы почки, выраженное неравномерно в разных ее сегментах, в поздних стадиях – значительное расширение чашечек за счет атрофии и сморщивания почечной паренхимы.
В связи с этим на выделительных урограммах значительно увеличивается отношение площади чашечно-лоханочной системы к площади всей почки. Кроме того, в связи с неравномерным развитием пиелонефрита в разных участках почки расстояние между чашечками и наружным контуром почки становится неодинаковым.
Хронический пиелонефрит на УЗИ-обследовании
Лечение
Лечение хронического пиелонефрита представляет собой трудную проблему. При первичном хроническом пиелонефрите оно чаще всего консервативное. Антибактериальную терапию проводят согласно тем же принципам, что и при остром пиелонефрите, в соответствие с видом микрофлоры мочи и ее чувствительностью. Однако при хроническом пиелонефрите широкое распространение нашло применение химиопрепаратов – фурагин, фурадонин, уросульфан, этазол, нвиграмон, неграм, 5-НОК, нитроксалин. Антибиотики применяются только в острую фазу воспаления. Также следует обеспечить ликвидацию очагов инфекции в организме: тонзиллита, кариеса, кожных покровов и , регуляция деятельности кишечника. Следует прменятьотвары трав (медвежьи ушки, полевой хвощ, почечный чай и ). Важное значение имеет санаторно-курортное лечение (Железноводск, Пятигорск и другие курорты, минеральные воды которых обладают мочегонным действием).
При вторичном хроническом пиелонефрите необходимо параллельная терапия основного заболевания: либо консервативное (например, при туберкулезе почки), либо оперативное (при аномалиях почек и мочевых путей, мочекаменной болезни и ). При одностороннем хроническом пиелонефрите с исходом в сморщивание, осложнившемся нефрогенной гипертензией, почку необходимо удалить. Нефрэктомия необходима и при пионефорозе, представляющем угрозу для всего организма, в том числе и для второй почки.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013
Категории МКБ:
Хронический обструктивный пиелонефрит (N11.1)
Разделы медицины:
Нефрология детская, Педиатрия
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Пиелонефрит — это неспецифическое бактериальное воспаление почечной паренхимы и собирательной системы почек, проявляющееся картиной инфекционного заболевания, особенно у детей раннего возраста, характеризующееся лейкоцитурией и бактериурией, а также нарушением функционального состояния почек. Согласно классификации Всемирной организации здравоохранения (ВОЗ), пиелонефрит относится к группе тубулоинтерстициальных нефритов и фактически представляет собой тубулоинтерстициальный нефрит инфекционного генеза
Название протокола – Пиелонефрит у детей
Код протокола –
Код(ы) МКБ-10
N10 Острый тубулоинтерстициальный нефрит
N11 Хронический тубулоинтерстициальный нефрит
N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом
N11.1 Хронический обструктивный пиелонефрит
N11.8 Другие хронические тубулоинтерстициальные нефриты
N11.9 Хронический тубулоинтерстициальный нефрит неуточненный
N12 Тубулоинтерстициальный нефрит, не уточненный как острый или хронический
Сокращения
ИМС инфекции мочевыводящей системы,
СРБ С-реактивный белок
СКФ скорость клубочковой фильтрации
МКБ мочекаменная болезнь
УЗИ ультразвуковое исследование
ЦМВ цитомегаловирус
ВПГ вирус простого герпеса
ЛДГ лактатдегидрогеназа
ГГТ гамма-глутамилтранспептидаза
ЩФ щелочная фосфатаза
ПКТ прокальцитонин
ОМС органы мочевой системы
ПМР пузырно-мочеточниковый рефлюкс
DMSA dimercaptosuccinic acid
Дата разработки протокола – апрель 2013 г.
Категория пациентов – дети и подростки с диагнозом «пиелонефрит»
Пользователи протокола: врачи – педиатры, врачи общей практики, родители детей с диагнозом «пиелонефрит»
Конфликта интересов нет
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Клиническая классификация пиелонефрита у детей
Течение пиелонефрита может быть рецидивирующим:
– редкие рецидивы – <2 обострений за 6 мес или <4 в год;
– частые рецидивы – ³2 обострений за 6 мес или ³4 в год.
Рецидивирующее течение пиелонефрита связано с:
– реинфекцией (новое инфицирование);
– персистированием возбудителя – в случае образования биопленок (при МКБ, постоянном мочевом катетере, уростоме и др.);
– неразрешившейся инфекцией.
Рабочая схема постановки диагноза пиелонефрит:
– Острый или хронический;
– Необструктивный (без нарушения уродинамики) или обструктивный (с нарушением уродинамики);
– Период ремиссии или обострения (необходимо указывать число обострений);
– Функция почек: сохранена или нарушена.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий
– Физикальный осмотр (с обязательным осмотром наружных половых органов)
– Измерение артериального давления
– Биохимический анализ мочи (суточная экскреция белка, оксалатов, уратов, кальция, фосфора)
– Исследование иммунного статуса
– Кал на дисбактериоз
– Общий анализ мочи (1-ый, 3-ий, 7-й, 14-й дни, далее индивидуально) или анализ мочи по Нечипоренко при минимальных изменениях в общем анализе
– Посев мочи на флору и чувствительность к антибиотикам (до начала АБТ)
– Клинический анализ крови
– Определение СРБ в сыворотке крови
– Биохимический анализ крови (общий белок и фракции, креатинин, мочевина, мочевая кислота)
– Расчет СКФ по Шварцу
– УЗИ почек и мочевого пузыря до и после микции в условиях физиологической гидратации
– Анализы мочи на урогенитальную инфекцию (хламидии, микоплазмы, уреаплазмы)
– Вирусологическое обследование (ВПГ, ЦМВ, вирус Эпштейн-Барра)
– Посев мочи на грибковую и анаэробную инфекции
Перечень дополнительных диагностических мероприятий:
Специальные методы исследования, проводимые при стихании процесса или в период клинико-лабораторной ремиссии (по показаниям)
– ритм и объем спонтанных мочеиспусканий с учетом выпитой жидкости
– уродинамическое исследование
– проба с фуросемидом и водной нагрузкой
– экскреторная урография (не проводится при сниженной СКФ и креатинемии)
– микционная цистография
– анализ мочи по Зимницкому
– исследование титруемой кислотности
– осмолярность мочи
– микроальбумин, β2-микроглобулин, α1-микроглобулин в моче
– ферментурия (ЛДГ, ГГТ, ЩФ, др.)
– динамическая реносцинтиграфия
– статическая реносцинтиграфия (не ранее, чем через 6 мес после купирования клинико-лабораторных признаков пиелонефрита)
Диагностические критерии
Жалобы и анамнез:
– озноб, лихорадка 38°С;
– общая слабость, недомогание, отказ от еды
– могут быть боли в области поясницы
– могут проявляться симптомы дизурии, отеки.
Физикальное обследование:
– температура тела субфебрильная или нормальная
– при пальпации положительный синдром Пастернацкого
Лабораторные исследования
– повышение СОЭ 20 мм/час;
– повышение СРБ 10-20 мг/л;
– повышение ПКТ в сыворотке 2 нг/мл.
Инструментальные исследования
– УЗИ почек: врожденные аномалии развития, кисты, камни
– Цистография – пузырно-мочеточниковый рефлюкс или состояние после антирефлюксной операции
– Нефросцинтиграфия- очаги поражения паренхимы почек
– При тубулоинтерстициальном нефрите – диагностическая пункционная биопсия почки (с согласия родителей)
Показания для консультации специалистов:
Консультация уролога, детского гинеколога
По показаниям консультации андролога, окулиста, отоларинголога, фтизиатра, клинического иммунолога, стоматолога, невролога
Дифференциальный диагноз
| ДИАГНОЗ или причина заболевания | В пользу диагноза |
| Острый гломерулонефрит | Гломерулонефрит почти всегда развивается на фоне уже нормальной температуры тела и редко сопровождается дизурическими расстройствами. Отёки или пастозность тканей, артериальная гипертензия, наблюдаемые у большинства больных гломерулонефритом, также не характерны для пиелонефрита. Олигурия начального периода гломерулонефрита контрастирует с полиурией, часто выявляемой в первые дни острого пиелонефрита. При гломерулонефрите преобладает гематурия, в осадке мочи всегда выявляют цилиндры, но количество лейкоцитов незначительно, часть их составляют лимфоциты. Бактериурия отсутствует. Снижение концентрационной способности почек (в пробе по Зимницкому максимальная плотность мочи ниже 1,020 при диурезе менее 1000 мл/сут), аммониогенеза и ацидогенеза сочетается при пиелонефрите с нормальным клиренсом креатинина (при гломерулонефрите последний снижен). |
| Острый аппендицит | исследование per rectum, позволяющее выявить болезненный инфильтрат в правой подвздошной области, и повторные анализы мочи |
| Амилоидоз почек | в начальной стадии, проявляющийся лишь незначительной протеинурией и весьма скудным мочевым осадком, может симулировать латентную форму хронического пиелонефрита. Однако в отличие от пиелонефрита при амилоидозе отсутствует лейкоцитурия, не обнаруживаются активные лейкоциты и бактериурия, сохраняется на нормальном уровне концентрационная функция почек, нет рентгенологических признаков пиелонефрита (почки одинаковы, нормальных размеров либо несколько увеличены). Кроме того, для вторичного амилоидоза характерно наличие длительно текущих хронических заболеваний, чаще гнойно- воспалительных. |
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения:
– ликвидация инфекционного процесса
– устранение предрасполагающих факторов
– восстановление уродинамики и функции почек
– нефропротективная терапия при прогрессирующией нефропатии
– выздоровление и профилактика осложнении.
Тактика лечения:
Немедикаментозное лечение
– Режим: постельный на весь период лихорадки, далее общий.
– Диета №7:
– по возрасту, сбалансированная по основным питательным элементам, без ограничений по белку;
– ограничение экстрактивных веществ, пряностей, маринадов, копченостей, продуктов, обладающих острым вкусом (чеснок, лук, кинза) и продуктов, содержащих избыток натрия;
– обильное питье (на 50% больше возрастной нормы) с чередованием слабощелочных минеральных вод.
– Соблюдение режима «регулярных» мочеиспусканий (через 2-3 часа — в зависимости от возраста);
– Ежедневные гигиенические мероприятия (душ, ванна, обтирания, тщательный туалет наружных половых органов);
– Симптоматическая терапия: жаропонижающая, дезинтоксикационная, инфузионная — обычно проводится в первые 1-3 дня;
– Антибактериальная терапия в 3 этапа:
– 1 этап – антибиотикотерапия – 10-14 дней;
Эмпирический (стартовый) выбор антибиотиков:
– «Защищенные» пенициллины: амоксициллина/клавуланат, амоксициллина/ сульбактам;
– Цефалоспорины III поколения: цефотаксим, цефтазидим, цефтриаксон, цефиксим, цефтибутен.
– Аминогликозиды: нетромицин, амикацин, гентамицин;
– Карбапенемы: имипенем, меропенем;
– Цефалоспорины IV поколения (цефепим).
Показания для парентеральной терапии.
– возраст <3 месяцев;
– тяжелое состояние ребенка: выраженная активность инфекционно-воспалительного процесса или клиническое подозрение на сепсис, выраженная – интоксикация или дегидратация;
– диспепсические явления (рвота) и нарушения всасывания в ЖКТ;
– невозможность приема препаратов внутрь;
– устойчивость к эмпирическим пероральным антибиотикам.
Клинические критерии для перехода на пероральный режим введения:
– Клиническое улучшение и отсутствие лихорадки в течение 24 ч;
– Отсутствие рвоты и обеспечение комплаенса.
Для детей с пиелонефритом рекомендуемый курс лечения антибиотиками зависит от тяжести состояния.
Длительность антибактериальной терапии:
– Тяжелое течение (лихорадка ≥39°, дегидратация, повторная рвота): антибиотики в/в до нормализации температуры (в среднем 2-3 дня) с последующим переходом на пероральный прием (ступенчатая терапия) до 10-14 дней;
– Легкое течение (умеренная лихорадка, отсутствие выраженной дегидратации, достаточное употребление жидкости): пероральный прием антибиотиков не менее 10 дней. Возможно однократное внутривенное введение в случае сомнительного комплаенса.
При эффективности лечения наблюдаются:
– клиническое улучшение в течение 24-48 ч с момента начала лечения;
– эрадикация микрофлоры через 24-48 ч;
– уменьшение или исчезновение лейкоцитурии на 2-3 сут от начала лечения.
Смена антибактериального препарата при его неэффективности через 48-72 ч должна основываться на результатах микробиологического исследования и чувствительности выделенного возбудителя к антибиотикам.
Режим дозирования антимикробных препаратов у детей с пиелонефритом (Л.С. Страчунский, Ю.Б. Белоусов, С.Н. Козлов, 2007)
| Препарат | Режим дозирования | |
| Дозы | Способ и режим введения | |
| «Защищенные» пенициллины | ||
| Амоксициллина/клавуланат* | 40-60 мг/кг/24 ч (по амоксициллину) | в 2-3 приема внутрь и в/в |
| Амоксициллина/сульбактам | 40-60 мг/кг/24 ч (по амоксициллину) | 2-3 раза в сутки в/в, в/м, внутрь |
| Цефалоспорины III поколения | ||
| Цефотаксим | Дети до 3 мес – 50 мг/кг/8 чДети старше 3 мес — 50-100 мг/кг/24 ч | 2-3 раза в сутки; в/в, в/м |
| Цефтриаксон | Дети до 3 мес – 50 мг/кг/24 чДети старше 3 мес — 20-75 мг/кг/24 ч | 1-2 раза в стуки; в/в, в/м |
| Цефтазидим | Дети до 3 мес – 30-50 мг/кг/8 чДети старше 3 мес — 30-100 мг/кг/24 ч | 2-3 раза в сутки; в/в, в/м |
| Цефоперазон/сульбактам | 40-80 мг/кг/сут (по цефоперазону) | 2-3 раза в сутки; в/в, в/м |
| Цефиксим | Дети >6 мес — 8 мг/кг/24 ч | 1-2 раза в сутки; внутрь |
| Цефтибутен | Дети >12 мес:при массе <45 кг- 9 мг/кг/24 ч при массе >45 кг- 200-400 мг/24 ч | 1-2 раза в сутки; внутрь |
| Цефалоспорины IV поколения | ||
| Цефипим | Дети >2 мес — 50 мг/кг/24 ч | 3 раза в сутки; в/в |
| Аминогликозиды | ||
| Гентамицин | Дети до 3 мес – 2,5 мг/кг/8 чДети старше 3 мес — 3-5 мг/кг/24 ч | 1-2 раза в сутки; в/в, в/м |
| Нетилмицин | Дети до 3 мес – 2,5 мг/кг/8 чДети старше 3 мес — 4-7,5 мг/кг/24 ч | 1-2 раза в сутки; в/в, в/м |
| Амикацин | Дети до 3 мес – 10 мг/кг/8 чДети старше 3 мес — 15-20 мг/кг/24 ч | 1-2 раза в сутки; в/в, в/м |
| Карбапенемы | ||
| Имипенем | Дети до 3 мес – 25 мг/кг/8 чДети старше 3 мес при массе тела: <40 кг — 15-25 мг/кг/6 ч >40 кг – 0,5-1,0 г/6-8 ч, не более 2,0г/24 ч | 3-4 раза в сутки; в/в |
| Меропенем | Дети старше 3 мес – 10-20 мг/кг/8 ч (макс 40 мг/кг/8 ч), не более 6 г/24 ч | 3 раза в сутки; в/в |
Согласно Европейских рекомендаций 2012 г, (M.Grabe et.al. Guidelines on urological infections. Uroweb, 2012) дозы амоксициллина/клавуланата составляют для детей от 3 мес до 12 лет:
– парентерально – 60-100 мг/кг/сутки в 3 приема;
– перорально – 37,5-75 мг/кг/сутки в 2-3 приема.
2 этап – уросептическая терапия (14-28 дней).
1. Производные 5-нитрофурана:
– Фурагин – 7,5-8 мг/кг (не более 400 мг/24 ч) в 3-4 приема;
– Фурамаг – 5 мг/кг/24 ч (не более 200 мг/24 ч) в 2-3 приема.
2. Нефторированные хинолоны:
– Неграм, невиграмон (у детей старше 3 мес) – 55 мг/кг/24 ч в 3-4 приема;
– Палин (у детей старше 12 мес) – 15 мг/кг/24 ч в 2 приема.
3 этап – профилактическая противорецидивная терапия.
Показания для длительной антимикробной профилактики ИМС у детей:
– ≥3 рецидивов ИМС в течение года
– ПМР, аномалии ОМС, тяжелая нейрогенная дисфункция мочевого пузыря;
Дети младшего возраста, которые имели эпизод пиелонефрита:
– при наличии рубцов в почках по данным DMSA, МКБ, дизурических явлений и всем девочкам с эпизодом ИМС в анамнезе.
– Используются нитрофурановые препараты (фурагин, фурамаг) в 1/3-¼ суточной дозы (1-2 мг/кг) на ночь в течение 1-12мес. Длительность терапии определяется продолжительностью клинико-лабораторной ремиссии:
– 6 мес – если интервал между рецидивами от 3 нед до 3 мес;
– 12 мес – если интервал между рецидивами менее 3 нед;
– более длительно при ПМР.
Другие виды лечения
– Клюква: применение экстракта или сока клюквы уменьшает адгезивные свойства уропатогенных штаммов E.сoli и уменьшается число рецидивов ИМС.
– Пробиотики
Хирургическое вмешательство – нет
Профилактика
Профилактические мероприятия – специфической профилактики нет
Рекомендуется:
– Общее укрепление сопротивляемости организма;
– Санация очагов инфекции.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- Список использованной литературы
1. Urinary tract infection in children: diagnosis, treatment and long-term management. NICE guideline. — London (UK): National Institute for Health and Clinical Excellence, 2007. — 30 p.
2. Пиелонефрит у детей раннего возраста: современные подходы к диагностике и лечению. А.И. Сафина. Нефрология, ПМ Педиатрия. Лекции для практикующих врачей, Практическая медицина 07, 2012г
3. Практическое руководство по антиинфекционной химиотерапии под редакцией: Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова, 2010
4. Клиническая фармакология под редакцией академика РАМН, проф. В.Г. Кукеса, 2008г,
5. Thomas B. Newman. The New American Academy of Pediatrics Urinary Tract Infection Guideline // Pediatrics. — 2011. — Vol. 128. — P. 572
6. Возианов А. Ф., Майданник В. Г., Бидный В. Г., Багдасарова И. В. Основы нефрологии детского возраста. Киев: Книга плюс, 2002. С. 22–100.
7. Малкоч А. В., Коваленко А. А. Пиелонефрит//В кн. «Нефрология детского возраста»/под ред. В. А. Таболина и др.: практическое руководство по детским болезням (под ред. В. Ф. Коколиной, А. Г. Румянцева). М.: Медпрактика, 2005. Т. 6. С. 250–282.
- Список использованной литературы
Информация
Список разработчиков протокола
Калиева М.М.- к.м.н., доцент кафедры клинической фармакологии, ЛФК и физиотерапии Каз. НМУ имени Асфендиярова С.Д.,
Мубаракшинова Д.Е.- ассистент кафедры клинической фармакологии, ЛФК и физиотерапии Каз. НМУ имени Асфендиярова С.Д.
Рецензенты:
Толеутаев Е.Т. – д.м.н., заведующий детским соматическим отделением АО «ННЦМиД»
Условия пересмотра протокола: по истечению 3 лет с момента публикации
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
