Подкожная эвентрация код мкб
Эвентрация (код по МКБ 10 – T81.3) – это дефект брюшины в мышечно-аневротическом слое передней стенки, провоцирующий разгерметизацию брюшной полости и выход внутренних органов за ее границы.
Этиология и патогенез эвентрации
 Эвентрация появляется спустя 6-10 суток после операционного вмешательства, в период замедленного протекания процессов заживления. Считается, что такое осложнение часто развивается при неправильном наложении швов. Для появления дефекта необходимо сочетание нескольких факторов.
Эвентрация появляется спустя 6-10 суток после операционного вмешательства, в период замедленного протекания процессов заживления. Считается, что такое осложнение часто развивается при неправильном наложении швов. Для появления дефекта необходимо сочетание нескольких факторов.
Основные причины возникновения эвентрации:
- нагноение шва;
- сахарный диабет;
- несоблюдение диеты;
- воспалительные процессы в ране;
- увеличение физической нагрузки после операции;
- неправильно зашитая рана;
- тампонирование раны через брюшную полость;
- атрофические процессы в брюшной стенке – возникают у истощенных больных.
При воздействии нескольких причин оперированный участок ослабляется, что приводит к неправильному восстановлению соединительных тканей. Давление на пораженную область изнутри представляет собой наибольшую опасность для здоровья пациента.
Расхождению краев раны способствуют такие обстоятельства, как кашель, вздутие живота, рвота, парез кишечника – нарушение моторной функции (ослабление движений или их полное прекращение).
В некоторых случаях эвентрация тонкой кишки возникает в результате слишком широкого разреза при формировании стомы — искусственного выхода петли наружу для отвода каловых масс. Такая необходимость возникает при непроходимости, онкологии, тяжелых формах язвенного колита. У взрослых пациентов к эвентрации при стоме тонкой кишки приводит нарушение лечебно-охранительного режима (поднятие тяжестей). В этом случае требуется экстренная операция.
Классификация патологии
Классификация выпадения внутренностей особенно важна, поскольку четкое разделение форм послеоперационных состояний позволяет уточнить показания к повторным хирургическим вмешательствам. Наибольшей популярностью пользуется классификация Е.С. Баймышева 1989 года.
По степени выпадения органов эвентрация бывает:
- Открытая (наружная). Органы выпадают через раневое отверстие на поверхность тела.
- Внутренняя (интерплевральная). Внутренности проникают в плевральную полость через диафрагму.
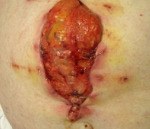
- Подкожная. Чаще возникает после лапаротомии (разреза брюшной стенки) в результате расхождения швов. Расходятся все слои брюшной стенки, кроме кожи.
Расхождение краев раны может быть полным или частичным. По характеру инфицированности различают послеоперационное выпадение органов в чистую или гнойную рану, а также перитонит вне пораженной области.
Отличие грыжи от эвентрации заключается в наличии грыжевого мешка, выстланного брюшиной. При выпадении органов внутренние органы выходят наружу или под кожу.
Клиническая картина
 Частичная и подкожная эвентрация развиваются постепенно. Большинство пациентов испытывает кишечную непроходимость, симптомы интоксикации и перитонита. Клинические проявления:
Частичная и подкожная эвентрация развиваются постепенно. Большинство пациентов испытывает кишечную непроходимость, симптомы интоксикации и перитонита. Клинические проявления:
- боли в области раны;
- повышение температуры;
- ухудшение общего состояния;
- промокание повязки – возникает в результате выхода гноя или жидкости, скапливающейся в брюшной полости.
Клиника подкожной эвентрации является невыраженной – у пациента не ухудшается общее состояние и не возникает болезненных ощущений.
Диагностика
При полном расхождении раны диагноз ставится быстро и точно. Подкожная эвентрация определяется сложнее. Часто такой вид болезни выявляют несвоевременно. Зондирование раны «вслепую» в этом случае недопустимо, поскольку высока вероятность повредить подлежащую кишку.
Выявить осложнение на ранней стадии позволяет снятие нескольких швов и осмотр раны. Также определить осложнение помогает боковая рентгенография в положении пациента на спине. На фоне отчетливо прослеживаемой линии апоневроза (широкой сухожильной пластинки) при наличии патологии видно светлое пятно.
При подкожной эвентрации рекомендуется проводить УЗИ передней брюшной стенки, позволяющее определять ее истончение в зоне рубца. При проведении этого исследования становится очевидной разница между эвентрацией и грыжей.
Методы терапии
 Эвентрация является показанием к экстренному хирургическому вмешательству. Если рана не нагноилась, воспаления тканей не произошло, выпавшие внутренности обрабатывают раствором антибиотиков, вправляют в брюшную полость и проводят ушивание раны матрацными швами. В качестве шовного материала используют лавсан, капроновую нить или толстый шелк. Снимать швы разрешается не ранее чем на 12-14 сутки.
Эвентрация является показанием к экстренному хирургическому вмешательству. Если рана не нагноилась, воспаления тканей не произошло, выпавшие внутренности обрабатывают раствором антибиотиков, вправляют в брюшную полость и проводят ушивание раны матрацными швами. В качестве шовного материала используют лавсан, капроновую нить или толстый шелк. Снимать швы разрешается не ранее чем на 12-14 сутки.
Если рана нагноилась или воспалилась, после аккуратного вправления выпавших органов в рану помещают тампоны с рыбьим жиром или вазелиновым маслом, а затем накладывают асептическую повязку. В некоторых случаях на переднюю брюшную стенку помещают гипсовую лонгету.
Если эвентрация возникла после проникающего ранения в живот, обязательно предполагается повреждение внутренних органов и проводится ревизия брюшной полости. Проверяется герметичность стенки кишечной петли и ее кровоснабжение. Если они не нарушены и не покрыты наложениями фибрина (белка, образуемого в печени), кишечную петлю обмывают антисептическим раствором и помещают обратно в брюшную полость. При лечении эвентрации сальника проводят его резекцию (вырезание).
Внутренняя эвентрация является показанием к неотложному вырезанию или вправлению органов и ушиванию диафрагмы.
Особенности повязки при эвентрации:
- если из раны выпали органы, при оказании первой помощи нельзя вправлять их обратно, необходимо наложить антисептическую ткань и регулярно ее смачивать;
- при выпадении кишечника наиболее эффективной оказывается повязка-бублик;
- основная задача при ранении – остановить кровотечение, для чего понадобится создать давление на пораженный участок;
- кожу вокруг места выпадения органов обрабатывают зеленкой или йодом.
Большое значение имеет скорость принятых мер и квалификация врачей. После операции пациент должен строго соблюдать все предписания.
Профилактические меры
Среди направлений профилактической работы при эвентрации выделяют воздействие на местные и общие факторы, а также борьбу с повышенным внутрибрюшным давлением. При устранении местных факторов профилактика направлена на предотвращение нагноения ран, лечение перитонита и аккуратное ушивание поврежденной зоны.
Чтобы снизить число инфекционных осложнений, прибегают к антибиотикотерапии. Препарат должен находиться в крови до момента начала операции. Для снижения риска нагноения раны проводится дополнительная обработка операционного поля антисептическими растворами и применяются различные защитные пленки. Также используется антистафилококковая плазма, гамма-глобулин и анатоксин в сочетании с антифагином.
Профилактика эвентрации, заключающаяся в воздействии на общие факторы, предполагает лечение основной болезни и устранение нарушений гомеостаза (анемии, гиповитаминоза). Особое внимание уделяется дезинтоксикационной терапии. Поскольку выпадение органов может возникать в результате замедленного заживления раны, рекомендуется использовать вещества, регулирующие процессы регенерации и устраняющие воспаление.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Эвентрация.

Эвентрация
Описание
Это выход внутренних органов через отсутствующий или поврежденный участок брюшной стенки. Это проявляется видимым дефектом ткани, выпадением через нее органов брюшной полости, локальными и диффузными болями в брюшной полости, диспепсией и усилением интоксикации. Диагноз: физикальное обследование, УЗИ внутренних органов, электроэнтерография, рентгенография грудной клетки. При неполных событиях возможно консервативное лечение с плотной повязкой. В других случаях требуется реконструктивная пластическая хирургия брюшной стенки.
Дополнительные факты
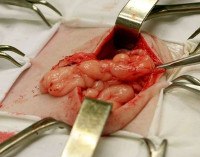
Eventration – редкая хирургическая патология, при которой из-за образования сквозного дефекта в брюшине, мышечно-апоневротическом слое, подкожной клетчатке и коже брюшная полость разгерметизируется и внутренние органы выходят за ее пределы. Реже повреждение не проникает с выпуском внутренних органов под кожу.
Большинство событий имеют травматическое происхождение, их распространенность особенно возрастает во время войны – по данным военных хирургов, заболевание выявляется у 14-23% пациентов с травмами живота. Расхождение швов на 10-20 сутки после лапаротомии наблюдается у 0,5-3% больных. Распространенность уравновешивания во время неотложных операций на брюшной полости в 10 раз выше. В 49% случаев большой сальник входит в рану, в 29% – в тонкую кишку.
Эвентрация
Причины
Пролапс органов брюшной полости имеет полиэтиологическое происхождение. Наиболее частой причиной этого события является повреждение передней брюшной стенки – порезы, колотые раны, осколки взрывов, взрывы под давлением огромных предметов и травмы грудной клетки. Постапаротомное выпадение органов брюшной полости способствует:
• Патологические изменения в области раны. Хирургические швы часто расходятся с развитием раневой инфекции. Реже событийное осложнение осложняет течение послеоперационного перитонита или возникает на фоне гранулем, серых, гематом, тканевых реакций на шовный материал. Непосредственной причиной расхождения шва является замедление процессов регенерации, гнойное слияние тканей с их прорезыванием из шовного материала.
• Ошибки во время вмешательства. Риск прогрессирования возрастает при плохой предоперационной подготовке, недооценке тяжести состояния пациента, нарушении правил асептики и антисептики. Раневая щель отмечается при неполной реабилитации, нерациональном дренировании брюшной полости, неправильном ушивании – слишком редкие или слишком частые швы, неправильном использовании рассасывающегося материала.
• Значительное повышение внутрибрюшного давления. Распространенными причинами события являются физическая нагрузка, давление на рану брюшной полости с кишечным парезом, метеоризм, рвота, сильная икота. В группу риска входят пациенты, страдающие заболеваниями с интенсивным кашлем – коклюшем, острыми респираторными вирусными инфекциями, бронхитом, бронхиальной астмой, туберкулезом, другими бронхолегочными патологиями, опухолями средостения.
• Истощение пациента. Регенерация тканей замедляется из-за отравления, небольшого количества сывороточного белка, фибрина, нарушений коллагена и атрофии мышц брюшного пресса. Вероятность события увеличивается у пожилых пациентов с сахарным диабетом, анемией, циррозом печени, атеросклерозом и кахексией различного происхождения. Ключевым фактором ожирения является нарушение функции поддержки живота.
Соотношение событий крайне редко – врожденная аномалия и вызвано различными дизонтогенетическими факторами. Выпадение внутренних органов наблюдается у новорожденных с дефектом в виде недоразвития передней брюшной стенки (гастрошизис) и внутриматочного разрыва амниотической оболочки грыжи пуповины.
Патогенез
Механизм развития ивентации определяется их этиологией. При механических травмах нарушается целостность брюшной полости, нарушается диафрагма, внутренности переходят в полученную рану. У некоторых пациентов стенки органов также повреждены. Патогенез послеоперационного выравнивания связан с несоответствием между пределом прочности раны и нагрузками, действующими на нее. Созданный шов ослабевает, когда регенеративная способность ткани снижается из-за гнойных, гиперэргических, патологических невоспалительных процессов, белка, фибрина, коллагена и других пластических материалов для заживления ран.
Провоцирующим фактором часто становится повышение давления в брюшной полости, которое растягивает края раны изнутри и способствует их прорезыванию с помощью сшивающего материала. После того, как рана расходится, в нее попадают органы брюшной полости. Формирование врожденного события основано на недоразвитии определенных элементов брюшной стенки: мышц во время гастрошизиса, всех слоев с грыжей пуповины. Каким бы ни был патогенез, при контакте с окружающей средой внутренние органы засеваются инфекционными агентами, происходит дегидратация внешних мембран и развивается воспалительный процесс.
Классификация
Систематизация форм событий учитывает этиологию заболевания, локализацию и степень нарушения целостности брюшной стенки. Дефект присущ природе, травматичен и послеоперационен. Когда кишечник попадает в окружающую среду, это событие считается внешним, тогда как эктопия в плевральной полости считается внутренней. Учитывая степень тяжести пролапса, специалисты в области общей хирургии и гастроэнтерологии различают степень тяжести (стадии развития) постпаратомной формы заболевания:
• Подкожное событие (I степень). Существует несоответствие в брюшине, апоневрозе и мышцах брюшного пресса, но внутри удерживается шов. Происходит через 8-10 дней после операции.
• Частичное событие (II степень). Через 9-11 дней после процедуры все слои брюшной стенки расходятся. Дно дефекта образовано внутренними органами, прикрепленными к краям раны и брюшины.
• Полная возможность (III степень). Там нет никаких признаков склеивания. После того, как швы хирургической раны разошлись, большой сальник свободно заполняет петли тонкой кишки.
• Истинное событие (IV степень). Происходит потрошение, внутренности через раневое отверстие выходят за пределы брюшной полости. Частых осложнений и высокой смертности не наблюдается.
Симптомы
При открытых травматических повреждениях выявляется дефект брюшной стенки, в который проникают внутренние органы. На возможные внутренние проявления указывают сильная боль в груди, одышка, сильная одышка, кашель. У пациентов с травмами возникают боли и геморрагический шок: отмечаются спутанность сознания, бледность кожи, тахикардия и падение артериального давления. При врожденном событии в области пупка обнаруживается круглый или овальный дефект, через который падают набухшие, отечные, сварные кольца кишечника. Другие нарушения развития могут быть определены у ребенка.
Пост-лапаротомия наступает через 8-10 дней после операции. Когда начинается выпадение органов, пациенты жалуются на слабую тупую боль в области шва. Наблюдается асимметрия брюшной полости и локальная болезненность брюшной стенки. По мере прогрессирования заболевания, лихорадки, повышения частоты сердечных сокращений, резкого снижения артериального давления, повышенной потливости, озноба. Полное событие характеризуется появлением обильных геморрагических или гнойных выделений из раны, резкого ухудшения состояния пациента, диффузных невыносимых болей в животе, тошноты, рвоты, метеоризма и задержки стула. В ране видны внутренние органы.
Боль в грудной клетке. Икота. Кашель. Лейкоцитоз. Метеоризм. Одышка. Озноб. Потливость. Рвота. Тошнота. Увеличение СОЭ.
Возможные осложнения
В случае расхождения послеоперационных швов, открытых травм всегда возникает вторичная инфекция с образованием воспалительных инфильтратов, язв, перитонита, флегмон брюшной полости. Возможно нарушение опавших органов в ране. У пациентов с ослабленным иммунитетом с эпизодами сепсис может возникать вследствие генерализованного процесса. Тяжелая эндотоксемия приводит к нарушению микроциркуляции вплоть до начала ДВС-синдрома. В 20-30% случаев заболевание заканчивается смертью. Отдаленными последствиями выпадения органов брюшной полости являются образование крупных брюшных грыж, трофических язв, рубцов, спаечной болезни, кишечных свищей.
Диагностика
Из-за визуализации патологических проявлений диагностика всех форм событий, кроме внутренних и подкожных, обычно не представляет трудностей. Диагностический поиск направлен на комплексное обследование органов брюшной полости для оценки степени выраженности патологических изменений. Наиболее информативными являются:
• Физическое обследование. При закрытой форме выравнивания опухолевидное образование пальпируется в проекции шва, возможна подкожная эмфизема. В случае полной потери раны видны пурпурно-цианотические петли кишечника. При аускультации отсутствует кишечный шум.
• УЗИ брюшной полости. С помощью сонографии можно оценить состояние стенок раны, обнаружить воспалительные инфильтраты, отеки и патологические изменения в кишечных петлях, свободную жидкость в брюшной полости. УЗИ проводится в динамике для оценки эффективности лечения.
• Электроэнтерография. Изучение двигательной активности тонкого и толстого кишечника в случаях подозреваемых событий проводится всеми оперированными пациентами. Характерным является отсутствие перистальтики, что свидетельствует о стойком нарушении моторно-эвакуаторной функции желудочно-кишечного тракта.
• Лабораторные исследования. В общем анализе крови наблюдается высокий лейкоцитоз (более 20 г / л) со смещением формулы влево, увеличение СОЭ. Во время послеоперационного события в биохимическом анализе крови могут быть обнаружены гипопротеинемия, повышение уровня креатинина, АЛТ, АСТ, щелочной фосфатазы, электролитные нарушения. Используя иммунограмму, оценивают степень снижения реактивности организма. Для выявления вторичной инфекции и определения чувствительности выделенных микроорганизмов к антибиотикам проводят бактериологическую культуру раны. Чтобы визуализировать грудную эктопию кишечника при внутренних повреждениях, назначают рентген грудной клетки.
Дифференциальный диагноз события проводят при послеоперационном перитоните, нагноении раны, кишечной непроходимости, рецидиве грыжи живота, воспалительной инфильтрации послеоперационной раны. Помимо наблюдения за хирургом, пациенту рекомендуется обратиться к гастроэнтерологу, травматологу, специалисту по инфекционным заболеваниям, гематологу.
Лечение
Медицинская тактика зависит от этиологии и тяжести выпадения. В случае травматической патологии рекомендуется закрытие раны с тщательной ревизией брюшной полости, антибактериальное и антисептическое лечение, резекция упавшего сальника и поврежденных участков кишечника. Поврежденный при внутреннем событии, выполняется тораколапаротомия с репозицией или резекцией пораженных органов брюшной полости, закрытием диафрагмальной раны. Хирургическая коррекция врожденных форм заболевания проводится в течение 3-4 часов с момента рождения ребенка.
В случае неполного события после лапаротомии приемлема консервативная терапия: пациент переводится в постельный режим, регулируется функционирование кишечника, назначаются антибиотики и инфузионная терапия. При I степени потери накладывается плотная повязка, при II рана дополнительно дезинфицируется. Реконструктивно-пластическая операция при подкожной недостаточности проводится через 2-3 месяца. Вторичные швы для устранения дефекта ткани с частичным выпадением органов накладывают на 6-8 день. При полном и достоверном событии вмешательство (устранение события) проводится в экстренном порядке с учетом наличия или отсутствия гнойно-воспалительных процессов в послеоперационной ране и брюшной полости:
• С асептическим выравниванием. Орошение упавших органов показано антибактериальными препаратами с послойным глухим закрытием брюшной стенки через все слои специальными хирургическими швами. Для уменьшения натяжения и предотвращения прорезывания зубов разгрузочную фиксацию применяют с помощью кнопок, марлевого жгута, резиновых трубок.
• Для гнойной раны. Рекомендуется очистить рану от гноя, промыть ее антисептическим раствором, пластик с помощью разгрузочных резиновых трубок. При отсутствии кишечных парезов и перитонитов, тампонадных мазевых ран, асептической повязки и гипсовых слепков возможно ушивание дефекта эпителия.
• В случае повторяющегося события. Размещение аллотрансплантата наиболее эффективно. Учитывая иммунологическую активность материалов, предпочтение отдается синтетическим эксплантам и использованию твердой мозговой оболочки. Аналогичный подход используется для затягивания краев раны, значительного послеоперационного дефекта брюшной стенки.
В послеоперационном периоде для улучшения восстановительных процессов рекомендуются заживление ран, антибиотики, иммуностимуляторы и витаминотерапия. Профилактика кишечной непроходимости и перитонита осуществляется детоксикацией и противовоспалительным лечением с введением коллоидных и кристаллоидных растворов для коррекции нарушений обмена веществ.
Список литературы
1. Послеоперационная эвентрация: автореферат диссертации/ Баймышев Е. С. – 1989.
2. Эвентрация. Принципы диагностики и лечения/ Полынский А. А. , Чернышев Т. М. // Журнал Гродненского государственного медицинского университета – 2014 – №2.
3. Абдоминальная хирургия/ Григорян Р. А. – 2006.
Источник
