Реактивный артрит синдром рейтера симптомы

Содержание:
- Что такое реактивный артрит?
- Симптомы реактивного артрита
- Причины реактивного артрита
- Диагностика реактивного артрита
- Лечение реактивного артрита
- Профилактика реактивного артрита
Статья подготвлена специалистом для ознакомления и не является руководством по лечению и диагностике. Перед применением тех или иных рекомендаций, проконсультируйтесь с врачём, не занимайтесь самолечением.
Что такое реактивный артрит?
Реактивный артрит – это тяжёлое заболевание суставов, которое имеет свои характерные особенности.
Эта форма артрита сопровождается одним или сразу несколькими симптомами:
Воспалительными процессами в органах желудочно-кишечного тракта.
Конъюнктивитом (воспалением глаз).
Воспалительными процессами в мочеполовой системе.
Воспалением суставов.
По имеющейся статистике, данные которой опубликованы в специализированных медицинских изданиях и средствах массовой информации, реактивный артрит чаще всего диагностируется у пациентов, возраст которых находится в диапазоне от 30 до 40 лет. У мужчин больше всего было выявлено случаев заболевания, которое спровоцировала мочеполовая инфекция. У представительниц женской и мужской половины населения одинаково часто диагностируется реактивный артрит, который развивается на фоне прогрессирования кишечной инфекции (дизентерии).
По мнению многих специалистов, реактивный артрит является ревматическим заболеванием, которое в активной стадии своего развития способно поражать жизненно-важные органы и системы человеческого организма.
Чаще всего проблемы возникают в следующих органах:
в лёгких;
в почках;
в сердце;
в мягких тканях органов зрения;
на кожном покрове (в виде сыпи, язвочек или крапивницы);
на слизистой полости рта и т. д.
В последние годы именно реактивная форма артрита чаще всего диагностируется у населения разных стран мира, вызывая у людей тяжёлое поражение опорно-двигательного аппарата, не зависимо от возраста и половых признаков. Многие специалисты ревматологи считают, что если реактивный артрит не был спровоцирован кишечной или урогенитальной инфекцией, то его следует классифицировать в качестве болезни Рейтера. Это связано с тем, что всего лишь в 4% случаях при данной форме артрита были выявлены инфекции мочеполовой системы.
Симптомы реактивного артрита

На начальной стадии развития реактивный артрит у большинства пациентов проявляется в острой форме.
По результатам многочисленных исследований было установлено, что первые симптомы данного заболевания появляются спустя 2 недели после инфицирования пациента:
Повышается температура в области поражённых суставов. Для определения жара в суставе достаточно приложить ладонь на место повреждения. Чтобы снять жар рекомендуется использовать компрессы.
Опухают суставы (голеностопный и коленный, а также локтевые и лучезапястные, суставы кистей рук и стоп). Иногда припухлость стремительно распространяется за контуры суставов.
Развивается болевой синдром в суставах. Возникают болевые ощущения, преимущественно при ходьбе, либо выполнении других движений поражённой нижней или верхней конечностью. Многие пациенты испытывают тупые, выкручивающие или ноющие боли при любых физических движениях, которые в ночное время немного утихают. Дискомфорт они испытывают и при пальпации области поражённого заболеванием сустава.
Появляется скованность движений, вызванная нарушением оттока суставной жидкости. Больные люди не могут активно передвигаться, выполнять физические упражнения.
Появляется суставной синдром, который сопровождается болями, ассиметричным олигаортритом, поражением суставов, отёчностью и т. д.
Выявляются инфекции в мочеполовой системе, носоглотке, кишечнике (сопровождаются характерной симптоматикой). Урогенитальные инфекции сопровождают такие заболевания мочеполовой системы как уретрит и цервицит, а развивающиеся на их фоне осложнения.
Происходит расширение суставной щели и отёк (периартикулярный) мягких тканей (легко определяется при рентгенографии).
Воспаляются глаза, кожный покров (конъюнктивит, раздражение слизистой, ослабление зрительной активности, крапивница, псориазиформные высыпания, стоматит и т. д.).
В начальной стадии развития реактивного артрита у пациентов проявляются признаки сакроилеита (поражение позвоночника), заболевания почек, болезней сердца (тахикардия), расстройства нервной системы.
Усталость, потеря работоспособности.
Общее недомогание, резкая потеря веса.
Лихорадочные состояния, часто сопровождающиеся повышением температурного режима, либо ознобом и т. д.
Причины реактивного артрита
По результатам многочисленных исследований, которые проводились специалистами из разных стран мира, было установлено, что реактивный артрит в большинстве случаев развивается на фоне плохой наследственности. Современная медицина способна выявлять данное заболевание на генетическом уровне. Это происходит благодаря специальным лабораторным исследованиям, при которых задействуются реактивы, определяющие генетические маркеры HLA-B27. Несмотря на наследственную предрасположенность, реактивный артрит проявится у пациентов только в том случае, когда они будут инфицированы этим заболеванием.
К причинам появления реактивного артрита можно причислить следующие провоцирующие факторы:
различные бактерии (Сальмонелла, Иерсиния, Шигелла, Кампилобактер);
инфекционные заболевания (дизентерия);
аномалии в иммунной системе пациента;
генетическая предрасположенность к данному заболеванию (чаще всего выявляется реактивный артрит у носителей антигена HLA-B27);
инфицирование пациента вредными микроорганизмами, проникающими в мочеполовую систему человека (например, хламидии Chlamydia trachomatis, Ureaplasma urealyticum) и т. д.
Диагностика реактивного артрита

При выявлении характерной симптоматики или любого дискомфорта в области суставов больной должен обратиться к узкопрофильному специалисту – ревматологу.
На приёме врач должен правильно собрать анамнез данного заболевания, после чего назначить пациенту комплекс лабораторных исследований и аппаратной диагностики:
клинический и биохимический анализ крови;
общий анализ мочи;
другие анализы крови, посредством которых определяются следующие показатели: антитела, антиген, сиаловые кислоты и т. д.;
мазки из цервикального канала и уретры;
имунноферментный анализ;
посев кала на выявление патогенной микрофлоры;
ПЦР анализ;
ректороманоскопия;
рентгенография (позвоночного столба, суставов нижних и верхних конечностей);
фиброколоноскопия;
магнитно-резонансная или компьютерная томография и т. д.
Диагностика реактивного артрита осуществляется на основании данных первичного осмотра, во время которых специалист выявил основные признаки этого заболевания, и результатов лабораторного и аппаратного обследования пациента. Благодаря своевременно проведённой рентгенографии врач может выявить любые, даже незначительные, изменения в опорно-двигательном аппарате. Иногда аппаратная диагностика позволяет обнаружить кальцификаты, которые располагаются на костных тканях, в области которых происходили воспалительные процессы.
Если у пациента, которому был диагностирован реактивный артрит, наблюдается воспаление глаз, то лечащий врач направляет его на консультацию к офтальмологу. Узкопрофильный специалист не только определит остроту зрения, но и выявит степень воспаления, после чего назначит медикаментозную терапию.
Лечение реактивного артрита
После комплексной диагностики реактивного артрита специалист выбирает методику, по которой будет лечиться данное заболевание. Метод терапии напрямую будет зависеть от места локализации болезни и от стадии её развития.
В большинстве случаев такой категории пациентов назначаются:
Нестероидные медицинские препараты, обладающие противовоспалительным действием. На фоне их регулярного приёма у больных могут возникать различные побочные эффекты: появляются язвы, развиваются желудочно-кишечные расстройства, начинаются внутренние кровотечения.
При лечении реактивного артрита пациентам назначаются кортикостероиды. Эта группа препаратов, включая преднизолон, способна значительно уменьшить воспалительный процесс в суставах и сухожилиях верхних и нижних конечностей. Их можно принимать любым удобным способом: в виде мазей; в таблетированной форме преорально; в виде инъекций (вводятся в поражённый сустав).
В том случае, когда у пациента реактивная форма артрита была спровоцирована венерическими или вирусными инфекциями, ему назначается курс антибиотиков.
Параллельно больной должен принимать пробиотики, функции которых заключаются в смягчении воздействия антибиотиков на желудочно-кишечный тракт человека.
Пациентам, у которых была выявлена стойкая форма реактивного артрита, назначается сульфазилин. Этот медицинский препарат может сопровождаться различными побочными эффектами, такими как подавление костного мозга, кожные высыпания. После курса сульфазилина больные должны пройти лабораторное обследование и сдать анализы крови.
При воспалительных процессах в глазах пациентам прописываются специальные капли. Тяжёлая форма воспаления потребует более серьёзного лечения, в курс которого входят инъекции кортизона.
При воспалительном процессе в области мужских или женских гениталий лечащий врач назначает курс терапии кремами, в состав которых входит кортизон.
При реактивном артрите, вызванном кишечными или урогенитальными инфекциями, пациентам назначаются антибиотики, специфичные для выявленных групп бактерий.
Если у пациента был выявлен воспалительный выпот, то специалисты проводят комплекс мероприятий для эвакуации его из повреждённой полости сустава верхней или нижней конечности. Параллельно такой категории пациентов назначаются мази, кремы, гели, в составе которых присутствует димексид, обладающий противовоспалительным действием.
Пациентам с диагнозом реактивный артрит рекомендуются различные физиотерапевтические процедуры, такие как криотерапия, фонофорез, синосоидально-модулирующие токи и т. д. Большую пользу при лечении данного заболевания приносит курс лечебной физкультуры, во время которой пациенты выполняют специально разработанные упражнения под наблюдением опытного инструктора.
После снятия воспалительного процесса в области повреждённых суставов пациентам назначаются лечебные ванны. Во время таких водных процедур обычно используются соли из Мёртвого моря, а также сероводородные и сернистоводородные соли. Параллельно с лечебными ваннами можно пройти курс грязелечения.
Не зависимо от того, какая терапия была применена при лечении реактивного артрита, пациентам рекомендуется с регулярной периодичностью сдавать анализы, которые смогут показать наличие инфекции. При выявлении любых бактерий, способных спровоцировать повторное развитие реактивного артрита, пациентам назначается курс терапии, включающий новую группу антибиотиков (при выборе наиболее эффективных препаратов больным рекомендуется сдать специальный анализ).
Прогноз заболевания

Для пациентов, которые прошли комплексное лечение от реактивного артрита, существует следующий прогноз на дальнейшую жизнь:
в 20% случаев признаки заболевания исчезают в течение 6-ти месяцев;
после правильно подобранного лечения не происходит рецидивов болезни;
в 25% случаев реактивный артрит переходит в хроническую стадию, прогрессируя только в фазе обострения;
в 50% случаев заболевание спустя определённый промежуток времени начинает прогрессировать с новой силой;
только в 5% случаев тяжёлая форма реактивного артрита приводит к деформации позвоночника и суставов.
По теме: Народные методы лечения артрита
Профилактика реактивного артрита
В целях профилактики реактивного артрита специалисты рекомендуют проводить комплекс мероприятий:
избегать случайных половых связей, во время которых можно заразиться урогенитальными инфекциями;
соблюдать личную гигиену;
вести здоровый образ жизни;
употреблять в пищу полезные продукты;
своевременно проходить медицинское обследование и т. д.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
Описание
Реактивный артрит – это асептическое воспаление суставов, возникшее на фоне инфекции ЛОР-органов, кишечника или урогенитального тракта. Имеет код М02 по МКБ-10. Развивается одновременно с основным заболеванием или через 1-4 недели после его начала. Отличительной особенностью является ассиметричное поражение суставов в сочетании с воспалительными изменениями слизистых оболочек глаз, полости рта, мочеиспускательного канала, шейки матки и пр.
В трети случаев реактивный артрит полностью излечивается в течение полугода. Еще у трети пациентов периодически возникают рецидивы. В 25% случаев болезнь с самого начала протекает хронически. У 5% больных отмечается тяжелое течение с быстро прогрессирующим разрушением и нарушением функции пораженных суставов, ограничением или утратой трудоспособности.
Причины развития
Специалисты различают 2 разновидности реактивного артрита:
- Урогенитальный. Развивается на фоне ИППП, вызываемой Mycoplasma hominis, Trichomonas vaginalis и другими возбудителями. Первое место среди микроорганизмов, провоцирующих воспаление суставов, занимает Chlamydia trachomatis – болезнь возникает у 1-3% пациентов, перенесших хламидийную инфекцию. Мужчины страдают в 9 раз чаще женщин.
- Энтероколитический. Возникает в результате инфицирования микроорганизмами из рода сальмонелл, шигелл, иерсиний и некоторых других. Энтероколитическим артритом осложняется от 1,5 до 4% случаев всех кишечных инфекций. Заболевание одинаково часто выявляется у больных обоих полов.
Воспаление суставов после респираторных и отоларингологических инфекций (ОРВИ, тонзиллита) в отдельную категорию обычно не выделяют. Чаще всего реактивным артритом заболевают люди в возрасте 20-40 лет. Реже патология диагностируется у детей и пациентов старшего возраста, в обоих случаях преобладают энтероколитический вариант и последствия со стороны ЛОР-органов.
Значимую роль в развитии суставного синдрома играет генетическая предрасположенность. Носители НLA-B27 страдают в 50 раз чаще людей, не имеющих этого антигена.
Патогенез
В основе реактивного артрита лежит искаженная иммунная реакция. Антитела атакуют не только возбудителя, но и антигены (обычно – НLA-B27), содержащиеся в клетках сустава. Ранее считалось, что артрит имеет асептический характер, то есть, болезнетворные микробы в сустав не попадают, воспаление возникает только из-за иммунного сбоя.
Современные исследования опровергают это представление. Ученым удалось выделить из суставной жидкости и суставной оболочки нуклеиновые кислоты, принадлежащие жизнеспособным хламидиям. Это доказывает, что микробы (возможно, не все, а только некоторые) проникают в сустав, хотя напрямую их обнаружить практически невозможно.
Классификация
Наряду с делением реактивных артритов на урогенитальные и энтероколитические, в клинической практике используют следующие классификации:
- По особенностям течения: острые (до 2 месяцев), затяжные (до 1 года), хронические (более 1 года), рецидивирующие (при повторном обострении после исчезновения всех симптомов в течение полугода или более).
- По степени активности: с низкой (I), средней (II) и высокой (III) активностью, неактивный (в стадии ремиссии).
- По тяжести нарушения функций сустава: больной сохраняет способность к труду (I), трудоспособность утрачена (II), пациент не может обслуживать себя (III).
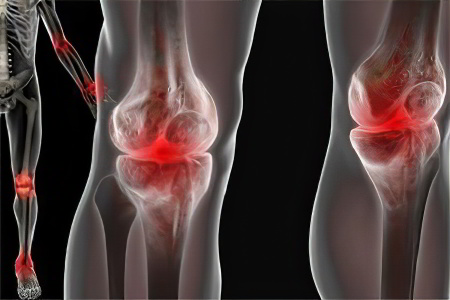
Симптомы
Фото: carence.ru
Клиническая картина реактивного артрита состоит из суставных и внесуставных проявлений. Внесуставные симптомы нередко возникают до развития суставного синдрома, но ведущую роль играет именно поражение суставов.
Суставные проявления
Воспаление ассиметричное. Чаще всего при реактивном артрите страдают крупные суставы нижних конечностей – коленные и голеностопные. Реже в воспалительный процесс вовлекаются мелкие суставы стопы. Характерно «лестничное» поражение – распространение воспаления от проксимальных суставов к дистальным в течение нескольких дней. Иногда поражаются крестцово-подвздошные суставы и вышележащие отделы позвоночника. После сальмонеллеза и иерсиниоза у некоторых больных воспаляются суставы кистей рук.
Выраженность симптоматики существенно различается. В тяжелых случаях пациентов беспокоят интенсивные боли на фоне повышения температуры тела, общей слабости, разбитости. Боли усиливаются по ночам. Кожа околосуставной области отекает, краснеет, пальцы приобретают «сосискообразный» вид. При воспалении средней тяжести боли незначительные или умеренно выраженные, общее состояние не страдает либо страдает незначительно. В легких случаях появляются артралгии, которые потом трансформируются в артрит.
Внесуставные проявления
Внесуставные симптомы реактивного артрита включают поражения сухожилий, кожи, ногтей и слизистых оболочек в сочетании с системными проявлениями. Со стороны сухожилий могут наблюдаться энтезиты или тендовагиниты. В первом случае возникают боли и воспаление в точке прикрепления к кости, во втором в процесс вовлекаются само сухожилие и его слизистая сумка. У пациентов старшей возрастной группы могут образовываться пяточные шпоры.
Кожная симптоматика проявляется в виде кератодермии или узловатой эритемы. Для кератодермии типично появление участков покраснения и усиленного шелушения участков кожи на ладонях и подошвах. Участки сливаются между собой, образуя зоны ороговения. Измененная кожа становится неэластичной, легко трескается с образованием сухих или мокнущих эрозий. Иногда трещины инфицируются, развивается гнойное воспаление.
При узловатой эритеме чаще страдает передняя поверхность голеней. Образуются гладкие плотные болезненные узлы, возвышающиеся над уровнем кожи. Через несколько дней кожа над узлами начинает «отцветать», как синяк, сначала приобретая бурый, затем – синюшный, зеленоватый и желтый оттенок. Поражение ногтей проявляется их пожелтением, шелушением и разрушением, чаще определяется на стопах.
Изменения слизистых, как правило, выражены слабо, быстро исчезают. При развитии конъюнктивита краснеют глаза, появляется ощущение «песка». Реже отмечается тяжелое течение, сочетание с иридоциклитом, острым увеитом. Во рту пациентов выявляются безболезненные язвочки на языке, твердом и мягком небе. При уретрите отмечаются рези и боли во время мочеиспускания. При баланите краснеет головка полового члена. Цервицит чаще протекает бессимптомно, обнаруживается в ходе гинекологического осмотра.
Системные проявления представляют наиболее серьезную угрозу для здоровья больного. Могут воспаляться плевра, оболочки и камеры сердца. В последнем случае возможны аритмии из-за нарушений проводимости. Следствием поражения сердца у некоторых больных становится недостаточность аортального клапана. Гломерулонефрит может привести к развитию почечной недостаточности. При полиневрите отмечаются боли, нарушения чувствительности и мышечная слабость в зоне пораженных нервов.
Синдром Рейтера
Считается классической формой реактивного артрита, известен со времен Гиппократа. Включает триаду признаков: поражение суставов (моно- или полиартрит), урогенитального тракта (уретрит) и слизистой глаз (конъюнктивит).
Вначале манифестирует уретрит. Пациенты отмечают учащение позывов, неприятные ощущения при мочеиспускании, покраснение наружного отверстия уретры, скудное слизистое отделяемое. Возможно бессимптомное течение, при котором воспаление мочеиспускательного канала определяется только лабораторно. Затем возникают явления конъюнктивита, реже – кератита, ретинита, ирита, иридоциклита или увеита. Дебют реактивного артрита наблюдается через 4-6 недель после урогенитальной инфекции.
Диагностика
Фото: kirov.online
Диагноз устанавливается ревматологом. Основу диагностики составляют лабораторные исследования. Обследование включает следующие процедуры:
- Опрос. Врач выясняет время, обстоятельства и очередность появления суставных и внесуставных проявлений. Важным признаком реактивного артрита является урогенитальная, кишечная или ЛОР-инфекция, перенесенная незадолго до появления указанных симптомов.
- Внешний осмотр. Специалист оценивает состояние суставов, кожи и слизистых оболочек, выявляет признаки воспаления (отек, покраснение, повышение локальной температуры), другие характерные изменения.
- Общие лабораторные исследования. В общем анализе крови обнаруживается повышение СОЭ. В биохимическом анализе крови определяется С-реактивный белок при отрицательных результатах тестов на антинкулеарный и ревматоидный факторы. В качестве специфического маркера рассматривается антиген НLA-B27.
- Тесты для выявления возбудителя. Обязательно проводятПЦР-исследование мочи или отделяемого урогенитального тракта на хламидии. По показаниям назначают комплексные ПЦР или тесты для определения других возбудителей ИППП. Выполняют анализы кала для обнаружения шигелл и сальмонелл. Исключают ВИЧ-инфекцию, гонорею.
- Анализы синовиальной жидкости. Исследования производятся при выраженном синовите, неоднозначных клинических и лабораторных данных. Отсутствие бактерий в результатах посева суставной жидкости позволяет исключить бактериальный артрит. При микроскопии обнаруживаются низкая вязкость, нейтрофилез, плохое образование муцинового сгустка.
- Рентгенография. При острой форме неинформативна, применяется для исключения других заболеваний. При хроническом течении позволяет оценить степень деструкции суставных структур.
- ЭКГ. Осуществляется для оценки тяжести поражения сердца, диагностики недостаточности аортального клапана.
Дифференциальную диагностику проводят с другими артритами: септическим, вирусным, постстрептококковым, ревматоидным, псориатическим, туберкулезным. При поражении крестцово-подвздошного сустава требуется различение с анкилозирующим спондилитом. При пребывании пациента в эндемических зонах необходимо исключить болезнь Лайма.
Лечение
Фото: fakty.com.ua
Лечение в большинстве случаев проводится в амбулаторных условиях. Госпитализация показана при тяжелом течении артрита, наличии системных проявлений. В течение 2 недель пораженным суставам обеспечивают функциональный покой. Иммобилизация не требуется. Основу лечения составляет медикаментозная терапия. При развитии синовита выполняют суставные пункции. Наряду с лекарственными средствами при тяжелом течении применяют местное введение стволовых клеток.
Физиотерапевтические мероприятия включают криотерапию, СМТ, фонофорез с гидрокортизоном. После устранения острых явлений назначают ЛФК, грязелечение, сернистоводородные, сероводородные, солевые ванны для восстановления функций суставов. Период временной нетрудоспособности при острой и затяжной формах составляет 1-2 месяца, при обострении хронического реактивного артрита – до 1 месяца. Остаточные явления при остром течении сохраняются в течение 3-6, иногда – 12 месяцев.
Лекарства
Фото: vk.com
Важнейшей задачей является устранение инфекции. Этиопатогенетическая терапия дополняется симптоматическими лекарственными средствами. План лечения включает:
- Антибиотики. Необходимы при хламидийной инфекции. Доксициклин, кларитромицин, другие препараты из групп тетрациклинов, макролидов и фторхинолонов назначаются перорально. Продолжительность курса антибиотикотерапии составляет 1 месяц. Эффективность антибиотиков при кишечной инфекции не доказана.
- НПВС. Диклофенак, ибупрофен, напроксен, нимесулид применяются в виде таблетированных форм, устраняют боль и воспаление. Из-за возможного негативного влияния на внутренние органы используются в минимально возможных дозах короткими курсами под лабораторным контролем функций печени и почек.
- Глюкокортикоиды. Рекомендованы при тяжелом течении реактивного артрита. Вводятся местно в ходе внутрисуставных и околосуставных блокад. Реже назначаются в виде средств общего действия.
- Иммуносупрессоры. Сульфасалазин показан при затяжном течении, высокой активности процесса, развитии спондилоартрита. Другие препараты этой группы при реактивном артрите в настоящее время признаны неэффективными.
Народные средства
Фото: 365news.biz
Реактивный артрит нельзя вылечить без устранения инфекции с помощью фармацевтических препаратов, подобранных с учетом вида возбудителя и особенностей течения болезни. Попытки самолечения могут привести к ухудшению состояния пациента, переходу заболевания в хроническую форму, развитию осложнений со стороны внутренних органов.
Народные средства рекомендованы только в качестве вспомогательного метода. На этапе восстановления полезны ванны с солями Мертвого моря, отваром ромашки или свежих сосновых иголок. Местно применяют:
- Мазь из душицы. Цветки душицы заливают оливковым маслом, оставляют на 12 часов, а затем наносят на пораженные суставы.
- Растирку из хмеля. Смесь вазелина, измельченных шишек хмеля и эфирного масла можжевельника выдерживают 7 часов, потом растирают ею сустав.
- Компрессы из лопуха. Свежий лист разминают для выделения сока и привязывают к суставу, закрывая сверху мягкой теплой тканью.
- Компрессы из полыни. Соцветья полыни заливают кипятком, настаивают, процеживают. Наносят на марлю. Марлю накладывают на сустав, закрывают тканью.
Использование любых народных средств допустимо только после разрешения лечащего врача. При появлении раздражения кожи, отека, покраснения перечисленные средства противопоказаны.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Источники
- Болезни суставов/ Мазуров В. И. – 2008.
- Реактивные хламидиоиндуцированные артриты. Учебное пособие/ Варонько И.А. – 2018.
- Ревматология. Клинические рекомендации/ Насонов С. Л. – 2011.
- Критерии диагноза реактивных артритов/ Агабабова Э.Р., Бунчук Н. В. и др.// Научно-практическая ревматология – 2003 – №3.
Задайте Ваш вопрос доктору
Источник
