Рождающийся миоматозный узел код мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Экспульсия миоматозного узла.
Названия
Название: Рождающийся миоматозный узел.
Рождающийся миоматозный узел
Описание
Возникающий миоматозный узел. Это осложнение подслизистой лейомиомы, при которой подвижная опухоль выводится из полости матки через канал шейки матки во влагалище. Он проявляется в виде острых судорог в нижней части живота, взрыва и тяжести во влагалище, сильного кровотечения, усиления слабости, головокружения, бледности кожи, холодного пота, падения давления, учащенное сердцебиение, низкая температура. Диагноз: гинекологическое обследование, УЗИ органов малого таза. Только хирургическое лечение с консервативной миомэктомией, гистерэктомией, суправагинальной ампутацией матки и придатков.
Дополнительные факты
Рождение (изгнание) миоматозного узла является относительно редким осложнением, которое встречается у 1-1,5% пациентов с подслизистым расположением миомы. Патология чаще выявляется у женщин 25-40 лет, которые занимаются тяжелым физическим трудом или спортом. Актуальность своевременной диагностики носовых узлов обусловлена высоким риском последствий, представляющих опасность для жизни пациента. Изгнание подслизистой лейомиомы без развития острых хирургических симптомов также возможно после плановой эмболизации маточных артерий. В таких ситуациях изгнание деваскуляризированной опухоли обычно проходит без осложнений и рассматривается как благоприятный результат EMA.
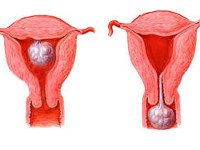
Рождающийся миоматозный узел
Причины
Отток подслизистых миом в шейный канал и далее во влагалище чаще всего связан с повышением внутрибрюшного давления. Изгнание узла может вызвать поднятие тяжестей, физические усилия, физические упражнения для укрепления нижней части живота. В редких случаях рождение образования миомы происходит после интенсивного секса с сильным оргазмом. Есть несколько предпосылок, которые увеличивают риск осложнений подслизистой лейомиомы узловым узлом:
• Анатомические особенности опухоли. Наиболее вероятным является выпадение подвижной миоматозной опухоли с тонкой ножкой, расположенной в нижней части матки или шейки матки. Рефлекторные сокращения миометрия, предназначенные для вытеснения объемного образования, усиливаются с увеличением размера растущего узла, который матка воспринимает как инородное тело.
• Открытие цервикального канала. Узелки чаще диагностируют при овуляции и менструации. В это время канал шейки матки открывается для прохождения сперматозоидов или выпуска отклоненного эндометрия, что упрощает выпадение миомы. Ситуация усугубляется повышением тонуса миометрия и увеличением его сократимости на фоне гипопрогестеронемии.
Патогенез
Механизм рождения лейомиомы несколько напоминает процессы, происходящие на первом этапе родов. Полученный миоматозный узел втискивается во внутренний маточный зев под воздействием сокращений миометрия, которые усугубляются повышенным давлением в брюшной полости. Полного сглаживания цервикального канала, сходного с таковым при рождении, обычно не наблюдается. Тем не менее, расширение достаточно для миомы, чтобы выйти в шею (врожденный узел) и влагалище (врожденный узел). Дискоординированные спастические сокращения круговых гладкомышечных волокон в сочетании с гипоксией сосудосуживающей ткани вызывают сильную боль. Нарушение целостности эндометрия и кровеносных сосудов, которые снабжают подслизистую миому, приводит к кровотечению.
Симптомы
Осложнения часто возникают остро после тренировки. Пациент жалуется на сильные боли («кинжалы») в нижней части живота, похожие на родовые схватки. В области половых органов появляется ощущение тяжести и полноты. Обычно наблюдается сильное кровотечение. Общие клинические симптомы быстро нарастают: женщина испытывает сильную слабость, головокружение, сердцебиение, ее кожа становится бледной, покрытой холодным липким потом. Отличительной чертой является снижение артериального давления и увеличение частоты сердечных сокращений. Иногда температура поднимается до субфебрильных цифр. Отмечается вздутие живота и пальпация живота в нижних отделах.
Ассоциированные симптомы: Выделения из влагалища (бели). Кровянистые выделения из влагалища. Нейтрофилез.
Возможные осложнения
Длительное непрерывное кровотечение при рождении миомы может вызвать развитие геморрагического шока, реже – ДВС-синдром. В связи с нарушением состояния миоматозного узла, родившегося в цервикальном канале, некроз опухоли может начаться с последующим воспалением. Серьезным осложнением изгнания опухоли является инверсия матки с заражением ее оболочек. После хирургического удаления лейомиомы часто возникают инфекционные и воспалительные заболевания: эндометрит, эндоцервицит, сальпингит, аднексит, тазовый перитонит. Серьезным долгосрочным следствием рождения миоматозной массы является бесплодие.
Диагностика
Диагностика у пациентов с диагнозом подслизистая миома обычно не вызывает затруднений. Женщины с характерной клиникой узлового узла без истории опухоли присутствуют, чтобы быстро идентифицировать лейомиому и определить стадию ее рождения. Экспресс-диагностика включает в себя такие методы, как:
• Гинекологическое обследование. При бимануальной пальпации матка увеличена и очень болезненна. При влагалищном осмотре шея сглаживается, шейный канал расширяется, в нем ощущается опухолевидное образование мягкой или плотной текстуры. При осмотре в зеркалах на шее видно много пятен. Нижний полюс узла может выглядеть беловатым или фиолетово-цианотичным в зависимости от кровотока.
• УЗИ органов малого таза. Эхографическим признаком образования миомы является увеличение матки, главным образом переднезаднего размера. УЗИ органов малого таза, дополненное допплерографией, позволяет выявить участки с различной эхогенностью, кистозными включениями и нарушенным кровоснабжением в миоматозном узле шейного канала. Патологические изменения кровотока также наблюдаются в прилегающих областях мышечного слоя. Неосложненные лейомиомы могут быть обнаружены внутриматочно.
Общий анализ крови определяет изменения, характерные для острой хирургической патологии – ускорение СОЭ, увеличение количества лейкоцитов, в основном за счет нейтрофилии с увеличением относительного содержания стежковых форм. Учитывая тяжесть симптомов и необходимость быстрой операции, другие специальные исследования (пункция заднего свода влагалища, диагностическая лапароскопия) проводятся только при наличии обоснованных сомнений в диагнозе.
Узелок отличается от цервикальной и других форм внематочной беременности, самопроизвольных абортов, апоплексии яичника, острых воспалительных заболеваний органов малого таза (тубо-яичниковый абсцесс, пиосальпинкс), альгодисмореи, полипа цервикального канала, распада шейки матки, саркомы. В зависимости от показаний пациенту рекомендуется обратиться к хирургу – консультация с онкологом.
Лечение
Ожидаемая тактика недопустима. Женщина с прирожденной миомой срочно госпитализирована в гинекологическое отделение. Единственное лечение – лапароскопическая или лапаротомическая операция с обязательным удалением подслизистого ганглия. На этапе предоперационной подготовки назначаются ингибиторы фибринолиза, инфузионная терапия для компенсации кровопотери и стабилизации гемодинамики, наркотические анальгетики и антибиотики. Учитывая высокий риск развития инфекционных осложнений, антибактериальная терапия продолжается в послеоперационном периоде. При выборе объема вмешательства учитываются возраст пациента, его репродуктивные планы, наличие осложнений, другие миоматозные узлы (их тип, количество, размер, локализация). Рекомендуемые типы операций:
• Обрезка зарождающегося узла. Консервативная миомэктомия для влагалищного доступа показана женщинам детородного возраста, которые планируют роды, с простым течением патологии. После опускания подслизистой лейомиомы и пересечения ног полость матки тщательно очищают и проводят контрольную гистероскопию.
• Радикальные вмешательства. Гистерэктомия и надвлагалищная ампутация матки с придатками являются операциями выбора при некрозе начинающейся миомы матки, длительном выворачивании матки и невозможности репозиции ее с недавним осложнением. Риск операций по консервации органов в таких случаях оправдан только у молодых пациентов.
Список литературы
1. Миома матки: диагностика, лечение и реабилитация. Клинические рекомендации (протокол лечения). – 2015.
2. Миома матки: современные подходы к органосохраняющему лечению: учебное пособие/ Сахаутдинова И. В. , Кулешова Т. П. , Хайбуллина А. Р. , Зулкарнеева Э. М. ,МуслимоваС. Ю. , Таюпова И. М. – 2014.
3. Гинекология. Национальное руководство/ Кулаков В. И. , Савельева Г. М. – 2009.
Источник
Содержание статьи
Миомы матки классификация – это определение вида образования по количеству узлов, по локализации в матке.
Миомы классификация по количеству образований:
- Одиночный узел.
- Множественные узлы.
Локализация узлов:
- Новообразования, расположенные под слизистым слоем, ближе к полости органа – подслизистые узлы.
- Локализованные в мышечном слое – межмышечные, интрамуральные, интерстициальные узлы.
- Субсерозное образование формируется под наружным серозным слоем органа.
- Новообразование между широкими связками матки – интралигаментарный узел.
- Образование в тканях шейки органа – шеечный узел.
Получить больше информации по классификации доброкачественного образования шейки и миоме тела матки, МКБ10 и методам лечения поможет консультация по e-mail. Классификация миомы матки по МКБ 10 у взрослых женщин – это международная классификация болезней, в которой закодированы медицинские диагнозы. Миома матки в МКБ 10 проходит под кодом D25. Найти коды в МКБ миомы тела матки и шейки детородного органа можно с помощью последовательного поиска:
- Класс – новообразования – откроются новообразования С00-D48.
- Заболевание относится к доброкачественным новообразованиям – D10-D36.
- Миома матки код МКБ – D25
Миома матки код по МКБ 10
| Код МКБ 10 | Вид миомы | Описание |
| D25 | Лейомиома (фиброма), новообразования с морфологическим кодом М889, кодом характера новообразования фибромиомы /0. | Доброкачественное опухолеподобное образование миометрия матки. |
| D25.0 | Субмукозная (подслизистая) | Формируется под слизистым слоем в миометрии, узлы растут в полость матки. Большие и множественные узлы вызывают деформацию органа, бесплодие. Могут поражать шейку, перешеек или тело детородного органа. |
| D25.1 | Интрамуральная | Такой тип новообразования поражает мышечный слой детородного органа. Может формироваться как шеечный, субсерозный, субмукозный узел, она может быть множественной или одиночной. Характеризуется обильными менструациями, болью, анемией. |
| D25.2 | Субсерозная | Находится под серозным слоем матки, на внешней стороне стенки органа, характеризуется ростом в область брюшной полости. Наибольшую опасность представляет узел на тонкой ножке. Чаще диагностируются множественные небольшие субсерозные новообразования. |
| D25.9 | Неуточненный тип | Образование медленно развивается, имеет маленький размер, скрытые видимые формы. Такой тип требует постоянного наблюдения. |
При появлении первых признаков заболевания женщине необходимо записаться на приём, пройти полное обследование. Очень редко, но встречаются случаи формирования внутри тканей доброкачественного узла лейосаркомы – злокачественного новообразования.
При лечении миомы код по МКБ 10 указывается в карточке пациентки, в коде содержатся все данные о типе миомы. МКБ 10 периодически пересматривается (каждые 10 лет) под руководством Всемирной организации здравоохранения. Миома код МКБ – это алфавитно-цифровая система кодов, которая включает все виды заболевания и заменила старую цифровую систему. Диагностикой и лечением занимаются клиники лечения миомы. Основное направление деятельности клиник – профилактика и диагностика заболевания, усилия врачей направлены на сохранение репродуктивной функции женщины. В качестве лечения применяют органосохраняющие методики: ЭМА, лапароскопическую и гистероскопическую миомэктомию. ЭМА относится к малоинвазивным методам, не требует применения общего наркоза, не проводятся разрезы или проколы на передней брюшной стенке, после проведения процедуры идет быстрый процесс восстановления. ЭМА дает шанс женщинам на рождение ребенка.
Список литературы:
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007
Эндоваскулярный хирург, кандидат медицинских наук, самый большой персональный опыт ЭМА в России
Гинеколог, кандидат медицинских наук
Акушер-гинеколог, онколог, кандидат медицинских наук
Врач акушер-гинеколог
Источник
РОЖДАЮЩИЙСЯ МИОМАТОЗНЫЙ УЗЕЛ
Миома матки (ММ) (фибро или лейомиома) — доброкачественная опухоль гладкой мускулатуры матки. Субмукозная ММ начинает расти из глубокого слоя миометрия в сторону эндометрия, деформируя полость матки. Часто узлы связаны с миометрием только тонкой ножкой, поэтому могут значительно вдаваться в полость матки и даже выпадать через цервикальный канал (родившийся миоматозный узел).
СИНОНИМЫ
Выпадение субмукозной миомы на ножке через канал шейки матки.
КОД ПО МКБ-10
D25.0 Подслизистая лейомиома.
ЭПИДЕМИОЛОГИЯ
ММ — доброкачественная опухоль матки, которая встречается преимущественно у женщин репродуктивного возраста.
Подслизистые узлы встречаются у каждой 4й больной с ММ. Такое осложнение как выворот матки при рождающемся субмукозном узле встречается крайне редко.
ПРОФИЛАКТИКА
Профилактика «рождения» субмукозного узла заключается в своевременном выявлении ММ. С этой целью необходимы ежегодные профилактические осмотры гинеколога с трансвагинальным УЗИ органов малого таза. При обнаружении субмукозного узла рекомендовано плановое оперативное лечение (консервативная миомэктомия, надвлагалищная ампутация матки), ЭМА.
СКРИНИНГ
Проведение трансвагинального УЗИ 2 раза в год у женщин высокого риска и 1 раз в год у практически здоровых женщин.
КЛАССИФИКАЦИЯ
При гистероскопии выделяют три типа субмукозных миом:
- 0 — узел на ножке;
- I — узел выступает в полость матки более чем наполовину;
- II — узел более чем наполовину расположен в миометрии.
ЭТИОЛОГИЯ
В настоящее время ММ рассматривают как гормонзависимую гипертрофию и гиперплазию миометрия, возникающие в результате регенераторных процессов повреждённого миометрия. Повреждение миометрия может быть обусловлено внутриматочными вмешательствами и (или) перенесёнными половыми инфекциями. При повреждении клеточных мембран в миометрии происходит синтез тканевых факторов роста, что и лежит в основе формирования ММ. В участках повреждения происходит изменение концентрации и трансформация ЭР и ПР. В связи с особенностями гормональной рецепции в миоматозных узлах возникновение и рост ММ можно наблюдать при нормальном уровне половых гормонов в крови. При этом в локальном кровотоке в зоне роста узлов наблюдают нарушения соотношения эстрадиола и прогестерона и абсолютную гиперэстрогению. Таким образом, половые гормоны и нарушение рецепторного аппарата матки к половым стероидам играют существенную роль в росте уже сформировавшихся миоматозных узлов. Выявлена наследственная предрасположенность к этой опухоли. Наблюдают рост миомы во время беременности и регресс в постменопаузе.
ПАТОГЕНЕЗ
ММ, даже очень небольших размеров, может деформировать сосуды, обеспечивающие кровоснабжение эндометрия, вызывать его омертвение и быть причиной перемежающихся кровотечений. По мере роста опухоли поверхность полости матки увеличивается, происходит сдавливание узлом её противолежащих стенок. Как правило, субмукозные миомы растут быстрее и часто сопровождаются изменениями покрывающего их эндометрия и кровотечениями. Особое значение имеет образование участков некроза. После рождения узла шейка матки иногда сокращается, сдавливая его ножку, в результате чего наступает некроз узла.
КЛИНИЧЕСКАЯ КАРТИНА
Больные предъявляют жалобы на резкие схваткообразные боли внизу живота, обильные кровянистые выделения из половых путей. При длительном кровотечении и значительной кровопотере появляются слабость, головокружение. Состояние больной удовлетворительное. Кожа бледная. Отмечается тахикардия, температура может быть субфебрильной, при некрозе узла фебрильной, АД в пределах нормы или даже пониженным (при значительной кровопотере). Язык влажный, при некрозе узла суховат. Живот несколько вздут, болезненный при пальпации в нижних отделах. Симптомы раздражения брюшины появляются при некрозе узла. Стул, мочеиспускание, как правило, не нарушены.
ДИАГНОСТИКА
Диагноз устанавливают на основании характерных жалоб больной, данных анамнеза, объективного обследования и результатов дополнительных методов исследования. При гинекологическом обследовании наблюдается сглаживание и раскрытие шейки матки, при этом узел заполняет весь цервикальный канал и рождается во влагалище. В зеркалах виден нижний полюс объёмного образования от белесоватой до синюшнобагровой окраски в зависимости от степени выраженности нарушения кровоснабжения узла. При влагалищном исследовании пальпируют объёмное образование (нижний его полюс) различной консистенции от плотноватой до мягкой, резко болезненное; края шейки матки определяют по периферии узла, либо не пальпируют. Бимануально: тело матки может быть увеличенным за счёт миоматозных узлов другой локализации, либо быть чуть больше нормы, пастозным, резко болезненным. Выделения из матки практически всегда кровянистые, обильные. Данные влагалищного исследования позволяют установить правильный диагноз и определить положение ножки узла.
При общеклиническом исследовании в крови выявляют лейкоцитоз, иногда со сдвигом формулы влево, повышенная СОЭ, анемия различной степени выраженности.
Дополнительными методами исследования служат трансвагинальное ультразвуковое исследование и лечебно- диагностическая гистероскопия.
При гистероскопии субмукозные узлы видны в виде овоидной или округлой формы образований белесоватого цвета с ровными и чёткими контурами, при длительном сдавливании узла контуры могут быть неровными, капсула узла отёчна, окраска может изменяться до синюшнобагровой. При гистероскопии могут определяться узлы, которые не видны даже на гистерограммах. Важно оценить их размеры, место расположения, наличие или отсутствие ножки узла.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Рождающийся субмукозный узел дифференцируют с:
- абортом в ходу;
- полипом шейки матки;
- саркомой матки;
- РШМ.
Обычно диагноз не вызывает сомнений. Однако в затруднительных случаях при размягчении узла, некротических его изменениях и изъязвлениях возможны диагностические ошибки. Но поскольку тактика при указанной выше патологии аналогична (удаление образования и выскабливание эндометрия), окончательный диагноз подтверждают при гистологическом исследовании удалённого препарата.
Учитывая характерную клиническую картину заболевания, больные с рождающимся миоматозным узлом, как правило, не нуждаются в консультации хирурга. По общепринятым правилам, больную, поступившую по экстренным показаниям, осматривает дежурный терапевт и анестезиолог.
ЛЕЧЕНИЕ
ЦЕЛЬ ЛЕЧЕНИЯ
Остановка кровотечения, устранение боли и предупреждение развития инфекции (субмукозные узлы, как правило, инфицированы).
Подозрение на рождающийся миоматозный узел — показание к экстренной госпитализации в гинекологический стационар.
МЕТОДЫ ЛЕЧЕНИЯ
Немедикаментозное лечение недопустимо. Основной метод лечения — хирургический по экстренным показаниям.
Медикаментозное лечение проводят в сочетании с хирургическим.
Операцию следует производить влагалищным путём, даже если на матке имеются другие миоматозные узлы, под внутривенным наркозом. Принцип операции состоит в следующем: при раскрытой шейке матки узел захватывают щипцами Мюзо и низводят, выкручивая, а его ножку отсекают ножницами. Затем проводят выскабливание слизистой оболочки матки, проводят гистероскопический контроль.
Очень редким осложнением при рождении субмукозного узла может быть выворот матки. Если выворот возник остро, то следует отсечь узел опухоли и попытаться вправить матку. При длительно существующем вывороте матки возникает отёк и некроз тканей вследствие нарушения их кровоснабжения. В этих случаях показано удаление матки. Медикаментозное лечение после миомэктомии включает: маточные сокращающие средства (окситоцин по 5 ЕД внутримышечно 2 раза в сутки, либо по 5 ЕД внутривенно капельно на 400 мл изотонического раствора натрия хлорида 1– 2 раза в сутки), препараты, повышающие свёртываемость крови (аминокапроновая кислота по 100,0 мл внутривенно капельно 1 раз в сутки, этамзилат по 2 мл 3 раза в сутки), антибактериальные препараты широкого спектра действия (амоксициллин по 0,5 г 3 раза в сутки перорально, либо цефазолин по 1,0 г 2 раза в сутки внутримышечно, метронидазол по 0,25 г 2 раза в сутки перорально), антимикотики (флуконазол по 0,15 г 1 раз в неделю перорально).
Как правило, не возникает необходимости привлекать к лечению женщин с данной патологией других специалистов, исключая случаи наличия экстрагенитальной патологии.
Сроки нетрудоспособности зависят от доступа и объёма хирургического лечения: при эндоскопическом доступе (гистероскопическая консервативная миомэктомия, лапароскопическое удаление матки) — 9 дней, при лапаротомии и удалении матки — 14 дней.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
Все пациентки, перенёсшие хирургическое лечение по поводу рождающегося миоматозного узла, нуждаются в диспансерном наблюдении по месту жительства с обязательным трансвагинальным ультразвуковым контролем органов малого таза. Кратность трансвагинального УЗИ в течение первого года после операции составляет 4 раза в год, в течение последующего времени — 2 раза в год. При сохранении матки и желании женщины иметь ребёнка беременеть рекомендуют не ранее чем через 6 мес после операции.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
Ежегодный профилактический осмотр гинеколога с обязательным УЗИ органов малого таза.
При обнаружении субмукозной ММ показано хирургическое лечение в плановом порядке (консервативная миомэктомия влагалищным доступом, либо надвлагалищная ампутация матки).
При появлении резких схваткообразных болей внизу живота, кровянистых выделений из половых путей необходимо срочно обратиться к врачу.
ПРОГНОЗ
При своевременно оказанной медицинской помощи благоприятный для жизни и здоровья.
СПИСОК ЛИТЕРАТУРЫ:
Гинекология: практикум / Под ред. В.Е. Радзинского. — М.: Издво РУДН, 2003.
Хмельницкий О.С. Патоморфологическая диагностика гинекологических заболеваний. — СПб., 1994.
Источник: Гинекология – национальное руководство под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина 2009 г.
Источник
