Синдром истощения яичников возможна беременность
Диагноз истощение яичников и беременность могут быть совместимы при наличии некоторых факторов. Зачатие возможно естественным или искусственным путем. В первом случае основная задача женщины при подготовке к вынашиванию ребенка заключается в восстановлении работы придатков и предупреждении наступления преждевременного климакса.
Почему происходит истощение яичников
Патология возникает в результате длительного течения заболеваний половой сферы, нарушения работы эндокринных органов и под воздействием некоторых других факторов. Основные причины развития истощения придатков:
- аутоиммунные заболевания;
- гормональный дисбаланс;
- воспалительное или инфекционное поражение половых органов;
- перенесенные лучевая или химическая терапии;
- тяжелое течение малярии, оспы и т.д.;
- раннее менархе;
- неблагоприятная экологическая обстановка;
- вредные условия труда;
- прием гормональных препаратов без назначения врача.
Существует временная дисфункция яичников. Она появляется до завершения лактации, после родов, приема оральных контрацептивов. Работоспособность органов в этих случаях восстанавливается несколько месяцев. При отсутствии становления цикла необходимо пройти диагностику.
Возможно ли зачатие при синдроме истощенных яичников
Данное заболевание характеризуется уменьшением размеров придатков, снижением их функциональности до минимальных значений. Это проявляется следующим образом:
- медленный рост фолликулов или отсутствие их развития;
- низкий уровень половых гормонов в результате снижения эндокринной функции яичников;
- отсутствие овуляции;
- невозможность беременности.
Это сопровождается нарушением менструального цикла, аменореей, скудными месячными. Дополнительно присутствуют признаки гормонального дисбаланса – перепады настроения, ухудшение состояния кожи, волос и ногтей, приливы жара, нестабильность артериального давления.
Беременность при синдроме истощенных яичников маловероятна. Это объясняется отсутствием созревания яйцеклетки и ее последующего выхода для оплодотворения.
Вероятность зачатия повышается при присутствии овуляции, которая протекает хотя бы в одном из нескольких циклов. Тем не менее шанс забеременеть низок из-за недостаточности второй фазы менструального цикла, вызванной истощением яичников. Желтое тело придатка при таком синдроме не способно вырабатывать достаточное количество прогестерона, необходимого для стимуляции внедрения эмбриона в эндометрий матки.
Беременность может наступить при временном восстановлении работоспособности придатков. Такое состояние на фоне истощенных яичников называется ремиссией и может продолжаться от нескольких месяцев до нескольких лет. Оно возникает не всегда и не у всех женщин, поэтому в ожидании его наступления без должного лечения существует риск преждевременного климакса.
Способы зачатия
При течении синдрома истощенных яичников женщине необходимо опробовать все доступные методы, увеличивающие шанс беременности. Для этого могут понадобиться медикаментозное или хирургическое лечение, методики искусственного оплодотворения. В редких случаях эмбрион способен внедриться в полость матки самостоятельно, без проведения терапии.
Естественный способ
Шанс беременности повышается при регулярной половой жизни. Постоянное присутствие сперматозоидов в полости матки необходимо при редкой овуляции, срок возникновения которой невозможно определить. Зачатие, возникшее на таких условиях, трудно выявить из-за регулярных задержек месячных. Поэтому женщинам рекомендуется каждые 1-2 недели проводить домашние тесты для своевременного определения беременности.
Половые акты должны происходить 2-4 раза в неделю. Это обеспечит постоянное наличие сперматозоидов в матке, готовых к оплодотворению. Интимная близость каждые два дня считается оптимальным вариантом. При более частых половых контактах сперматозоиды недостаточно зрелы и сильны для проникновения в полость яйцеклетки.
После проведенного лечения
Для терапии истощенных яичников с последующим планированием беременности назначаются гормональные препараты.
Дополнительно могут использоваться противовоспалительные, антибактериальные и обезболивающие средства. Курс лечения продолжается 3-6 месяцев. В это время женщина принимает средства, содержащие синтетические аналоги половых гормонов, стимулирующие рост фолликулов, овуляцию и нормальное функционирование желтого тела. В результате терапии восстанавливается менструальный цикл, яичники начинают работать в обычном режиме.
Сразу после окончания лечения придатки временно начинают производить яйцеклетки в усиленном темпе. Увеличение их работоспособности отмечается в течение 1-3 месяцев, во время которых следует планировать зачатие. Обычно это происходит сразу после прохождения терапии. В этот период при условии повышенной активности придатков вероятна многоплодная беременность.
После хирургической операции планировать зачатие разрешено после заживления внутренних и наружных швов, восстановления функций яичников, т.е. через 4-6 месяцев. Придатки могут начать работу уже в первые месяцы после вмешательства, но беременность в этот период способна привести ко многим осложнениям в связи с недостаточным заживлением ран и неустановившимся гормональным фоном.
ЭКО
Беременность путем экстракорпорального оплодотворения осуществляется при отсутствии эффективности медикаментозного или хирургического лечения истощенных яичников, невозможности зачать ребенка естественным способом. Для его проведения яйцеклетка женщины искусственно оплодотворяется в пробирке, затем вживляется в полость матки.
Вынашивание собственного ребенка по методике ЭКО возможно в случае присутствия овуляции или наличии зрелых фолликулов. При недостаточной зрелости пузырьков для оплодотворения используется донорская яйцеклетка. Наступление беременности таким образом иногда возможно и при полном истощении яичников, но для ее поддержки требуется медикаментозная терапия. Последняя заключается в приеме гормоносодержащих препаратов.
Суррогатное материнство
К данному способу прибегают редко. Истощение яичников вполне поддается лечению и позволяет беременности наступить естественным или искусственным путем. Услуги суррогатных матерей необходимы при невозможности осуществить ЭКО.
При наличии собственных зрелых яйцеклеток существует вероятность вынашивания ребенка с генами пациентки. В противном случае используется донорская женская клетка или яйцеклетка самой суррогатной матери.
Суррогатное материнство – дорогостоящая услуга, поэтому при невозможности зачать генетически своего ребенка рекомендуется рассмотреть вариант усыновления.
Как проходит беременность в случае удачного зачатия при СИЯ
При успешном внедрении эмбриона в полость матки на фоне синдрома истощенных яичников женщине требуется особый контроль гинеколога. Это необходимо как при беременности, наступившей естественным путем, так и после ЭКО. После первого посещения врача в период гестации рекомендуется пройти следующую диагностику:
- УЗИ яичников – определения присутствия желтого тела, его размеров и функциональности;
- УЗИ матки – выявление возможного маточного тонуса;
- анализы крови на гормоны – в результате исследования оценивается необходимость приема медикаментов в период беременности.
Чаще всего при истощенных яичниках женщине назначаются прогестеронсодержащие препараты. Это необходимо для поддержания уровня прогестерона в организме, правильного развития плода и предотвращения самопроизвольного выкидыша. Прием медикаментов продолжается до 16-20 недели.
Весь период беременности пациенток с СИЯ (синдромом истощенных яичников) не отличается от беременности обычных женщин. Исключение составляют более частые обследования, необходимые для контроля гормонального фона.
Профилактика патологии с целью будущего планирования беременности
Предотвращение развития истощения яичников заключается в поддержании гормонального фона и здоровья половых органов. Для этого необходимо соблюдать следующие правила:
- посещение гинеколога 2 раза в год с прохождением всех обследований;
- сбалансированное питание;
- прием гормональных препаратов, в том числе оральных контрацептивов, только по назначению врача;
- соблюдение интимной гигиены;
- использование барьерных методов контрацепции;
- избегание переохлаждений;
- немедленное обращение к врачу при болях внизу живота, нарушениях менструального цикла и т.д.
Чем раньше обнаружен синдром истощенных яичников, тем быстрее наступит выздоровление. Позднее диагностирование патологии способно привести к преждевременному климаксу и невозможности наступления беременности.
Здоровье придатков в большей степени зависит от функциональности эндокринной системы организма. Ее сбой способен привести к истощению яичников. Данное заболевание устраняется путем применения медикаментозной терапии, реже – хирургического вмешательства. При невозможности естественной беременности необходимо экстракорпоральное оплодотворение.
Источник
О ребенке мечтает каждая женщина, но, к сожалению, для многих путь к этой мечте долог и нелегок. Патологии репродуктивной системы и различные заболевания грозят бесплодием и для того чтобы женщина забеременела ей приходится проходить длительное и сложное лечение. Одна из патологий, при которой шанс забеременеть очень низкий, носит название синдрома истощения яичников, заболевание это сопровождается нарушением цикла у женщин и, так называемыми, «приливами».
Почему это происходит
Связано заболевание с нарушением функции яичников и неспособностью организма вырабатывать достаточного количества для нормального функционирования репродуктивной системой эстрогенов. Гормональный сбой вызывает преждевременное старение организма, поэтому в медицинской практике синдром получил название раннего климакса.
Этиология этого заболевания пока основательно не изучена. Предположительно, что такая патология зарождается на хромосомном уровне, также учеными было установлена зависимость развития синдрома от внешних факторов и аутоиммунных процессов в организме.
Заболивание развивается на фоне:
- отягощенного семейного анамнеза, когда у близких родственников имеются проблемы подобного характера;
- генетических мутаций;
- патологий беременности;
- стрессов;
- астении;
- приема некоторых медицинских препаратов;
- нарушений работы гипоталамуса;
- нелеченного авитаминоза;
- перенесенных инфекционных заболеваний.
Часто этиологией синдрома истощения яичников являются влияние неблагоприятных факторов еще в период внутриутробного развития. Как это ни печально, но лечение этого заболевания имеет успех лишь в 12 %. В остальных случаях даже интенсивная и длительная терапия не приводит ни к каким изменениям в репродуктивной системе у женщин.
Наблюдая подобные симптомы при синдроме истощения яичников часто встает вопрос “Можно ли забеременеть при истощении яичников?” Разберем эту проблему.
Возможна ли беременность при синдроме истощения яичников?
Бывают случаи, когда женщине с диагнозом синдрома истощенных яичников удалось забеременеть и выносить малыша, правда это случается очень редко. Беременность может наступить, когда в период длительной ремиссии вдруг возобновляется цикл. Это может случиться даже без медицинского вмешательства. В 5- 10 % случаев даже при слабой выработке эстрогенов у женщины могут случаться редкие овуляции.
Для увеличения шанса забеременеть женщине с таким диагнозом нужно вести активную половую жизнь, чтобы в матке постоянно находились живые и активные сперматозоиды, так как определить время наступления овуляции в этом случае невозможно.
Женщинам с синдромом истощения яичников можно забеременеть и другими способами, этого можно достичь только при помощи медицинского вмешательства. Лечение этого заболевания – процесс длительный и сложный, но он дает возможность женщине иметь ребенка.
Лечат синдром при помощи гормонозаместительной терапии, для этого применяются препараты, содержащие эстрогены в мазях, свечах или инъекциях. Лечение выбирают комплексное: физиотерапию, массаж. Цель такого лечения возобновить функциональные возможности яичников и улучшить кровообращение в органах малого таза.
Женщине обязательно назначают курс витаминных препаратов Е, В, С и проводят седативную терапию. Поможет справиться с недугом и специальная диета, рекомендуется выбирать продукты, богатые фито эстрогенами. Нередко женщина нуждается в помощи психолога.
Если случай не очень запущен у женщины появляется шанс значительно повысить качество жизни, у нее нормализуется гормональный фон. Однако, забеременеть самостоятельно шанс невелик.
В тех случаях, когда у женщины нормальный гормональный фон, в ее яичниках имеются фолликулы, которые можно оплодотворить искусственным путем и подсадить в матку. У женщин с запущенным синдромом яичники не выполняют своей функции, фолликулы в них отсутствуют, поэтому забеременеть им можно только при помощи экстракорпорального оплодотворения донорской яйцеклеткой.
Синдром истощения яичников и эко: о возможностях ЭКО
К сожалению, многие врачи утверждают, что беременность и преждевременное истощение яичников не совместимы. Поэтому в большинстве случаев при истощении яичников беременность без ЭКО невозможна. Эта операция, во время которой эмбрион, выращенный в лабораторных условиях, подселяют в матку. Если эмбрион вживляется в стенки матки, начинается беременность, течение которой не отличается от наступившей при естественном оплодотворении. Поэтому многие женщины с диагнозом истощение яичников после эко имеют возможность насладиться счастьем материнства.
Беременность в результате ЭКО нуждается в особом медицинском контроле. Наблюдает за течением такой беременности врач, сделавший ЭКО. Часто женщину приходится госпитализировать, чтобы исключить возможность развития патологических процессов.
Как проводится ЭКО
ЭКО требует специальной предварительной подготовки – ее цель получить зрелые яйцеклетки и подготовить эндометрий матки для внедрения зародыша. ЭКО проводится в несколько этапов:
- подготовка;
- взятие фолликулов;
- оплодотворение в пробирке;
- внедрение эмбриона в полость матки.
Подготовка к овуляции проходит посредством гормонозаместительной терапии, которая контролируется УЗИ.
Забор фолликулов проводится трансвагинально, их помещают в специальную среду, одновременно происходит забор спермы. Сперма и яйцеклетки проходят подготовку перед оплодотворением.
Эмбриологи в лабораторных условиях производят оплодотворение яйцеклетки и помешают ее в специальный инкубатор, где она развивается несколько суток.
Женщине вводят 5-ти дневный эмбрион в полость матки при помощи тонкого катетера и назначают поддерживающую беременность гормональную терапию. О наступлении беременности свидетельствует тест на ХГЧ.
Эко при синдроме истощения яичников: есть ли стопроцентная гарантия?
К сожалению, не всегда достаточно одного ЭКО, в ряде случаев приходится делать несколько попыток. Женщине тут стоит посоветовать быть терпимее и надеяться на то, что все получится.
Когда ЭКО невозможно
В особо тяжелых случаях, когда у женщины диагностируется атрофированный эндометрий, ЭКО результатов не приносит. Для развития эмбриона необходимы определенные условия, у женщин с таким диагнозом он не приживется. Матка не выполняет своей функции, поэтому исключается любая возможность выносить ребенка и зачать, в том числе и ЭКО.
Причиной развития атрофия эндометрия является длительное отсутствие менструаций. Женщине с таким диагнозом завести ребенка может помочь только суррогатная мать. Для такой беременности в этом случае может применяться только донорская яйцеклетка.
Нужно надеяться!
Что же делать женщине с таким диагнозом? Неужели дела обстоят так плохо? Были случаи, когда после длительного отсутствия овуляции женщине все же удавалось забеременеть естественным способом и родить здорового ребенка. На форумах есть много отзывов, когда беременность при синдроме истощения яичников наступала именно естественным способом после медикаментозной терапии.
Как это ни печально наступление беременно не гарантирует исцеления от заболевания, и после рождения малыша очень часто синдром возобновлялся. Причины этому явлению изучены не до конца.
Несмотря на то, что сегодня медицинской наукой разработано немало способов лечения бесплодия, решаться на экстракорпоральное оплодотворение следует как можно раньше, чтобы шансы на приживание эмбриона увеличились. Длительное нарушение нормального функционирования яичников значительно уменьшает шансы на беременность.
Источник
Дата публикации 15 января 2020Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
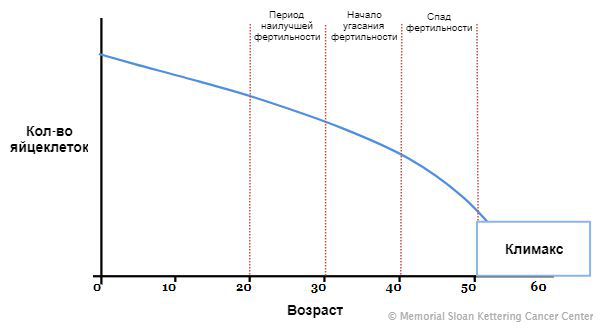
В наше время заболевания репродуктивной системы становятся всё более распространёнными. Запланировав беременность, женщины сталкиваются с множеством сложностей, приходится пройти долгий путь до того, как удастся забеременеть и родить долгожданного ребёнка. Часто таким препятствием к беременности является синдром истощения яичников, иначе его можно назвать преждевременным или ранним “климаксом”. По статистике этим синдромом страдают около 1,4 % женщин [1].
Синдром истощения яичников — это преждевременное снижение работоспособности яичников у женщин до 40 лет. При этом у пациенток возникают нарушения цикла, задержки (сначала до 1-2 недель, потом более длительные), приливы, потливость, плохой сон, раздражительность, тревожность, нарушение либидо (полового влечения). В дальнейшем появляются урогенитальные расстройства — учащённое мочеиспускание, ложные позывы, склонность к циститам. Позднее может возникнуть остеопороз и патологические переломы [3].
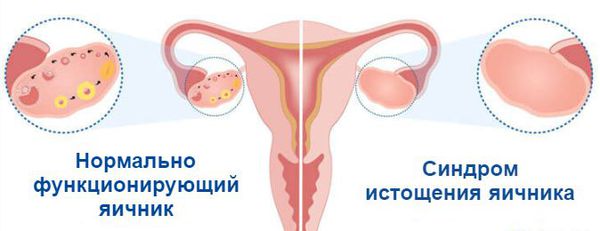
Яичники — это орган репродуктивной системы. В них созревают яйцеклетки и вырабатываются женские половые гормоны. Работа яичников влияет на общее самочувствие женщины, состояние кожи, волос и здоровье организма в целом. Своей максимальной активности они достигают в 20-39 лет — это благоприятный репродуктивный возраст. После 45 лет активность яичников снижается, уменьшается выработка женских гормонов, таких как эстроген и прогестерон, наступает климакс. При синдроме истощения яичников их функция снижается гораздо раньше [1].
Причинами заболевания могут быть несколько факторов. Первое место среди них занимает наследственность: если у матери была данная проблема, то с высокой долей вероятности она возникнет и у её дочери. Этот фактор вызван нарушением в половой Х-хромосоме. Именно в ней находится большинство генов, отвечающих за функционирование репродуктивной системы.
К генетическим дефектам, которые вызывают ранний “климакс”, относятся:
- Заболевания, связанные с нарушением количества хромосом:
- болезнь Тёрнера — у женщин с этим заболеванием полностью отсутствует одна Х-хромосома;
- трисомии — болезни, вызванные лишней (третьей) Х-хромосомой;
- иногда встречаются семейные случаи синдрома истощения яичников при нормальном количестве хромосом, но при этом имеются скрытые нарушения в хромосомном наборе.
- Дисгенезия гонад (ХХ-тип, неполная форма) — нарушение формирования яичников во время внутриутробного развития.
- Редкие генетические болезни:
- o галактоземия — избыточное скопление галактозы в организме;
- o блефарофимоз — уменьшение глазной щели из-за срастания краёв век;
- o синдром Мартина — Белл — генетическая мутация, при которой наступает умственная отсталость [4].
На втором месте причин появления синдрома — негативное влияние факторов во время внутриутробного развития, когда у девочки идёт закладка фолликулов (части яичника). Приём беременной антибиотиков и других препаратов, которые не рекомендуются при беременности, перенесённое простудное заболевание — всё это откладывает отпечаток на репродуктивное здоровье девочки.
На третьем месте — оперативное вмешательство, например, удаление яичника или его части (резекция яичника), операция по удалению кисты, образования или эндометриоидного очага на яичнике. После удаления одного яичника второй работает усиленно, но этого бывает недостаточно, впоследствии развивается синдром истощения яичников.
На четвёртом месте — аутоиммунные заболевания. В организме вырабатываются антитела, которые разрушают яичники. Провоцирующими факторами могут стать перенесённые ранее инфекции, стрессы, экология и др. Также пагубно влияют на женскую репродуктивную систему алкоголь и курение [2].
Поддерживать функцию яичников очень важно для женщины. Контролировать данный процесс нужно с молодости. Строгая диета, малый вес, отказ от пищи — всё это приводит к разрушению нормальной работы яичников, происходит их разрушение и снижение функции.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы синдрома истощения яичников
Первым проявлением болезни является нарушение менструального цикла. На первом этапе задержки могут быть до 1-2 недель, а затем до 2-3 месяцев или полугода, вплоть до полного прекращения месячных. В такой ситуации нужно срочно обратиться к врачу. Зачастую женщины готовы пойти на любые жертвы, чтобы улучшить ситуацию, но самолечение, как правило, только ухудшает и ускоряет процесс. Поэтому в первую очередь необходимо посетить врача и сдать все анализы, чтобы правильно оценить ситуацию и начать лечение.
На втором этапе синдрома появляются те же симптомы, что у климакса. На первый план выходят приливы, они выражаются в резком ощущении жара в области лица, шеи и груди в течение нескольких минут. Приливы могут появляться в любое время, в том числе и ночью, при этом возникает потливость, плохой сон, раздражительность, тревожность и нарушение либидо [3].
В дальнейшем появляются урогенитальные расстройства. При снижении эстрогенов — женских половых гормонов — истощается слизистая оболочка влагалища и мочевого пузыря, возникает ощущение сухости, повышается риск развития воспалительных явлений (кольпита, цистита, уретрита). Во время полового акта возникает дискомфорт, ощущение сухости. Также из-за снижения уровня эстрогенов появляются морщины, снижается эластичность кожи, ногти истончаются, слоятся, волосы становятся тоньше, усиливается их выпадение. В дальнейшем повышается риск развития остеопороза, сахарного диабета, ожирения, сердечно сосудистых заболеваний, артериальной гипертензии [2].
Вероятность того, что женщина при таком синдроме сможет забеременеть, всё же есть, но не большая. Так как синдром истощение яичников — длительный процесс снижения репродуктивной функции, временами менструальный цикл может возобновляться без какого-либо медицинского вмешательства. В этот период может произойти зачатие. Однако в дальнейшем возникает сложность в вынашивании ребёнка.
Патогенез синдрома истощения яичников
На седьмой неделе внутриутробного развития в организме девочки формируются яичники. В них, в зависимости от генетики, закладывается определённое количество яйцеклеток: обычно около одного миллиона. Их число со временем сокращается, так как новые яйцеклетки после формирования резерва уже не образуются, а уже существующие выделяются в овуляции и постепенно отмирают. Этот естественный процесс приводит к тому, что к 45 годам их количество снижается. Поэтому данный возраст считают окончанием репродуктивного периода. Как только запас яйцеклеток иссякает, яичники перестают вырабатывать женские половые гормоны, ежемесячные менструации прекращаются, и наступает климакс (менопауза).

Синдром истощения яичников развивается в связи со значительным снижением количества яйцеклеток до наступления или во время репродуктивного периода. Это может произойти из-за генетических нарушений, воздействия на яичники вредных факторов в течение жизни (токсины, алкоголь), операций и аутоиммунных заболеваний [7].
Все вредные вещества, которые воздействуют на репродуктивную систему, напрямую обладают цитотоксическим действием, т. е. они разрушают клетки. В связи с этим количество яйцеклеток снижается гораздо раньше, а функция яичников ухудшается, следовательно, меньше синтезируется эстрогенов. Всё это приводит к развитию синдрома истощения яичников [4]. При хромосомных аномалиях раннее истощение яичников запрограммировано генетически.
Классификация и стадии развития синдрома истощения яичников
В зависимости от причин возникновения синдром истощения яичников бывает двух типов:
- первичным (врождённым);
- вторичным (приобретённым).
К причинам первичного синдрома относятся хромосомные аномалии и генетические дефекты [4]. Причины приобретённого синдрома включают факторы, которые воздействовали на женщину в течение жизни: алкоголь, курение, токсины, перенесённые операции и др.
Отдельно выделяют классификацию первичного синдрома истощения яичников. Она основана на клинических проявлениях и уровне фолликулостимулирующего гормона:
- скрытая недостаточность яичников — беременность не наступает по неясным причинам, уровень гормона в крови в норме;
- биохимическая недостаточность — беременность не наступает, но уровень гормона повышается;
- явная недостаточность — нарушается цикличность месячных, они становятся нерегулярными, уровень гормона повышен;
- преждевременное истощение яичников — менструации становятся эпизодическими, но наступление беременности всё ещё возможно, уровень гормона повышен;
- преждевременная менопауза — менструации прекращаются, бесплодие становится необратимым, незрелые фолликулы яичника полностью истощены [10].
Также выделяют несколько стадий развития синдрома:
- На первой стадии проявляются вегетативные и психоэмоциональные расстройства — приливы, плохой сон, депрессия, раздражительность, плаксивость, снижение либидо [5].
- На второй стадии присоединяются обменные нарушения — прибавка в весе, ожирение.
- На третьей стадии возникают сердечно-сосудистая патология, остеопороз, сахарный диабет.
Осложнения синдрома истощения яичников
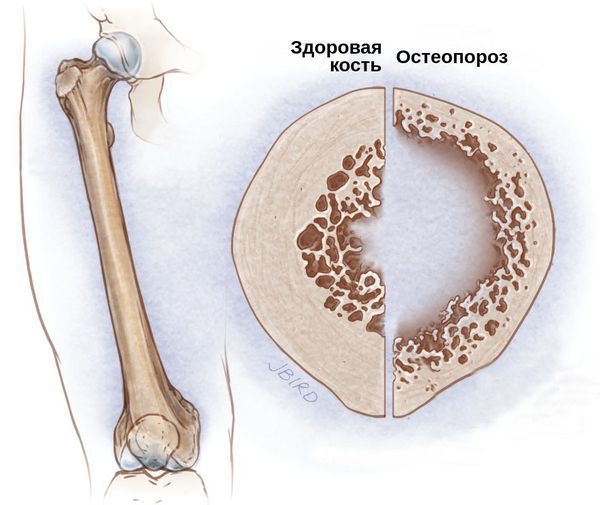
Со стороны сердечно сосудистой системы могут проявиться осложнения в виде гипертонических кризов (чрезмерного повышения артериального давления), инсультов и инфарктов в молодом возрасте. Проявляются эти осложнения болью в сердце, головной болью, нарушением сознания и координации.
Со стороны костной системы возможны переломы шейки бедра, патологические переломы различных остей и позвоночника, грыжи и осложнённые формы остеохондроза. Развитие подобных осложнений связано с гормональным дисбалансом. Из-за дефицита половых гормонов костный метаболизм начинает ускоряться, что приводит к преобладанию процесса резорбции — разрушения костных тканей и, следовательно, к остеопорозу и переломам.
Также возникают психические осложнения в виде депрессии, психозов, снижения либидо [6]. Однако главное осложнение — это отсутствие возможности естественного наступления беременности. Зачать ребёнка можно только в результате процедуры ЭКО донорской яйцеклеткой и спермой партнёра [4].
В самых тяжёлых случаях при отсутствии лечения возникают все перечисленные осложнения.
Диагностика синдрома истощения яичников
Первичную диагностику осуществляет врач акушер-гинеколог. Он собирает жалобы, изучает историю болезни (анамнез), проводит осмотр. Всё это позволяет заподозрить синдром истощения яичников. Пациентка с таким синдромом выглядит, как правило, старше своих лет: у неё появляются преждевременные морщины, волосы становятся тонкими, безжизненными, тусклыми, ногти — ломкими.
Для подтверждения диагноза необходимо сдать кровь для определения уровня нескольких гормонов: фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и эстрадиола. Анализ крови на ФСГ, ЛГ и эстрадиол нужно делать 2-3 раза независимо от цикла. Кровь сдаётся один раз в неделю. На наличие синдрома будет указывать повышение ФСГ, ЛГ и снижение эстрадиола.
На ультразвуковом обследовании у женщины с синдромом истощения яичников можно отметить уменьшение размеров матки, истончение эндометрия (внутреннего слоя матки). В яичниках не визуализируются фолликулы, их количество уменьшается или же они полностью исчезают (в тяжёлых случаях) [8].
Женщинам с семейным анамнезом раннего “климакса” требуется генетическое консультирование для изучения кариотипа женщины (набор хромосом). В рамках данного исследования необходимо сдать кровь из вены.
Лечение синдрома истощения яичников
Всем пациенткам с данным заболеванием нужна постоянная заместительная гормонотерапия эстрогенами и прогестероном, примерно до 45-50 лет. Благодаря этим гормонам женщина может жить полноценно и хорошо себя чувствовать и прекрасно выглядеть.
Основные цели гормонотерапии:
- На первом этапе — улучшение общего самочувствия, борьба с вегетативными проявлениями, приливами, восстановление нарушенного сна [9].
- На втором этапе — борьба с остеопорозом, устранение урогенитальных проблем, ликвидация сосудистых нарушений. Профилактику этих осложнений даже лучше будет начать на первом этапе, например, назначив препараты кальция, витамина Д и холестерин снижающих средств.
При назначении гормональных препаратов уровень гормонов в крови будет меняться циклически, так как назначенные препараты полностью имитируют естественный менструальный цикл женщины. В первую фазу назначают эстрогены, во вторую фазу — прогестерон. Они нормализуют менструальный цикл, заменяют работу яичников. Такое лечение приводит к полному исчезновению симптомов заболевания и полностью восстанавливает состояние женского организма. Но важно понимать, что гормонотерапия только снижает симптомы раннего климакса и отодвигает по времени процессы преждевременного старения, но не восстанавливает репродуктивную функцию яичников.
Заместительная гормонотерапия может проводиться в форме таблеток, инъекций и пластырей. Иногда требуется местное лечение с применением гормональных мазей, свечей и кремов [10]. Для полного устранения негативных признаков синдрома и улучшения общего самочувствия женщинам рекомендуют принимать поливитамины, антидепрессанты и гипотензивные препараты.
Побочные эффекты гормонотерапии:
- увеличение количества тромбоцитов в крови, повышающее риск появления тромбозов (у курящих женщин);
- увеличение веса при лечении неверно подобранными препаратами;
- повышение риска развития рака матки и молочных желёз (чтобы снизить риск, в комплексную терапию добавляется гестогенный компонент);
- набухание молочных желёз, головные боли, нарушение сна при неправильном подборе дозы эстрогенов.
Противопоказания к заместительной гормонотерапии:
- повышенный уровень тромбоцитов;
- почечная и печёночная недостаточность;
- гипертония;
- онкология;
- аллергия на препарат;
- эпилепсия.
Так как гормоны имеют ряд противопоказаний и высокую стоимость, среди пациенток с синдромом истощения яичников пользуются популярностью народные средства лечения. Они могут быть полезны, но большого эффекта от них ожидать не стоит. Их можно использовать только в качестве дополнения основного лечения или при противопоказаниях к гормонотерапии, но только по рекомендации врача. Растительные препараты могут уменьшить интенсивность проявлений синдрома, но не снизят риск раннего появления сердечно-сосудистых заболеваний и других осложнений [8].
Физиотерапевтические процедуры также показаны при выявлении раннего “климакса”. Они включают в себя:
- лечебную физкультуру;
- электрофорез (введение лекарств через кожу с помощью тока);
- гидротерапию и лечебные ванны;
- массаж;
- иглорефлексотерапию;
- психотерапию [8].
Физическая нагрузка улучшает кровообращение в тканях, повышает их восприимчивость к лечению [4].
Гирудотерапия — лечение медицинскими пиявками — при раннем “климаксе” оказывает общее терапевтическое влияние на организм женщины [8]. Лечение должно проводиться только врачом-гирудотерапевтом. Оно противопоказано при гипотонии, низком уровне гемоглобина, нарушении свёртываемости крови и онкологических болезнях.
Диетотерапия также очень полезна при синдроме истощения яичников. Врачи рекомендуют употреблять продукты, богатые белком, витаминами и кальцием: морскую рыбу, постное мясо, сою, имбирь, орехи, бобы, крупы, овощи, фрукты [8].Также желательно включить в рацион продукты, насыщенные витамином Е: орехи, морепродукты, подсолнечное масло, тыквенные семечки. Это связано с тем, что витамин Е является натуральным антиоксидантом (тормозит окисление) и положительно влияет на общее состояние организма женщины.
Прогноз. Профилактика
Если женщина не планирует зачатие ребёнка, ей необходимо продолжать приём гормональных средств до тех пор, пока не наступит естественный климакс. Вылечить бесплодие и восстановить фертильность при синдроме истощения яичников крайне сложно. Наступление беременности у женщин с таким диагнозом возможно только благодаря ЭКО с использованием донорской яйцеклетки. Но если изменения в эндометрии (внутреннем слое матки) из-за гормональных нарушений уже стали необратимыми (атрофическими), то и эту программу выполнить не удастся.
Для профилактики данного заболевания беременная женщина должна внимательно следить за своим здоровьем и стараться оградить свой организм от вредных внешних факторов. Особенно это касается тех, кто вынашивает девочку, так как основной причиной развития синдрома являются заболевания, возникшие у плода во время внутриутробного развития. Саму новорождённую девочку по возможности нужно также ограждать от инфекционных заболеваний и стресса.
С целью профилактического осмотра нужно минимум два раза в год обследоваться у гинеколога. Это позволит выявить синдром на ранних стадиях заболевания и вовремя начать лечение.
Также важно правильно питаться, вести здоровый образ жизни. Это благоприятно сказывается на женском организме и снижает вероятность развития заболевания [9].
Источник
