Синдром мейо тернера у мужчин
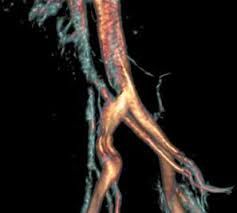
Патология подвздошных вен, которая связана с передавливанием левого венозного сосуда правой одноименной артерией называют синдромом Мея Тернера. Это довольно редкое заболевание, которое поражает как мужчин, так и женщин. Хотя скорее это можно считать патологическим состоянием, приводящим к ряду проблем.
Интересный факт! Название болезни произошло от фамилий двух американских медиков – Мей и Тернер, которые описали патологию в научном труде от 1957 года.
Что это такое?
Брюшная вена и аорта в области пояснично-крестцового района позвоночника разделяются на парные сосуды, которые называют общими подвздошными. Вены, в свою очередь, расходятся на внешние и внутренние. Первые превращаются в бедренные, вторые обеспечивают отток крови из органов таза.
Болезнь Мэйя Тернера характеризуется придавливанием левой общей подвздошной вены правой аналогичной артерией к позвонку. В результате чего отхождение крови из левой ноги и тазовых органов сильно затруднено. В некоторых случаях патология проявляется с правой стороны. Иногда состояние усугубляется атеросклеротическими поражениями сосудов.
В итоге передавливания происходит перенаполнение конечности, половых органов кровью. Развивается варикозная болезнь.
Симптомы
Клиническая картина синдрома, к сожалению, знакома только небольшому числу специалистов, так как болезнь не очень распространена. Однако опытный врач свяжет проявления с сосудистой патологией и отправит на необходимые обследования. Признаки развиваются такие:
- Отек левой конечности, иногда с изменением цвета кожи от багрового до синюшного;
- Варикозные узлы на бедре, в одном яичке у мужчин (варикоцеле) и на половых губах у женщин;
- Сильные боли, которые не купируются анальгетиками;
- Дискомфорт усиливается после физических нагрузок;
- Наблюдается гиперемия наполненного кровью участка;
- У мужчин тянущие боли в мошонке усиливаются после полового акта, могут отдавать в головку члена, уретру;
- Варикоз интимной зоны у женщин приводит к невозможности сексуальных контактов из-за болезненного узла;
- Может развиться геморрой.
Диагностика
Выявлением синдрома занимаются флебологи, ангиологи, сосудистые хирурги. Для подтверждения диагноза проводят аппаратные исследования:
- МРТ с контрастированием проблемного участка.
- Венография – метод, при котором красящее вещество доставляют в нужное место сосуда через специальный катетер, за движением кровотока наблюдают с помощью рентгенологической аппаратуры. Процедура довольно неприятна, поэтому введение катетера проводят под местным обезболиванием.
- УЗИ может выявить наполнение кровью определенных участков, варикоцеле у мужчин. Очень внимательный и опытный специалист может заметить несоответствие оттока по венам, а также расширение самого подвздошного сосуда с помощью ультразвукового ангиосканирования.
Лечение
Причина болезни механическая, поэтому и устранить патологию можно только оперативным способом. Для восстановления проходимости проводят стентирование. В суженый участок доставляют самораскрывающийся баллон, который послужит каркасом проблемного места.
После операции назначают медикаментозное лечение последствий синдрома. Используют антикоагулянты, которые уменьшат количество тромбоцитов в крови. Кроме того, для лечения последствий варикозного состояния применяют флеботропные препараты, действие которых направлено на укрепление стенок вен и артерий, восстановление работы клапанов, снятие воспаления. Дополнительно назначают курс дезагрегантов – это средства, которые препятствуют формированию тромбов. Самый известный медикамент из этой группы – аспирин.
При тяжелых варикозных поражениях вен, делают микрофлебэктомию – удаляют поврежденные участки сосудов.
К сожалению, стентирование не входит в перечень бесплатных медицинских услуг. К тому же подобные операции осуществляются только в нескольких клиниках Санкт-Петербурга, Москвы и других крупных городов. Такая ситуация делает процедуру избавления от синдрома доступной не для всех из-за высокой стоимости.
Прогнозы
Если стент во время операции был установлен правильно, то патология Мея Тернера не вернется. В редких случаях случается смещение баллона по сосуду, тогда процедуру стентирования проводят повторно. Диагностику делают несколько раз: сразу после вмешательства, через месяц, потом еще через 3, спустя год и два от момента проведения.
Пациенту назначают регулярное наблюдение у специалиста по сосудам и профилактическое лечение препаратами, которые предотвращают тромбоз.
Вена в том участке, где расположен стент сдавливаться механически уже не будет. Однако всегда остается риск формирования тромбов и атеросклеротических бляшек.
Заключение
Болезнь Мея Тернера требует тщательной аппаратной диагностики и оперативного лечения. Устранить патологию сосудов народными способами или медикаментами не удастся. Предотвратить механическое сдавливание профилактическими мерами тоже невозможно. Поэтому только обследование и стентирование помогут забыть о проблеме.
Источник

Синдром Мея-Тёрнера – патологическое состояние, которое характеризуется передавливанием левой подвздошной вены малого таза подвздошной артерией. Специалисты считают его сложно диагностируемым, провоцирующим целый ряд серьёзных заболеваний у мужчин и у женщин в виде варикоцеле и варикоза вен малого таза.
Где лечат синдром Мея-Тёрнера? Если Вы столкнулись с этим опасным заболеванием или имеете подозрения на его развитие, обращайтесь в отделение флебологии ЦЭЛТ. Наша клиника является многопрофильной и располагает мощной диагностической и лечебной базой, которая позволяет точно ставить диагноз и проводить лечение синдрома Мея-Тёрнера в Москве в соответствии с международными стандартами.
В ЦЭЛТ вы можете получить консультацию специалиста-флеболога.
- Первичная консультация – 2 700
- Повторная консультация – 1 800
Записаться на прием
Причины синдрома Мэя-Тёрнера
Подвздошные вены – это общие парные кровеносные вены, расположенные на уровне крестцово-подвздошного сустава и обеспечивающие отток крови от ног в тазовую область. Они разделяются на правую и левую от брюшной вены и аорты в области крестца и расходятся на внешние и внутренние. Внешние переходят в бедренные вены, внутренние призваны обеспечивать отток крови из тазовых органов.
Синдром Мэя-Тёрнера у мужчин и женщин развивается вследствие придавливания общей подвздошной вены, расположенной с левой стороны, правой артерией к позвоночнику. Он провоцирует нарушения оттока крови из левой ноги и таза и может протекать на фоне атеросклероза стенок кровеносных сосудов. В результате в ноге и половых органах происходит застой крови – и развивается варикоз.
Клинические проявления синдрома Мея-Тёрнера
К сожалению, синдром недостаточно хорошо изучен, поскольку является редким. Специалисты выделяют три стадии его развития:
- Первая – клинические проявления отсутствуют;
- Вторая – просвет подвздошной вены сужается, появляются симптомы венозной недостаточности;
- Третья – развиваются тромбозы.
Симптоматика синдрома – следующая:
- Отёчность левой ноги, нередко – с изменением цвета кожного покрова на синюшний или багровый;
- Интенсивная болевая симптоматика в поражённой области, которую невозможно устранить обезболивающими средствами;
- Заметные невооружённым глазом варикозные узлы на бедре, яичке (у мужчин) или половых губах (у женщин) с поражённой стороны;
- Усиление неприятных ощущений после физических нагрузок, в том числе и несущественных;
- Появление геморроидальных узлов.
И у мужчин и женщин, страдающих от синдрома, возникают проблемы с сексуальными контактами. Так, в первом случае появляются боли тянущего характера в мошонке, которые иррадиируют в мочеиспускательный канал и головку члена и становятся более интенсивными после полового акта. Во втором случае сексуальные контакты становятся и вовсе невозможными из-за болезненности узла.
Диагностика синдрома Мея-Тёрнера
Перед тем, как назначить лечение синдрома Мея-Тёрнера, флебологи ЦЭЛТ проводят комплексные исследования, направленные на постановку правильного диагноза. Для этого пациенту назначают:
- Магнитно-резонансную томографию нижней полой вены с контрастом поражённого участка;
- Ультразвуковое сканирование анатомических структур мошонки и вен с обеих сторон;
- Выборочные почечные и тазовые флебографии.
Наши врачи

Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук, профессор
Записаться на прием

Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 46 лет
Записаться на прием

Врач – сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Лечение синдрома Мея-Тёрнера
Синдром требует хирургического вмешательства, поскольку вызван механической причиной (т. е. передавливанием). Цель операции – устранить её посредством стентирования. Для этого в поражённую синдромом область доставляют самораскрывающийся стент, при помощи которого раскрывают суженный участок.
Сам по себе стент будет выполнять функцию каркаса поражённой области и сможет обеспечить необходимый уровень проходимости вены. Для того, чтобы достичь желаемого результата, применяют специальные усиленные стенты, поскольку обычные не способны справиться с высоким давлением. Если помимо синдрома пациент страдает от тяжёлого варикоза, ему проводят микрофлебэктомию – операцию, направленную на удаление повреждённых участков сосудов.
Записаться на приём ко специалистам отделения флебологии ЦЭЛТ по поводу лечения синдрома Мэя-Тёрнера можно онлайн или связавшись с нашими операторами: +7 (495) 788-33-88
Источник
Тема посвящена артериовенозным конфликтам – Синдрому Мэя-Тернера, СМТ (May-Thurner Syndrome, MTS) и синдрому АОРТО-МЕЗЕНТЕРИАЛЬНЫЙ «ПИНЦЕТ» (синдром “щелкунчика”, Nutcracker syndrome).
Более подробно о сути синдромов можно прочитать здесь: viewtopic.php?f=37&t=18724.
- Следует помнить, влияние данных синдромов на урологическую симптоматику (боли в промежности, яичках, дизурия) до сих пор является дискуссионным в среде урологов.
- Установка стента является необратимой процедурой и имеет ряд серьезных возможных негативных последствий таких как тробмоз глубоких вен и миграция стента в предсердие. Длительная практика наблюдения за пациентами подвергшимися установке венозного стента на 2020г в России отсутствует.
- Согласно проведенному опросу среди прооперированных участников форума на 2020г большинство отмечают некоторые улучшения, но полностью избавиться от урологических симптомов не удалось никому (см “Реальные отзывы”).
Способы диагностики:
- МР-Флебография вен малого таза (МРТ);
- Ультразвуковое внутривенное исследование IVUS;
- Cелективная флебография.
Важно: При постановке диагноза “варикоцеле” рекомендуется провести диагностику на наличие СМТ и nutcracker перед проведением любых оперативных вмешательств – на форуме описано множество случаев рецидивирования варикоцеле и ухудшения состояния после операции. Пожалуйста, проконсультируйтесь с вашим врачом с учетом этой информации.
Основным способом лечения на данный момент является оперативный – установка стента в Общую Подвздошную Вену. На данный момент (2020г) основной тип устанавливаемого стента это WallStent. Так же на рынке присутствуют стенты из усовершенствованного материала – нитинола (Venovo и др). Более подробно о разнице между двумя этими типами можно почитать тут (англ яз): https://evtoday.com/articles/2019-july/ … -landscape, или тут в кратком пересказе: viewtopic.php?p=354418#p354418
Реальные отзывы людей, сделавших операцию собираются в таблице: https://docs.google.com/spreadsheets/d/ … sp=sharing
Так же в таблице на странице “Контакты” собраны контакты хирургов, занимающихся проблемой в Москве и Санкт-Петербурге.
===========================================
Изначально топикстарт был таким. Текст выше был дополнен по просьбе участника с ником its-m.
Всем привет! Может быть кому-то из вас поможет поставить правильный диагноз моя история. Все началось в 14-15 лет, когда я начал замечать после эякуляции тянущие боли в промежности. Долгое время не придавал им большого значения, пока в 22 года не поставили диагноз конгестивный (или застойный) простатит, по словам уролога – на ощупь простата как тесто. Долгое время пытались разобраться в чем причина: жевал венотоники, проходил физио – толку ноль. Затем куча исследований, анализов – все чисто. Делал уретроскопию, на ней диагностировали колликулит. Сидеть за компом становилось все труднее полный рабочий день, да и спортом заниматься практически невозможно, стоило побегать или потягать железо – сразу боли и щекотание в уретре. Но мне попался грамотный дядька уролог, которому была небезразлична моя проблема и заподозрив возможную сосудистую патологию направил меня к флебологу, а тот уже направил на МРТ нижней полой вены и вен малого таза. Вот тут и показался тот самый Мей-Тернер, о котором в этой ветке уже говорили. Я то еще думал, откуда у меня у молодого парня в 19 лет внутренний геммор в 4 узла. В общем сейчас буду искать пути решения, дали контакты хирурга, заведующего сосудистым отделением в Мечникова (СПб), поговорю с ним, что скажет. Если интересно – могу скинуть результаты обследования МРТ.
Источник
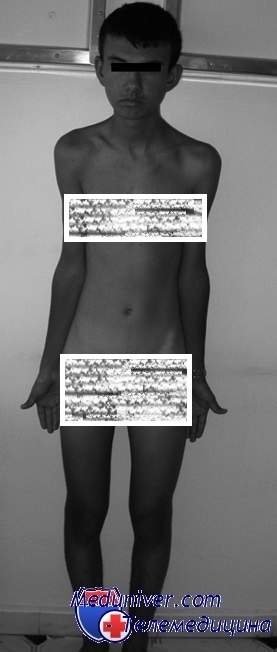
Синдром Шерешевского—Тернера у мужчин. Ложный мужской гермафродитизмВпервые синдром, аналогичный синдрому Шерешевского— Тернера, у мужчин описал Флавелл в 1943 г. С тех пор в отечественной и зарубежной литературе опубликовано немногим более 70 случаев. При значительной выраженности врожденных аномалий тестикулярная функция страдает значительно меньше. Лишь у небольшой части больных наблюдается половой инфантилизм, который выражается в уменьшении размера яичек, крипторхизме, иногда полном отсутствии яичек. В отдельных случаях у этих больных яички по размеру не представляют отклонений от нормы. Гистологически обнаруживается отсутствие герминативных элементов семенных канальцев, разрастание соединительной ткани. Андрогенная функция яичек снижена, уровень гопадотропинов в моче повышен. У большей части больных гистологическое строение яичек не представляет отклонений от нормы. При исследовании полового хроматина он не определяется в ядрах эпителия слизистой оболочки полости рта. Диагноз и дифференциальный диагноз синдрома Шерешевского-Тернера у мужчин. Диагноз заболевания основывается, как правило, на клинической картине заболевания: наличии задержки роста, крыловидных складок шеи (обязательный признак) и более или менее выраженного полового инфантилизма. Исследование полового хроматина не является тестом, который позволяет уточнить диагноз.
Ложный мужской гермафродитизмЛожным мужским гермафродитизмом называют состояние, при котором у больных гонады представлены яичниками, а развитие некоторых или всех наружных и внутренних половых органов происходит по женскому типу. В зависимости от строения наружных половых органов и степени развития молочных желез ложный мужской гермафродитизм разделяют на две формы, первая из которых характеризуется двойственными или преимущественно мужскими наружными гениталиями, а вторая — женскими наружными гениталиями и развитыми молочными железами. В зависимости от различной степени развития наружных половых органов при рождении больным устанавливают различный паспортный пол. Аномалий развития скелета, нарушения роста и врожденных пороков развития внутренних органов у больных не наблюдается. Независимо от степени развития наружных половых органов при рождении, с началом периода полового созревания наступает вирилизация больных (увеличивается половой член или гипертрофируется клитор, вторичные половые признаки развиваются по мужскому типу, грубеет голос), молочные железы не развиваются. Наступающая в периоде полового созревания вирилизация больных обусловлена андрогенпым влиянием яичек, которое, однако, является недостаточным для полной маскулинизации больных. При гистологическом исследовании в тестикулярной ткани обнаруживают гиперплазию клеток Лейдига и незначительный сперматогенез. При лапаротомии обнаруживают яички, а также рудиментарную матку и трубы, влагалище, большие и малые половые губы. Исследование хромосомного комплекса у таких больных показало наличие в большинстве случаев мужского набора половых хромосом (XY). В единичных случаях были отмечены явления мозаицизма. Диагноз этой формы ложного мужского гермафродитизма представляет большие трудности. В случаях преимущественно женского типа развития наружных половых органов с гипертрофированным клитором диагноз подтверждается исследованием полового хроматина, который всегда отрицателен. В большинстве случаев окончательный диагноз устанавливают после лапаротомии. Значительную пользу в подтверждении диагноза приносит гинекография, данные которой указывают на отсутствие яичников. – Вернуться в оглавление раздела “физиология человека” Оглавление темы “Аномалии половых хромосом и желез”:
|
Источник