Синдром нижних конечностей у ребенка
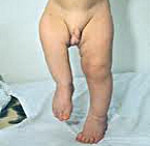
Боли в конечностях у детей: причины, диагностикаЭпизоды генерализованных болей в нижних конечностях (так называемые боли роста или ночные идиопатические боли) нередко наблюдают у детей дошкольного и школьного возраста. Ребёнок просыпается из-за болей, которые уменьшаются при растирании (массаже) ног. В дневное время боли возникают существенно реже, в остальных отношениях ребёнок чувствует себя хорошо, какие-либо признаки заболеваний скелетно-мышечной системы отсутствуют. Дети старшего возраста и подростки с синдромом гипермобильности суставов могут жаловаться на скелетно-мышечные боли, главным образом в нижних конечностях и спине, при отсутствии припухлости суставов. Для синдрома гипермобильности характерна повышенная подвижность суставов: большой палец руки и мизинец при сгибании достигают предплечья, разгибание локтевых и коленных суставов превышает 10°, при наклоне вперёд ладони рук полностью касаются пола без сгибания ног в коленных суставах. Отклонения со стороны нижних конечностей при синдроме гипермобильности включают плоскостопие, отведение переднего отдела стопы, чрезмерную пронацию стопы (вследствие повышенной подвижности в голеностопном суставе), рекурвацию в коленных суставах; для коррекции этих нарушений можно использовать твёрдые ортопедические стельки, направленные на поддержание продольного свода стопы и стабилизацию голеностопного сустава. Для достижения эффекта необходим тщательный индивидуальный подбор стелек специалистом. В большинстве случаев суставные боли, связанные с механическими факторами, усиливаются после физических нагрузок и во второй половине дня, тем не менее иногда по утрам возникает чувство скованности в течение 1-2 дней после физической нагрузки. Наиболее выраженные идиопатические мышечно-скелетные боли наблюдают у подростков, они могут быть как локализованными (комплексный регионарный болевой синдром), так и генерализованными (фибромиалгия).
Комплексный регионарный болевой синдром у детейКомплексный регионарный болевой синдром у детей может развиться после травмы (часто незначительной) или при отсутствии каких-либо провоцирующих факторов. Клинические проявления включают выраженные боли, гиперестезию (повышенную чувствительность к стимулам), аллодинию (болевые ощущения в ответ на неболевые стимулы), ограничение движений в поражённой конечности вплоть до принятия причудливой осанки и, иногда, отёчность конечности и изменения кожных покровов (мраморность, побледнение кожи, снижение кожной температуры). Синдром диффузной скелетно-мышечной боли у детейСиндром диффузной скелетно-мышечной боли характеризуется нарушением сна (бессонницей, отсутствием свежести при пробуждении, сонливостью днём) и наличием болезненных при пальпации триггерных пунктов в мягких тканях при отсутствии других симптомов, подозрительных на органическую патологию. В части случаев может быть проявлением синдрома хронической усталости. Синдром диффузной скелетно-мышечной боли часто ассоциируется с состоянием стресса, о чём родители могут и не знать (напряжённой ситуацией в школе, запугиванием или другими формами насилия, давлением со стороны родителей). Необходимо тщательное физическое обследование и дополнительные исследования в разумном объёме, чтобы исключить органическое заболевание. Иногда синдром диффузной скелетно-мышечной боли может развиваться при органической патологии, например, при ЮИА. Лечение (проводят как в амбулаторных, так и в стационарных условиях) должно быть индивидуализированным и мультидисциплинарным. Опухоли костей как причина боли в ногах у детейЗлокачественные опухоли (остеогенную саркому, опухоль Юинга) наблюдают редко. Они проявляются болями или появлением припухлости, иногда — патологическими переломами. Остеоидная остеома — доброкачественная опухоль, наблюдаемая обычно у подростков, чаще мальчиков. Как правило, поражаются бедренная или большеберцовая кость. Боли более выражены в ночное время, уменьшаются при приёме салицилатов. Иногда выявляют умеренную локальную болезненность. Диагноз в большинстве случаев можно поставить при рентгенологическом исследовании: обнаруживают чётко ограниченный рентгенопрозрачный очаг остеоидной ткани, окружённый зоной остеосклероза. При отсутствии изменений на рентгенограмме необходимо проведение КТ или МРТ. Лечение хирургическое. Острые боли в конечностях у детейОстро возникшие боли в конечностях могут быть обусловлены многими причинами, но чаще всего связаны с травмами, обычно случайными (при занятиях спортом, падениях), но иногда и умышленными. Остеомиелит и опухоли кости наблюдают редко, но при них необходимо неотложное лечение. – Также рекомендуем “Остеомиелит у детей: причины, диагностика, лечение” Оглавление темы “Заболевания детей”:
|
Источник
Многие дети имеют проблемы со сном, но далеко не все родители связывают эти проблемы с конкретным заболеванием и обращаются за консультацией к специалисту. А зря. Ведь за нарушениями сна может стоять такой диагноз, как синдром беспокойных ног. По началу это можно не воспринять серьезно: подумаешь, малыш сучит ножками во сне…Но за кажущейся незначительностью могут стоять серьезные проблемы со здоровьем и поведением.
Что же такое «синдром беспокойных ног»?
Синдром беспокойных ног (СБН) – это расстройство чувствительно-двигательного характера, проявляющееся чувством дискомфорта в нижних конечностях и приводящее к неуместному желанию двигать ногами. Отличительной особенностью патологии является тот факт, что к возникновению и усилению симптомов приводит состояние покоя, то есть, условие, необходимое для наступления сна, и, наоборот, симптомы, которые облегчают неприятные ощущения (активность и движение) обычно не дают ребенку спокойно уснуть.
Причины возникновения заболевания до сих пор до конца не изучены. Вероятность развития патологии повышается в следующих случаях:
- Генетическая предрасположенность – наследственный фактор играет крайне важную роль в возникновении заболевания: если у кого-либо из родителей или близких родственников встречались подобные расстройства, то вероятность возникновения его у ребенка увеличивается многократно. Известно о целых семьях, страдающих синдромом беспокойных ног.
- Анемии при дефиците железа, витамина В12, фолиевой кислоты
- Патологии периферической нервной системы, влияющие на иннервацию нижних конечностей
- Различные некомпенсированные эндокринные нарушения (заболевания щитовидной железы, сахарный диабет и т.д.)
- Ревматологические заболевания
- Прием некоторых лекарственных средств
Клинические проявления
- Синдром беспокойных ног проявляется крайне неприятными ощущениями в ногах в состоянии покоя: ночью или при длительном пребывании в статической позе днем (например, во время пребывания за партой в учебном заведении). Маленькие дети обычно не могут подобрать слов, чтобы верно описать свои ощущения. Однако понятно, что конкретно о боли речь не идет. Дети постарше описывают ощущения, как чувство распирания, щекотания, ползанья мурашек, кратковременного онемения – в общем, значимого дискомфорта. Эти неприятные симптомы вызывают раздражение и непреодолимое желание пошевелить ногами. При активных движениях симптомы уменьшаются. Отсюда следующее проявление болезни:
- Трудности с засыпанием (фаза засыпания может растягиваться до 3 часов), частые ночные пробуждения или полупробуждения, вскакивание с кровати и ночные хождения. Сам сон у таких деток крайне беспокойный, родители, понаблюдав за спящим малышом, могут заметить, что он беспрестанно двигается во сне, вертится, раскрывается. Такой «неправильный» сон не позволяет организму отдохнуть и как следует набраться сил. Отсюда следующая группа симптомов:
- Дневные проблемы:
- Утренняя вялость и сложности с пробуждением – ребенок плохо соображает в течение дня, у него ухудшается память и нарушается внимание, снижается познавательная активность. Такие малыши склонны к кратковременным засыпаниям (задремываниям) в течение дня. Все мы слышали о школьниках, уснувших за партой.
- Повышенная возбудимость и раздражительность – отсутствие полноценного ночного отдыха не дает нервной системе нормально функционировать, организм все время находится в состоянии хронического стресса. Нарушается также и работа эндокринной системы, что только усугубляет имеющиеся проявления. Такие дети могут выделяться своим неадекватным поведением, плохой успеваемостью, склонностью к истерическим реакциям, повышенной тревожностью. Учитывая факт, что при длительном пребывании в одном положении (за партой) СБН может усиливаться, становится понятно, почему этим детям часто ошибочно ставится такой диагноз, как синдром гиперактивности и дефицита внимания. Однако совершенно ясно, что об истинном СГДВ речь не идет.
Диагностика и лечение
Лечением данного заболевания занимается сомнолог, если нет такого специалиста, то невролог. При характерных жалобах необходимо исключить ревматологические заболевания, в частности, ювенильный ревматоидный артрит, патологии поясничного отдела позвоночника, приводящие к нарушению иннервации нижних конечностей, периферические нейропатии (у детей встречаются редко), болезнь Осгуда – Шлаттера (остеохондропатия бугристости большеберцовой кости), достаточно часто встречающуюся у детей, особенно у детей-спортсменов. Двигательное беспокойство по ночам может возникать вследствие судорог, связанных с дефицитом кальция и магния в организме ребенка, особенно в периоды интенсивного роста. Также повышенное беспокойство может быть следствием зуда, вызванного обострением аллергии.
Часто выраженные проявления заболевания требуют дифференциальной диагностики его с эпилепсией, для чего делается ночной ЭЭГ-мониторинг.
Назначаются анализы крови, чтобы выявить возможную анемию, оценивается работа щитовидной железы (кровь на гормоны и УЗИ), делается биохимический анализ крови для оценки уровня сахара, кальция, магния. Очень важно правильно собрать анамнез и оценить состояние ребенка. Важно понимать, что СБН не дает никаких внешних проявлений: нет деформации конечностей, болезненности при пальпации, нет отеков, кожной сыпи, изменения местной температуры. При обнаружении любого из этих проявлений нужно консультировать ребенка у соответствующего специалиста.
Лечение заключается, в первую очередь, в обеспечении режимных моментов. Огромное значение отводится гигиене сна. В вечернее время суток не рекомендуется умственная активность, наоборот, лучше выполнить несложный комплекс физических упражнений с растяжкой и погулять на свежем воздухе. Непосредственно перед сном рекомендован контрастный душ для ног и массаж. Не стоит гнать ребенка в кровать, пока он действительно не захочет спать: во время лежания в кровати без сна проявления заболевания только усилятся. Комната для сна должна быть хорошо проветрена, воздух в ней достаточно увлажнен.
Подъем рекомендуется в одно и то же время независимо от выходных и праздничных дней.
Если ребенок перегружен учебой и дополнительными занятиями, он может пребывать в состоянии хронического стресса, который тоже провоцирует усиление симптомов СБН. Нужно пересмотреть его график и выделить в нем время для отдыха и игр на свежем воздухе. «Градус учебного напряжения» необходимо постоянно понижать, только так ребенок сможет расслабиться.
Огромная роль в лечении отводится полноценному сбалансированному питанию. Очень важно, чтобы в организм малыша поступали белки, железо, кальций и магний в достаточном количестве. Если есть проблемы с системой пищеварения, обязательно нужно дополнительно назначать витамино-минеральные комплексы.
Даже действующие местно сосудосуживающие препараты (капли в нос с оксиметазолином) и противорвотные препараты (метоклопрамид) могут привести к усилению симптомов заболевания. Это необходимо учитывать при их назначении.
Источник

Врожденные аномалии нижних конечностей – обруппа пороков развития, включающая в себя патологию области тазобедренного сустава, бедра, коленного сустава, голени, голеностопного сустава и стопы. Может наблюдаться полное отсутствие конечности или какого-то из ее отделов, недоразвитие целого сегмента или одной из костей, входящих в этот сегмент, недоразвитие мышц, сосудов и нервов, соединительнотканные перетяжки и т. д. Возможно сочетание нескольких врожденных аномалий. Диагноз выставляется на основании данных осмотра, результатов рентгенографии, КТ, МРТ и других исследований. Лечение обычно хирургическое. Прогноз зависит от тяжести патологии.
Общие сведения
Пороки развития нижних конечностей представляют собой обширную группу аномалий, возникших во внутриутробном периоде и значительно различающихся по тяжести. В практике ортопедии и травматологии встречаются относительно часто и составляют 55% от общего количества врожденных аномалий опорно-двигательного аппарата. Грубые пороки диагностируются сразу после рождения. Мелкие аномалии в ряде случаев могут протекать бессимптомно или почти бессимптомно и становиться случайной находкой при обследовании по поводу других травм и заболеваний. Лечением врожденных аномалий нижних конечностей занимаются детские ортопеды и травматологи.
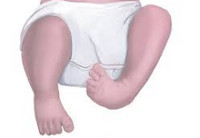
Врожденные аномалии нижних конечностей
Причины
Аномалии развития могут возникать в результате мутаций, а также действия внешних и внутренних тератогенных факторов. Наиболее распространенными внешними факторами, оказывающими негативное влияние на формирование конечностей, являются инфекционные болезни, нарушения питания, прием ряда медикаментов и радиационные воздействия. К числу внутренних факторов, которые могут привести к нарушению формирования конечностей, относится пожилой возраст матери, патология матки, тяжелые соматические болезни, некоторые гинекологические заболевания и эндокринные нарушения.
Классификация
Пороки, которые возникают вследствие недостаточности формирования:
- Амелия – конечность полностью отсутствует. Возможен апус (отсутствуют обе нижние конечности) и монопус (отсутствует одна нижняя конечность).
- Фокомелия или тюленеобразная конечность. Отсутствуют средние и/или проксимальные части конечности вместе с соответствующими суставами. Может быть двухсторонней или односторонней. Иногда в процесс вовлекаются все конечности, как нижние, так и верхние. Полная фокомелия – голень и бедро отсутствуют, сформированная стопа прикрепляется к туловищу. Дистальная фокомелия – голень отсутствует, стопа прикрепляется к бедру. Проксимальная фокомелия – бедро отсутствует, голень со стопой прикрепляются к туловищу.
- Перомелия – разновидность фокомелии, при которой наблюдается отсутствие части конечности в сочетании с недоразвитием ее дистального отдела (стопы). Полная перомелия – нога отсутствует, в месте ее прикрепления располагается кожный выступ или рудиментарный палец. Неполная – бедро отсутствует или недоразвито, конечность также заканчивается кожным выступом или рудиментарным пальцем.
Кроме того, различают отсутствие (аплазию) малоберцовой или большеберцовой кости, отсутствие фаланг (афалангию), отсутствие пальцев (адактилию), наличие одного пальца на стопе (монодактилию), а также типичную и атипичную формы расщепления стопы из-за отсутствия или недоразвития ее средних отделов.
Пороки, которые возникают вследствие недостаточной дифференцировки:
Сиреномелия – слияние нижних конечностей. Может наблюдаться слияние только мягких тканей либо слияние как мягких тканей, так и некоторых трубчатых костей. Нередко сочетается с отсутствием или недоразвитием костей таза и конечностей. При сиреномелии возможно как отсутствие стоп, так и наличие одной или двух стоп (чаще рудиментарных). Обычно наблюдается одновременное недоразвитие прямой кишки, заднего прохода, мочевой системы, внутренних и наружных половых органов.
Кроме того, в группу пороков, обусловленных недостаточной дифференцировкой, включают синостозы (сращения костей), врожденный вывих бедра, врожденную косолапость, артрогрипоз и некоторые другие аномалии.
Пороки вследствие увеличения количества: увеличение количества нижних конечностей – полимелия, удвоение стопы – диплоподия.
Пороки вследствие недостаточного роста – гипоплазии различных костей нижних конечностей.
Пороки вследствие избыточного роста – гигантизм, возникающий при одностороннем увеличении развитой конечности.
Врожденные перетяжки – тканевые тяжи, возникающие в различных местах конечности и зачастую нарушающие ее функцию.
Виды аномалий
Недоразвитие бедренной кости
Составляет 1,2% от общего количества врожденных деформаций скелета. Часто сочетается с другими аномалиями, в том числе аплазией малоберцовой кости и отсутствием надколенника. Проявляются хромотой. Степень нарушения функции конечности зависит от величины укорочения и тяжести порока развития. При поражении диафиза смежные суставы, как правило, не изменены, их функция сохранена в полном объеме. При поражении дистальных отделов бедра обычно возникают контрактуры. Конечность ротирована, укорочена. Таз перекошен и опущен в сторону дефекта. Ягодичная складка сглажена или отсутствует. Мышцы ягодицы и бедра атрофированы, стопа в положении эквинуса. Рентгенография бедренной кости свидетельствует об укорочении и недоразвитии сегмента.
Лечение хирургическое, направленное на восстановление длины конечности. В раннем возрасте выполняют операции для стимуляции ростковых зон. Начиная с 4-5 лет, осуществляют остеотомию в сочетании с наложением дистракционного аппарата. Если укорочение настолько велико, что восстановление длины конечности не представляется возможным, необходима ампутация стопы, иногда – в сочетании с артродезом коленного сустава (для создания длинной функциональной культи). При незначительном укорочении возможно использование специальной обуви и различных ортопедических аппаратов.
Врожденный вывих бедра и дисплазия тазобедренного сустава
Врожденный вывих бедра наблюдается относительно редко, обычно обнаруживаются различные степени дисплазии. Патология, как правило, односторонняя. Девочки страдают в 7 раз чаще мальчиков. В 5% случаев выявляется прямая передача порока по наследству. Проявляется хромотой, ротацией и укорочением конечности. При двухсторонней аномалии возникает утиная походка. Рентгенография тазобедренного сустава свидетельствует об уменьшении и уплощении головки и ее стоянии выше вертлужной впадины. Лечение в раннем возрасте консервативное с использованием различных аппаратов, специальных трусиков и подушечек. При неустранимых вывихах по достижении 2-3 лет проводится операция.
Вальгусная и варусная деформация бедра
Развивается при нарушении оссификации шейки или внутриутробном повреждении хряща, одинаково часто наблюдается у девочек и мальчиков, в 30% выявляется с двух сторон. Вальгусная деформация, как правило, протекает бессимптомно. Варусное искривление сопровождается хромотой, ограничением движений и быстрой утомляемостью конечности. Клинические проявления напоминают врожденный вывих бедра. При рентгенографии определяется задержка окостенения головки, укорочение и истончение бедренной кости. Шеечно-диафизарный угол уменьшен. Лечение хирургическое, выполняется корригирующая остеотомия для увеличения шеечно-диафизарного угла.
Врожденный вывих надколенника
Встречается достаточно редко. Имеется наследственная предрасположенность. Может сочетаться с другими пороками, мальчики страдают вдвое чаще девочек. Врожденный вывих надколенника проявляется быстрой утомляемостью конечности, неустойчивой походкой и частыми падениями. Возможна контрактура. Без лечения проблема с возрастом усугубляется, возникает деформирующий артроз, развивается вальгусное искривление конечности. Рентгенография коленного сустава свидетельствует о недоразвитии и смещении надколенника (чаще кнаружи) и недоразвитии наружного мыщелка. Лечение хирургическое – собственную связку надколенника перемещают и фиксируют в срединном положении.
Отсутствие надколенника
Часто сочетается с другими аномалиями развития коленного сустава (недоразвитием суставных концов большеберцовой и бедренной кости), с вывихом бедра и голени, косолапостью и прочими пороками. Течение изолированной патологии обычно бессимптомное, при повышенных нагрузках возможна слабость и утомляемость конечности. При изолированной аномалии лечение не требуется.
Врожденный вывих голени
Выявляется редко, обычно носит двухсторонний характер. Сопровождается контрактурой и деформацией колена. Тип деформации зависит от вида смещения костей голени. Мышцы бедра и голени недоразвиты, часто имеют аномальные точки прикрепления. Патология нередко сочетается с аномалиями развития голеностопного сустава, отсутствием или недоразвитием большеберцовой кости. Лечение в раннем возрасте консервативное (вытяжение с последующим вправлением). В возрасте 2 года и старше проводятся операции – открытое вправление вывиха, при необходимости в сочетании с коррекцией сопутствующей скелетной патологии.
Вальгусные и варусные деформации коленного сустава
Наблюдаются редко, могут передаваться по наследству. Обычно сочетаются с деформацией шейки бедра и плоскостопием. Становятся причиной раннего тяжелого гонартроза. В возрасте до 5-6 лет проводится коррекция с использованием консервативных методов, в последующем осуществляется оперативное вмешательство. В зависимости от тяжести патологии проводят изолированную остеотомию в области надмыщелков бедренной кости либо сочетают остеотомию бедра с желобковой, клиновидной или поперечной остеотомией большеберцовой кости.
Аплазия или недоразвитие большеберцовой кости
Сопровождается укорочением и искривлением конечности. Стопа супинирована, находится в положении эквинуса или подвывиха. Опора нарушена. Возможно сочетание с недоразвитием или отсутствием костей стопы, недоразвитием или вывихом надколенника, атрофией и нарушением развития мышц голени и бедра. Детям до 3 лет проводится консервативная терапия для восстановления нормального положения стопы. В последующем выполняется удлинение голени с использованием дистракционных аппаратов.
Ложный сустав большеберцовой кости
Может быть истинным или возникшим в месте расположения врожденной кисты. Выявляется патологическая подвижность, углообразное или дугообразное искривление в области ложного сустава, атрофия мышц, уплотнение и рубцовые изменения кожи, укорочение и утончение конечности. Рентгенография костей голени свидетельствует об остеопорозе. Лечение хирургическое с использованием костных трансплантатов или аппарата Илизарова.
Источник

