Синдром поражения тонкого и толстого кишечника
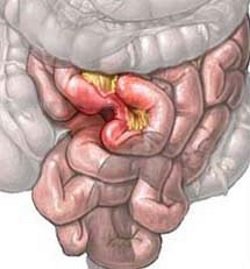
Синдром поражения
тонкой кишки – это
патологическое состояние, характеризующееся
нарушением функции тонкой кишки, прежде
всего переваривания и всасывания,
вследствие чего возникают кишечные
расстройства и изменение всех видов
обмена веществ.
В структуре этого
синдрома выделяют:
– воспалительные
поражения тонкой кишки – энтериты;
– ферментативная
недостаточность тонкой кишки
невоспалительного генеза – энтеропатии.
Этиология энтеритов:
Кишечные инфекции:
– бактерии (иерсиния,
протей, синегнойная палочка, кампилобактер,
стафилококк);
– вирусы (энтеровирус,
ротавирус).
Нерациональное
несбалансированное питание:
– переедание;
– еда в сухомятку;
– преимущественно
углеводистая, лишенная витаминов пища;
– злоупотребление
пряностями.
Ионизирующее
излучение (лучевой энтерит).
Интоксикации
(мышьяк, свинец, фосфор).
Прием лекарственных
средств: нестероидных противовоспалительных
препаратов, кортикостероидов,
иммунодепрессантов, цитостатиков,
бесконтрольная антибиотикотерапия.
Оперативные
вмешательства: гастрэктомия, резекция
желудка, ваготомия, наложение
гастроэнтероанастомоза.
Другие заболевания
ЖКТ: атрофический гастрит, хронический
панкреатит, хронический гепатит, цирроз
печени, злокачественные новообразования.
Туберкулез,
ревматические болезни, кожные заболевания
(экзема, псориаз).
Пищевая аллергия.
Гипоксические
поражения кишечника при недостаточности
кровообращения, атеросклерозе
мезентериальных сосудов.
Уремическое
поражение кишечника.
Причиной энтеропатии
является врожденная или приобретенная
ферментативная недостаточность
кишечника.
Патогенетические
механизмы синдрома поражения тонкой
кишки:
Провоспалительное
действие инфекционного агента.
Нарушение моторики
кишечника.
Нарушение функции
пищеварительных желез.
Изменение
иммунологического гомеостаза кишечника.
Изменение кишечной
микрофлоры.
Врожденные и
приобретенные изменения обмена веществ
в кишечной стенке.
Нарушение
нейрогуморальной регуляции функций
тонкой кишки.
Нарушение
физиологической регенерации слизистой
оболочки тонкой кишки.
Врожденная и
приобретенная ферментативная
недостаточность.
Клинические
проявления:
Синдром мальдигестии:
– кишечная диспепсия;
– нарушение мембранного
пищеварения;
– нарушение
внутриклеточного пищеварения.
Синдром мальабсорбции.
Болевой абдоминальный
синдром.
Клиническая
особенность диареи при поражении тонкого
кишечника:
Стул обильный
(полифекалия).
Стул частый (до
10 раз в сутки).
Стул водянистый
или глинистый, как правило, без примеси
слизи и крови. Реже встречаются запоры
или чередование поносов с запорами.
Вопросы лабораторной,
инструментальной диагностики, лечения
и профилактики синдрома поражения
тонкой кишки изложены в описании
синдромов мальдигестии и мальабсорбции.
Синдром поражения
толстой кишки
– это патологическое состояние,
характеризующееся структурно-функциональными
изменениями толстой кишки и приводящие
к патофизиологическим изменениям
местного и общего характера.
Различают:
– воспалительные
поражения толстой кишки (колиты, особая
форма – неспецифический язвенный колит
– НЯК);
– функциональные
поражения толстой кишки (синдром
раздраженной толстой кишки – СРТК).
Этиология:
Инфекционный
агент (шигеллы, сальмонеллы, кампилобактерии,
вирус гепатита В, простейшие).
Нарушение режима
и сбалансированности питания, частое
употребление трудноперевариеваемой и
острой пищи, злоупотребление алкоголем.
Экзогенные
интоксикации.
Эндогенные
интоксикации (уремия, печеночная
недостаточность, гипертиреоз).
Нерациональная
лекарственная терапия (слабительные,
антибиотики, салицилаты, препараты
наперстянки).
Постоянное
применение очистительных клизм.
Заболевания ЖКТ,
сопровождающиеся синдромом мальдигестии.
Дисбактериоз
кишечника.
Радиационное
воздействие.
Ишемическое
поражение кишечника.
Пищевая и
лекарственная аллергия.
Стрессовые
ситуации, отрицательные эмоции.
Церебральные и
спинальные нарушения.
Патогенетические
факторы:
Повреждение
слизистой оболочки толстой кишки при
длительном воздействии механических,
токсических, аллергических факторов.
Повышение
чувствительности нервного аппарата
кишки к нейро-гуморальным влияниям.
Увеличение синтеза
биологически активных веществ (пептидных
гормонов, простагландинов) в слизистой
толстой кишки.
Нарушение микрофлоры
кишечника при дисбактериозе.
Патофизиологические
эффекты этих факторов:
Нарушение
двигательной и секреторной функции
толстой кишки, развитие вторичной
ферментопатии.
Трофические
расстройства в кишечной стенке.
Иммунные нарушения
– появление аутоантител к антигенам
слизистой оболочки толстой кишки.
Клинические
проявления
Характерно преобладание
кишечных проявлений над симптоматикой
общего характера.
Кишечный
симптомокомплекс:
Неустойчивый стул
(понос или запор, смена поноса запором).
Стул жидкий или
кашицеобразный, либо – твердый,
фрагментированный.
Стул частый (более
трех раз в день) – поносы.
Стул редкий (менее
3-х раз в неделю) – запоры.
Стул после каждого
приема пищи без чувства полного
опорожнения кишечника.
Императивные
позывы к опорожнению кишечника (тенезмы).
Натуживание при
опорожнении кишечника.
Чувство переполнения
или вздутия живота.
Характерна примесь
слизи или крови в кале (при НЯК).
Болевой синдром:
Боли по ходу
толстой кишки.
Боли периодические,
спастического характера или дистензионные,
облегчаются отхождением стула и газов.
Боли постоянные,
ноющие в эпигастальной области и ниже
– при ганглионите, мезадените.
Астеноневротический
синдром:
“Уход в болезнь”,
депрессия.
Слабость, быстрая
утомляемость.
Головная боль.
Снижение
работоспособности.
Ухудшение сна и
аппетита.
Навязчивые
состояния, патологическая тревога.
Синдром интоксикации:
Лихорадка.
Похудание – при
колитах.
При объективном
исследовании можно выявить:
– похудание, бледность
кожи – при НЯК;
– увеличение живота;
– видимую перистальтику;
– пальпаторную
болезненность, локальное мышечное
напряжение по ходу толстой кишки;
– увеличение диаметра,
атонию; болезненность при глубокой
пальпации, урчание толстой кишки;
– при перкуссии
живота тимпанический звук;
– при аускультации
– могут быть усиленные перистальтические
шумы.
Лабораторная и
инструментальная диагностики синдрома
поражения толстой кишки:
Обязательные
параклинические исследования:
Общий анализ крови
(анемия, лейкоцитоз, повышение СОЭ при
НЯК).
Копрологическое
исследование:
– в кале – слизь,
лейкоциты, эритроциты – при воспалительных
поражениях;
– много йодофильной
микрофлоры, внутриклеточного крахмала,
не переваренной клетчатки (цекальный
синдром);
– менее выражен
энтеральный компонент (амилорея,
стеаторея, креаторея);
– кристаллы
Шарко-Лейдена при аллергических
поражениях.
Посев кала на
дисбактериоз.
Фиброколоноскопия
с биопсией для верификации органических
поражений кишечника (рак, полипоз, НЯК).
При отсутствии изменений слизистой
вероятен диагноз СРТК.
Вспомогательные
диагностические исследования:
Исследование кала
на бактерии кишечной группы (сальмонеллы,
шигеллы, иерсинии и др.) для исключения
инфекционных поражений кишечника.
УЗИ, КТ органов
брюшной полости, ангиография – для
выявления внекишечных и ретроперитонеальных
изменений.
Основные принципы
лечения:
Коррекция нарушения
функций кишечника:
– диета – при поносах
№4, при запорах №3;
– устранение
этиологического фактора;
– при колитах в период
обострения – антибактериальные препараты
коротким курсом.
Симптоматическое
лечение:
– при поносах –
вяжущие средства, адсорбенты;
– при запорах –
слабительные – коротким курсом;
– препараты, уменьшающие
метеоризм – эспумизан, ветрогонные
средства.
Заместительная
ферментная терапия.
Прием биопрепаратов
– эубиотиков.
Средства,
нормализующие моторику кишечника –
спазмолитики, прокинетики.
Купирование
болевого синдрома – анальгетики,
спазмолитики.
Коррекция
психо-эмоциональной сферы – психотерапия,
антидепрессанты, эглонил.
Профилактика:
Соблюдение правил
личной гигиены – предупреждение кишечных
инфекций.
Рациональное
питание.
Своевременное
выявление и рациональное лечение
заболеваний ЖКТ.
Санация очагов
инфекции в организме.
Рациональное
использование лекарственных средств.
Адекватное лечение
соматических заболеваний.
Соседние файлы в папке экзамен
- #
- #
- #
- #
- #
- #
Источник
Какие бывают виды болезней кишечника?
Болезни кишечника бывают разными, в зависимости от причин возникновения. Основные группы заболеваний:
- Инфекционные появляются при попадании в организм вредных микрооганизмов, которые вызывают острое воспаление стенок кишечника, сопровождаются интоксикацией. Вызывают эти болезни кишечника бактерии, вирусы, простейшие.
- Наследственные, или врожденные связаны с недостаточной выработкой определенных ферментов, из-за чего развивается непереносимость отдельных продуктов.
- Воспалительные неинфекционные обычно носят хронический характер. Воспалительный процесс возникает без участия патогенов, основная причина – аутоиммунные патологии.
- Нейрогенные болезни связаны с нарушениями в работе нервной системы, низкой стрессоустойчивостью, нарушением проведения нервных импульсов.
- Паразитарные – вызваны активностью кишечных паразитов. Паразиты могут находиться в любом отделе кишечника, а также поражать печень и желчные протоки. Их наличие приводит к постоянному воспалению слизистой, интоксикации.
- Опухолевые связаны с появлением новообразований (доброкачественных либо злокачественных).
- Спаечные чаще проявляются у женщин, являются следствие воспалительных процессов в матке и яичниках.
Как распознать инфекционное воспаление кишечника?
Диагностировать воспалительное заболевание кишечника можно:
- по совокупности симптомов;
- посредством осмотра и пальпации живота;
- по результатам лабораторных и аппаратных исследований (анализы кала и крови, компьютерная томография кишечника), которые помогут наиболее точно определить характер и причину болезни.
Кишечное воспаление сопровождается болями, нарушением стула, метеоризмом.
Может ли быть температура при воспалении кишечника?
Если воспаление острое, которое спровоцировала кишечная инфекция, сопровождается рвотой и поносом, температура может повышаться до 38-39 градусов. Она обычно снижается на второй-третий день заболевания, после очищения организма от патогенов. При использовании антибактериальных препаратов понижение температуры и улучшение самочувствия наступает быстрее.
Повышение температуры возникает также при аппендиците (боль локализуется в правой части живота).
У женщин боль в животе на фоне высокой температуры требует дополнительной дифференциальной диагностики.
Хронические болезни кишечника могут протекать вовсе без повышения температуры или на фоне повышения ее до субфебрильных значений.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Болезни тонкого кишечника: диагностика и симптомы
Боли в тонком кишечнике могут возникать по причине острого или хронического воспалительного процесса. Они возникают по ряду причин, начиная от инфекционной природы и заканчивая нарушением микрофлоры и недостатком ферментов.
Проблемы с тонким кишечником сопровождаются такими симптомами:
- Болевые ощущения спастического характера, сопровождающиеся метеоризмом, поносом (жидкий стул чаще 4-5 раз в сутки).
- Тошнота, рвота.
- Снижение массы тела.
- Авитаминозы, истощение.
- При хронических формах болезней тонкой кишки проявляются вегетативные симптомы: головокружение, апатия, слабость перед дефекацией или сразу после нее.
Дуоденит – воспалительное заболевание верхнего отдела – 12-перстной кишки. Возникает как следствие инфекционной болезни, гастрита (в т.ч. хеликобактер-ассоциированного), из-за раздражения слизистой большим количеством желчи. Сопровождается болью в верхней части живота, отрыжкой, изжогой, тошнотой, снижением веса. Если дуоденит не лечить, он может перерасти в язвенную болезнь.
Энтерит – болезнь, при которой воспалена тонкая кишка на всем протяжении или отдельном участке. Острая форма связана с активностью патогенных микроорганизмов, хроническая может иметь неинфекционную природу. Симптомы: расстройство стула, сильное вздутие, боль, которая уменьшается после отхождения газов.
Болезнь Крона – специфическое воспалительное заболевание. Его симптомы: острая приступообразная боль в области пупка, диарея, рвота. Больной стремительно теряет вес. Наблюдается поражение ногтей, кожа иссушена, в уголках рта появляются заеды.
Дисбактериоз связан с нарушением баланса микрофлоры, которое возникает после острой инфекции, в результате неправильного питания, хронического воспаления, на фоне приема антибиотиков и других медикаментов. Он сопровождается метеоризмом, расстройством стула, постоянными болями слабой интенсивности, нарушением усвоения питательных веществ. При дисбактериозе тонкого кишечника лечение проводится с помощью диеты, антибактериальных и пробиотических средств.
Непроходимость кишечника связана с сужением просвета, из-за чего нарушается процесс прохождения пищи. Основные причины – нарушение питания, паразитарная инфекция, сильное воспаление отдельного участка кишечника. У больного возникает сначала резкая боль, которая локализуется в конкретной части живота. Со временем она приобретает постоянный характер. Также возникает рвота, обычно без предшествующей тошноты. Непроходимость кишок – сложное заболевание, которое лечится в условиях стационара.
Целиакия – обычно врожденная патология, которая связана с неспособностью переваривать продукты, содержащие клейковину. Проявляется еще в детском возрасте, в период введения разнообразных прикормов. Симптомы – жидкий стул, бледный цвет кожи, истощение, отсутствие аппетита. Нарушение работы ЖКТ в этом случае пожизненное, поэтому необходимо придерживаться безглютеновой диеты.
Опухоли могут носить как доброкачественный, так и злокачественный характер. Рак тонких кишок возникает довольно редко – всего в 2% случаев онкологии ЖКТ, и чаще у мужчин. Опухоли могут возникать на фоне хронического отравления, неправильного питания с содержанием пищевых добавок, при наличии хронических воспалений кишечника и полипов. Одна из частых проблем при этом диагнозе – нарушение проходимости. В этом случае требуется срочная операция.
Видео – Болезни кишечника и их симптомы
Болезни толстого кишечника: какие есть разновидности?
Толстая кишка – место, где всасывается основная часть витаминов и микроэлементов. Когда толстый кишечник поражен болезнью, у человека развиваются авитаминозы, истощения, появляются нарушения в работе других органов.
Список симптомов, которые возникают при заболевании толстой кишки:
- Болевые ощущения – резкие, спастические или ноющие, часто в нижней части живота. У женщин аналогичная возникает при гинекологических заболеваниях.
- Пациента беспокоит давление в животе изнутри, распирание кишечника. Его вызывает повышенное газообразование и плотность каловых масс. Вздутие усиливается к вечеру. После дефекации облегчение может не наступать.
- Недержание газов или кала.
- Изменение консистенции стула, зловонный запах.
Язвенный колит – болезнь, при которой на слизистой образуются язвы. Имеет преимущественно бактериальную природу, нередко является предшественником рака. Симптомы: боль слева или справа от пупка, жидкий стул, кровотечение из кишечника, слабость.
Хронический колит – болезнь, причина которой воспалительный процесс на слизистой оболочке отделов толстой кишки. Он появляется в результате пищевой аллергии, инфекции в толстом кишечнике, паразитарных заболеваний, отравления токсичными веществами или тяжелыми металлами. Основные симптомы:
- вздутие и спазмы;
- частые позывы к дефекации, безрезультатные;
- расстройства стула – поносы, запоры, их чередование;
- наличие крови в стуле;
- снижение аппетита и веса;
- головная боль, раздражительность, бессонница.
Дискинезия, или синдром раздраженного кишечника. Характерных признаков патологии нет, но человека беспокоят нарушения стула, вздутие, урчание, спазмы, связанные с эмоциональными переживаниями. Имеет нервную природу. Нередко человек сам отмечает, что заболел после серьезного стресса или переживаний. Заболевание появляется у взрослого человека, чаще у женщин, поскольку они более эмоциональные и остро реагируют на стресс. Для лечения используются успокоительные средства, а также медикаменты, которые помогают убрать симптомы.
Аппендицит – острое, гнойное воспаление отростка – слепой кишки. Он находится правее пупка. Там же локализуется основная боль, при надавливании отдающаяся во всему животу и даже в бедро. Сопровождается рвотой, повышением температуры. Без операции острый аппендицит не вылечить. Но операции нередко выполняются ошибочно, при неточной диагностике, ведь похожие симптомы могут указывать на воспаление яичника и женщин и острый простатит у мужчин.
Рак толстого кишечника встречается намного чаще, чем рак тонкого. Основные причины: питание с избытком легких углеводов (мучное, сахар), жареная пища, алкоголизм, недолеченное воспаление, хроническое отравление, пищевая аллергия, стрессы. Определить его на первых стадиях сложно, поскольку симптомы напоминают хронический колит. В отличие от большинства кишечных заболеваний, при раке часто возникают запоры.
Современная медицина позволяет качественно лечить кишечные болезни и предотвращать серьезные осложнения. Но главный залог успешной терапии – строгая диета, которой нужно придерживаться на протяжении всего лечения, а в некоторых случаях – всю жизнь.
Источник
Существует множество заболеваний кишечника. Все они сопровождаются воспалительными изменениями и нарушениями переваривания. Вариабельность признаков усложняет диагностику. Лечение часто вызывает затруднения из-за нарушения всасывания.
Симптомы патологий кишечника
Общие симптомы
- Истощение организма (кахексия). Снижение веса происходит в результате нарушений всасывания из-за воспалительных патологий слизистой и недостаточностью переваривания. Это приводит к дефициту энергетических соединений, строительного материала клеточных структур.

- Интоксикационный синдром. Проявляется вялостью, слабостью, повышенной утомляемостью при сниженной нагрузке, сонливостью. Возможны обморочные состояния и потеря сознания.
- Снижение иммунитета. Недостаточность энергии также вызывает значительное снижение защитных сил организма от инфекционных агентов бактериальной, вирусной или грибковой природы.
- Анемия. Недостаточное всасывание витаминов (витамин В12) и микроэлементов (железа) приводит к формированию дефицитарных анемий, или наличие хронического кровотечения из слизистой оболочки кишечника проводит к постгеморрагической анемии.
- Гипертермия. Может наблюдаться при воспалительных заболеваниях, распаде опухоли и так далее.
- Головные боли и головокружения. Последствия анемии в виде гипоксии головного мозга.
Тонкий кишечник
Признаки поражения тонкого кишечника следующие:
- Болевой синдром. Локализация болей преимущественно в районе околопупочной области. При поражении двенадцатиперстной кишки может быть в районе эпигастрия, чаще боли носят спазматический характер, усиливаясь при перистальтике. Голод снижает болевой синдром.
- Бурчание в животе. Бурление, ощущения переливания возникают вследствие избыточного пропитывания через слизистую жидкостного компонента плазмы, всасывания воды при этом не происходит. Содержимое желудка чрезмерно разбавляется.
- Рвота. Может быть как следствием интоксикации, так и результатом непроходимости и закупорки просвета тонкого кишечника объемными образованиями.
- Осмотические диареи. Поносы, содержащие большое количество жидкости, так как нарушается работа тонкого кишечника – всасывание жидкости не происходит.
- Мелена. Черный стул может быть при поражении язвенной болезнью двенадцатиперстной кишки или дивертикулите. Меленой называют гемолизированную желудочным соком кровь.
- Характер стула. Помимо обильного количества жидкости стул часто пенится, имеет непереваренные включения, так как при нарушении работы тонкого кишечника наблюдается ферментативная недостаточность, обнаруживаются растительные волокна.
- Процесс дефекации. Внезапные, сильные и частые позывы к дефекации: человек может ходить в туалет от 3-5 раз в сутки и больше.
Толстый кишечник
Некоторые признаки указывают на патологию в толстом кишечнике:
- Болевой синдром. Локализация болевого синдрома чаще наблюдается в подвздошных областях (правая и левая нижняя часть живота), преимущественно слева, также может наблюдаться по флангам, где расположены восходящий и нисходящий отделы ободочной кишки. Имеет спастический характер по ходу перистальтики.
- Характер стула. Запоры, каловые массы часто с прожилками слизи, крови, возможные зеленые включения – по типу болотной тины.
- Акт дефекации. Затруднен, часто наблюдаются ложные болезненные позывы (тенезмы).
- Метеоризм. Вследствие застойных процессов происходит гниение и брожение в просвете кишечника. Наблюдаются зловонные газы и каловые массы.
В первую очередь у больного с вышеуказанными жалобами диагностические мероприятия направлены на подтверждение или исключение наиболее распространенных заболеваний кишечника.
Наиболее частые патологии кишечника
Заболевания тонкой кишки
К наиболее распространенным и часто встречающимся заболеваниям тонкого кишечника относят:
- Энтерит. Воспалительное заболевание, вызванное преимущественно бактериальными или вирусными агентами, попавшими в просвет кишечника с пищей. Может быть результатом приема некоторых лекарственных средств (например, некоторые антибактериальные препараты, нестероидные противовоспалительные и другие) или вследствие лечения лучевой терапией.

- Целиакия (глютеновая энтеропатия). Нарушение переваривания глютена — белков, содержащихся в злаковых культурах (пшеница, ячмень, рожь). Результатом является атрофия слизистой оболочки и абсорбции (всасывания) питательных веществ. Проявляется в детском возрасте.
- Новообразования тонкого кишечника. Редко в тонком кишечнике формируются злокачественные новообразования. Доброкачественная опухоль характеризуется медленным ростом, злокачественная – разрастается стремительно, происходит быстрое нарастание симптоматики.
- Дивертикулы Меккеля. Во внутриутробном периоде организм матери и ребенка сообщаются между собой пупочным канатиком. После его перерезания может остаться небольшой отросток в области подвздошного кишечника, при этом кислотность в данном отделе соответствует желудочной, так как в слизистой есть обкладочные клетки, продуцирующие соляную кислоту. Это, а также мешковидная форма, может привести к воспалению отростка. Чаще проявляется в детском возрасте.
- Язва двенадцатиперстной кишки. Часто сочетается с язвенной болезнью желудка. Частой причиной болезни является инсеминация Helicobacter Pylori, употребление алкоголя, прием некоторых лекарственных средств.
Заболевания толстого кишечника
К наиболее распространенным патологиям толстого кишечника относят:
- Неспецифический язвенный колит. Этиология заболевания считается неизвестной. Одной из теорий является аутоиммунное происхождение болезни, поражающее слизистую оболочку толстого кишечника. Развивается преимущественно в возрасте 40-50 лет. Может быть предраковым заболеванием.
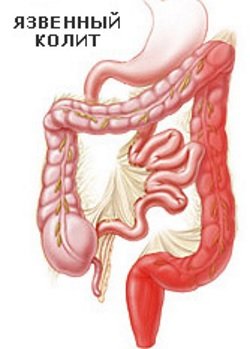
- Рак толстого кишечника (см. здесь). Чаще всего злокачественные новообразования, которые имеют экзофитный рост и приводят к низкой кишечной непроходимости, развивающейся медленно, следовательно, имеющей выраженный интоксикационный синдром.
- Синдром раздраженного кишечника. Не имеет в основе органической видимой патологии, выраженные клинические проявления. Основные симптомы связанная с нарушением перистальтики толстого кишечника.
- Врожденные аномалии строения. Являются наиболее частой причиной запоров. К ним относят: долихоколон, долихосигму, болезнь Гиршпрунга (мегаколон) и так далее. Образование дополнительных петель затрудняет прохождение химуса по толстому кишечнику, а отсутствие нервных ганглиев (при болезни Гиршпрунга) нарушает перистальтику, формирует аневризмы кишечника и вызывает кишечную непроходимость.
- Геморрой. Является наиболее частым заболеванием прямой кишки. При этом расширяются геморроидальные венозные узлы, в кале обнаруживаются прожилки крови, присутствует болезненность при дефекации, сидении.
- Псевдомембранозный колит. Воспалительное инфекционное заболевание. Является следствием дисбактериоза и разрастанием патологической флоры. Чаще происходит на фоне длительного приема лекарственных средств, частых клизм, лучевой терапии.
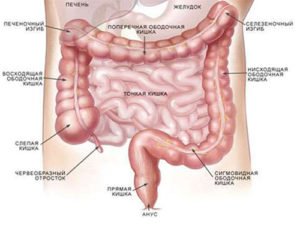
Заболевание обоих отделов кишечника
Существуют и такие заболевания, которые поражают все отделы кишечной трубки:
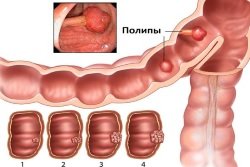
- Полипоз. Полипы могут образовываться в любом отделе кишечной трубки. Выросты слизистой часто травмируются пищевым комком, могут полностью закупорить просвет, в особенности в тонком отделе.
- Болезнь Крона. Заболевание может поражать любой отдел кишечной трубки. Характеризуется образованием на слизистой оболочке язвенных дефектов в форме булыжной мостовой. Этиология заболевания неизвестна.
- Инфекционный гастроэнтероколит. Инфекционное воспаление слизистой кишечника, вследствие употребления в пищу продуктов или воды, содержащей инфекционный агент вирусной, бактериальной или грибковой природы.
- Спаечная болезнь. Наличие спаек отмечают после оперативных вмешательств на органах брюшной полости и наличие выпота – перитонита. Может привести к кишечной непроходимости – острой хирургической патологии.
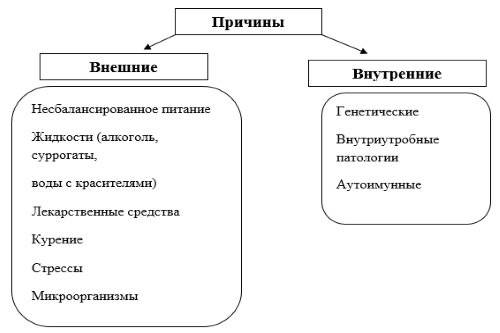
Причины патологий
Наиболее частыми причинами заболеваний кишечника являются:
- Нарушение диеты. Прием в пищу некачественных продуктов питания приводит не только к инфекционным болезням кишечника, но и может стать причиной целиакии, содержание канцерогенов в пище – к развитию онкопатологии. Чаще всего запрещенными продуктами являются чрезмерно жирные, острые продукты, фаст-фуд.
- Вредные привычки. Наркомания, курение и алкоголизм приводит к снижению иммунного ответа и, как следствие, разрастанию патологической флоры в просвете кишечника. Алкоголь и курение может стать причиной язвенной болезни, аномалий строения кишечника у детей (при употреблении во время беременности), развитием аутоиммунной и других патологий.
- Стрессовые состояния. Частые нервные встряски могут стать причиной онкологической патологии, развитием язвенных дефектов слизистой, синдрома раздраженной кишки и так далее.
- Генетическая причина. Чаще всего происходит либо передача заболевания по наследству, либо «поломка» генетического кода плода. Предположительно это является причиной неспецифического язвенного колита, болезни Крона, полипоза кишечника и других заболеваний.
- Прием некоторых лекарств. Приводит к дисбалансу условно-патогенной и полезной флоры в кишечнике, побочное действие некоторых лекарств – нарушение перистальтики. Лекарства могут стать основной причиной формирования изъязвлений кишечной стенки.
- Малоподвижный образ жизни. Считается основной причиной образования геморроидальных узлов.

Диагностика заболеваний кишечника
Проводят основные специальные исследования для оценки функции и строения кишечника:
- Рентгенография кишечника. При наличии симптомов непроходимости проводят рентгенологическое исследование для выявления чаш Клойбера и немого кишечника ниже непроходимости.
- Рентгеноскопия с контрастированием (ирригоскопия). Позволяет оценить проходимость контрастного вещества, окрашивание стенок визуализирует плюс (полипы, онкопатология) или минус (изъязвления и дивертикулы) ткань просвета кишечника.
- Анализ кала на скрытую кровь. Экспресс-тест, оценивающий наличие гемоглобина в каловых массах, не видимого глазом, определяющее скрытое кишечное кровотечение.
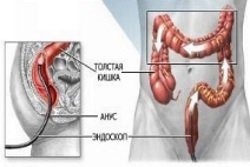
- Эндоскопическое исследование с взятием материала на биопсию. Для визуализации слизистой двенадцатиперстной кишки и по возможности верхнего отдела тонкой используют фиброгастродуоденоскопию. Для визуализации слизистой толстого кишечника – колоноскопия.
- Томография (КТ или МРТ). Позволяет выявить объемные образование, наличие метастазов при раковой патологии.
Рекомендации по профилактике заболеваний кишечника
К основным рекомендациям по профилактике можно отнести следующие мероприятия:
- диетическое правильное питание;
- активный образ жизни;
- исключение вредных привычек;
- исключение стрессовых ситуаций;
- проведение экспресс-тестирования на скрытую кровь для ранней диагностики болезней;
- не употреблять в пищу просроченные, немытые или недостаточно термически обработанные продукты.
Источник
