Синдром шарко при остром холангите

Острый холангит – это неспецифическое воспаление внутрипеченочных или внепеченочных желчевыводящих протоков. Характеризуется триадой симптомов – быстрым повышением температуры до фебрильных цифр, сильными болями под правым подреберьем, желтухой. С целью диагностики острого холангита выполняют УЗИ печени и желчного пузыря, компьютерную томографию желчевыводящих путей, биохимические пробы печени. Также диагноз уточняют с помощью ЭРПХГ, чрескожной чреспеченочной холангиографии. Лечение консервативное, только в тяжелых случаях прибегают к хирургическому вмешательству с целью декомпрессии желчных путей.
Общие сведения
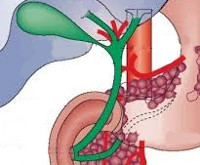
Острый холангит – это заболевание в основном инфекционной природы, которое сопровождается воспалением в желчных протоках, застоем желчи, часто закупоркой желчевыводящих путей. Болеют в большинстве случаев люди возрастной группы от 40 до 60 лет, женщины чаще, чем мужчины. В группе риска находятся пациенты с желчнокаменной болезнью, врожденными кистами внутрипеченочных протоков, хроническим склерозирующим холангитом, раком желчного пузыря. Количество зарегистрированных случаев острого холангита растет, поэтому проблема становится все более актуальной. По данным многих исследователей в области гастроэнтерологии, в последние годы заболеваемость острым холангитом возросла приблизительно на 40%. Постановкой диагноза и лечением патологии занимаются врачи гастроэнтерологи. Только пациенты с тяжелыми и осложненными формами, требующими оперативного вмешательства, подлежат госпитализации в отделение хирургии.
Острый холангит
Причины острого холангита
Для возникновения острого холангита необходимы два условия: застой желчи в желчевыводящих протоках и наличие инфекции. К застою желчи чаще всего приводит закупорка желчевыводящих путей. Основные причины обтурации – холедохолитиаз, врожденные стриктуры холедоха и более мелких протоков, кисты, злокачественные опухоли, глистные инвазии. Также застой желчи может возникнуть при длительной дискинезии желчевыводящих путей, нарушении деятельности сфинктеров. Вследствие всех этих причин желчь меняет свои физико-химические свойства, и создаются благоприятные условия для развития инфекции. Острый холангит может возникнуть после операций, эндоскопических малоинвазивных манипуляций.
Возбудители при остром холангите попадают в систему желчных протоков тремя путями: из кишечника, через лимфу и через кровь. Если причиной инфицирования является попадание микроорганизмов из кишечника, процесс носит восходящий характер, воспаление распространяется из холедоха на внутрипеченочные протоки, может сопровождается признаками острого холецистита, эмпиемы желчного пузыря. При попадании инфекции через кровь и лимфу первично могут поражаться мелкие внутрипеченочные протоки.
В основном острый холангит вызывают различные бактерии, представители кишечной флоры: энтеробактерии (кишечная палочка, клебсиелла, протей), грамположительные микроорганизмы (стафилококк, энтерококк, пневмококк), анаэробы (клостридия, псевдомонада). Также заболевание может возникнуть при глистных инвазиях, таких как описторхоз, лямблиоз, аскаридоз, стронгилоидоз, клонорхоз. Причиной острого холангита иногда становится асептическое воспаление протоков вследствие панкреатобилиарного рефлюкса и заброса панкреатических ферментов. Такое состояние создает благоприятные условия для дальнейшего инфицирования.
Классификация
По этиологии острый холангит разделяют на бактериальный, вирусный, гельминтозный, токсико-аллергический, аутоиммунный. Следует заметить, что аутоиммунный холангит чаще приобретает подострое или хроническое течение, с периодическими обострениями вследствие присоединения инфекции.
По особенностям развития острый холангит классифицируют на первичный (вирусный, бактериальный, гельминтозный, аутоиммунный); вторичный (напрямую связанный с желчнокаменной болезнью, рубцами, стриктурами, дискинезией, кистами, послеоперационными осложнениями, недостаточностью сфинктера Одди и т. д.). По типу воспаления острый холангит может быть катаральным, гнойным, обструктивным, деструктивным негнойным.
Симптомы острого холангита
Проявления острого холангита укладываются в так называемую триаду Шарко: повышение температуры, боль под правым подреберьем разной интенсивности, желтизна склер, кожи и слизистых. Начинается заболевание практически всегда внезапно и достаточно бурно. Сначала повышается температура тела до 39-40 градусов, появляется озноб, обильная потливость. Лихорадка может быть постоянной или перемежающейся, с колебаниями в течение суток (незначительным понижением утром и резким повышением вечером). Почти одновременно с температурой появляется боль с иррадиацией в область шеи, правое плечо, руку и правую лопатку. Немного позднее у пациентов с острым холангитом проявляются симптомы застоя желчи: субиктеричность склер и слизистых, пожелтение кожи. Печень увеличена, край гладкий, при пальпации болезненный.
Последующее развитие острого холангита характеризуется появлением признаков инфекционно-токсического шока. К вышеперечисленным симптомам присоединяется тошнота, иногда рвота, эйфория либо спутанность сознания. В крови повышается уровень печеночных ферментов, появляется тромбоцитопения. Такой симптомокомплекс носит название пентады Рейнольдса, наблюдается чаще всего при первичном остром холангите. Последующее развитие процесса приводит к появлению признаков почечной недостаточности, повышению в крови уровня мочевины и креатинина, снижению темпов диуреза. У больного развивается гепаторенальный синдром. Также нарушается сердечная деятельность, появляется тахикардия, глухость тонов сердца при аускультации, аритмия, артериальная гипотония, на ЭКГ можно увидеть признаки дистрофических изменений в сердечной мышце (миокарде). Рецидивирующий острый холангит может протекать менее ярко, иногда без гипертермии, с минимальными проявлениями диспепсии и перемежающей желтухой.
Во многом проявления острого холангита зависят от его этиологии, вида возбудителя и степени закупорки желчевыводящих путей. Например, острый холангит, вызванный пневмококком, протекает очень тяжело и может привести к образованию абсцесса печени. Симптоматика часто уменьшается; если непроходимость холедоха либо более мелких протоков устранена – желтуха исчезает, снижается температура, купируется болевой синдром.
Осложнения острого холангита развиваются довольно часто. Процесс может распространиться на паренхиму печени, что приводит к развитию гепатита, печеночной недостаточности, абсцессов (одиночных либо множественных). Нередко острый холангит осложняется сепсисом либо перитонитом. После перенесенного заболевания или его рецидивов возникает билиарный цирроз печени.
Диагностика
Для установления диагноза острого холангита в первую очередь проводят лабораторные исследования. Биохимические пробы печени выявляют повышение уровней билирубина, щелочной фосфатазы, триглицеридов, АЛТ и АСТ. Снижается общее количество белка крови за счет альбуминов и повышаются γ-глобулины. Часто при остром холангите наблюдается увеличение уровня амилазы, липазы, а также трипсина и его специфических ингибиторов, что свидетельствует о вовлечении в процесс поджелудочной железы. С развитием признаков почечной недостаточности повышается уровень креатинина и мочевины. В общем анализе крови можно увидеть значительное увеличение числа лейкоцитов со сдвигом формулы влево, повышение СОЭ. В крови часто выявляют бактериемию.
При дуоденальном зондировании в желчи обнаруживается значительное количество эпителиальных клеток, повышение уровня липидов, сиаловых кислот, разных типов трансаминаз, фибрина. При посеве выявляется огромное количество бактерий, часто не один, а два или даже три разных возбудителя. На УЗИ печени и желчного пузыря можно увидеть расширенные внутрипеченочные и внепеченочные протоки, увеличение желчного пузыря, печени, структурные изменения в ее паренхиме. Если картина недостаточно информативна, дополнительно проводится КТ желчевыводящих путей, магнитно-резонансная томография печени и желчевыводящих путей.
Из инструментальных методов для диагностики используют эндоскопическую ретроградную панкреатохолангиографию и чрескожную чреспеченочную холангиографию. Первая методика имеет еще и лечебное значение, помогает устранить закупорку в холедохе, если она вызвана камнем небольшого и среднего размера. Эти исследования дают возможность хорошо визуализировать желчные протоки, определить место обструкции.
Лечение острого холангита
Терапия острого холангита направлена на устранение закупорки желчных путей и борьбу с инфекцией. С самого начала больному назначают антибиотики. Выбор препарата зависит от чувствительности флоры. Если сделать тест на чувствительность не удается, используют антибиотики, действующие на кишечную и анаэробную флору. Это синтетические пенициллины, аминогликозиды, цефалоспорины (преимущественно III и IV поколений), фторхинолоны. Антибиотики резерва – карбапенемы. При выборе препаратов желательно отдавать предпочтение тем, которые выводятся через печень вместе с желчью, например, цефтриаксону либо цефоперазону. Если препарат был выбран правильно, то улучшение состояния больного наступает уже через 12-24 часа. Курс антибиотикотерапии составляет 14-21 день.
Кроме антибиотиков больному обязательно назначают дезинтоксикационную терапию. При проявлениях тяжелой печеночной недостаточности могут использоваться стероидные гормоны. Также проводят коррекцию деятельности почек и сердца. При остром холангите, вызванном глистной инвазией, назначают противогельминтные лекарства. Если острый холангит сопровождается закупоркой желчевыводящих путей, осуществляют их декомпрессию методом эндоскопической РПХГ. На открытое оперативное вмешательство идут редко и только после стабилизации состояния больного.
Прогноз и профилактика
Прогноз при остром холангите во многом зависит от его стадии и степени закупорки желчевыводящих путей. Если закупорка незначительная и ее вовремя удалось устранить, течение холангита благоприятное. При затяжном холангите, поздней диагностике, после развития инфекционно-токсического шока прогноз значительно ухудшается. На перспективы лечения также влияет вид возбудителя. Плохо поддаются лечению острые холангиты, вызванные пневмококком и мультирезистентной флорой. Ухудшается прогноз у онкологических больных, пациентов старше 50 лет.
Профилактика острого холангита – это лечение основного заболевания (желчнокаменной болезни, дискинезии желчных путей и т. д.). Пациентам, которые находятся в группе риска, гастроэнтерологи советуют правильно питаться, следить за массой тела, вовремя проходить плановые медицинские осмотры.
Источник
Воспалительный процесс в желчных протоках называют холангитом. Провоцируют заболевание инфекции, поступающие с кровью и лимфой из кишечника или желчного пузыря. Он бывает острым или хроническим, сложен в диагностике и выборе методов лечения. Болезнь возникает самостоятельно либо становится осложнением панкреатита, гепатита, а также камней в желчном пузыре.
Причины возникновения холангита
Не существует специальной бактерии, из-за которой возникает заболевание. Среди самых распространенных инфекций, вызывающих воспаление вне- или внутрипеченочных протоков, выделяют:
- кишечную палочку;
- стафилококки;
- энтерококки;
- неклостридиальную анаэробную инфекцию;
- бледную спирохету;
- палочку брюшного тифа.
Болезнетворные бактерии способны попадать в протоки печени восходящим путем, их источником становятся двенадцатиперстная кишка, кровь воротной вены, лимфа.
Встречается паразитарный холангит. Его вызывают различные глисты: аскарида, лямблии, печеночные сосальщики и т.д. При вирусном гепатите поражаются клетки печени и желчные протоки.
Ключевая предпосылка для возникновения холангита – непроходимость желчевыводящих протоков, провоцирующая застой желчи. Первопричинами становятся следующие заболевания:
- Холедохолитиаз. Первый симптом – закупорка желчевыводящих протоков камнями.
- Холецистит. Хроническое воспаление стенок желчного пузыря, из-за которого сужается просвет протоков зарубцевавшейся тканью.
- Постхолецистэктомический синдром. Перестройка желчевыводящей системы, происходящая после оперативного вмешательства.
- Кистоз. Невоспалительное заболевание, спровоцированное скоплениями слизи в желчевыводящих путях.
- Стеноз дуоденального соска. Возникает из-за травматичного прохождения камней по протокам.
- Холестаз. Затруднение выделения желчи, происходящее вследствие дискинезии протоков.
Повреждение стенок желчевыводящих путей приводит к воспалению, причины которого могут иметь механическую, биологическую, паразитарную, дистрофическую природу. Во избежание развития холангита следует не пропускать плановые осмотры у лечащего врача. Его рекомендации должны выполняться неукоснительно.
Симптомы холангита
Заболевание развивается по-разному в зависимости от возраста пациента. У взрослых в острой стадии почти отсутствуют другие симптомы, кроме боли в правом подреберье. Если медицинская помощь вовремя не оказана, воспаление развивается быстро, переходя в гнойную стадию. Велика опасность общего сепсиса.
В детском возрасте холангит крайне редко встречается в острой форме. Воспаление развивается на фоне вторичной стрептококковой инфекции. Симптомы смазаны. Требуется дифференциальная диагностика, после чего составляется индивидуальная программа лечения.
Острый холангит проявляется следующими симптомами:
- ноющая боль в правом подреберье, отдающая в правое плечо или лопатку;
- высокая температура, озноб, потливость;
- тошнота с рвотными позывами;
- пожелтение кожных покровов и склер, зуд.
Отсутствие лечения приводит к переходу острой формы в хроническую. Происходит это с различной скоростью, в зависимости от возраста, общего состояния здоровья, сопутствующих заболеваний. Хронический холангит имеет признаки:
- Упадок сил, снижение работоспособности, слабость.
- Покрасневшая кожа, особенно на ладонях, ощущение зуда.
- Высокая температура без симптомов простуды.
- Ногтевые фаланги пальцев на руках утолщаются.
Дети, заболевшие холангитом, теряют в весе из-за непрекращающейся тошноты. Ребенок отказывается от еды. Поскольку размножение микроорганизмов в желчевыводящих путях протекает очень активно, воспаление быстро переходит в гнойный абсцесс в желчных протоках. Внешне это проявляется в анемичности. Кожа бледнеет, белки глаз приобретают устойчивый желтушный оттенок. Появляются жалобы на головную боль.
Классификация форм и видов холангита
В процессе диагностики врачу необходимо выяснить, о какой именно форме и типе заболевания идет речь в каждом конкретном случае. Только тогда возможно правильно подобрать метод лечения, а также дать индивидуальные рекомендации пациенту по восстановительной терапии и профилактике.
Острый холангит
Речь идет не о специфической разновидности заболевания, а о скорости его развития. Типичные признаки холангита наряду с общим тяжелым состоянием пациента возникают в течение всего 1-2 суток. Боль, высокая температура, слабость, рвота – эти симптомы требуют немедленного реагирования. Пациенту вызывают скорую, после чего происходит госпитализация.
Острое воспаление редко охватывает только протоки желчного пузыря, поэтому проводится комплексная диагностика для установления точной картины заболевания. Промедление крайне опасно, так как грозит пациенту сепсисом.
Существует молниеносная («фульминантная») форма заболевания. Характерные клинические симптомы холангита появляются очень быстро, а от времени их начальных проявлений до сепсиса проходит всего несколько часов. Летальность превышает 90% случаев даже при оказании пациенту немедленной помощи в условиях стационара.
Хронический холангит
Сложно диагностируемая форма заболевания. Долгие годы может протекать скрытно, без особых симптомов. Возникает самостоятельно, но ее первопричиной может быть острый холангит, лечение которого не дало ожидаемого результата. Сложность терапии заключается в том, что клиническая картина нечеткая. Пациенты жалуются лишь на жидкий стул, а также периодические боли в животе в правом подреберье. Требуются стандартная диагностика и длительное наблюдение, по итогам которого врач подбирает схему лечения.
Одна из хронических форм заболевания – первичный билиарный холангит. Относится к аутоиммунным патологиям, проявляющимся в виде прогрессирующего, но негнойного воспаления внутрипеченочных желчных протоков. На этом фоне формируется фиброз, а вслед за ним – цирроз печени. В группе риска женщины 30-65 лет, у мужчин билиарный холангит встречается значительно ниже.
Склерозирующий тип
Хронический холангит, проявляющийся в нарушении оттока желчи. Пищеварительный фермент застаивается, что приводит к постепенному и разрастающемуся разрушению клеток печени. Типичное последствие – печеночная недостаточность. Патологический процесс часто не имеет специфических симптомов. По мере ухудшения состояния у пациента появляются:
- боль справа в животе;
- пожелтение кожи;
- зуд;
- апатия;
- потеря массы тела.
Частота заболевания не превышает 1-4 случаев на 100 тыс. населения по официальной статистике, но реальный показатель может быть выше, так как у многих пациентов оно протекает бессимптомно. В 80% случаев такое воспаление желчных протоков сопровождается другими хроническими заболеваниями органов пищеварительного тракта.
Гнойный тип болезни
Воспаление желчных протоков, протекающее в острой гнойной форме. Первопричина: полная блокировка оттока желчи. У пациента гнойный холангит сопровождается симптомами: стремительно развивающаяся желтуха с покраснением кожи, озноб, боль. Если проходимость протоков не восстановить, гнойный холангит приводит к билиарному сепсису.
В 100% случаев при отсутствии лечения болезнь завершается летальным исходом. Гнойный холангит вызывают конкременты в холедохе как осложнение при желчнокаменной болезни. В группе риска люди старшего возраста. Часто патологию вызывают травмы печени, опухоли, а также паразитарная инвазия.
Гнойный холангит имеет характерные симптомы, вписывающиеся в триаду Шарко: желтуха, боль в правом подреберье, высокая температура.
Холецистохолангит
Хронический воспалительный процесс, охватывающий желчный пузырь и проходы. В него вовлекаются паренхимы печени. Если у пациента с хроническим холангитом есть подозрение на холецистохолангит, то симптомы следующие: сильная боль в животе, интоксикационный синдром, уплотнение паренхимы печени, печеночная недостаточность.
Возбудителями являются патогенные микроорганизмы. К ним относят кишечную палочку, стафилококки и другие. Встречается вместе с вирусным гепатитом, а также микозами. Пути инфицирования: двенадцатиперстная кишка, лимфа, кровь. Необходимое условие: нарушение оттока желчи. Симптомы заболевания – не только воспаление желчных протоков, но и температура, слабость, пожелтение кожи, боль, на которые могут накладываться признаки сопутствующих заболеваний желудочно-кишечного тракта.
Диагностика
Для постановки диагноза требуется проведение лабораторных и инструментальных исследований. В большинстве случаев все необходимое имеется в любой многопрофильной поликлинике. Если же оснащения на месте недостаточно, пациента перенаправляют в соседний населенный пункт в соответствующее медучреждение.
Лабораторная диагностика
Для выявления симптомов холангита и назначения лечения необходимо провести исследование мочи и крови пациента. Для этого врач после осмотра и опроса больного выписывает направления на следующие лабораторные анализы:
- Клинический анализ крови. Отслеживаются количественные показатели СОЭ, нейтрофилов и лейкоцитов.
- Общий анализ мочи. В норме в нем отсутствует билирубин.
- Биохимический анализ крови.
- Иммунологический анализ сыворотки крови при подозрении на склерозирующую форму.
Этих исследований достаточно для того, чтобы установить, что это – холангит, либо иное заболевание. Дополнительно назначают анализ кала на выявление глистной инвазии. Если показатели далеки от нормы, следующим этапом проводятся инструментальные исследования. Для них выписывают соответствующие направления.
Инструментальные обследования
Сегодня у врачей есть выбор, каким методам диагностики отдать предпочтение, так как их достаточно много. В зависимости от того, как именно оснащено данное медучреждение, будет назначено соответствующее обследование:
- Магнитно-резонансная холангиопанкреатография (МРХПГ). Пациенту в кровь вводят контрастное вещество, после чего выполняют снимки на аппарате МРТ. Процедура занимает не более получаса, а для больного наименее травматична.
- Исследования на УЗИ. Этот метод диагностики холангита достаточно точен, безболезнен, но уступает МРХПГ степенью детализации. Самые мелкие протоки рассмотреть почти невозможно.
- Эндоскопическая ретроградная панкреато-холангиография (ЭРХПГ). Выполняется при помощи фиброгастродуоденоскопа, который пациенту вводят перорально до конечного отдела холедоха, который заполняют контрастным веществом. Методика достаточно травматична, хотя до недавнего времени являлась основной.
- Чрескожная чреспеченочная холангиография (сокращенно ЧЧХ). С помощью иглы под контролем УЗИ прокалывают кожу и печень, чтобы ввести контрастное вещество в желчные протоки. Травматичная методика, используемая все реже.
Самые точные результаты и объективную картину состояния печени, желчного пузыря и паренхимы дает МРХПГ, поэтому именно этой методике отдают предпочтение в частных клиниках, а также крупных лечебных учреждениях здравоохранения.
Методы лечения холангита
Выбор терапии зависит от состояния пациента, симптомов, а также данных диагностических исследований. При острой и многих хронических формах болезни выполняется госпитализация. Лечение холангита – сложный многоэтапный процесс, включающий оказание неотложной помощи, при необходимости оперативное вмешательство, а также длительную восстановительную терапию.
Медикаментозная терапия
Входит в состав консервативного лечения. Цель – освободить желчевыводящие протоки, снять воспаление. Преимущественный состав лекарственных средств – антибиотики, которые принимают не менее 10 дней. Точный подбор препаратов выполняют после посева желчи. Дополнительно пациенту требуется:
- Восстановить реологические свойства крови. Для этого вводят Реополиглюкин или Пентоксифиллин.
- Повысить показатели центральной гемодинамики. Могут использовать плазму, кардиотонические средства, электролитные растворы и т.д.
- Устранить интоксикацию. Вводят инфузионные растворы, выполняют форсированный диурез.
- Восстановить клетки печени. Подбирают витаминный комплекс, а также назначают Эссенциале.
Для снятия болевых симптомов прописывают анальгетики, а для улучшения пищеварения – ферментные препараты.
Физиотерапевтическое лечение
Неотъемлемая часть консервативного лечения и восстановительной терапии. Лечащий врач индивидуально назначает процедуры – диатермию, УВЧ, парафиновые или озокеритовые аппликации на область печени, лечебную физкультуру, санаторно-курортное лечение.
Хорошие результаты показало пребывание в специализированных санаториях Кавказских Минеральных Вод, а также в Трускавце.
После завершения восстановительной терапии требуется на протяжении нескольких лет для закрепления результата строго придерживаться предписанной гастроэнтерологом диеты.
Хирургическое вмешательство
Оперативное лечение показано при симптомах нарушения оттока желчи, если проведенные до этого консервативные методы не дали должного результата. Предпочтение отдается эндоскопической хирургии как наименее травматичной для пациента. С ее помощью удается выполнить дренирование желчных протоков, удалить имеющиеся камни и конкременты. Кровопотеря при такой операции минимальна, а восстановительный период сокращается до минимума. А цена операции на данный момент приблизилась к традиционной лапаротомии. К полостным операциям прибегают, только если имеет место гнойный холангит.
Народная медицина
При хронических формах холангита у взрослых лечение под контролем врача может включать применение травяных сборов, устраняющих типичные симптомы застоя желчи. Рецептов довольно много, все они относятся к желчегонным.
| Тысячелистник, календула, спорыш в равных пропорциях | 2 ст. л. смеси настаивают 1 час в 0,5 л кипятка (в термосе). Отфильтрованный настой пьют 3 раза в сутки за 20 мин. до еды на протяжении 30 дней. |
| Мята, вахта трехлистная, кориандр, бессмертник | Помогает снять болевой синдром, улучшить отток желчи, стимулирует работу печени. Смесь в равных пропорциях в количестве 1 ст. л. заваривают 200 мл кипятка и настаивают 1 час. Процеженный настой принимают по 2 ст. л. натощак за 20 мин. до еды на протяжении 3 недель. |
| Пижма | 1 ст. л. сухой травы с цветками настаивают в 200 мл кипятка в течение 1 часа. Выпивают по 1 ст. л. перед едой. Средство улучшает отток желчи и оказывает антисептическое воздействие на воспаленные протоки. |
Строго не рекомендуется принимать стимулирующие выделение желчи средства без консультации с лечащим врачом. Ошибочно подобранный сбор может ухудшить состояние.
Диета и питание при холангите
При обострении симптомов болезни показан голод. В первые 1-2 дня допускается пить только чистую воду. После снятия острого синдрома назначают диету с приемом пищи 5-6 раз в день маленькими порциями с максимальным интервалом между трапезами – 4 ч. Нельзя пить и есть холодное, а также жареное. Можно употреблять лишь отварные и приготовленные на пару продукты.
В меню большую часть блюд составляют супы на вторичном бульоне, а также не овощных отварах. Мясо, рыбу можно, но только в отварном виде. Крупы, хлеб (лишь черствый), макароны – можно, но понемногу. Запрещены бобовые, лук, чеснок, а также очень кислые фрукты и ягоды. Допустимая суточная норма потребления сахара – 70 г для взрослого или вдвое меньше для детей.
Соки необходимо разбавлять водой в пропорции 1:2. Чай пьют только слабой заварки с добавлением молока. При приготовлении компотов сахар заменяют на мед. Полностью отказываются от употребления консервов, колбас, грибов, острых специй, горчицы, перца, хрена, шоколада, мороженого, кофе, какао.
Для поддержания моторики кишечника показаны умеренная физическая нагрузка, прогулки на свежем воздухе. Важно следить за тем, чтобы не было запоров.
Профилактика и прогноз
Врач поможет пациенту во всем, что относится к тому, как лечить холангит. Но профилактика – это преимущественно работа над собой. В нее входят: отказ от вредных привычек, соблюдение диеты, лечебная физкультура.
Ежегодно необходимо проходить осмотры у лечащего врача, выполнять назначенные предписания, сдавать анализы.
Прогноз в большей части случаев благоприятный, так как большая часть летальных случаев приходятся на гнойный холангит, когда пациенту не была оказана помощь. Однако успех лечения во многом зависит от возраста больного, предшествующего анамнеза, а также развития осложнений.
Видео
Источник
