Синдром укороченного интервала pq норма у детей

5532 просмотра
29 апреля 2019
Добрый день. Делали ЭКГ для справки на допуск на соревнования по каратэ сыну 10 лет . В сентябре ЭКГ в норме , последнее в апреле 24.04.2019 . DS : эктопический среднепредсердный ритм чсс 85 . Полувертикальное положение эос. Укорочение Pq до 0.09 . Насколько это опасно ? Ребёнок резко вырос за последние полгода . И можно ли заниматься спортом и учавствовать в соревнованиях . Жалоб никаких у нас нет .
Хронические болезни: Хр цистит
На сервисе СпросиВрача доступна консультация кардиолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Анестезиолог-реаниматолог
Здравствуйте, часто укорочение PQ может привести к наджелудочковым тахикардиям. Лучше провести холтеровское мониторирование и получит очную консультацию аритмолога, чтоб не пропустить – есть ли очаги эктопического возбуждения в миокарде. Если по холтеру не будет ничего можно заниматься спортом.

Педиатр
Здравствуйте УЗИ сердца делали?

Педиатр
Здравствуйте! Сделайте холтер УЗИ сердца щит железы натрий калий крови

Хирург
Здравствуйте, Олеся !
Укорочение интервала Pq говорит о том, что импульс возбуждения от синусового узла к предсердиям передаётся чуть быстрее, чем должна была.
Существует синдром укорочения Pq , при котором изменения не только на ЭКГ, но и реально проявляется в жизни, нарушая ритм сердца и требует лечения. Это – не Ваш случай.
Но существует и феномен укорочения Pq , когда укорочение на ЭКГ есть, но оно никак клинически не проявляется. Судя по Вашему описанию, у Вас именно эта ситуация. Ваш ребёнок в лечении не нуждается.
Необходимо находится под наблюдением кардиолога для проведения холтеровского мониторирования.
Длина Pq в норме от 0,11 до 0,2. Т.е. от нормы Вас отделяют только 2 сотые секунды. Не исключаю, что может быть техническая погрешность при ЭКГ, холтер подтвердит отсутствие патологии , и Ваша проблема просто перестанет существовать !
Полагаю, что если у ребёнка нет жалоб , то всё у него хорошо !
Удачи Вам !
Олеся, 29 апреля 2019
Клиент

Педиатр, Терапевт, Массажист
Страшного ничего. Но для исключения аритмии и её рисков сделайте холтеровское мониторирование.

Инфекционист, Терапевт, Кардиолог
Здравствуйте, укорочение интервала свидетельствует о недоразвитии некоторых поводящих систем , этотне страшно ( если нет других нарушений ), со временем данный показатель нормализуется
Олеся, 29 апреля 2019
Клиент

Кардиолог, Терапевт
Здравствуйте!
Интервал PQ – это чисто электрокардиографический критерий, позволяющий оценить время передачи электрического импульса от синусового узла в предсердии до сократительных волокон, расположенных в желудочках
Причины подобного синдрома связны с появлением косвенных путей для проводимости импульса. Это может в дальнейшем спровоцировать наджелудочковую тахикардию пароксизмального характера
Поэтому нужен Холтер и очная консультация аритмолога
Всего доброго
Олеся, 29 апреля 2019
Клиент

Кардиолог, Терапевт
Здравствуйте Олеся! Для уточнения выполните холтеровское мониторирование ЭКГ

Кардиолог
Здравствуйте. У детей интервал pq может быть чуть короче. Норма 0.11 – 0.20, в зависимости от частоты сердечных сокращений. Но среднепредсердный ритм – это патология. У ребенка может быть синдром слабости сиусового узла. Это значит, что главный водитель ритма не контролирует ритм, поэтому источник электрических импульсов исходит из средней части предсердий. Это опасно тем, что При физической нагрузке сердце не сможет увеличить частоту пульса до нужного уровня, что вызовет одышку, а в некоторых случаях приведет к приступу аритмии.
Необходимо сделать ЭФИ сердца, чтобы установить максимальные возможности сиусового узла.
Оцените, насколько были полезны ответы врачей
Проголосовало 6 человек,
средняя оценка 4.8
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Кардиальные патологии представлены крупной категорией диагнозов. Они отражены в международном классификаторе, используются практикующими врачами для описания конкретных ситуаций.
Однако названное состояние самостоятельным диагнозом не считается, также не признается оно полноценным заболеванием. О чем в таком случае речь?
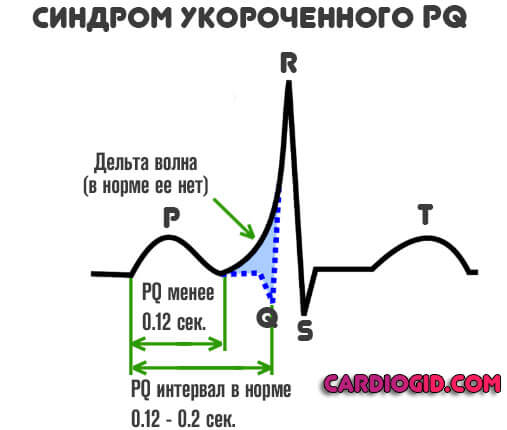
Синдром укороченного PQ — это ускорение передачи биоэлектрического импульса от синусового узла к желудочкам. Названное отклонение находка на электрокардиографии, но не отдельное патологическое состояние.
Показатель может отклоняться в две стороны, говоря условно:
- Укорочение или синдром CLC Клерка-Леви-Кристеско или же ВПВ (Вольфа-Паркинсона-Уайта) — уменьшение периода проведения импульса к желудочкам.
Указывает на наличие дополнительных пучков, которые обеспечивают неадекватно быстрое движение сигнала. Обычно на фоне врожденных патологий.
- Увеличение времени же говорит об обратном явлении, то есть о снижении качества проведения сигнала.
Симптомы присутствуют не всегда, лечение требуется также не во всех случаях. Нужно исходить из конкретной ситуации.
Механизм развития отклонения
В основе развития синдрома лежит врожденное нарушение структур сердечнососудистой системы.
Онтогенез плода сопровождается пороками спонтанно, в результате влияния негативных факторов окружающей среды на организм будущей матери или как итог аномалий хромосомного плана.
Обнаружить синдром можно как в ранний период жизни ребенка, еще в младенчестве, так и много позже.
Проблема не всегда дает знать о себе симптомами в начале. Возможно вялое, латентное течение в перспективе многих лет.
Суть отклонения всегда примерно одинакова у детей и взрослых. Электрические импульсы от естественного водителя ритма (синусового узла) передаются по специальным волокнам, к узлу атривентрикулярному, где происходит небольшая задержка, затем сигнал по пучку Гиса направляется к желудочкам.
Возможно развитие дополнительных проводящих путей (Махейма или Кента при синдроме WPW, и Джеймса на фоне CLC расстройства).
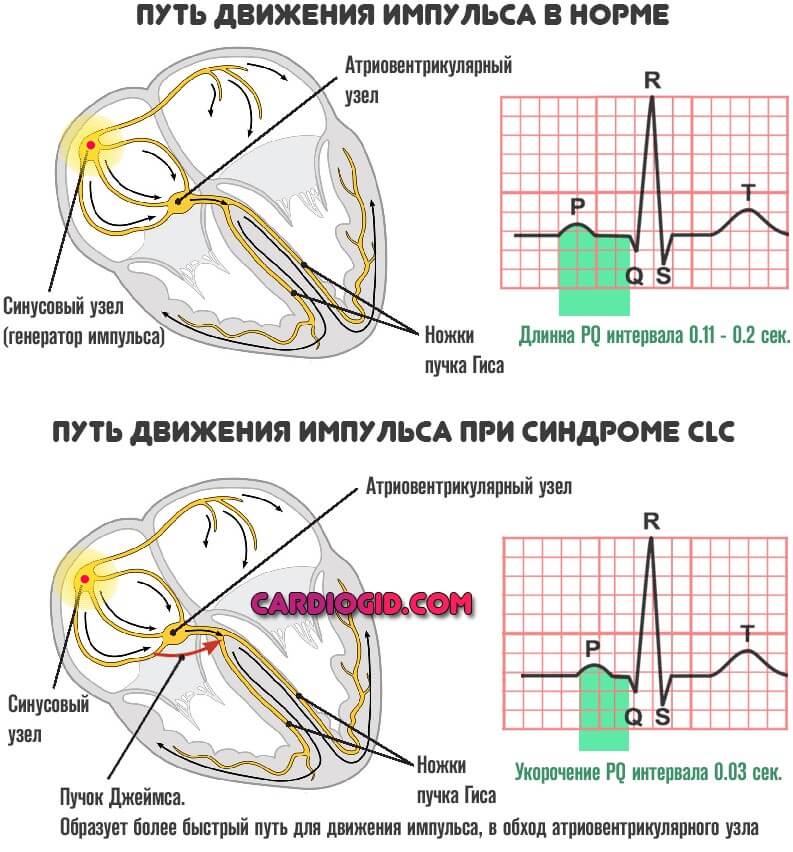
В таком случае обнаруживается риск увеличения количества сердечных сокращений в минуту, развития спонтанной пароксизмальной тахикардии. Она может спровоцировать остановку сердца и смерть пациента, относится к опасным формам аритмии.
Клиническая картина не всегда яркая, выраженная. Да и не во всех случаях явно присутствует.
До определенного момента организм может компенсировать расстройство. Потом наступит дисфункция. Тогда дадут знать о себе и симптомы.
Без лечения постепенно растет вероятность органических изменений в структуре миокарда, остановки сердца и гибели больного в этой связи.
Вероятность не возьмется оценивать ни один врач, прогнозы туманные, течение непредсказуемое. Это может произойти через месяц, год и более.
В случае укорочения интервала PQ на ЭКГ обнаруживается пароксизмальная, опасная тахикардия.
Отличие синдрома от феномена
Грань между двумя этими понятиями довольно тонкая, по крайней мере, для пациента, который не имеет глубоких медицинских познаний. В обоих случаях речь идет о находках, полученных в процессе проведения электрокардиографии.
Синдром представляет собой сочетание двух моментов:
- Первый — наличие выраженного изменения по результатам ЭКГ. Укорочение или удлинение — значения в этом контексте не имеет.
- Второй обязательный момент — присутствие клинической картины. Она свидетельствует в пользу начала декомпенсации, наличии заболевания.
Феномен укороченного PQ представлен только изменениями на электрокардиографии. Симптомов, клинической картины нет. Потому и патологическим процессом рассматриваемое состояние не является. По крайней мере, до определенного момента.
Как было сказано, грань тонкая. Феномен может стать синдромом. Наоборот же такая связь не работает.
Использование подобной терминологии нередко путает пациентов. Чтобы уточнить, что конкретно имеет место, рекомендуется обратиться к кардиологу для уточнения расстройства и расшифровки электрокардиограммы.
Симптомы
Клиническая картина зависит от конкретного заболевания, его тяжести, возраста, пола, образа жизни и множества прочих факторов.
Как было отмечено ранее, короткий PQ интервал — не диагноз. Это всего лишь объективный показатель на кардиограмме.
Изменения представлены двумя расстройствами, которые отражены в международном классификаторе.
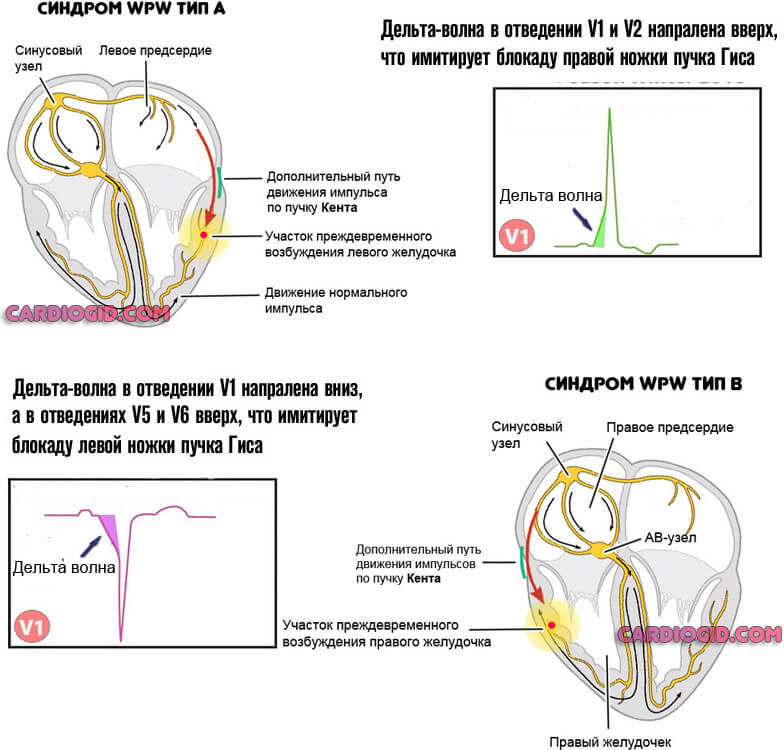
Это синдром Вольфа-Паркинсона-Уайта (или ВПВ, сокращено) или Клерка-Леви-Кристеско (CLC). Оба имеют врожденную природу, но могут проявиться не сразу, а в течение определенного времени.
Существует три возрастных пика: первый приходится на младенческие годы, второй — на пубертатный период, с 13 до 18 лет. Последний определяется 40-50 годами.
При развитии синдрома Вольфа-Паркинсона-Уайта речь идет о типичной клинике:
- Увеличение числа сердечных сокращений. Тахикардия сохраняется на протяжении всего периода патологического процесса, проявляется пароксизмами, редкими или частыми приступами. ЧСС может доходить до 200-300 ударов. Это не полноценные сокращения, а отдельные движения миокарда, фиксируются они только с помощью электрокардиографии. Субъективно ощущаются как неравномерное биение при увеличенном ЧСС.
- Потливость. Гипергидроз. Вне зависимости от физической нагрузки. Развивается по причине активизации вегетативной нервной системы. Может входить в состав коллаптоидной реакции или предшествовать ей.
- Одышка. На фоне покоя в момент пароксизма (приступа). Затем все сходит на нет до следующего аномального эпизода и так по кругу, до тех пор, пока не будет начато специфическое лечение.
- Бледность, синюшность кожи.
- Панические атаки. Сопровождаются ощущением сильного необъяснимого страха у пациента. Может ассоциироваться с моторным возбуждением.
- Боли в области грудной клетки. Сердечный дискомфорт имеет давящий, жгучий характер. Это прямое указание на нарушение питания тканей, их вероятную деструкцию, может закончиться плачевно (коронарная недостаточность, ИБС и прочие «прелести»).
- Обмороки. Синкопальные состояния. Возникают не во всех случаях, однако и такое возможно. Чаще встречаются у детей. Указывают на недостаточное питание головного мозга. Могут сопровождаться болями в области затылка, висков (цефалгия), диффузным дискомфортом, нарушением ориентации в пространстве.
Синдром Клерка-Леви-Кристеско сопровождается несколько иными симптомами. Хотя происхождение патологического процесса и схожее.
Принципиального отличия в клинике не отмечается. Все также обнаруживаются боли в грудной клетке, тахикардия, одышка, тошнота, потеря сознания и прочие явления.
Ключевой момент — длительность эпизода. На фоне CLC синдрома продолжительность минимальна, не свыше 10-15 минут. ВПВ может протекать по нескольку часов.
В целом, заболевание (Клерка-Леви-Кристеско) имеет латентное, но опасное течение. Потому как чаще провоцирует наджелудочковую пароксизмальную тахикардию и смерть больного в ранние годы.
Дифференцировать два диагноза можно только по результатам ЭКГ.
Варианты течения
Во всех случаях описывают несколько вариантов клинического течения болезней.
- Скрытый или бессимптомный тип. Встречается у 40% больных. Не обязательно, чтобы патология всегда двигалась таким образом. Возможна трансформация в прочие формы. Обычно, по мере прогрессирования расстройства и декомпенсации состояния.
- Легкий тип. Пароксизмы развиваются раз в месяц-два, или реже. Продолжаются от 5 до 15 минут, полностью проходит без каких-либо следов, самостоятельно.
- Среднее по тяжести течение. Эпизоды разной частоты, не обязательно регулярные. Сопровождаются стойким увеличением числа сердечных сокращений, нарушением самочувствия. Продолжительность составляет 2-4 часа, встречается и большая. Самостоятельный полный регресс не наблюдается почти никогда, требуется применение препаратов или использование электрокардиоверсии для прерывания пароксизма.
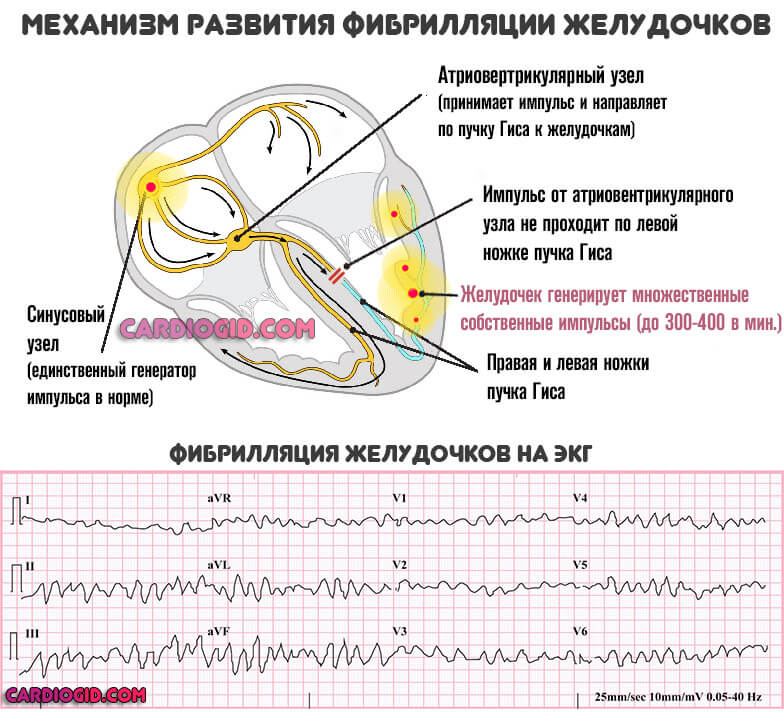
- Тяжелая форма укорочения интервала PQ cопровождается выраженным нарушением: приступ продолжается неопределенно долго. Дополнительно обнаруживаются фибрилляция желудочков, или трепетание предсердий. Вероятность смерти максимальна, требуется срочная госпитализация.
Клиническая картина примерно всегда одна и та же. Но она неспецифична, что не дает докторам однозначно сказать о происхождении.
Причины
Факторы развития укороченного интервала всегда внутриутробные. То есть расстройство или предрасположенность к таковому возникает еще в период беременности матери.
Здесь уже возможно два варианта:
- Первый — спонтанное нарушение в 1-м триместре. Когда закладывается сердечнососудистая система. Это основная причина.
- Второй — хромосомные расстройства, генетические мутации (встречаются исключительно редко).
Далее все зависит от случая. Не всегда анатомический дефект проявляет себя сразу после рождения.
Ребенок может годами жить, казаться здоровым до определенного момента. Пока организм справляется — все нормально. А далее требуется триггерный фактор, который приведет к дисфункции и склонит чашу в другую сторону.
Среди таковых:
- Прием алкоголя, курение, зависимость от наркотиков. Особую опасность в этом отношении несут кокаин, героин, несколько в меньшей степени амфетамин.
- Постоянное употребление кофеина.
- Недостаточный сон.
- Частые стрессы, физические перегрузки. То есть моменты, которые провоцируют увеличение синтеза кортизола, адреналина, гормонов коры надпочечников.
- Применение препаратов без назначения врача. Особенно противовоспалительных средств.
- Наличие в анамнезе гипертоническое болезни, сахарного диабета, эндокринных расстройств.
Перечень неполный. Также повышенный риск присутствует в ранние годы (до 3-х лет.), в период полового созревания и в позднем возрасте. Нужно внимательно смотреть за пациентами из групп опасности.
Диагностика
Основу обследования составляет электрокардиография. Это золотой стандарт в деле оценки рассматриваемых состояний.
Типичная картина, которая обнаруживается в ходе инструментальной методики:
- Отрицательный зубец T.
- Уширение комплекса QRS, что соответствует снижению эффективности сокращения миокарда при формальном избыточном возбуждении кардиальных структур.
- Депрессия ST-участка. Опять же говорит о дисфункциональных расстройствах, неэффективности работы мышечного органа.
- В обязательном порядке обнаруживается дельта-волна. В норме ее быть не должно. Она отмечается при раннем возбуждении желудочков. Перед полноценной систолой (сокращением). По интенсивности этого показателя можно судить о тяжести патологического процесса. Чем больше дельта-волна, тем хуже обстоит дело на данный момент.
- Интервала PQ короче 0.12 сек.
Далеко не всегда рассматриваемые признаки присутствуют в полном объеме. Тогда можно говорить об усеченном расстройстве.
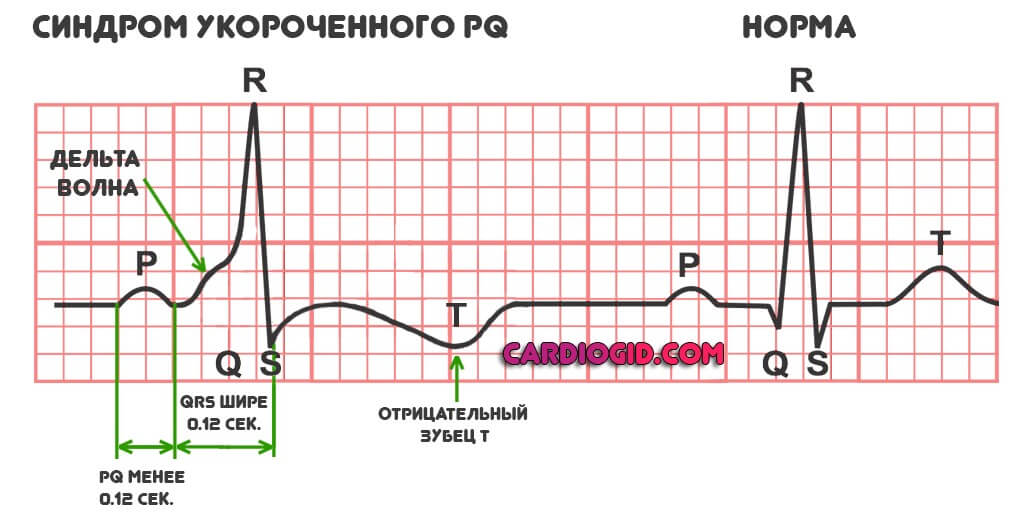
Клиническая картина также развивается не в 100% ситуаций даже на фоне присутствия «набора» отклонений на графике. В таком случае говорят про феномен укороченного PQ.
Но сразу отметать диагноз нельзя. Чтобы сказать об относительно безопасном течении расстройства, нужно наблюдать за пациентом хотя бы пару недель.
Прочие исследования используются реже, они не дают необходимой информации, потому как органических патологий, провоцирующих рассматриваемое состояние, не существует.
В основном требуется консультация кардиолога, опрос пациента или его родителей на предмет жалоб, сбор анамнеза. В целях установления вероятного триггерного фактора, проработки тактики терапии, вторичной профилактики, направленной на предотвращение рецидивов.
Принципиальной разницы у кого обнаружены отклонения от нормы нет. Укороченный интервал PQ у взрослых и у детей говорит об одном и том же.
Поправку делают только на возраст человека, чтобы определиться с нормой по частоты сердечных сокращений (у молодых пациентов показатель изначально выше, в младенчестве — существенно).
Лечение
Способы терапии консервативные и оперативные. Прежде чем прибегать к радикальным мерам проводят медикаментозную коррекцию.
Используются средства двух фармацевтических групп:
- Бета-блокаторы. В основном, Анаприлин, реже прочие. Позволяют купировать патологическое возбуждение в тканях сердца.
- Антиаритмические. Прокаинамид, Пропафенон. С большой осторожностью, чтобы не сделать хуже.
Внимание:
Нельзя применять антагонисты кальция и средства АТФ. Дабы не спровоцировать остановку сердца.
В рамках срочной симптоматической помощи врачи прибегают к электрокардиоверсии. Пропусканию тока в течение долей секунд для восстановления нормальной частоты сокращений сердца.
Это экстренная мера, направленная на спасение жизни пациенту и улучшение самочувствия.
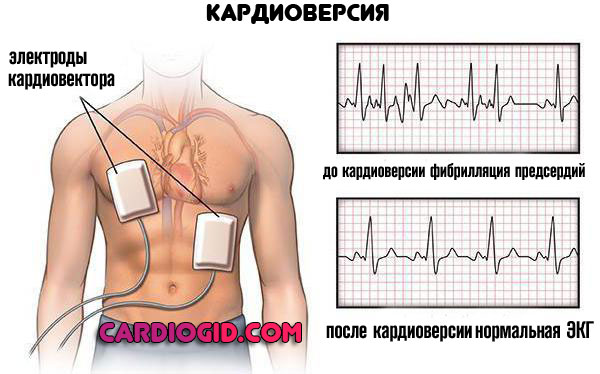
Операция требуется в крайних случаях. То есть почти всегда, как ни странно. Таблетками скорректировать органическое нарушение невозможно.
Способ идентичен — радиочастотная абляция. Это малоинвазивное вмешательство, оно состоит во введении специального миниатюрного излучателя в кардиальные структуры и разрушение аномального проводящего пути бескровным методом.
Процедура безболезненная и практически не вызывает дискомфорта.
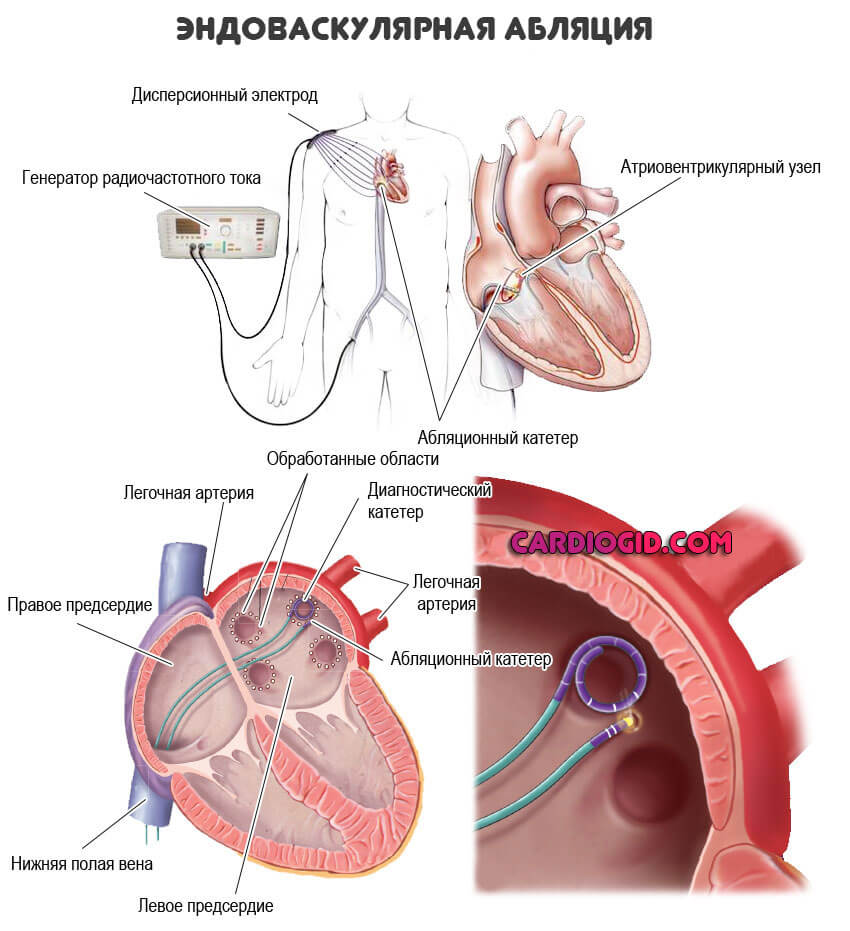
В дальнейшем все должно вернуться в норму и без каких-либо дополнительных мероприятий. Если только болезнь не спровоцировала прочие анатомические изменений со стороны сердца, головного мозга.
Прогноз и осложнения
Исход в 95% случаев при условии проведенного лечения благоприятный.
Без терапии негативный всегда. Результат — тяжелая инвалидность или гибель больного в перспективе нескольких лет. А бывает и быстрее.
Точно спрогнозировать, когда наступит роковой час невозможно. Справедливо сказанное для бессимптомного и яркого течения.
Среди последствий CLC или ВПВ синдромов выделяют инфаркт (острое нарушение питания кардиальных структур), остановку сердца также называемую асистолией, инсульт (отмирание нервных волокон в результате слабого питания).
Логичным концом оказывается смерть человека.
В заключение
Укорочение интервала PQ обнаруженное на ЭКГ говорит об ускоренной передаче сигнала от водителя ритма к желудочкам. Это патология в большинстве случаев. В остальных ситуациях она рискует стать таковой довольно быстро.
Требуется тщательная диагностика. Затем по показаниям назначают лечение. В основном оно оперативное, прочими способами радикально скорректировать отклонение не получится.
Источник
Зубец Q – первый отрицательный зубец желудочкового комплекса QRS и отражает возбуждение межжелудочковой перегородки. Ширина зубца Q не превышает 0,015-0,02”, у детей старшего возраста – не более 0,025”. В отведениях I, V4-6 у новорожденных зубец Q чаще отсутствует, увеличивается к трем месяцам и с возрастом нарастает. Наиболее глубокий Q (до 5-6 мм) отмечается в отведениях III, V5-6, однако его амплитуда не должна превышать 1/4 зубца R. У детей раннего возраста может отмечаться глубокий зубец Q (до 60% от амплитуды зубца R) и при отсутствии патологии.
Зубец R является первым положительным зубцом комплекса QRS и характеризует возбуждение свободных стенок правого и левого желудочков. С возрастом происходит увеличение амплитуды зубца R в I и левых грудных отведениях, уменьшение – в III и правых грудных отведениях, что обусловлено возрастными изменениями соотношения масс правого и левого желудочков.
Зубец S – отрицательный зубец желудочкового комплекса – отражает более поздний охват возбуждением отдаленных базальных участков миокарда, наджелудочкого гребешка. Ширина зубца S не превышает 0,02” у дошкольников, 0,03” у школьников и 0,035” у подростков. С возрастом происходит увеличение амплитуды зубца S в III и правых грудных отведениях, уменьшение в I и левых грудных отведениях.
Достаточно часто (до 30%) у детей, особенно раннего возраста, отмечается уширение и зазубренность зубца S в отведении V1, что обусловлено замедленным возбуждением правого наджелудочкового гребешка вследствие его физиологической гипертрофии (так называемый синдром “наджелудочкового гребешка”. Реже встречается расщепление комплекса QRS в отведениях V1-2 по типу rsr’, зазубренность зубца S в отведениях V 5-6. При отсутствии других отклонений на ЭКГ данные ЭКГ-феномены следует считать вариантом возрастной нормы.
В целом ширина комплекса QRS в норме составляет 0,04-0,05” у детей раннего возраста, 0,06-0,08” – у дошкольников, 0,06-0,09” – у школьников.
Переходная зона – грудное отведение ЭКГ, в котором биопотенциалы миокарда правого и левого желудочков равны между собой (R=S). Как правило, это отведения V3,4. У детей раннего возраста вследствие физиологической гипертрофии миокарда правого желудочка переходную зону часто определить невозможно.
Зубец Т отражает процесс быстрой реполяризации миокарда желудочков. Он всегда положителен в отведениях I, II, V5-6, отрицательный в отведении aVR. У новорожденных детей зубец Т в правых грудных отведениях нередко положителен, а в стандартных и левых грудных отведениях – сглажен или отрицательный. После третьего дня жизни зубец Т в отведениях V1-4 становится отрицательным, а в V5-6, I, II, III – положительным. Зубец Т в отведении V4 может быть отрицательным до 5 лет, двухфазным до 11 лет; в V3 отрицательным – до 10 лет, двухфазным – до 15 лет.
Высота зубца Т изменяется параллельно высоте зубца R, поэтому следует считать не истинную величину зубца Т, а его соотношение с зубцом R. Амплитуда зубца Т составляет у новорожденных 1/6 R, у детей до 1 года – 1/4 R, у детей более старшего возраста – 1/3 R. Электрическая ось зубца Т (угол Т) колеблется в пределах 30-60о. Для выявления патологии определенное значение имеет разность между направлениями электрических осей зубцов Р и Т (угол расхождения оси). У детей первых трех месяцев жизни угол расхождения оси составляет 75о, в последующие периоды не должен превышать 60о.
Интервал PQ(R) соответствует периоду от начала возбуждения предсердий до начала возбуждения желудочков. Продолжительность интервала зависит от частоты сердечных сокращений и возраста детей (таблица 1). Минимальная продолжительность его составляет 0,08” у детей раннего возраста, 0,10” – у детей школьного возраста; максимальная – 0,14” у новорожденных, 0,16” у детей раннего возраста, 0,18” у детей школьного возраста. Удлинение интервала PQ более, чем на 0,02 с от возрастной нормы может рассматриваться как замедление атриовентрикулярной проводимости, особенно при наблюдении в динамике.
Сегмент ST отражает состояние уравновешенности потенциалов всех участков миокарда и период ранней реполяризации. В норме сегмент ST находится на изолинии и может незначительно смещаться вверх (на 1мм) или вниз (на 0,5 мм) от изолинии при сохраненной форме зубца Т. У подростков допускается подъем сегмента ST в средних грудных отведениях до 2 мм.
У здоровых детей может отмечаться синдром ранней реполяризации желудочков, характеризующийся подъемом сегмента ST выпуклостью книзу на 1-6мм, наличием зазубрины (псевдозубец r) на нисходящем колене зубца R, высокоамплитудными положительными или отрицательными зубцами Т. Данный ЭКГ-феномен при отсутствии органической патологии сердца следует рассматривать как вариант возрастной нормы.
Интервал QT отражает электрическую систолу сердца (деполяризацию и реполяризацию желудочков) и его продолжительность зависит от частоты сердечных сокращений (таблица 2).
Изменение длительности электрической систолы (более, чем на 0,03 с), несоответствие ее длительности сердечного цикла можно расценивать как замедление или ускорение электрической систолы, что свидетельствует о нарушении функционального состояния миокарда и, в частности, о нарушении обменных процессов в сердечной мышце.
Электрическая ось сердца (угол) является результирующим вектором желудочкового комплекса. У новорожденных ЭОС, как правило, отклонена вправо (угол от 80 до 140о ). На втором месяце жизни отклонение ЭОС уменьшается до 100о, а к трем месяцам составляет 75о. В более старшем возрасте ЭОС занимает нормальное или вертикальное положение, значительно реже – горизонтальное или отклонена вправо.
Интервал RR отражает продолжительность сердечного цикла и используется для вычисления частоты сердечных сокращений (ЧСС),которая зависит от возраста ребенка (таблица 3).
Таблица 1
Возрастные нормы длительности интервалов PQ,
зубцов Р и комплекса QRS
Возраст | Интервал PQ | Зубец Р | Комплекс QRS |
0–1 год | 0,08–0,16 (ср. – 0,12) | 0,03–0,06 | 0,04–0,07 |
1–3 года | 0,10–0,15 (ср. – 0,13) | 0,06–0,075 | 0,04–0,07 |
3–6 лет | 0,11–0,16 (ср. – 0,13) | 0,08–0,085 | 0,05–0,08 |
7–14 лет | 0,12–0,18 (ср. – 0,14) | До 0,1 (ср. – 0,08) | 0,06–0,08 |
Рекомендуется следующий алгоритм анализа ЭКГ у детей ( и соавт., 2006):
1. Определение основного источника ритма (синусовый, гетеротопный).
2. Оценка частоты основного и гетеротопного ритмов.
3. Измерение продолжительности зубцов и интервалов.
4. Определение морфологии зубца Р и комплекса QRS.
5. Характеристика гетеротопного ритма (источник ритма, оценка предсердно-желудочкового соотношения, тип аритмии).
6. Оценка состояния реполяризации (амплитуда и морфология зубца Т и сегмента ST).
7. Выявление потенциально значимых ЭКГ-феноменов (синдром ранней реполяризации желудочков, дельта-волна и др.).
Анализ ЭКГ при нарушениях ритма начинают с выявления и оценки зубца Р. При синусовом ритме: 1) зубец Р положительный в отведениях I, II, aVF, V5,6, отрицательный – в отведении aVR; 2) зубец Р предшествует каждому комплексу QRS; 3) морфология зубца Р постоянна в данном отведении. Продолжительность синусового зубца Р составляет 0,06–0,09 с, а амплитуда – не более 3 мм. При гетеротопном предсердном ритме зубец Р отличается от зубца Р синусового ритма по полярности, амплитуде или форме в нескольких отведениях. При ритме из атриовентрикулярного соединения с одновременным возбуждением предсердий и желудочков зубец Р отсутствует (регистрируются регулярные желудочковые комплексы с частотой 40–60 в 1 мин), при предшествующем возбуждении желудочков выявляются отрицательные Р в отведениях II, III, aVF, располагающиеся после комплекса QRS (ретроградное возбуждение предсердий). Частота ритма определяется по формуле: ЧСС=60/Р–Р. Колебания в последовательном ряду интервалов Р–Р не должны превышать 10% от средней величины.
Взаимоотношения между зубцом Р и комплексом QRS возможны в следующих вариантах:
1. Зубец Р предшествует комплексу QRS. Нормальная продолжительность интервала Р-Q составляет 0,12–0,18 с. Укорочение интервала Р-Q свидетельствует о преждевременном возбуждении желудочков или ускоренном проведении импульсов через атриовентрикулярное соединение, а его удлинение более 0,18 с – о замедлении атриовентрикулярной проводимости (атриовентрикулярная блокада I степени).
2. Зубец Р следует за комплексом QRS.
3. Наличие зубца Р при отсутствии комплекса QRS (атриовентрикулярная блокада II степени).
4. Отсутствие постоянной связи между зубцами Р и комплексами QRS (атриовентрикулярная блокада III степени, атриовентрикулярная диссоциация).
5. Наличие комплекса QRS при отсутствии зубца Р (синдром слабости синусового узла).
При анализе комплексов QRS определяется их частота, форма и ширина. Уширение желудочковых комплексов отмечается при полной блокаде ножек пучка Гиса, феномене Вольфа – Паркинсона – Уайта, желудочковой тахикардии и экстрасистолии.
При анализе и интерпретации ЭКГ необходимо учитывать возрастные особенности как самой ЭКГ, так и сердечно-сосудистой системы. ЭКГ здоровых детей отличается от ЭКГ взрослых; кроме того, имеются специфические особенности ЭКГ детей в различные возрастные периоды. С возрастом у детей изменяются продолжительность интервалов R-R, PQ, QT, ширина QRS. Чем моложе ребенок и чаще сердечный ритм, тем короче указанные интервалы.
Проведенное авторами клинико-эпидемиологическое исследование по ЭКГ-скринингу у 1062 детей в возрасте от 1 года до 17 лет показало, что у большинства детей (81,2%) на ЭКГ регистрировался синусовый ритм. Миграция водителя ритма выявлена у 17,2%, а предсердный ритм у 1,6% обследованных.
При регулярном (правильном) ритме допускаются колебания интервала RR не более 10%. В детском возрасте синусовая аритмия (СА) является наиболее распространенным (до 94%) ЭКГ-феноменом. Предложено 5 степеней выраженности СА:
I степень – СА отсутствует (колебания ЧСС не превышают 5 уд/мин);
II степень – слабо выраженная СА (колебания ЧСС 6-10 уд/мин);
III степень – умеренно выраженная СА (колебания ЧСС 11-20 уд. мин);
IV степень – выраженная СА (колебания ЧСС 21-29 уд/мин);
V степень – резко выраженная СА (колебания ЧСС 30 и более уд/мин).
У здоровых детей часто наблюдается умеренная синусовая дыхательная аритмия (в фазе вдоха ЧСС увеличивается, в фазе выдоха уменьшается), миграция водителя ритма. Синусовая аритмия, не связанная с дыханием, а также выраженная дыхательная аритмия чаще отмечаются при вегетативной дисфункции.
Почти у 30% детей (более часто в раннем возрасте) встречается «синдром наджелудочкового гребешка», который проявляется расщеплением комплекса QRS в отведении VI. При обследовании здоровых детей нередкой находкой ((по собственным данным в 8,9%) также является неполная блокада правой ножки пучка Гиса: расщепление зубца R или зазубренности зубца S в правых грудных отведениях и незначительное уширение зубца S в левых грудных и стандартных отведениях при нормальной продолжительности комплекса QRS.
У здоровых детей может встречаться укорочение интервала PQ до 0,08–0,1 с, что может быть обусловлено ускоренным проведением импульсов по атриовентрикулярному соединению и на уровне системы Гиса – Пуркинье. В связи с этим необоснованно относить детей и подростков с интервалом PQ менее 0,12 с к пациентам с синдромом укороченного интервала PQ, при котором предполагается наличие дополнительных проводящих путей. При наличии приступов суправентрикулярной пароксизмальной тахикардии укорочение интервала PQ может быть маркером скрытого синдрома преждевременного возбуждения желудочков.
ЭКГ играет ведущую роль в раннем выявлении аритмий с высоким риском внезапной сердечной смерти (синдромы удлиненного и короткого интервала QT) и потенциально опасных нарушений ритма и проводимости (атриовентрикулярные блокады II и III степеней, синдром Вольфа – Паркинсона – Уайта). Аритмии являются основным механизмом внезапной сердечной смерти: в 80% случаев ее причиной служит фибрилляция желудочков, как правило, спровоцированная желудочковой тахикарлией, реже – брадикардия или асистолия. В 20% внезапная сердечная смерть наступает во время занятий спортом, что свидетельствует о необходимости проведения ЭКГ всем детям перед началом регулярных тренировок в спортивных секциях.
Критериями удлиненного интервала QT являются увеличение QT >0,05 с от должной величины в зависимости от возраста, увеличение корригированного QT >0,46 с. Укороченным считается корригированный интервал QT <0,33 с.
Критериями феномена Вольфа – Паркинсона – Уайта являются: укорочение интервала PQ менее 0,12 с, наличие дельта-волны, расширение комплекса QRS более 0,1 с, вторичные изменения SТ-T комплекса. Данный феномен свидетельствует о наличии аномальных дополнительных проводящих путей между предсердиями и желудочками в обход атриовентрикулярного соединения (пучки Кента).
При трактовке выявленных изменений на ЭКГ, проведении дифференциаль?
