Синдром вегетативной дисфункции у детей симптомы

Синдром вегетативных дисфункций (СВД) и его проявления у детей до сих пор вызывают большое количество вопросов, на которые существует такое же множество ответов, причем не всегда однозначных. Достаточно сказать, что только в поисковых системах Интернета находится 214 000 русскоязычных сайтов, посвященных СВД, и 10 600 000 англоязычных сайтов, освещающих вопросы нарушений вегетативной нервной системы (disorders of autonomic nervous system). Добавим, что если за 1951–1960 гг. было всего 68 публикаций, то в 2001–2008 можно найти 10 623 публикации о вегетативной дисфункции (рис. 1).
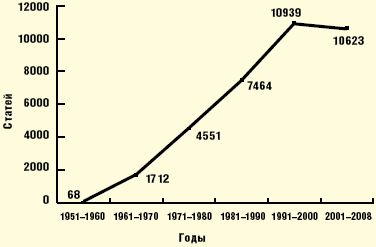
Обилие информации по данной теме не исключает существование определенных мифов как среди пациентов, так и среди практикующих врачей. В настоящей публикации авторы предприняли попытку определить сущность СВД у детей и развеять наиболее часто встречающиеся мифы относительно данной проблемы.
Миф первый: СВД не является самостоятельной нозологической единицей. Однако, согласно Международной классификации болезней (10 пересмотр) в классе «Болезни нервной системы», в блоке «Другие нарушения нервной системы» под кодом G90.8 имеется определение «Другие расстройства вегетативной (автономной) нервной системы», что и означает СВД.
Миф второй: СВД — приобретение ХХ века. На самом деле изучение функциональной патологии, проявляющейся расстройствами сердечной деятельности, уходит корнями в ХIХ век, когда в 1871 году Да Коста Джекоб Мендес (1833–1900 гг.), американский терапевт, описал «возбудимое сердце» молодых солдат, участвующих в Гражданской войне в США, названное синдромом Да Коста. В нашей стране основы в изучение физиологии и клиники вегетативной нервной системы заложили такие выдающиеся ученые, как С. П. Боткин, И. М. Сеченов, И. П. Павлов, Л. А. Орбели, А. П. Сперанский, К. М. Быков. В начале ХХ века (1916 г.) российский ученый В. Ф. Зеленский в «Клинических лекциях» описал симптоматику невроза сердца. Современными представлениями об организации вегетативной нервной системы, а также клинической вегетологии мы, действительно, во многом обязаны ученым, работавшим в ХХ веке. Лечащий врач ХХI века, встретившись с проблемами вегетативных дисфункций, не может обойтись без работ А. М. Вейна и Н. А. Белоконь, в которых можно найти разъяснения практически по всем клиническим случаям.
Миф третий: в основе вегетативных дисфункций лежит усиление активности одного отдела за счет подавления другого. Данное представление — «принцип весов» — отражает правило двойной иннервации, при которой симпатическая и парасимпатическая системы оказывают противоположное влияние на рабочий орган (расширение и сужение сосудов, учащение и замедление сердечного ритма, изменение просвета бронхов, перистальтика и секреция органами желудочно-кишечного тракта). Однако в физиологических условиях усиление воздействий одного из отделов вегетативной нервной системы приводит к компенсаторному напряжению в регуляторных механизмах другого, что переводит систему на новый уровень функционирования, восстанавливая соответствующие гомеостатические параметры. Важнейшую роль в этих процессах играют как надсегментарные образования, так и сегментарные вегетативные рефлексы. В состоянии перенапряжения, срыва адаптации нарушается регуляторная функция и, соответственно, усиление активности одного отдела не приводит к соответствующим изменениям со стороны другого, что клинически проявляется симптомами вегетативной дисфункции.
Миф четвертый: ведущая роль в этиологии вегетативных дисфункций принадлежит стрессу. На самом деле, СВД полиэтиологичен, при этом среди множества причин можно выделить как врожденные, так и приобретенные особенности:
наследственно-конституциональные особенности деятельности вегетативной нервной системы (аутосомно-доминантный тип наследования);
неблагоприятное течение беременности и родов, способствующее нарушению созревания клеточных структур надсегментарного аппарата, натальным травмам ЦНС и шейного отдела позвоночника (гипертензионно-гидроцефальный синдром, вертебрально-базилярная недостаточность);
психоэмоциональные особенности личности ребенка: повышенная личностная тревожность, депрессивные нарушения, ипохондрическая фиксация на состоянии собственного здоровья;
психоэмоциональное напряжение (патологические внутрисемейные отношения, неправильная воспитательная тактика, включая гиперопеку, конфликтные ситуации в школьном окружении, пребывание в девиантных неформальных группах);
постнатальные повреждения центральной нервной системы (травмы черепа, опухоли, инфекции);
умственное и физическое переутомление (занятия в специализированных школах, спортивных секциях с участием в соревнованиях);
гипокинезия (малоподвижный образ жизни, приводящий к резкому снижению толерантности к динамическим нагрузкам);
гормональный дисбаланс (пре- и пубертатный период, врожденные и приобретенные заболевания желез внутренней секреции);
острые и хронические инфекционные и соматические заболевания, очаги инфекции (тонзиллит, кариес зубов, гайморит);
патологическое влияние продуктов горения табака, пивной алкоголизации, токсико- и наркомании, приводящее к дестабилизации вегетативной нервной системы вследствие токсического и психоневротического воздействия;
другие причины развития вегетативных дисфункций: шейный остеохондроз, оперативные вмешательства и наркоз, неблагоприятные метеорологические условия, избыточная масса тела, увлечение просмотром телепередач, компьютерными играми.
Миф пятый: клинически СВД проявляется преимущественным поражением сердечно-сосудистой системы. Действительно, сердечно-сосудистые проявления («дистония») присутствуют при различных вариантах вегетативных дисфункций. Однако в диагностике следует помнить и учитывать другие многочисленные клинические проявления данной патологии: состояние кожных покровов, нарушения терморегуляции, цефалгии, изменения со стороны дыхательной системы вплоть до гипервентиляционного феномена (псевдоастматический приступ), симптомы дисфункции желудочно-кишечного тракта как диспептического, так и болевого характера, нарушения мочеиспускания.
Для практикующего врача достаточно сложными в плане диагностики являются такие клинические проявления, как вегетативные пароксизмы («панические атаки», «вегетативный криз»), критериями которых являются: пароксизмальность, полисистемные вегетативные симптомы, эмоционально-аффективные расстройства. В детском возрасте отмечается преобладание в структуре приступа вегетативно-соматических проявлений над собственно паническими, эмоциональными переживаниями, при этом по мере взросления ребенка уменьшается вагальная направленность реакций, возрастает симпатический компонент в пароксизмах, отражая общую интенсификацию гуморального звена регуляции. Недостаточно изученной проблемой в детской вегетологии, при особой значимости и высокой распространенности (от 15 до 50% детей и подростков по данным И. В. Леонтьевой имели в анамнезе как минимум один обморок), остаются синкопальные состояния: вазовагальные, ситуационные, нагрузочные и ортостатические, патологические механизмы которых включают вегетативные компоненты.
Миф шестой: клинические проявления вегетативной дисфункции характерны исключительно для подросткового возраста. Вегетативная дисфункция является одним из наиболее распространенных заболеваний среди подростков, частота ее в популяции мальчиков, по данным различных авторов, колеблется от 54,6% до 72,6%, а среди девочек от 62,4% до 78,2%. Косвенно о состоянии заболеваемости можно судить и по числу публикаций по данной проблеме среди детей различного возраста: число статей о проявлениях СВД в подростковом возрасте более чем в 7 раз превышает число публикаций о клинических особенностях синдрома у новорожденных (рис. 2).
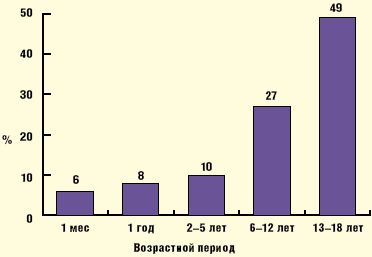
Возможно, это связано с трудностями объективной диагностики вегетативной дисфункции в неонатологии. Однако внимательный клиницист уже в период новорожденности может выявить симптомы вегетативных расстройств: «мраморность» кожи, цианоз носогубного треугольника или конечностей, нарушения терморегуляции, срыгивания, рвота, «кишечные колики», нарушения ритма сердца или процессов реполяризации на ЭКГ.
Вегетативные сдвиги усугубляются к 4–7 годам, и, как правило, преобладает парасимпатическая направленность, сопровождающаяся боязливостью, нерешительностью поведения, повышением массы тела. Наконец, в пубертатном возрасте отмечается третий «пик» проявлений вегетативной дисфункции, сопровождающийся бурными эмоциональными проявлениями, личностными расстройствами, что приводит к более частой обращаемости за врачебной помощью и, соответственно, к более частой регистрации заболевания.
Миф седьмой: объективно оценить состояние вегетативной нервной системы практическим врачом невозможно. Действительно, диагностика СВД во многом субъективна и зависит от клинического мировоззрения и опыта врача, так как в основном основывается на клинической симптоматике (оценка вегетативного статуса по таблицам и вопросникам А. М. Вейна, модифицированных для детей Н. А. Белоконь, 1987). В настоящее время в педиатрии для характеристики вегетативного тонуса используются математические модели оценки вегетативных показателей: индекс Кердо, анализ вариабельности ритма сердца с расчетом статистических показателей (индекс напряжения по Р. М. Баевскому). Согласно стандартам, выработанным на совместном заседании Европейской и Североамериканской кардиологических ассоциаций в 1996 году, для клинических исследований вариабельность ритма сердца рекомендуется оценивать по четырем основным показателям:
SDNN (standard deviation of the NN interval) — стандартное отклонение длительности нормальных R-R в 24-часовой записи ЭКГ;
SDANN (standard deviation of the average NN interval) — показатель стабильности вариабельности ритма сердца;
HRV-index — триангулярный индекс вариабельности ритма сердца;
RMSSD (the square root of the mean squared differences of successive NN intervals) — вычисляется как корень квадратный из суммы квадратов разностей последовательных пар интервалов R-R, включая и аномальные.
В последние годы возможности математической оценки вариабельности сердечного ритма расширились за счет применения спектрального анализа с выделением определенных составляющих: очень низкочастотной (Very Low Frequency — VLF), отражающей степень активации церебральных эрготропных систем, низкочастотной (Low Frequency), характерной для симпатических влияний, и высокочастотной (High Frequency), с помощью которой описывают вагусные влияния.
Значительно расширяет возможности объективной оценки вегетативной дисфункции применение нагрузочных проб, позволяющих охарактеризовать вегетативную реактивность и вегетативное обеспечение деятельности (физической — при применении пробы с дозированной физической нагрузкой, проб положения — ортостатическая проба, умственной и эмоциональной). Для регистрации вегетативных сдвигов используются параметры сердечно-сосудистой и дыхательной систем: частота сердечных сокращений, вариабельность ритма сердца, величина артериального давления (АД), частота дыхания. Исследуемые показатели регистрируются в покое (вегетативный тонус) и при выполнении деятельности (вегетативное обеспечение, которое может быть нормальным, избыточным или недостаточным и отражает состояние эрготропных аппаратов). Внедрение 24-часового мониторирования артериального давления в педиатрическую практику, оценка суточного ритма АД позволили открыть новую страницу в объективизации оценки вегетативной регуляции сосудистого тонуса.
Таким образом, применение комплексного клинико-экспериментального подхода с использованием функционально-динамического исследования вегетативного статуса, тонуса, вегетативной реактивности и вегетативного обеспечения деятельности позволит лечащему врачу выявить сдвиги в гомеостатических параметрах организма и оценить состояние его адаптационных механизмов при вегетативной дисфункции.
Миф восьмой: терапия детей и подростков с СВД малоэффективна. Успех лечения детей во многом зависит от своевременности и адекватности проводимой терапии, она должна быть комплексной, длительной, с учетом возраста и клинических проявлений заболевания, с активным участием самого больного и его окружения. Предпочтение должны иметь немедикаментозные методы коррекции в сочетании с общережимными и психотерапевтическими мероприятиями, тогда как медикаментозное лечение должно включать минимальное число индивидуально подобранных препаратов.
Немедикаментозные методы:
нормализация режимов труда и отдыха, с обязательными двигательными нагрузками, занятиями физкультурой, ограничением времени просмотра телепередач и пребывания за компьютером, возможно занятие определенными видами спорта (игровые, динамические, туризм), но без участия в соревнованиях, снижение отрицательного влияния психоэмоционального перенапряжения, нормализация сна;
соблюдение определенных диетических мероприятий в зависимости от клинических проявлений дисфункции;
лечебный массаж позвоночника, шейно-воротниковой зоны, при гипотензии: массаж нижних конечностей, живота курсом не менее 15–20 процедур;
рефлексотерапия;
физиотерапевтические методы с включением в комплекс процедуры электросна (10–15 процедур на курс лечения ежедневно или через день);
гидротерапия (ванны, души, обтирание, обливание);
психотерапия.
Медикаментозная терапия:
седативные средства, прежде всего, растительного происхождения (Персен);
растительные адаптогены (настойки лимонника, элеутерококка, левзеи, аралии);
витаминотерапия, микроэлементы (магний);
метаболические, ноотропные препараты, позволяющие не только купировать выраженные клинические проявления СВД, но и улучшить долгосрочный прогноз за счет оптимизации обменных процессов в надсегментарных структурах: Пантогам (гопантеновая кислота) 0,25 г 2–3 раза в сутки — курс 1 месяц, Ноотропил (пирацетам) 0,4 г 2–3 раза в сутки — курс 1 месяц, Фенибут (гамма-амино-бета-фенилмасляной кислоты гидрохлорид) 0,25 г 2–3 раза в сутки — курс 1 месяц;
средства, улучшающие микроциркуляцию: Стугерон (циннаризин) 25 мг 3 раза в сутки — курс 1 месяц, Кавинтон (винпоцетин) 2,5–5 мг 3 раза в сутки — курс 1 месяц, Трентал (пентоксифиллин) 5–10 мг/кг в сутки — курс 1 месяц;
транквилизаторы, антидепрессанты и нейролептики у детей используются с учетом возраста, в минимальных дозах и только при отсутствии эффекта от других методов лечения.
Миф девятый: СДВ легче предупредить, чем лечить. На самом деле, профилактические мероприятия по предупреждению вегетативной дисфункции должны проводиться до рождения ребенка как самой беременной женщиной (нормализация режима дня, исключение переутомления, контроль веса с коррекцией питания при необходимости, оптимизация психоэмоционального окружения), так и медицинским персоналом, осуществляющим патронаж беременных и ведение родов.
Важными условиями профилактики СВД у детей и подростков являются адекватное возрасту воспитание и обеспечение гармоничного психического и физического развития. Недопустимы как перегрузки ребенка, особенно малоподвижными занятиями, например, музыкой, так и гиперопека с поощрением бездеятельности. Для лиц любого возраста одним из наиболее значимых способов профилактики СВД является физкультура, в отличие от занятий спортом, к которым следует допускать не всех детей, даже достигших 14 лет. Во всех возрастных группах занятия спортом должны обеспечиваться качественным и неформальным врачебным контролем. Важна пропаганда здорового образа жизни, исключающего, в частности, курение и другие вредные привычки. В целом проблема профилактики СВД выходит за рамки только медицинских мероприятий, ее решение связано с возможностью крупных социальных и экологических преобразований, повышением благосостояния и улучшением условий жизни населения. Авторы не претендуют на «истину в последней инстанции», поскольку, пока существует человечество, проблема СВД будет волновать нас и подходы к диагностике и лечению будут изменяться.
По вопросам литературы обращайтесь в редакцию.
М. Я. Ледяев, доктор медицинских наук, профессор О. В. Степанова, кандидат медицинских наук, доцент Н. В. Шахова* ВолГМУ, *ДКБ № 8, Волгоград
Источник
Комментарии
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; №3 (сентябрь-октябрь); 2019; стр. 17-21.
Л. С. Чутко1, д-р мед. наук, проф. С. Ю. Сурушкина1, канд. мед. наук, Е. А. Яковенко1, канд. биол. наук, Т. Л. Корнишина2, канд. мед. наук
1 Институт мозга человека им. Н.П. Бехтеревой РАН, Санкт-Петербург
2 Санкт-Петербургский государственный педиатрический медицинский университет
Резюме: В статье представлен обзор научных публикаций, посвященных изучению эпидемиологии, этиологии, патогенеза, основных клинических проявлений и подходов к лечению вегето-сосудистой дистонии у детей и подростков и проанализирован опыт применения препарата Нооклерин® в лечении этого заболевания.
Ключевые слова: вегето-сосудистая дистония у детей и подростков, Нооклерин®
Summary: The article presents a review of scientific publications devoted to the study of epidemiology, etiology, pathogenesis, main clinical manifestations and approaches to the treatment of syndrome of vegetative dysfunction in children and adolescents, and analyzed the experience of using the drug Nooklerin in the treatment of this disease.
Keywords: syndrome of vegetative dysfunction in children and adolescents, Nooklerin
Психовегетативные расстройства являются одной из актуальных проблем, представляющих интерес как для неврологов и психиатров, так и для педиатров. В нашей стране это заболевание традиционно рассматривается как вегето-сосудистая дистония (ВСД).
Еще Da Costa в 1871 г. на основе наблюдений, сделанных во время гражданской войны в США, описал нарушения сердечно-сосудистой системы, названные им «возбудимым сердцем солдата» и позднее получившие название «синдром Да Коста») [5]. Он описал психогенно провоцированные нарушения функций сердечно-сосудистой системы (учащенное и усиленное сердцебиение, кардиалгии), дыхательной системы (учащенное дыхание, чувство удушья и нехватки воздуха) и пищеварительной системы (учащенный жидкий стул, ощущение вздутия живота, боли по ходу толстой кишки) в структуре тревожно-ипохондрических состояний. Непосредственная связь с психогениями в наблюдениях Da Costa подтверждается редукцией функциональных нарушений и тревожной симптоматики после разрешения психотравмирующей ситуации.
Выдающийся отечественный невролог А.М. Вейн (1991) рассматривал данную патологию как полисистемные расстройства, возникшие в результате нарушения деятельности надсегментарных вегетативных структур [1].
В МКБ-10 для обозначения данной патологии наиболее часто используются следующие рубрики:
G 90.8 Другие расстройства вегетативной (автономной) нервной системы.
G 90.9 Расстройства вегетативной (автономной) нервной системы неуточненное.
F 45.3 Соматоформная дисфункция вегетативной нервной системы.
Кроме этого, в зарубежной литературе для обозначения подобных пациентов используется термин «Medically Unexplained Symptoms» (с медицинской точки зрения необъяснимые симптомы), somatic symptom disorder (расстройство соматической симптоматики).
Вегетативная нервная система выполняет в организме две основные глобальные функции: 1) поддержка гомеостаза (постоянство внутренней среды организма); 2) вегетативное обеспечение деятельности – мобилизация функциональных систем организма в ответ на действие внешних факторов с целью адаптации организма к меняющимся условиям окружающей среды [4]. Причинами расстройств вегетативной регуляции являются наследственная предрасположенность, патология перинатального периода, последствия черепно-мозговых травм и нейроинфекций, очаги хронического воспаления и соматические заболевания, чрезмерные физические нагрузки, неблагоприятные условия внешней среды (климат и т. д.) и др. Однако очень часто ведущей причиной являются эмоциональные нарушения, в первую очередь, тревожные расстройства. Говоря о развитии ВСД у подростков, необходимо помнить о нейроэндокринных перестройках, активно протекающих в пубертатном периоде. В основе патогенеза этого расстройства лежит нарушение равновесия между симпатической и парасимпатической системами, обусловленное дезинтеграцией высших вегетативных центров, прежде всего, лимбико-ретикулярного комплекса [9].
Проявления ВСД у детей встречаются в 20-82% случаев [1, 2]. При этом неустойчивая вегетативная регуляция отмечена у 95% подростков [3].
Клинические проявления ВСД характеризуется полиморфизмом, при котором в патологический процесс вовлекаются многие системы организма, при этом ведущее место принадлежит расстройствам сердечно-сосудистой системы. Выделяются следующие клинические варианты заболевания, которые встречаются изолированно или в сочетаниях: синдромы артериальной гипер-и гипотензии; нейрогенные обмороки; цефалгический синдром; вестибулопатический синдром; нейрогенная гипертермия; функциональная кардиопатия; гипервентиляционный синдром; дискинезия верхних отделов ЖКТ; дискинезия нижних отделов ЖКТ (синдром раздраженной толстой кишки); ангиотрофоневроз; нейрогенный мочевой пузырь; функциональная легочная гипертензия; гипергидроз; нейроэндокринный синдром; вегетативные кризы (панические атаки) [19].
При клинической диагностике следует учитывать общую направленность вегетативных изменений (симпатикотоническая, ваготоническая, смешанная). В подростковом возрасте усиливаются симпатоадреналовые влияния, отражая общую возрастную активацию нейроэндокринной системы [20]. Такие подростки, как правило, астеничные, пониженного питания. Их кожные покровы сухие, бледные, сосудистый рисунок не выражен, отмечается стойкий белый дермографизм. Они часто предъявляют жалобы на болевые ощущения в области сердца (кардиалгии), у них отмечается склонность к тахикардии, повышению артериального давления. Кроме того, для них типичны жалобы на запоры, редкие, но обильные мочеиспускания [21].
У подростков с ваготонией нередко наблюдается склонность к ожирению, несмотря на сниженный аппетит. Для них характерны зябкость, потливость, частая и длительная субфебрильная температура. Кожные покровы с мраморным рисунком, прохладные. Кисти рук и стопы холодные и влажные, часто цианотичные. Дермографизм красный, стойкий, разлитой, иногда возвышающийся. Для таких подростков типичны: брадикардия или брадиаритмия, тенденция к снижению артериального давления, кардиалгии, обмороки, плохая переносимость транспорта, чувство нехватки воздуха. У многих детей отмечаются боли в животе, тошнота, гиперсаливация, склонность к метеоризму, частые и необильные мочеиспускания [21].
Оценивая динамику клинических синдромов в зависимости от типа вегетативного гомеостаза и возраста ребенка, О.Е. Талицкая и С.Б. Шварков (1999) отметили, что у детей с ваготонией клинические проявления возникали в более раннем возрасте и отличались большим разнообразием, чем при смешанном и симпатикотоническом типах вегетативного гомеостаза [17]. Одним из распространенных при ВСД является синдром цефалгии, отмеченный авторами у 35% детей. Наиболее часто цефалгический синдром встречался у детей с ваготоническим типом ВСД.
Проведенные нами ранее исследования показали, что ведущими жалобами у детей и подростков с ВСД являются: головные боли у 73,5% обследуемых, липотимии -у 67,9%, головокружение несистемного характера -у 45,3%, чувство нехватки воздуха – у 41,5%, обмороки -у 18,9% пациентов. Головные боли были представлены головными болями напряжения (ГБН) в 41,5% случаев, мигренью в 24,5%, сочетанием ГБН и мигрени в 7,5% случаев. Нами показано, что у 71,7% подростков отмечались жалобы на утомляемость, общую слабость, истощаемость, вялость, дневную сонливость. Необходимо отметить, что эти жалобы возникали во время учебного дня и не проходили после отдыха (Чутко Л.С. и соавт., 2018).
При психологическом исследовании нами отмечено значительное повышение среднего уровня тревожности (как реактивной, так и личностной) у подростков с ВСД по сравнению с контрольной группой. Данные психофизиологического исследования свидетельствовали о достоверно более высоких уровнях снижения внимания и скорости реакции, а также повышенном уровне ложных тревог в исследуемой группе. Ложные тревоги отражают импульсивность, под которой понимают невозможность контроля над своими импульсами (Чутко Л.С. и соавт., 2018).
Таким образом, основным механизмом в возникновении ВСД можно назвать дисфункцию церебрального гомеостаза, которая приводит к нарушению центральных нейромедиаторных механизмов регуляции висцеральных систем и поведения. Поэтому назначение ноотропной терапии, направленной на нормализацию регуляции мозговых процессов можно отнести к патогенетическим методам лечения. В этой связи следует сказать о препарате Нооклерин®, который обладает церебропротективными свойствами с отчетливым ноотропным, психостимулирующим и психогармонизирующим действием при астенических состояниях, нарушениях памяти различного генеза.
По своей химической структуре он близок к естественным метаболитам мозга и состоит из двух компонентов, один из которых обладает структурным сходством с ГАМК и глутаминовой кислотой, а второй является предшественником холина. Этот препарат можно использовать у детей с 10-летнего возраста. Полученные Ю.В. Поповым (2004) данные свидетельствуют, что Нооклерин® является эффективным и безопасным средством лечения астенических расстройств у подростков.
В рамках нашего исследования дети и подростки с ВСД принимали препарат Нооклерин® в дозе 1-2 г сутки (дети 10-12 лет – по 1/2 ч. л. х 2 раза в день, утром и днем; подростки 13-15 лет – по 1 ч. л. х 2 раза в день, утром и днем) в течение 6 недель. Другой терапии в этот период не проводилось (кроме симптоматического приема анальгетических средств во время приступов головной боли). Эффективность терапии анализировалась при повторном исследовании, проведенном через 60 суток после начала лечения.
Оценка результатов лечения показала, что доля респондеров после курса Нооклерина составила 66,0%. В беседах с подростками и их родителями отмечается улучшение общего самочувствия, уменьшение головокружений. После окончания лечения регистрируется значительное уменьшение липотимии у 83,3%. Кроме этого, следует отметить уменьшение утомляемости и дневной сонливости со 2-й недели приема препарата. Результаты повторного вегетологического обследования показали достоверное снижение данного показателя после курса Нооклерина.
Также отмечалось снижение интенсивности головной боли у 35,9% от всех пациентов с цефалгиями. Улучшение получено у детей и подростков с ГБН. Ранее в работе Е.М. Шипиловой и соавт. (2016) было показано, что применение Нооклерина привело к существенному уменьшению частоты, продолжительности и интенсивности головных болей напряжения у детей и подростков. Достоверного снижения тревожности не отмечено. После лечения у большинства пациентов регистрировалась нормализация показателей вегетативного гомеостаза (таблица). Так, у 62,3% подростков показатель индекса Кердо значительно повысился и приблизился к нулевому уровню, что свидетельствует о функциональном вегетативном равновесии. Повторное психофизиологическое исследование после курса выявило статистически достоверное уменьшение невнимательности, импульсивности и времени реакции.
Таблица.
Динамика клинико-психологических показателей у пациентов с СВД в ходе лечения Нооклерином
Примечания:
*р < 0,05 – достоверность различий по сравнению с контрольной группой;
**р < 0,01 – достоверность различий по сравнению с контрольной группой;
#р < 0,05 – достоверность различий по сравнению с соответствующим показателем до лечения;
##р < 0,01 – достоверность различий по сравнению с соответствующим показателем до лечения
Переносимость терапии можно в целом охарактеризовать как хорошую. Лишь в единичных случаях на фоне лечения отмечались жалобы на трудности при засыпании. Через 3-4 дня сон у указанных пациентов нормализовался самостоятельно без медикаментозной коррекции. Кроме того, в нескольких случаях отмечалось усиление головной боли на протяжении первой недели приема препарата. В дальнейшем этот побочный эффект купировался самостоятельно. Других побочных явлений отмечено не было.
Таким образом, результаты проведенного исследования позволяют утверждать, что применение Нооклерина в лечении ВСД у детей и подростков характеризуется высокой эффективностью. Установлено достоверное снижение выраженности вегетативных нарушений на фоне использования этого препарата. Немаловажно то, что применение Нооклерина почти не сопровождается нежелательными побочными эффектами и осложнениями. Учитывая отсутствие влияния Нооклерина на тревожность, можно предположить повышение эффективности его использования в комбинации с небензодиазепиновыми анксиолитиками.
Лечение ВСД должно носить комплексный характер. Важная роль уделяется образу жизни подростка: режиму дня, обязательным прогулкам на свежем воздухе, адекватному питанию, достаточному времени, выделяемому на сон. Рекомендуются проведение закаливающих процедур, регулярных гимнастических упражнений и пеших прогулок. Следует ограничить просмотр телепередач, компьютерные игры. Обязательна санация очагов хронической инфекции [21].
Комплексность лечения ВСД предполагает большую роль психотерапевтических методик. Рациональная психотерапия при СВД основывается на разъяснении больному доброкачественности имеющихся у него симптомов. Техника лечения основана на беседах с больным, во время которых врач разъясняет ему обратимый характер имеющихся у него нарушений, призывает больного изменить свое отношение к волнующим его событиям окружающей обстановки, перестать фиксировать свое внимание на имеющихся патологических симптомах. Говоря о психотерапевтической коррекции у подростков, необходимо отметить что «мишенью» зачастую является не сам пациент, а его родители.
ЛИТЕРАТУРА
1. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. М., 1987. Т. 2. С. 136-197.
2. Axelrod F.B., Chelimsky G.G., Weese-Mayer D.E. Pediatric Autonomic Disorders // Pediatrics. 2006; 118(1): 309-321.
3. Куликов А.М. Соматоформная вегетативная дисфункция у подростков: сотрудничество интерниста и психотерапевта // Вопросы психического здоровья детей и подростков. 2009. № 9(1). С. 69.
4. Вейн А.М., Вознесенская Т.Г., Голубев В.Л. и др. Заболевания вегетативной нервной системы. М., 1991.
5. Da Costa J. M. On irritable heart; a clinical study of a form of functional cardiac disorder and its consequences // American Journal of the Medical Sciences, Thorofare, N. J., 1871; 61: 17-52.
6. Thiele W. Psycho-vegetative Syndrome // Ment.Welt. 1966; 1 : 9-13.
7. Воробьева О.В. Психовегетативный синдром // Лечение нервных болезней. 2004. № 1. С. 7-11.
8. Карвасарский Б.Д. Неврозы. М.: Медицина, 1990.
9. Вейн А.М. Вегетативные расстройства. Клиника, диагностика, лечение. М.: Мед. информ. агентство, 2003.
10. Белоконь Н.А., Осокина Г.Г., Леонтьева И.В. Вегето-сосудистая дистония у детей: клиника, диагностика, лечение: Методические рекомендации. М., 1987.
11. Середа Ю.В., Шабалов Н.П. Нейроциркуляторная дисфункция у детей: проблемы трактовки и диагностики // Российский семейный врач. 1999. № 4. С. 16-22
12. Боулби Дж. Создание и разрушение эмоциональных связей. М.: Академический проект, 2004.
13. Выготский Л.С. Проблема возраста // Собрание сочинений: В 6 т. Т. 4. М.: Педагогика; 1984.
14. Вроно М.Ш. Сущность и проявления школьной дезадаптации при психических заболеваниях у детей // Актуальные вопросы неврологии и психиатрии детского возраста: Тезисы докладов, 5-8 июня 1984. Ташкент, 1984. С. 159-160.
15. Lipowski Z.J. Somatization: the concept and its clinical application // Am. J. Psychiatry. 1988; 145: 11-21.
16. Мясищев В.Н. Личность и неврозы. Л., 1960.
17. Талицкая О.Е., Шварков С.Б. Цефалгический синдром при вегетативной дисфункции у детей // Журнал неврологии и психиатрии им. С.С. Корсакова. 1999. № 1. С. 11-14.
18. Гиндикин В.Я. Соматогенные и соматоформные расстройства. М., 2000.
19. Неудахин Е.В. Практическое руководство по детским болезням. Т. 11. Детская вегетология / Под ред. Р.Р. Шиляева, Е.В. Неудахина. М.: ИД «МЕДПРАКТИКА-М», 2008.
20. Заваденко Н.Н., Нестеровский Ю.Е. Клинические проявления и лечение синдрома вегетативной дисфункции у детей и подростков // Педиатрия. 2012. № 91(2). С. 92-101.
21. Панков Д.Д. и др. Вегетативно-сосудистая дисфункция у подростков как проявление дисморфогенеза // Рос. пед. журнал. 2001. № 1. С. 39-41.
22. Arruda M.A. et al. Primary headaches in childhood – a population-based study // Cephalalgia. 2010. 30(9):1056-1064
23. Рачин А.П. Головная боль напряжения у школьников (эпидемиология, клиника, лечение): Автореф. дис. … канд. мед. наук. М., 2002.
24. Чутко Л.С. и др. Головные боли напряжения: клинико-психологические варианты и возможности терапии // Журнал неврологии и психиатрии им. С.С. Корсакова. 2010. № 4. С. 52-56.
25. Davidson J.I.R. Generalized anxiety and panic: Common, costly and challenging disorders and their pharmacologic- management CNS Spectr. 2004; 9 (6): 1-7.
26. Batelaan N.M., De Graaf R., Van Balkom A.J., Vollebergh W.A., Beekman A.T. Epidemiology of panic. Jijdschr Psychiatr. 2006; 48(3): 195-205.
27. Ollendick T.H., Mattis S.G., King N.J. Panic in children and adolescents: A review // Journal of Child Psychology and Psychiatry. 1994; 35(1): 113-134.
28. Huffman J.C., Pollack M.H., Stern T.A. Panic Disorder and Chest Pain: Mechanisms, Morbidity, and Management. Prim Care Companion // J Clin Psychiatry. 2002; 4(2): 54-62.
29. Achiam-Montal M., Tibi L., Lipsitz J.D. Panic Disorder in Children and Adolescents with Noncardiac Chest Pain // Child Psychiatry Hum Dev. 2013; Feb., 3.
30. Сыропятов О.Г., Дзеружинская Н. А., Яновский С.С. Место ноофена в лечении тревожных расстройств у пациентов в общей медицинской практике (аналитический обзор) // Украiнський вiсник психоневрологи. 2004. № 12(1). С. 90-93.
31. Чабан О. С., Хаустова Е.А. Терапия пациентов с тревожными синдромами в рамках невротических и психосоматических расстройств. Современные подходы к терапии внутренних болезней: Методическое пособие. Киев, 2009.
32. Морозова О.Г., Ярошевский А.А. Цервикогенная головная боль: современные представления и тактика лечения // Международный неврологический журнал. 2009. Тематический выпуск. С. 40-52.
33. Хайтович М.В. Вегетативнi дисфункцii у дiтей: (Неврологiчнi аспекти). Соцiальна педiатрiя. Роздiл: «Медикосоцiальнi аспекти реабiлiтацii дiтей з хроiчним ураженням нервовоi системи». К., 2001. С. 480-483.
34. Корнишина Т.Л., Сурушкина С.Ю., Чутко Л.С. Применение адаптола при синдроме вегетативной дистонии у детей // Журнал неврологии и психиатрии. 2011. № 9(2). С. 61-63.
35. Маколкин В.И., Абакумов С.А. Нейроциркуляторная дистония в практике терапевта. М.: Медицина, 1985.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
