Синдром верхней глазничной щели неврология

Через
верхнюю глазничную щель проходят: нижняя
и верхняя вена, отводящий нерв, блоковый
нерв, Глазодвигательный, первая веточка
пятого нерва.
Синдром
верхней глазничной щели – одностороннее
поражение 3,4,6 и первой веточки пятого
нерва. Основные причины: переломы, травмы
орбиты, опухоли, остеомиелит, менингиты,
воспаление паутинной оболочки. Симптомы:
наружная офтальмоплегия (паралич всех
мышц, иннервируемых глазодвигательным
нервом) и внутренняя офтальмоплегия
(паралич мышц суживающей зрачок и
ресничной мышцы); птоз, экзофтальм,
мидриаз (расширение зрачка); боль и
снижение чувствительности в области
иннервации 1ой ветви 5 пары (роговица,
верхнее веко, верхняя половина носа).
Синдром
стенки кавернозного синуса, причины:
каротиднокавернозное соустье, менингиома,
аневризма, синус-тромбоз. Симптомы:
тотальная офтальмоплегия, снижение
чувствительности в области 1 веточки 5
пары, односторонний экзофтальм с отеком
век, хемоз (отек коньюктивы, гиперемия).
От
синдрома верхней глазничной щели
отличается начальным поражением
отводящего нерва (сходящееся косоглазие,
диплопия) и 1-й ветви тройничного нерва
(резкая боль в области глазницы, половине
лба) с последующим присоединением
поражения глазодвигательного, блокового
нервов и развитием полной офтальмопатии.
14. Мосто-мозжечковый угол. Симптомы поражения.
Это
участок головного мозга, ограниченный
задним краем моста, мозжечком и оливой
продолговатого мозга. Причины поражения:
опухоль, кисты, воспаление паутинной
оболочки, другие воспалительные процессы.
При локализации патологического процесса
в мосто-мозжечковом углу возникают
симптомокомплексы поражения следующих
нервов: 5,6,7,8,13. Симптомы поражения: шум
в ушах, снижение слуха, боль, головокружение,
периферический паралич лицевого нерва,
одностороннее снижение вкуса, боли,
парастезии в половине лица, парез
наружной прямой мышцы глаза – сходящиеся
косоглазие, диплопия на стороне поражения.
15. Зрительный нерв, зрительный анализатор (пути, подкорковые зрительные центры, зрительная кора). Симптомы поражения на разных уровнях. Корковый центр, симптомы раздражения и поражения.
II
пара
. Зрительный нерв.
Зрительный
анализатор: в сетчатке есть палочки и
колбочки, далее идут биполярные клетки,
далее ганглиозные, затем аксоны
ганглиозных клеток формируют нерв ;
через канал зрительного нерва он попадает
в череп, тянется по основанию лобной
доли и над областью турецкого седла
волокна от внутренне половины сетчаток
обоих глаз делают перекрест ; а от
наружной половины идут без перекреста
( перекрест называется хиазмой).
За
хиазмой участок пути называется
зрительный тракт. В нем проходят волокна
от одноименных половин сетчаток обоих
глаз ( пр от прав, лев от лев).
Зрительный
тракт огибает ножку мозга и идёт в
подкорковых путях: верхний бугор
четверохолмия, наружные коленчатые
тела, зрительный бугор ( подушка).
От
подкорковых путей начинается пучок
Грациоле. Он проходит через заднюю часть
задней ножки внутренней капсулы, затем
расходится в зрительную лучистость ;
над шпорной бороздой верхние отделы
пучка, под шпорной – нижняя (язычная
извилина) – всё это находится на медиальной
поверхности затылочной доли.
Дуга
зрачкового рефлекса: свет падает на
сетчатку, затем зрительный нерв ( хиазма),
затем зрительный тракт, далее через
вставочные нейроны переключается
на ядрах якубовича своей и противоположной
стороны. От ядер якубовича волокна идут
в составе глаза двигательного нерва и
подходят к исполнительной части дуги
( К мышцы суживающей зрачок).
Симптомы:
снижение зрения(Амблиопсия),Отсутствие
зрения (амовроз),Отсутствие прямой
реакции зрачка на свет, глазное дно
может быть застойным
Если
поражается внутри хиазмы:
выпадают наружные поля зрения(Этот
синдром битемпоральная гетеронимная
гемианопсия)- при аденоме гипофиза, при
гидроцефальном третьем желудочке,при
опухолях бугорка турецкого седла.
Если
патологический процесс снаружи хиазмы,
синдром называется биназальная
гетеронимная гемианопсия.
Поражение
зрительного тракта,
подкорковых центров зрительного нерва,
пучка грациоле, внутренней капсулы,
всей медиальной поверхности затылочной
доли с одной стороны будет гомонимная
гемианопсия с противоположной стороны.
Одностороннее
поражение пучка грациоле или области
над шпорной бороздой(Например
справа), То будет наоборот-левосторонняя
нижнеквадраниная гомонимная гемианопсия.
Одностороннее
поражения нижних отделов пучка грациоле
или язычный извилины
(например слева), То будет правостороннее
верхняя квадрантная гомонимная
гемианопсия (Выпадение полей зрения)
При
раздражении медиальной поверхности
затылочной доли
будет зрительные галлюцинации простого
содержания(Звёздочки, палочки, искры,
молнии) – При повышении внутричерепного
давления, при эпилепсиях.
При |
Соседние файлы в папке Экзамен
- #
- #
- #
- #
Источник
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
 При возникновении негативного воздействия на верхнюю область щели глазницы, которая соединяет среднюю черепную ямку с орбитой, может появиться синдром верхнеглазничной щели. В результате этого процесса поражаются III, IV, VI нервы черепа, первая ветвь V нерва.
При возникновении негативного воздействия на верхнюю область щели глазницы, которая соединяет среднюю черепную ямку с орбитой, может появиться синдром верхнеглазничной щели. В результате этого процесса поражаются III, IV, VI нервы черепа, первая ветвь V нерва.
Отмечается полная офтальмоплегия и анестезия различных отделов глаза – роговицы, верхнего века, гомолатеральной половины лобной части.
Причины синдрома
Возникновение синдрома обусловлено рядом поражений нервов вокруг глаза. От негативного воздействия страдают:
- глазодвигательный;
- блоковый;
- отводящий;
- глазной нервы.
Синдром может возникнуть в результате механического повреждения глаза, а также стать последствием различных заболеваний в организме человека:
- Частой причиной возникновения синдрома становится появление опухолей в головном мозге. При близкой их локализации к глазу,
 они могут вызвать поражение нервов.
они могут вызвать поражение нервов. - Наблюдается возникновение синдрома при арахноидите. В этом случае он обусловлен воспалением паутинной оболочки в головном мозге.
- При менингитах в зоне верхней щели глаза может возникнуть осложнение.
- Если орбита глаза была травмирована, то повреждение может привести к возникновению синдрома.
- Иногда синдром вызван попаданием инородного тела в область глаза. В результате этого может произойти сдавливание нервных окончаний и вены в верхней области глазницы.
Симптоматика заболевания
Для синдром верхней глазничной щели характерны следующие симптомы:
- При опущении верхнего века возникает птоз. Глазная щель может полностью или частично закрыться.

- В результате развития патологического состояния глазодвигательных нервов может отмечаться возникновение паралича мышц глаза. Это состояние носит название офтальмоплегии. У больного человека отмечается отсутствие двигательной активности глазного яблока.
- Кожа век и роговицы становится менее чувствительной при тактильном контакте.
- После поражения может расшириться зрачок (мидриаз). Такое состояние обуславливается снижением количества света, а также отравлением химическими веществами.
- При синдроме расширяются вены сетчатки, а также происходят изменения в артериях.
- В результате поражения тройничного нерва воспаляется роговица. Процесс носит название нейропаралитического кератита и протекает вяло.
- Иногда наблюдается возникновение пучеглазия – экзофтальмы, при котором происходит выстояние глазного яблока.
Признаки синдрома могут выявляться не в полной мере. Это зависит от степени и количества поражения нервов. Если больной ощущает два и более тревожных признака, необходимо экстренно посетить врача для обследования.
Диагностика синдрома
Диагностика синдрома затрудняется из-за похожести его симптомов на другие заболевания. Возникновение признаков, отмечающихся при синдроме, может быть обусловлено проявлениями:
- параселлярных и опухолей средней ямки черепа, крыловидной кости, гипофиза;
- ретробульбарных объемных процессов;
- аневризмов сонной артерии;
- периостита;
- остеомиелита и др.
 Также симптоматика характерна для миастенических расстройств, заболеваний щитовидной железы, височного артериита, менингита, рассеянного склероза, мигрени с аурой. Все заболевания могут стать источником образования офтальмоплегии в результате дисфункции нервов черепно-мозговой области.
Также симптоматика характерна для миастенических расстройств, заболеваний щитовидной железы, височного артериита, менингита, рассеянного склероза, мигрени с аурой. Все заболевания могут стать источником образования офтальмоплегии в результате дисфункции нервов черепно-мозговой области.
Поэтому при обращении в медучреждение пациенту необходимо пройти диагностику. На первом этапе показан осмотр офтальмолога. Он исследует поля и остроту зрения, состояние глазного дна.
После осмотра глаз к работе подключается невролог. Врач опрашивает пациента в ходе сбора анамнеза. Также показано проведение детального осмотра.
Среди методов инструментальной диагностики выделяют:
- КТ (компьютерную томографию) мозга и турецкого седла;
- МРТ (магнитно-резонансную томографию) головного мозга и турецкого седла.
- также проводится ангиография и эхография.
Если при диагностике в ходе МРТ-исследования выявляется гранулематозное воспаление наружной стенки кавернозного синуса, то диагностируется синдром Толоса-Ханта.
Для подтверждения результата проводится биопсия. При отсутствии гранулемы ставится диагноз «синдром верхней глазничной щели».
Методы терапии и профилактики
Лечение синдрома осуществляется с помощью иммуносупрессивной терапии. При исследованиях, проводимых при выборе терапии для данного заболевания, наиболее высокую эффективность показали кортикостероиды.
При диагностировании синдрома больному может быть назначен Преднизолон, а также препарат с аналогичным действием Медрол. При приеме таблеток соблюдается дозировка от 1 до 1,5 мг, в зависимости от массы тела больного (умножение указанной дозировки производится на количество кг). Также лекарство вводят внутривенно. Ежесуточно показана доза от 500 до 1000 мг.
Результат после применения стероидов оценивается спустя 3 суток. Если диагноз поставлен правильно, то симптомы должны исчезать. Однако препарат способствует снижению признаков, проявляющихся также при:
- пахименингите;
- хордоме;
- лимфоме;
- аневризме;
- карциноме.
Поэтому важно правильно поставить диагноз, чтобы лечение проводилось в направлении его устранения. Также в ходе симптоматической терапии для снижения болей применяют анальгетики и антиконвульсанты. Показан прием общеметаболических средств и витаминов для укрепления всех систем организма.
Профилактические меры применяются в зависимости от заболевания, которое спровоцировало синдром верхней глазничной щели. Если синдром возник в результате травмирования, то следует избегать дальнейшего повреждения глаза. Это может привести к необратимым последствиям.
Основное правило после возникновения синдрома – экстренная консультация офтальмолога и невролога. Они помогут вовремя диагностировать болезнь и не допустить осложнений, назначив терапию.
Дмитрий Семенов
Невропатолог
Этот раздел создан чтобы позаботиться, о тех, кому необходим квалифицированный специалист, не нарушая привычный ритм собственной жизни.
Источник
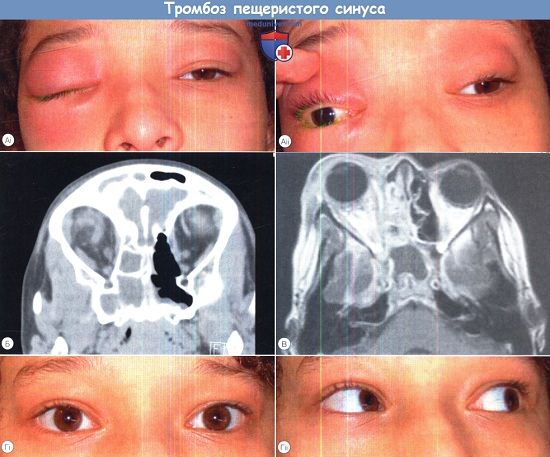
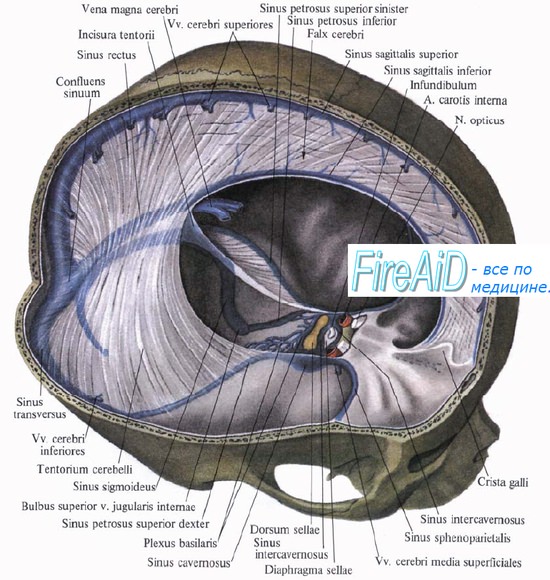
Синдром верхушки орбиты. Синдром пещеристой пазухи – кавернозного синусаСиндром верхушки орбиты включает симптомы поражения III, IV, VI пар ЧН, I ветви тройничного нерва, зрительного нерва (в виде изменения полей зрения), наблюдается при опухолях верхушки орбиты. Синдром верхней глазничной щели описан при опухолях и переломах основания черепа. При нем имеет место поражение III, IV, VI пар ЧН и первой ветви тройничного нерва. Синдром пещеристой пазухи (кавернозного синуса). Пазуха располагается по бокам турецкого седла, в поперечном разрезе имеет вид треугольника, в полости ее обнаруживается множество перегородок. В пазухе различают три стенки: верхнюю, наружную и внутреннюю. В верхней стенке залегает глазодвигательный нерв, ниже – блоковый, в латеральной стенке располагается первая ветвь тройничного нерва. Между блоковым и глазничным нервами располагается отводящий нерв. Он находится в глубине пещеристой пазухи, медиальнее его проходит внутренняя сонная артерия со своим симпатическим сплетением. В полость пазухи впадает верхняя глазничная вена. Наиболее ранимыми из всех нервов, проходящих в пазухе, являются отводящий нерв и первая ветвь тройничного нерва, поэтому первыми признаками заболевания будут парез отводящего нерва и невралгия в зоне иннервации глазной ветви тройничного нерва. В дальнейшем развивается полная офтальмоплегия, анестезия в зоне иннервации I ветви тройничного нерва. Очень важна диагностика синдрома кавернозного синуса у лиц в бессознательном состоянии. В этом случае глаз на стороне очага будет отклонен внутрь (парез наружной прямой мышцы глаза), выпадает роговичный рефлекс, обнаруживаются трофические нарушения роговицы – покраснение глаза, иногда язвочки на роговице (результат поражения первой ветви тройничного нерва). Синдром кавернозного синуса может быть следствием тромбоза вен кавернозного синуса, тромбофлебита, сфеноидита, опухоли гиофиза и височной доли, аневризмы. При тромбозе кавернозного синуса наряду с перечисленной симптоматикой регистрируется отек век, коньюктивы, других мягких тканей лица. Те же симптомы прослеживаются и при тромбофлебите, но к ним присоединяется тяжелое общее состояние больного, температура, воспалительные изменения в крови.
Нами наблюдался больной N., 62 лет. Работал в гараже глубокой осенью. Вспотел, накинул на себя холодную куртку. На вторые сутки почувствовал боль в ушах, обратился к оториноларингологу, который обнаружил двусторонний катаральный отит. На 3-4 сутки от начала заболевания появились нарастающие по интенсивности головные боли, двоение в глазах, вначале субфебрильная, затем гектическая температура, постоянные тупые боли в области правого надбровья и щеки. На фоне этих болей периодически возникали стреляющие кратковременные боли в области лба, которые начинались от брови, распространялись на лоб и висок, щеку. При осмотре выявлялся парез наружной прямой мышцы справа, сомнительная болезненИость в точках выхода I, II ветвей тройничного нерва справа. Других симптомов, в том числе менингеальных, не определялось. При рентгеновской компьютерной томографии (РКТ) костей черепа обнаружен сфеноидит, который подтвердился пункцией основной пазухи. Таким образом, у больного с воспалительным процессом в основной пазухе произошло его распространение на образования пещеристой пазухи справа, которое манифестировало выраженными инфекционными проявлениями, нейропатией VI пары ЧН, невралгическими болями в зонах иннервации I и II ветвей V пары справа. Синдром петросфеноидального угла. Петросфеноидальный угол образован передним краем пирамиды височной кости и задним краем большого крыла основной кости. Синдром петросфеноидального угла наблюдается при менингитах, оболочечных опухолях, в том числе канцероматозе оболочек, саркоме евстахиевой трубы у детей. Синдром складывается из симптомов поражения II, III, IV и VI пар ЧН. Первым признаком заболевания может быть снижение слуха (при саркоме евстахиевой трубы) и боли в зоне иннервации I и II ветвей V пары, затем в процесс вовлекаются и другие нервы. При локализации очага в месте прохождения глазодвигательного нерва между сосудами наблюдаются как симптомы его раздражения, так и выпадения. Каждый из них может служить одним из признаков аневризмы.
Также рекомендуем видео анатомии и топографии синусов твердой мозговой оболочки– Также рекомендуем “Ядерное поражение глазодвигательного нерва. Синдромы Вебера, Нотнагеля, Клода и Бенедикта” Оглавление темы “Нарушения движения глаз – патология глазодвигательных нервов”: |
Источник
Верхняя глазничная щель – это пространство размером чуть более 20 мм, которое находится в глубине глазницы и граничит с крыльями клиновидной кости. Данная щель играет роль соединительной полости между черепной ямкой и самой глазницей. Глазничная полость не пустая – её затягивает особая пленка с проходящими через нее венами и нервными волокнами. Внешнее или внутреннее воздействие на полость может вызвать синдром верхней глазничной щели. Этот процесс характеризуется поражением нервов черепа с III по VI.
Что это за синдром?

Синдром вызван поражением глазного, отводящего, блокового и глазодвигательного нерва
Механизм болезни заключается в поражении структуры самих тканей, которые проходят в области вен и нервных пучков. Иногда она распространяется на блоковые, отводящие и глазодвигательные нервы. Такие проявления синдрома приводят к постоянной боли в области орбиты глаза, а со временем – к ухудшению зрения.
Причины нарушения
Синдром верхней глазничной щели может развиваться под влиянием следующих факторов:
- Доброкачественные и злокачественные образования в мозге. Когда расположение опухоли близко к глазу, то она оказывает воздействие и на нервные пучки.
- Арахноидит – воспалительный процесс в паутинной оболочке также приводит к развитию синдрома.
- Менингит может становиться причиной такого осложнения, если он локализуется в зоне верхней глазной щели.
- Попадание инородного предмета. Трение глаз грязными руками или случайное попадание более крупных частиц может привести к сдавливанию нервного пучка и развитию синдрома.
- Травмирование глазной орбиты – один из самых распространенных факторов, влияющих на формирование условий для развития болезни.
- Неврологические патологии.
Патология затрагивает одинаково и женщин и мужчин. Чаще всего встречается у пожилых людей, когда внутренние системы становятся более хрупкими.
Симптомы
Появление данного заболевания характеризуется такими симптомами:
- Возникает полное или частичное перекрытие глаза. Данное проявление называется птозом.
- Патологический процесс может становиться причиной паралича мышц глазного аппарата. Такой симптом называется офтальмоплегией. На осмотре офтальмолог устанавливает полное отсутствие движимости глазного яблока.
- Роговица и кожа века становятся практически нечувствительными к прикосновениям.
- В случае, когда синдром на серьезной стадии, может проявиться мидриаз – сильное расширение зрачка. Обычно оно вызвано недостаточным количеством света, который попадает на хрусталик, и отравлением токсинами.
- Еще одним симптомом является расширение вен сетчатки.
- Доктор может выявить также воспаление роговицы, которое возникает на фоне поражения тройничного нерва. Это нейропаралитический кератит. Как правило, процесс протекает очень медленно.
- В редких случаях проявляется экзофтальма или пучеглазие.
В зависимости от степени и количества пораженных нервов симптомы могут быть проявлены не в полной мере. Когда человек сам ощущает какие-либо тревожные признаки, он должен незамедлительно обратиться к офтальмологу для обследования.
Диагностика синдрома

Диагностировать данное заболевание можно с помощью МРТ головного мозга
Отмечается значительное затруднение при постановке верного диагноза, поскольку симптомы синдрома верхней глазничной щели очень схожи с проявлениями ряда других заболеваний. Эти же признаки могут проявляться при:
- миастенических расстройствах;
- дисфункции щитовидной железы;
- менингите;
- височном артериите;
- мигренях с аурой.
Такие симптомы могут наблюдаться также при рассеянном склерозе, периостите, аневризмах сонной артерии, остеомиелите и проч. Поэтому при обращении в медицинское учреждение пациента направляют на полное медицинское обследование, чтобы исключить как можно больше вероятных факторов.
На первичном осмотре офтальмолог устанавливает остроту зрения и поля, состояние глазного дна. Затем больной направляется к неврологу, где специалист проводит сбор анамнеза и детальный осмотр.
Инструментальная диагностика включает в себя следующие методы:
- компьютерная томография турецкого седла и мозга;
- ангиография и эхография;
- МРТ мозга и турецкого седла.
Если в ходе МРТ был выявлен воспалительный процесс с гранулемой на наружной стороне кавернозного синуса, то ставится диагноз “синдром Толоса-Ханта”. Чтобы подтвердить или опровергнуть результат, назначается биопсия. Если же гранулема отсутствует, ставят диагноз “синдром верхней глазничной щели”.
Лечение и профилактика

Принимать препараты рекомендуется после консультации врача
В основу терапии положено иммуносупрессивное лечение. Согласно продолжительной врачебной практике, наиболее высокую эффективность в борьбе с проявлениями синдрома показали кортикостероиды.
Как правило, больному назначается прием препарата Преднизолон или средства с таким же принципом действия под названием Медрол. В некоторых случаях показано внутривенное введение лекарства. Важно соблюдать указанную доктором дозировку (суточная доза может составлять от 500 до 1000 мг).
Результат терапии можно оценивать уже на 4-й день приема препарата: если диагноз был поставлен корректно, то интенсивность проявления симптомов будет снижаться. Однако важно знать, что упомянутые препараты эффективны также при хордоме, аневризме, лимфоме, карциноме. Потому крайне важно установить диагноз верно.
Терапия симптомов включает в себя также прием анальгетиков и антиконвульсантов. Обязательно также надо осуществлять общее укрепление иммунитета и всех систем организма. С этой целью назначаются общеметаболические препараты и витаминные и минеральные комплексы. Следует откорректировать режим сна и бодрствования и рацион.
Врачи, занимающиеся поиском максимально эффективного лекарства от этого заболевания, указывают на то, что встречается оно относительно редко. Потому очень важно обратиться к квалифицированному и опытному доктору. Это ускорит составление плана терапии и значительно повысит шансы на то, что диагноз будет поставлен верно.
Профилактика повторного возникновения синдрома верхней глазничной щели зависит от того, что послужило причиной его возникновения. К примеру, если таким фактором стала травма, то следует избегать механического воздействия на глаз, поскольку последствия повторного синдрома могут быть необратимы.
Самое важное правило – сразу же обращаться за консультацией к офтальмологу и неврологу. Только специалист сможет поставить диагноз и предотвратить развитие опасных осложнений.
Источник