Желтушка у новорожденных код по мкб 10
Тактика лечения:
1. Антенатальный и ранний послеродовые периоды:
– на дородовом этапе всем беременным женщинам рекомендуется определить группу и резус принадлежность крови;
– у ребенка от матери с резус-отрицательной принадлежностью крови в пуповинной крови определить группу и резус принадлежность, пробу Кумбса;
– у ребенка, родившегося от матери с группой крови О(1) резус-положительной, определить в пробе пуповинной крови группу крови и пробу Кумбса.
2. Постнатальный период:
– осмотр ребенка как минимум каждые 8-12 часов, в течение первых нескольких дней;
– обеспечить основные принципы ухода, соответствующие принципам ухода за здоровым новорожденным: адекватное грудное вскармливание (минимум 8 раз в сутки), не рекомендуется выпаивать детей водой или раствором глюкозы в дополнение к грудному вскармливанию;
– обеспечить тепловую защиту.
1. Появляется не ранее 2 суток, распространяется не более 1-3 зон по шкале Крамера.
2. Ребенок активный, имеет хороший сосательный рефлекс и нормальную температуру.
3. Размеры печени и селезенки не увеличены.
4. Моча светлая, стул окрашен
1. Определить ориентировочный уровень билирубина по шкале Крамера и/или провести тест на концентрации билирубина (ТКБ).
2. Обеспечить адекватное вскармливание.
3. Обеспечить ежедневный мониторинг ребенка.
4. Обучить мать наблюдать и ухаживать за ребенком.
5. Ребенка можно выписать домой.
Желтуха, связанная с грудным молоком:
1. Определяется у 3-5% новорожденных, находящихся на исключительно грудном вскармливании (ИГВ).
2. Диагностируется у здоровых новорожденных в случае отсутствия клинических проявлений любого заболевания.
3. Может быть 2 пика повышения билирубина: между 4-5, и 14-15 днями жизни.
4. Желтушное окрашивание кожи может сохраняться до 12 недель жизни ребенка.
5. Дети с этой желтухой не нуждаются в медикаментозной терапии и прекращении грудного вскармливания.
1. Желтуха появляется в первые 24 часа после рождения или определяется на подошвах или ладонях.
2. Желтуха появляется после 7 дня жизни.
3. Желтуха сохраняется более 14 дней у доношенных и более 21 дня у недоношенных без четкой тенденции к уменьшению.
4. Состояние ребенка может быть удовлетворительным или нарушенным.
5. Печень и селезенка могут быть увеличены.
6. Возможно изменения цвета мочи и кала.
1. Немедленное начало фототерапии.
2. Определить общий билирубин (ОБС) сыворотки и его фракции.
3. Определить уровень гематокрита, гемоглобина, количество эритроцитов и ретикулоцитов.
4. Провести контроль массы тела новорожденного.
5. Оценить адекватность грудного вскармливания.
6. При наличии данных за другое заболевание – дополнительное вмешательство, согласно соответствующих заболеваний.
Терапия неонатальных желтух:
1. Фототерапия.
2. Заменное переливание крови.
Показания к фототерапии у доношенных новорожденных
Когда?
– ОБС > 170 мкмоль/л в первые 24 часа;
– ОБС > 260 мкмоль/л между 25-48 часами;
– ОБС > 300 мкмоль/л > 48 часов.
Показания к фототерапии у недоношенных новорожденных
Когда?
– ОБС 100 мкмоль/л в первые 24 часа у детей < 1000 г;
– ОБС >100 мкмоль/л в первые 24 часа у детей < 1500 г;
– ОБС 125 мкмоль/л между 25-48 часами у детей < 1000 г;
– ОБС >125 мкмоль/л между 25-48 часами у детей < 1500 г;
– ОБС 140 мкмоль/л более 48 час. у детей < 1000 г;
– ОБС 180 мкмоль/л более 48 час. у детей < 1500 г;
– ОБС 150 мкмоль/л 72 час. и более у детей < 1000 г;
– ОБС 200 мкмоль/л 72 час. и более у детей < 1500.
Как долго?
– Не менее 24 часов.
Как часто измерять уровень билирубина?
– Каждые 24 часа.
Когда отменять?
– Когда уровень билирубина будет ниже уровня риска.
– ребенок должен быть полностью раздет;
– прикрыть глаза светонепроницаемой повязкой;
– лампу установить на расстоянии, рекомендуемом в инструкции производителя;
– проводить фототерапию непрерывным способом (кроме перерывов на кормление).
Мониторинг во время фототерапии:
– контроль температуры тела ребенка через каждые 3 часа;
– взвешивать ребенка как минимум 1 раз в сутки;
– изменять положение тела ребенка как минимум после каждого кормления;
– продолжить грудное вскармливание не менее 8 раз в сутки без ночного перерыва;
– лабораторное обследование в динамике.
1. Фототерапия у доношенного новорожденного:
– прекращается в случае получения результата общего билирубина в сыворотке крови ниже первоначального уровня, при котором она была начата, и наличия или отсутствия факторов риска.
2. Фототерапия у недоношенного новорожденного:
– прекращается при удержании результата билирубина ниже уровня, при котором она была начата, и наличия или отсутствия факторов риска.
3. Если у ребенка светлый стул или темная моча, фототерапия не показана.
Критерии для перевода в стационар 3-го уровня или для повторной госпитализации:
– проведение обменной трансфузии;
– ухудшение клинического состояния ребенка с желтухой;
– уровень прямого билирубина более 34 мкмоль/л (более 20% от уровня ОБС);
– увеличение печени и /или селезенки;
– наличие темной мочи и и/или обесцвеченного стула;
– распространение желтушного окрашивания на ладони и подошвы.
Показания для заменного переливания крови:
1. В случае неэффективности фототерапии.
2. В случае развития клиники острой билирубиновой энцефалопатии независимо от уровня билирубина.
3. В случае нарастания общего билирубина в сыворотке крови до критических цифр (у доношенных – 510 мкмоль/л, у недоношенных – 350 мкмоль/л).
Уровни билирубина, определяющие потребность проведения ЗПК:
– масса тела (г)
– с факторами риска
– без факторов риска
– менее 1000
– 1000-1249
– 1250-1499
– 1500-1999
– 2000-2499
– 2500 и более
– 205
– 222
– 222
– 255
– 290
– 305
– 205
– 222
– 255
– 290
– 305
– 342-425-510
Требования к заменному переливанию крови:
1. Критерий направления ребенка в стационар 3-го уровня для оказания медицинской помощи (из родильного отделения ЦРБ в перинатальный центр).
2. Процедуру должен проводить только обученный персонал.
3. Процедуру проводить только в операционной с соблюдением всех правил асептики и антисептики.
4. Продолжать грудное вскармливание и фототерапию.
Индикаторы эффективности лечения:
– удовлетворительное клиническое состояние ребенка;
– локализация желтухи по 1-3 зонах по шкале Крамера;
– налаженное грудное вскармливание.
Источник
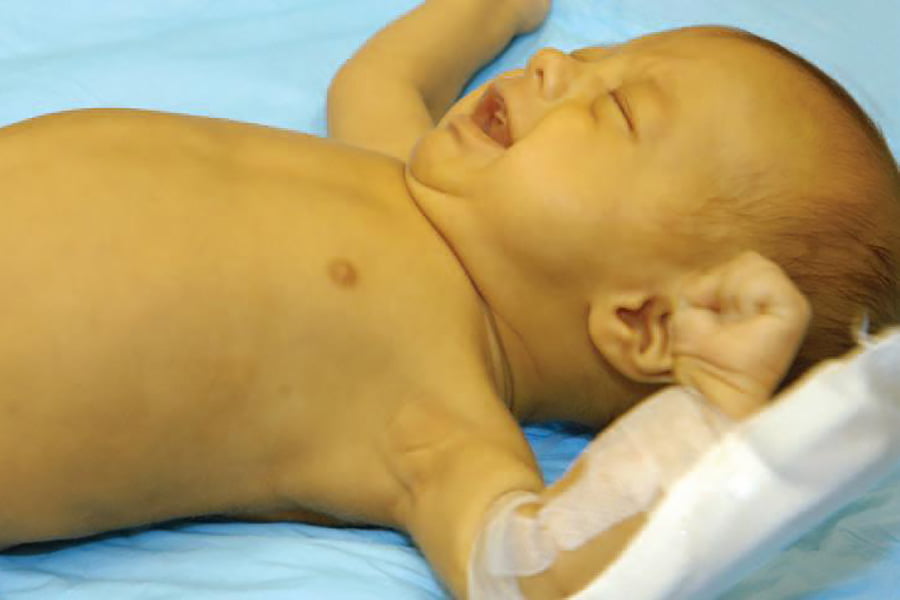
Что такое желтуха у новорожденных
Сегодня мы поговорим о желтушке новорожденных, как физиологической, так и патологической, ее причинах возникновения в первые дни жизни малыша, последствиях желтухи, симптомах и признаках, диагностике и, конечно, способах лечения.
Неонатальная желтуха новорожденных — это довольно распространенное явление, которое бывает как у доношенных малышей, так и у тех, кто родился раньше положенного срока. Оно обусловлено распадом особого белка — фетального гемоглобина, который ребенку больше не нужен после появления на свет и начала дыхания легкими. Он заменяется на гемоглобин А, а в процессе распада образуется билирубин. При большом его скоплении кожа, слизистые оболочки и белки глаз начинают желтеть.
Врачи называют послеродовую желтуху не болезнью, а естественным физиологическим процессом, проходящим бесследно. Но бывают случаи патологической желтухи, когда дети подлежат госпитализации – такую желтуху необходимо вылечить.
Желтуха у новорожденных: причины
- Аномалии в развитии селезенки, печени, протоков, по которым проходит желчь.
- Родовые травмы.
- Наследственные патологии.
- Застой желчи.
- Недоразвитие органов.
- Гепатиты.
- Несовместимость крови.
- Резус-конфликт.
- Гормональные сбои.
- Сахарный диабет матери.
- Заражение плода во внутриутробном периоде инфекциями, ведущими к патологиям печени и кровоснабжения.
- Прием матерью большого количества медикаментов при беременности или в родовой деятельности.
- Кефалогематомы.
- Позднее прикладывание к груди.
- Вскармливание смесью с первых часов жизни.
- Критичная потеря веса новорожденного.

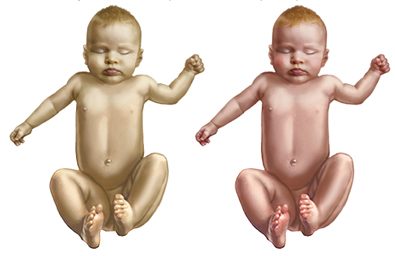
Типы желтухи
- Физиологическая желтуха новорожденных (неонатальная желтуха или гипербилирубинемия)
Это естественное состояние, которое появляется при рождении и проходит у грудничка без медицинского вмешательства. Отличить физиологическую желтуху от патологической нужно доверить врачу. Первые симптомы желтушки обычно наблюдаются на 1-3 сутки жизни малыша (может и позже). Транзиторная (временная)желтуха развивается у 50— 70% новорожденных детей, в то время как повышение уровня непрямого билирубина обнаруживается у всех. Анемии и увеличения внутренних органов не диагностируется.
Возможно окрашивание кожи в лимонный цвет.
При неонатальной желтухе довольно часто наблюдается повышенный уровень эстрогена в материнском молоке, передающийся малышу при грудном вскармливании. В таком случае сначала выводится эстроген, а потом билирубин.
Сколько держится желтуха у новорожденных? Если желтушка у младенца имеет только физиологические причины, то она держится 7-10 дней, если же она вызвана и гормональными нарушениями у матери ребенка, то это состояние более долгое и может сохраняться даже у месячных детей. Состояние может длиться до трех месяцев.
Прекращать грудное вскармливание не рекомендуется, если общее состояние новорожденного не нарушено – у него отличный сон, сосательный рефлекс активный, прибавка в весе не ниже нормы.

- Патологическая желтуха
Это критичное состояние, характеризующееся поражением клеток организма и угасанием рефлексов.
- Механическая — обусловлена закупоркой желчных протоков.
- Гемолитическая — такая врожденная желтуха встречается реже и диагностируется в первые часы жизни. Возникает по различным причинам, кроме механических – нефункциональность печени, резус-конфликт, вирусы, бактерии и прочее.
После выздоровления дети обязательно должны наблюдаться в течение последующего года у окулиста, невролога и ортопеда. Нужно соблюдать рекомендацию врача – не ставить прививки 1 год.
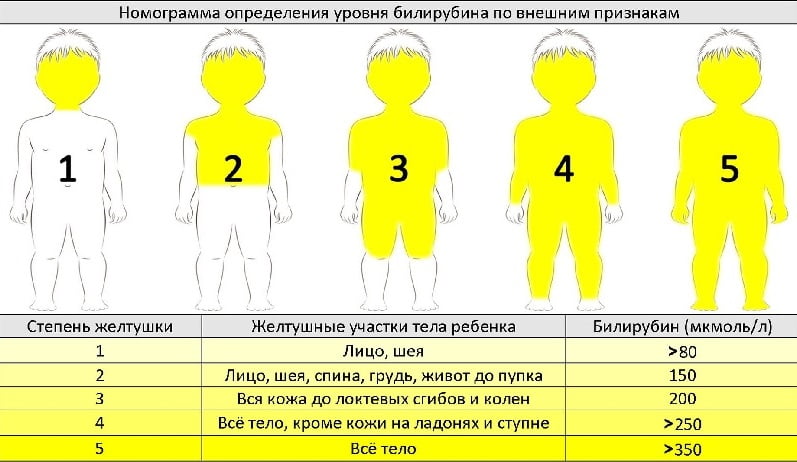
Степени
Различают 5 степеней желтушки:
- Желтеет только кожа шеи и лица.
- Желтушность верхней части тела до пупка.
- Распространение не ниже коленей.
- Желтушность на всем теле, кроме поверхности стоп и ладоней.
- Пожелтение стоп и ладоней.
Симптомы желтухи, группа признаков при патологическом типе
- Пожелтение кожи, слизистых оболочек вплоть до приобретения зеленого оттенка – так выглядит грудничок с желтухой. Фото проявления симптома можно посмотреть в свободном доступе.
- Увеличение внутренних органов (селезенка, часто печень).
- Кал становится белым, бесцветным.
- Моча темная.
- Беспричинное появление синяков.
Через 14 -20 дней симптомы становятся ярче и выраженнее, в затяжном состоянии ребенок чувствует себя хуже.
Патологическая желтуха вызывает множество осложнений и имеет различные формы, которые проявляются по-разному. Например, самым опасным и тяжелым состоянием является ядерная желтуха, при которой младенец должен обязательно находиться под круглосуточным наблюдением специалистов в условиях стационара.
- Сосательный рефлекс ослаблен.
- Сонливость.
- Крик малыша монотонный.
- Вялость.
- Взгляд становится блуждающим.
- Заторможенность.
- Тошнота, рвота, обильные частые срыгивания.
- Большой родничок становится выпуклым.
- Рефлексы ребенка угасают.
- Периодические всплески нервного возбуждения.
- Судороги.

Диагностика желтухи у новорожденных, код по МКБ 10
- Обнаружение признаков желтухи новорожденных происходит в роддоме или врачом педиатром во время первого патронажа.
- Из лабораторных методов проводят анализ крови, биохимию крови с определением уровня общего и непрямого билирубина, уровень гормонов в крови, ИФА и ПЦР на выявление инфекций.
- Из инструментальных — УЗИ, ФГДС, рентгенологическое исследование.
- Также рекомендован осмотр такими специалистами, как гастроэнтеролог и хирург.
Код неонатальной желтухи по МКБ 10 — P59.
Лечение желтухи
Терапия направлена на устранение первопричины, симптомов и улучшение состояния ребенка.
При физиологической желтухе малыш не нуждается в лечении, это лишь особенность организма. Но при интенсивности желтушности кожи иногда назначают светолечение. Это ускорит процесс превращения билирубина в водорастворимую форму и позволит ему покинуть организм с калом и мочой.
Патологическая желтуха подразумевает различные манипуляции и терапию медикаментами.
- Переливание крови. На сегодняшний момент это достаточно распространенный метод избавления маленького организма от отравляющих его веществ. Рассматривать мать малыша как донора возможно не ранее, чем через два месяца после родов. Ей необходимо восстановить кровопотери и не потерять лактацию. Объем «новой» крови составляет около 80 % всего кровотока ребенка, причем происходит замена только эритроцитов.
- Фототерапия или солнечные ванны. Под действием лучей билирубин подвергается быстрейшему распаду и выходу. Целесообразно применять данный метод только при легкой и средней форме течения болезни. Для лучшего эффекта ребенка постоянно поворачивают, подставляя под лампу солнечного света разными сторонами тела. Примерное проведение под лампой в сутки составляет 14-16 часов.
- Желчегонные средства. Урсофальк, Хофитол. Эти средства содержат витамины, органические кислоты, минеральные вещества и флавоноиды. Действие лекарств заключается в улучшении работы почек, печени и обмена веществ. Побочные явления встречаются крайне редко. Средства имеют хорошие отзывы.
- Сорбенты. Полисорб, Смекта. Они направлены на быстрейшее выведение билирубина из организма и красящего желтого пигмента из кровяного русла. Эти препараты не токсичны ими можно лечить с первого часа появления на свет.
- Глюкоза 5%. Пройти курс лечения глюкозой необходимо при низких показателях сахара в крови. В первые часы жизни уровень глюкозы снижается, но с течением некоторого времени показатели нормализуются. Но если глюкозы все же недостаточно, то ее восполнение происходит при помощи внутривенных вливаний, зонда или раствором в бутылочке. На распад и выведение билирубина глюкоза влияет незначительно. Поэтому применяется в качестве общеукрепляющей терапии. Часто принимается в комплексе с витаминами.
- Плантекс. Это препарат, состоящий из плодов фенхеля. Он активизирует деятельность печени. Разрешен с самых первых дней жизни малыша.
- При очень тяжелом затяжном течении клинической желтухи у новорожденного, сопровождающимся судорогами можно лечиться препаратами Фенобарбитал и Паглюферал.
- Гомеопатия. Галстена. Это довольно распространенный препарат при описываемом состоянии. Он направлен на снятие спазма и воспаления, восстановление поврежденных клеток печени и активизацию работы поджелудочной железы. Основные компоненты Галстены — это одуванчик, расторопша и чистотел. Для новорожденных детей средство назначается в каплях, которые нужно развести перед приемом в кипяченой воде, молоке или смеси.
- Важным моментом, как для физиологической, так и для патологической желтухи является грудное вскармливание. Билирубин хорошо выводится при дефекации. А грудное молоко является слабительным «средством» для малыша.
- При невозможности естественного вскармливания выбор смеси должен быть тщательным и обдуманным. Она должна содержать необходимые компоненты и не провоцировать запоров.
- К тому же отвар плодов шиповника разрешен новорожденному и дополнит его организм полезными микроэлементами и витаминами, необходимыми в раннем детстве.

Качество материнского молока играет важную роль. Женщине нужно отказаться от жареных, жирных, острых и соленых продуктов. Овощи и фрукты лучше употреблять в запеченном виде. В рацион должна быть включена клетчатка, каши, белок. Тяжелые или вредные продукты дают дополнительную нагрузку печени ребенка.
Последствия желтухи у новорожденных
При своевременном диагностировании и лечении желтухи можно не бояться ее последствий. В редких случаях возможны осложнения.
При отсутствии терапии возможно развитие энцефалопатии, ДЦП (детского церебрального паралича, ЗПР (задержки психического развития), глухоты, эпилепсии, ВСД (вегето-сосудистой дистонии), расстройства двигательной функции и прочего.
В некоторых случаях патологическая желтуха может быть заразна. Это происходит если она спровоцирована инфекциями (мононуклеоз, желтая лихорадка), вирусные гепатиты и бактериальные болезни (лептоспироз). Домашние должны быть аккуратнее, чтобы не заразиться.
Принимайте профилактические меры, следите за своим здоровьем и здоровьем вашего малыша!
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник
Содержание
- Описание
- Дополнительные факты
- Нормальные значения
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Желтуха новорожденных.
Желтуха новорожденных
Описание
Желтуха новорожденного. Физиологическое или патологическое состояние, вызванное гипербилирубинемией и проявляющееся желтухой кожи и слизистых оболочек, наблюдаемой у детей в первые дни жизни. Желтуха новорожденного характеризуется повышением концентрации билирубина в крови, анемией, желтухой кожи, слизистых оболочек и склеры глаз, печени и спленомегалии, в тяжелых случаях – билирубиновой энцефалопатией. Диагноз желтухи новорожденных основан на визуальной оценке степени желтухи по шкале Крамера; определение уровня эритроцитов, билирубина, ферментов печени, группы крови матери и ребенка и Лечение желтухи новорожденных включает грудное вскармливание, инфузионную терапию, фототерапию, заместительное переливание крови.
Дополнительные факты
Желтуха у новорожденных – это синдром у новорожденных, характеризующийся видимым желтением кожи, склеры и слизистых оболочек из-за повышенного уровня билирубина в крови ребенка. Согласно наблюдениям, желтуха новорожденных развивается в первую неделю жизни у 60% работающих на полную ставку и у 80% недоношенных детей. В педиатрии самая распространенная физиологическая желтуха у новорожденных составляет 60-70% всех случаев синдрома. Желтуха у новорожденных развивается с повышением уровня билирубина выше 80-90 мкмоль / л в дневное время и более 120 мкмоль / л у недоношенных детей. Длительная или тяжелая гипербилирубинемия имеет нейротоксическое действие, т. Е. H. Вызывает повреждение мозга. Степень токсичности билирубина в основном зависит от его концентрации в крови и длительности гипербилирубинемии.
Желтуха новорожденных
Нормальные значения
Временная желтуха является пограничным состоянием периода новорожденности. Сразу после рождения ребенка избыток эритроцитов, в которых присутствует фетальный гемоглобин, разрушается с образованием свободного билирубина. Из-за временной незрелости фермента глюкуронилтрансферазы и кишечной стерильности связывание свободного билирубина и его выведение из организма ребенка с калом и мочой снижается. Это приводит к накоплению избытка билирубина в подкожно-жировой клетчатке и к окраске кожи и слизистых оболочек в желтый цвет.
Физиологическая желтуха новорожденных развивается через 2-3 дня после рождения, достигает максимума через 4-5 дней. Пик концентрации непрямого билирубина составляет в среднем 77-120 мкмоль / л; моча и стул нормального цвета; печень и селезенка не увеличены.
При преходящей желтухе у новорожденных небольшое пожелтение кожи не распространяется ниже пупочной линии и обнаруживается только при достаточном естественном освещении. При физиологической желтухе благополучие новорожденного, как правило, не нарушается, однако могут возникнуть значительная гипербилирубинемия, вялое сосание, вялость, сонливость и рвота.
У здоровых новорожденных возникновение физиологической желтухи связано с временной незрелостью ферментных систем печени, поэтому это не считается патологическим состоянием. При наблюдении за ребенком, организации правильного питания и ухода, проявления желтухи самостоятельно исчезают в возрасте 2 недель для новорожденных.
Желтуха недоношенных детей характеризуется более ранним началом (1-2 дня), достигающим пика проявлений к 7 дням и уменьшающимся к трем неделям жизни ребенка. Концентрация непрямого билирубина в крови недоношенных детей выше (137-171 мкмоль / л), его рост и уменьшение происходит медленнее. Из-за более длительного созревания ферментных систем печени у недоношенных детей возникает риск развития ядерной желтухи и интоксикации билирубином.
Симптомы
Наследственные желтухи.
Наиболее распространенной формой наследственной конъюгированной желтухи у новорожденных является конституциональная гипербилирубинемия (синдром Гилберта). Этот синдром встречается в популяции с частотой 2-6%; наследуется по аутосомно-доминантному типу. Синдром Гилберта основан на дефекте активности ферментных систем печени (глюкуронилтрансфераза) и, как следствие, нарушении поглощения билирубина гепатоцитами. Желтуха новорожденных с конституциональной гипербилирубинемией возникает без анемии и спленомегалии, с небольшим увеличением непрямого билирубина.
Наследственная желтуха новорожденных с синдромом Криглера-Найяра связана с очень низкой или отсутствующей глюкуронилтрансферазной активностью (тип II). При синдроме I типа желтуха новорожденных развивается в первые дни жизни и продолжает расти; гипербилирубинемия достигает 428 мкмоль / л и более. Обычно развитие ядерной желтухи, смерть возможна. Синдром типа II обычно мягкий: гипербилирубинемия новорожденных составляет 257-376 мкмоль / л; Ядерная желтуха встречается редко.
Ассоциированные симптомы: Вялость. Гипербилирубинемия. Запор. Рвота. Судороги.
Диагностика
Желтуха также выявляется во время пребывания ребенка в роддоме у неонатолога или педиатра при посещении новорожденного сразу после выписки.
Для визуальной оценки степени желтухи у новорожденных используется шкала Крамера.
• I степень – желтый цвет лица и шеи (билирубин 80 мкмоль / л).
• II степень – желтый распространяется до уровня пупка (билирубин 150 мкмоль / л).
• III степень – желтый распространяется до уровня колен (билирубин 200 мкмоль / л).
• IV степень – желтый распространяется на лицо, туловище, конечности, за исключением ладоней и подошв стоп (билирубин 300 мкмоль / л).
• V – общий желтый (билирубин 400 мкмоль / л).
Лабораторные анализы, необходимые для первоначального диагноза желтухи новорожденных: билирубин и его фракции, общий анализ крови, группа крови ребенка и матери, тест Кумбса, IPT, общий анализ мочи. И тесты печени. При подозрении на гипотиреоз необходимо определение гормонов щитовидной железы T3, T4, TSH в крови. Внутриматочные инфекции выявляются с помощью ИФА и ПЦР.
В рамках диагностики механической желтухи новорожденным проводят УЗИ печени и желчных протоков, МР-холангиографию, ФГДС, рентгенографию брюшной полости, консультации детского хирурга и детского гастроэнтеролога.
Лечение
Чтобы предотвратить желтуху и уменьшить степень гипербилирубинемии, все новорожденные должны начинать рано (с первого часа жизни) и регулярно кормить грудью. У новорожденных с желтухой новорожденных частота рекомендуемого грудного вскармливания составляет 8-12 раз в день без ночного перерыва. Необходимо увеличить суточный объем жидкости на 10-20% по сравнению с физиологическими потребностями ребенка, принимающего энтеросорбенты. Если пероральная гидратация невозможна, проводится инфузионная терапия: капельное введение глюкозы, нац. Раствор, аскорбиновая кислота, кокарбоксилаза, витамины B. Для увеличения конъюгации билирубина фенобарбитал может быть назначен новорожденному с желтухой.
Наиболее эффективным методом лечения непрямой гипербилирубинемии является непрерывная или прерывистая фототерапия, которая переводит непрямой билирубин в водорастворимую форму. Осложнениями фототерапии могут быть гипертермия, обезвоживание, ожоги, аллергические реакции.
При неонатальной гемолитической желтухе показаны переливание крови, гемосорбция, плазмаферез. Вся патологическая желтуха новорожденных требует немедленного лечения основного заболевания.
Прогноз
Преходящая желтуха у новорожденных в подавляющем большинстве случаев проходит без осложнений. Однако нарушение копинг-механизмов может привести к переходу физиологической желтухи у новорожденных в патологическое состояние. Наблюдения и доказательства указывают на то, что нет никакой связи между вакцинацией против вирусного гепатита В и желтухой новорожденных. Критическая гипербилирубинемия может привести к развитию ядерной желтухи и ее осложнений.
Дети с патологическими формами желтухи новорожденных находятся под клиническим наблюдением местного педиатра и детского невролога.
Источник
