Код мкб 10 i86

- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Варикоцеле — варикозное расширение вен семенного канатика, встречается у 15% мужчин. Обычно выявляют у подростков при прохождении медицинского осмотра. Реже диагностируют у взрослых мужчин при обследовании по поводу бесплодия (выявляют в 30% случаев). В 90–95% случаев варикоцеле развивается слева.
Код по международной классификации болезней МКБ-10:
- I86.1 Варикозное расширение вен мошонки
Причины
Этиология и патогенез • Основными причинами левостороннего варикоцеле считают анатомические особенности: левая яичковая вена впадает в левую почечную вену, а правая соединяется с нижней полой веной тотчас ниже правой почечной вены. В результате действовать могут несколько факторов: отсутствие клапанов в вене приводит к формированию патологического ретроградного кровотока при повышении давления в левой почечной вене; большая длина левой вены, а следовательно создаётся большее гидростатическое давление слева, даже при нормальном давлении в почечной вене • Нарушение кровотока, гипоксия приводят к дегенеративным изменениям клеток Сертоли (образование сперматозоидов) и Ляйдига (выработка тестостерона). Одновременное повышение температуры также нарушает сперматогенез • Изолированное варикоцеле справа развивается, как правило, за счёт сдавления опухолью правой почки (правостороннее варикоцеле считают патогномоничным симптомом опухоли).
Классификация • I степень — варикозно расширенные вены семенного канатика расположены выше нижнего полюса яичка • II степень — варикозно расширенные вены семенного канатика опускаются ниже нижнего полюса яичка, атрофии яичка нет • III степени — варикозно расширенные вены семенного канатика опускаются ниже нижнего полюса яичка, имеется атрофия яичка.
Симптомы (признаки)
Клиническая картина. В начальных стадиях заболевание протекает бессимптомно, варикоцеле выявляют случайно при осмотре. При выраженном расширении вен появляется чувство тяжести, болезненность. Варикоцеле может вызывать нарушение функции яичка, что может привести и к бесплодию.
Диагностика
Диагностика основана на клиническом осмотре. Оптимальным считают выполнение венографии. В случае двустороннего варикоцеле, необходимо тщательное обследование для выявления сосудистых аномалий (УЗИ, КТ, венография, ангиография).
Лечение
Лечение хирургическое. Наиболее распространена операция Иваниссевича — перевязка левой яичковой вены в забрюшинном пространстве. Ключевые моменты операции: выделение обеих вен (до уровня крестцово – подвздошного сочленения идут 2 ствола), опорожнение от крови варикозно – расширенных вен в мошонке после пересечения яичковой вены. Физиологически обоснованным, особенно при наличии сосудистых аномалий, вызывающих повышение давления в почечной вене, является наложение сосудистого анастомоза между проксимальным отрезком яичковой вены и системой нижней полой вены (требуется микрохирургическая техника). Осложнения хирургического лечения возникают при нарушении техники операции: орхит, фуникулит, гидроцеле (при иссечении вен на уровне семенного канатика), рецидив заболевания (не пересечена коммуникантная вена).
Прогноз благоприятный. Даже при выраженном расширении вен и атрофии яичка, не обязательно развитие бесплодия.
МКБ-10 • I86.1 Варикозное расширение вен мошонки
Источник
Расширение вен семенного канатика и яичка называют варикоцеле. Обычно поражается одно яйцо, чаще левое, но зарегистрированы случаи задействования всей мошонки, что предусматривает код варикоцеле по МКБ 10.
Международная классификация болезней 10 пересмотра относит данную патологию к классу варикозного расширения вен нижних конечностей, что имеет шифр I86.1. Чаще всего варикоцеле поражает мужчин в возрасте 18-26 лет и несет реальную угрозу их репродуктивной системе, если вовремя не распознать и не решить проблему.
Этиотропные факторы
Разделяют несколько видов этиотропных факторов, то есть прямые и косвенные. К прямым факторам относится патология клапана, который не может справиться с давлением крови, из-за чего происходит перегрузка сосудов, развиваются застойные явления и, как следствие, венозные узлы. Косвенными факторами возникновения болезни являются следующие:

- тяжелая физическая работа;
- частые запоры;
- скопление большого количества газов;
- сидячий образ жизни;
- лишний вес;
- отсутствие регулярного секса;
- длительно эрегированный половой орган;
- хронические проблемы мочеполовой системы, в частности почек;
- опухолевые процессы онкологического плана характерны для венозной закупорки в пожилом возрасте.
Следует отметить значительное нарушение выработки сперматозоидов в связи с нарушением кровообращения.
Клиническая картина
Большинство мужчин отмечают ряд нарастающих симптомов, что в международной классификации болезней варикоцеле определяет код I86.1. Субъективные жалобы отмечаются такие:
- появляются или усиливаются болезненные ощущения в мошонке при тяжелой физической работе, смене положения тела, при наступлении эрекции, после акта дефекации;
- уменьшение размеров яичка, задействованного в патологическом процессе;
- даже незначительный дискомфорт в области промежности у юношей и молодых людей должен стать причиной для посещения врача.
Очень часто данную патологию выявляют на плановых медосмотрах, так как течение патологического процесса в 30 % случаев не имеет симптоматики.
Стадии патологического процесса
В МКБ 10 варикоцеле имеет код, который определяет 4 степени течения процесса закупорки вен мошонки и семенного канатика. Определить, насколько распространился и усугубился процесс венозного застоя можно, исходя из установленной классификации следующих данных осмотра:
- к первой степени относят выявление расширения вен с помощью УЗИ или другой, более точной техники;
- если только в положении стоя можно пальпаторно отметить патологическое уплотнение вен, следует говорить о второй степени варикоцеле;
- расширение вен пальпаторно отмечается в лежачем положении, без нагрузки, свидетельствует о третьей стадии;
- визуальные изменения в объеме полового органа, который значительно уменьшен – четвертая.
При обнаружении каких-либо патологических проявлений, каждый представитель мужского пола должен обратиться к урологу или андрологу для установления диагноза и определения способа лечения.
Профилактические рекомендации
Для того чтобы минимизировать риск возникновения болезни расширения вен в половых органах, мужчинам следует придерживаться таких рекомендаций:
- подвижный образ жизни;
- регулярный секс;
- ежедневное опорожнение кишечника;
- нормализация веса;
- разнообразный и регулярный рацион питания;
- игнорирование табакокурения и алкоголя.
Выполнение данных мероприятий поможет избежать застойных явлений кровообращения в малом тазу, что предотвратит развитие варикоцеле и дисфункции яичек.
Оцените статью
Загрузка…
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Характеристика
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
B86 Чесотка.

Схематическое зображение внутрикожного чесоточного зудня
Описание
Чесотка – это паразитарное заразное заболевание, этиологическим агентом которого является внутрикожный паразит -чесоточный зудень Sarcoptes scabiei de Geer Не смотря на предпринимаемые профилактические меры в отношении чесотки, наблюдается рост уровня заболеваемости чесоткой в различных регионах, в связи с чем актуальной проблемой остается изучение этиологии, эпидемиологии, клиники заболевания, совершенствование методов диагностики, а также лечения и профилактики. Чесотка является особым паразитарным заболеванием. Чесоточный зудень, внедрение которого в кожу вызывает чесотку, является высокоспециализированным паразитом со сложным жизненным циклом, в значительной мере определяющим клиническую картину заболевания и эпидемиологические особенности.
Дополнительные факты
Чесотка известна с давних времен. Еще 4000 лет о ней упоминали в Китае, также древнем Вавилоне и Египте. Древний ученый Аристотель описывал «мельчайших животных», которых обнаруживалв везикулах с прозрачной жидкостью на кожных покровах больных чесоткой.
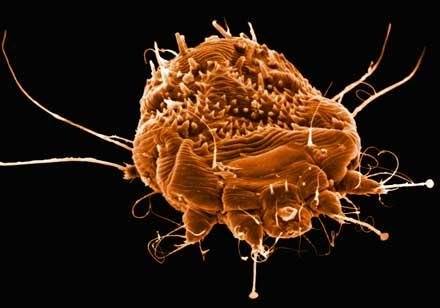
Внешний вид чесоточного клеща
Характеристика
Возбудитель чесотки это чесоточный клещ, являющимся облигатным паразитом человека. Для этого паразита свойственен половой диморфизм: самки достигают размеров 0,5 мм, это вдвое больше самцов. Ротовой орган клеща выступает вперед. Боковые части имеют по две пары с присосками передних ножек и две пары задних ножек, находящихся на брюшной поверхности. Задние ножки самок имеют длинные щетинки, а самцы на четвертой паре ножек присоски. Форма яиц клеща имеет овальную форму, а личинка приобретает овоидную форму, а также три пары ножек. Четвертая пара пока отсутствует. Размер личинки составляет 0,1 Спаривание чесоточных клещей осуществляется на поверхности кожных покровов. После спаривания самцы сразу погибают.
Причины
На домашних животных, с которыми человек имеет непосредственный контакт, паразитирует до 10 форм чесоточного клеща. На человеке паразитирует номинальный вид Sarcoptes scabiei Морфологическое строение чесоточного зудня обладает своеобразными особенностями, что обусловлено разнообразными приспособлениями к внутрикожному паразитизму. Большую часть жизни клещи проводят в толще кожи. Самка прогрызает ходы в эпидермисе, питается им и по мере продвижения откладывает яйца. Цикл изменений от личинки до взрослой особи также проходит внутрикожно. Клещи могут выходить на поверхность и передвигаться по коже в поисках новых мест внедрения.
Морфология чесоточного зудня, как и большинства клещей, характеризуется строгим постоянством микроструктур наружного скелета. Что связано с их микроскопическим и размерами.
Строение тела самки и самца клеща различное. Самки имеют слитное тело, оно широкоовальное, выпуклое сверху и уплощенное снизу, длина до 0,4 Ротовой аппаратдве передние пары ног выступают вперед. Щетинки дифференцированы по форме и величине. Ротовой аппарат у самки грызущего типа. В отличии от самки, самец миниатюрный, отличается склеротизацией покровов и наличием сложного прегенитального аппарата и присосок на задних ногах.
Развитие чесоточного клеща протекает через несколько стадий, или фаз, сопровождаемых питанием, ростом и линьками. Паразитарные элементы расположены в ходе следующим образом. В переднем слепом конце хода находится самка, прокладывающая его. За ней в ряд располагаются яйца с эмбрионами на последовательных стадиях развития – от свежеотложенного до поздних эмбрионов. Соотношение паразитарных элементов вразвитых ходах довольно стабильно. На одну самку в среднем единовременно приходится 3,7 яйца, из них с личинками, готовыми к вылуплению, 1,0.
Контингент больных чесоткой определяется не столько биологическими показателями (пол, возраст ), столько конкретными бытовыми условиями и образом жизни людей, обуславливающими возможность заражения при контакте с больным человеком. Контингент больных в известной мере зависит также от направленности и активности деятельности медицинских работников по отношению к различным группам населения. Среди больных чесоткой преобладают лица молодого возраста. Чесоткой болеют люди различных профессиональных групп: рабочие, служащие, студенты и школьники.
Заразиться чесоткой можно прямым или непрямым путем. При заражении при телесном контакте диагностируется прямой путь заражения. Непрямой путь – это передача возбудителя через предметы обихода, прежде всего личного пользования. Чаще всего чесоткой заражаются при совместном пребывании в постели, особенно при половом контакте. Менее значимым фактом в эпидемиологии чесотки является уход за больным человеком. Предметы обихода, зараженные чесоточным зуднем, являются фактором передачи заболевания. Среди них наибольшую опасность представляют постельное и нижнее белье, спальные мешки, меньшее значение имеют полотенце, мочалки, перчатки. Заражение чесоткой прямым путем отмечено у 69% больных, из них 59% – во время полового контакта, непрямым – у 25%, у 6% путь заражения не установлен. Миграция населения во всех ее видах повышает заболеваемость чесоткой в популяции.
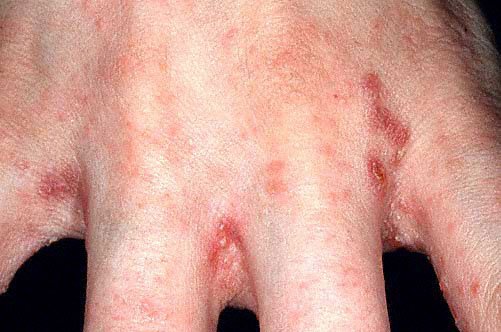
Клинические симптомы чесотки
Симптомы
Инкубационный период при чесотке – понятие не вполне определенное, так как уже через несколько часов после попадания на кожу и внедрения инвазионных стадий возбудителя могут появиться зуд и первые элементы высыпаний. По данным большинства авторов, инкубационный период при чесотке длится в среднем 8-12 часов. Первый и основной субъективный симптом заболевания – это сильный зуд кожи, до расчесывания. Практически все больные указывают на усиление зуда в вечернее и ночное время. Причина зуда до сих пор точно не установлена. Некоторые авторы указывают на сенсибилизацию организма к чесоточному зудню и его продуктам жизнедеятельности. Другие ученые обосновывают точку зрения, которая объясняет зуд как результат раздражения нервных окончаний при движении клеща.
Чесоточный ход также является симптомом заболевания. Наиболее типичных оды, имеющие вид слегка возвышающейся над кожей линии белого или грязно-серого цвета, прямые и изогнутые, длиной от 1 мм до нескольких сантиметров. Морфологическая классификация ходов позволяет выделить их варианты, определяемые визуально и выявляемые, как правило, лишь при лабораторном исследовании. К первой категории относятся истинный тип либо его часть с везикулой, сухой эрозией или трещиной, ко второй – ход в лентикулярной кожной папуле, цепочка везикул на коже, ход на пузыре или пустуле. Большинство наблюдений указывают на локализацию чесоточных ходов (и высыпаний) на кистях, запястьях, локтях, стопах. Реже зуд и высыпания на половых органах мужчин и молочных желез женщин.
За пределами чесоточных ходов обнаруживаются элементы сыпи полиморфной структуры. Первичные элементы представляют собой фолликулярные папулы на туловище и конечностях, и везикулы на кистях. Также могут определяться вторичные элементы – эрозии и корочки. Вначале на коже появляются узелки и пузырьки, а через полмесяца – и другие элементы. Наиболее часто папулы встречаются на животе и боковых поверхностях живота. Типичными для чесотки является описанный в 1940 году симптом Гончарова – наличие точечных кровянистых корочек на локтях и в их окружности. Клиническими особенностями данного симптома являются значительное преобладание единичных корочек над множественными и более частая их локализация в окружности только одного локтя.
Диагностика
В дерматологической практике известно несколько методов лабораторной диагностики чесотки: издавна применяемое извлечение клеща иглой, метод тонких срезов эпидермиса острой бритвой или глазными ножницами, метод соскоба патологических элементов без крови и до появления крови, соскоба в минеральном масле, щелочного препарирования кожи. Однако перечисленные методы имеет существенные недостатки, что обусловило необходимость разработки более современных и эффективных методик, например, лабораторная экспресс-диагностика чесотки с использованием молочной кислоты. Данный метод обладает рядом преимуществ. Молочная кислота не оказывает раздражающего действия на кожу и даже при экспозиции, превышающей в несколько раз необходимую для диагностики чесотки, не вызывает никаких субъективных ощущений. При этом молочная кислота хорошо разрыхляет эпидермис, что позволяет при соскобе получить полное содержимое чесоточного элемента.
Клинические разновидности чесотки
Лечение
Лечение чесотки направлена на уничтожение возбудителя при помощи акарицидных препаратов. Для лечения чесотки применяют многие препараты: серную мазь, мазь Вилькинсона, гипосульфат натрия с соляной кислотой, жидкости Флемингса, Мура, Элерса, Милиана, Флицина, серное мыло Дьякова, серно-мыльные шарики Ябленика, мыло «К», мази с пиретрумом, препаратами ДДТ, растворы креолина, лизола, чистый деготь, стирекс, бензойный эфир, этиленгликоль, бензилбензоат. Издавна использовали также нелекарственные средства, например. Керосин, бензин, мазут, автол, зольный щелок.
В связи с рядом требований, предъявляемых к противочесоточным препаратам, в настоящее время из их арсенала только некоторые широко применяют на практике. Такими требованиями являются: быстрота и эффектвность противопаразитарного действия, отсутствие раздражающего действия на кожу и противопоказаний к назначению, простота использования, стабильность в процессе длительного хранения, доступность для широкого использования, гигиеничность, доступная стоимость.
Эффективность противочесоточных препаратов практически всегда оценивают по динамике клинической картины и лишь в единичных случаях – повоздействию на возбудителя, причем только на самок. Отмечается гибель 98% клещей в коже через 24 часа после обработки 25% суспензией бензилбензоата, а на предметном стекле – уже через 5 минут.
Сера является действующим началом многих противочесоточных препаратов, издавна используемых в дерматологии. В концентрациях, применяемых для лечения чесотки (10-33%), она дает также выраженный кератолитический эффект, что обеспечивает лучший доступ препарата к возбудителя.
Бензилбензоат – один из наиболее эффективных противочесоточных препаратов. Его успешно применяют для ускоренного лечения, что особенно важно при эпидемическом неблагополучии при чесотке. Бензилбензоат не оказывает токсического действия даже при приеме внутрь. В медицинской практике бензилбензоат применяют в виде различных лекарственных форм, приготовленных ex tempore ил промышленным путем.
Современным препаратом для лечения чесотки является спрегаль. В его состав входит нейротоксический для паразитов яд эсдепалетрин. Значительным плюсом является возможность полного излечения после однократной обработки.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
