Миелопролиферативный синдром что это такое
.jpg)
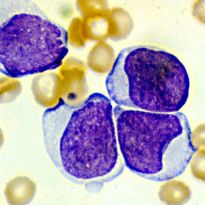
Далеко не каждый человек имеет представление о том, что такое миелопролиферативное заболевание. Однако те, кто столкнулся с данной патологией, знают о ней абсолютно все.
Это объясняется тем, что такие люди вынуждены на протяжении всей жизни наблюдаться у специалиста и поддерживать свое здоровье медикаментозными препаратами. Ведь не так просто самостоятельно вести борьбу с нарушениями в костном мозге, который производит стволовых кровяных клеток больше, чем это необходимо.
Описание патологии
Хроническое миелопролиферативное заболевание крови относится к группе патологий, характеризующихся чрезмерной выработкой тромбоцитов, эритроцитов, лейкоцитов.
В нормальном состоянии вырабатываются стволовые незрелые клетки. С течением времени происходит их созревание, они преобразуются в полноценные. Несформированные, в свою очередь, образуют три типа:
- тромбоциты, которые способствуют предотвращению кровотечений посредством формирования кровяных сгустков;
- эритроциты, которые участвуют в транспортировке кислорода и питательных веществ ко всем жизненно важным органам и тканям человеческого организма;
- лейкоциты, которые отвечают за обеспечение защитной реакции в борьбе с болезнями инфекционного характера или иными патологиями.
Прежде чем происходит их трансформация, стволовые клетки развиваются в несколько этапов. В случае проявления миелопролиферативного заболевания их большое количество преобразуется в один тип форменного кровяного элемента. Как правило, прогрессирование патологии происходит медленными темпами.
У пациентов, имеющих такой недуг, значительно возрастает риск образования тромбов и геморрагических осложнений.
Миелопролиферативные заболевания в большинстве случаев наблюдаются у мужчин в возрасте старше 40 лет. Женщины такому состоянию подвергаются значительно реже. Данные формы болезней нехарактерны для лиц младше двадцатилетнего возраста, у детей отмечаются лишь единичные случаи.
Виды патологий
По типу недуга выделяют следующую классификацию миелопролиферативных заболеваний:
- Истинная полицитемия. Характеризуется избытком эритроцитов, в результате чего наблюдается загустение крови. Находясь в большом количестве, данные клетки начинают скапливаться в селезенке, на фоне чего она увеличивается в размерах. Кроме этого, возможны кровотечения и формирование тромбов в сосудах. Такие нарушения способствуют инсульту или инфаркту. Но несмотря даже на такой возможный исход, протекает в доброкачественной форме и отличается большей выживаемостью по сравнению с остальными патологиями.
- Эссенциальный тромбоцитоз — большое количество тромбоцитов.
- Хроническая форма миелолейкоза. При данной патологии в костном мозге происходит избыточное скопление лейкоцитов.
- Эозинофильная лейкемия характеризуется чрезмерным содержанием эозинофилов, которые являются одним из видов лейкоцитов. Борются с инфекционными болезнями, спровоцированными определенными типами паразитов и отвечают за аллергические реакции организма на раздражители.
- Идиопатический миелофиброз. Наблюдается выработка патологических форменных элементов, постепенное замещение костного мозга фиброзной тканью.
- Хронический нейтрофильный лейкоз. Стволовые клетки формируют нейтрофилы, отвечающие за борьбу с патологиями инфекционного характера. Развивается медленно.
Все патологии могут переходить в лейкемию острой формы.
Стадии развития
Миелопролиферативный синдром не имеет стандартной системы стадирования, которую используют при выявлении степени развития опухолевых образований. Выбор метода лечения осуществляется в зависимости от типа патологии у больного.
Выделяют 3 основных пути, по которым опухолевый процесс распространяется по человеческому организму:
.jpg)
- Проникновение в клетки здоровой ткани.
- Лимфогенный путь. Попадание патогенных клеток в другие системы и органы происходит посредством лимфатических сосудов.
- Гематогенный. При проникновении в кровеносную систему злокачественные элементы с кровотоком попадают в здоровые ткани.
Когда отмечается третий путь распространения, повышается вероятность образования опухолей вторичного типа. Такой процесс получил название «метастазирование».
Характерные признаки
Клиническая картина каждого из заболеваний будет проявляться по-разному. Однако выделяют общие распространенные симптомы, характерные для всех миелопролиферативных патологий. К ним относят:

- утомляемость;
- стремительную потерю в весе, вплоть до анорексии;
- звон в ушах;
- нарушенное сознание;
- предрасположенность к синякам;
- возможные кровотечения;
- симптомы тромбоза;
- отеки;
- боли в суставах;
- болезненные ощущения в животе и левом предплечье.
У пациента могут наблюдаться такие признаки, как:
- кровоизлияние;
- бледность кожных покровов;
- увеличение печени или селезенки;
- плетора;
- лихорадка, сопровождающаяся проявлением пятен лилового окраса на конечностях и лице.
Только осмотр позволит дать оценку общему состоянию, а также выявить любые патологические отклонения, не соответствующие норме здорового организма.
Диагностические мероприятия
Для постановки диагноза «миелопролиферативный синдром» необходимо комплексное обследование, которое должно включать различные методы исследований и биопсию.
Лабораторная диагностика включает:
- проведение микроскопии мазка;
- сдачу общего анализа крови;
- цитогенетический анализ, определяющий уровень изменений в рh-хромосомах;
- полимеразную цепную реакцию.
Биопсия и аспирация возможны не во всех случаях. Проведение процедуры заключается во введении иглы в область грудины для взятия образца крови и костной ткани. Изучение полученных материалов позволяет определить наличие патологических элементов.
.jpg)
При подтвержденном диагнозе больные в течение всей жизни должны наблюдаться у гематолога.
Как лечатся миелопролиферативные болезни
В настоящее время применяют несколько терапевтических методов для лечения таких заболеваний. Выбор того или иного варианта зависит от общего состояния больного и выраженности клинических проявлений. Лечение возможно стандартным способом, неоднократно проверенным на практике, или экспериментальным, когда применяется новое средство.
Среди наиболее часто используемых методов выделяют следующие:
- Флеботомия. При данном методе берут забор крови из вены. После этого материал отправляется на биохимию или общий анализ. При лечении миелопролиферативного заболевания основная задача будет заключаться в понижении уровня эритроцитов.
- Аферез тромбоцитов. Этот способ похож на предыдущий, разница лишь в том, что действия направляются на уменьшение количества тромбоцитов с помощью предназначенного для этого оборудования. Суть метода заключается в следующем: кровь больного пропускается через так называемый сепаратор. В очищенном виде ее заново вливают пациенту.
- Химиотерапия. Подразумевает использование препаратов цитостатической группы. Они эффективно воздействуют на опухолевые клетки, в результат чего устраняют их и препятствуют развитию новообразований. Применение их возможно перорально, внутримышечно или внутривенно. В любом случае происходит проникновение активных компонентов лекарства в кровоток, что способствует подавлению патологических клеток. Такой метод называют системным. При региональном лекарственный препарат вводится в канал спинномозговой области или же непосредственно в орган, где происходят опухолевые изменения.
- Лучевая терапия. Основана на применении рентгеновского или иного излучения, имеющего высокие частоты. Данный метод способствует полному удалению опухолей и замедляет развитие новых образований. В медицинской практике используется два типа такого лечения:
- внешнее, при этом излучение идет от препарата, который располагают непосредственно около больного;
- внутреннее, когда трубки, иголки и катетеры наполняют средством, содержащим радиоактивные вещества; после этого их вставляют в саму опухоль или в ткань, находящуюся вблизи нее.
Выбор того или иного способа основывается на том, какую степень течения имеет злокачественный процесс. У больных с диагнозом «миелопролиферативное заболевание крови» облучению подвергается область селезенки.
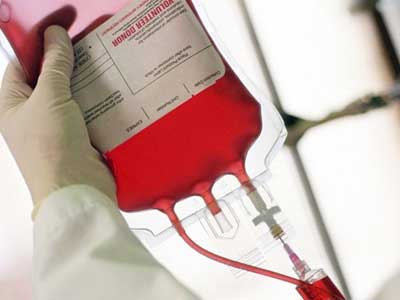
- Трансфузия — переливание крови, характеризуется замещением одних элементов на другие. В результате вместо клеток, подвергшихся разрушению, человек получает трансфузию, состоящую из тромбоцитов, эритроцитов и лейкоцитов.
- Химиотерапия с клеточной трансплантацией. Медикаментозные средства назначают в высоких дозах, а пораженные клетки замещают здоровыми, которые получают у самого больного или у донора. Такие элементы подвергаются заморозке. По завершении курса химиотерапии данный материал помещают в организм. Там они уже созревают и формируют новые клетки.
Питание
В каждом конкретном случае специальная диета для пациента разрабатывается индивидуально. Необходимо в как можно меньших количествах употреблять жирную, соленую и острую пищу. Питание обязательно должно быть сбалансированным.
Период восстановления
После того как все терапевтические мероприятия будут проведены, больной в обязательном порядке должен находиться постоянно под присмотром специалиста, то есть регулярно приходить на прием.
Чтобы оценить, насколько эффективным оказалось лечение, могут быть назначены те процедуры, которые применялись при диагностировании заболевания. Только после получения повторных результатов врач может прекратить, продолжить или сменить применяемую до этого схему терапии.
Ряд обследований должен проводиться постоянно, даже после окончания всего курса лечебного процесса. Это позволит прослеживать изменения в организме и не допустить или вовремя обнаружить рецидив.
Прогнозирование
При хронической форме течения заболевания с применением стандартных терапевтических методов в среднем продолжительность жизни примерно 5–7 лет.
В случае проведения трансплантации прогноз наиболее благоприятный. Излечение составляет около 60%. Эффективность данного метода будет зависеть от фазы патологии.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
На чтение 4 мин. Просмотров 3.8k.
Миелопролиферативное заболевание — это патология, характеризующаяся избыточной выработкой компонентов крови. В организме здорового человека вырабатываются незрелые стволовые клетки. Со временем они созревают и превращаются в полноценные эритроциты, тромбоциты и лейкоциты. При нарушении процесса формирования в кровь поступают клетки, неспособные выполнять свойственные им функции.
Виды и стадии
Группа патологий, сопровождающихся нарушением созревания стволовых клеток, включает следующие заболевания:
- Истинная полицитемия. Сопровождается повышением числа эритроцитов, приводящим к сгущению крови. Красные кровяные тельца накапливаются в селезенке, из-за чего орган увеличивается в размерах. Заболевание вызывает кровотечения и способствует внутрисосудистому свертыванию крови. Эти нарушения могут привести к возникновению инсульта или инфаркта миокарда. Несмотря на высокий риск развития опасных осложнений, полицитемия имеет доброкачественное течение и характеризуется большей, по сравнению с другими формами патологии, выживаемостью.
- Эссенциальный тромбоцитоз. Сопровождается выраженным повышением вязкости крови и образованием тромбов.
- Хронический миелолейкоз. При этом заболевании костный мозг вырабатывает избыточное количество лейкоцитов.
- Эозинофильная лейкемия. Сопровождается повышением эозинофилов, являющихся разновидностью лейкоцитов. Такие клетки вырабатываются в организме при проникновении возбудителей инфекции и аллергических реакциях.
- Идиопатический миелофиброз. При этом заболевании вырабатываются видоизмененные кровяные клетки. Костный мозг постепенно замещается соединительнотканными элементами.
- Хронический нейтрофильный лейкоз. В таком случае в кровь попадают незрелые нейтрофилы. Эти клетки в норме отвечают за уничтожение патогенных микроорганизмов. Болезнь отличается медленным развитием.
Миелопролиферативные заболевания не классифицируются по стандартной системе стадирования. Способ лечения подбирается в зависимости от формы патологии.
Симптоматика заболевания
Клиническая картина зависит от типа патологии. Миелопролиферативный синдром имеет и общие проявления. К таким симптомам относятся:
- хроническая усталость, снижение работоспособности;
- резкая потеря веса, вплоть до истощения организма;
- шум в ушах;
- кратковременные потери сознания;
- самопроизвольное появление синяков и гематом;
- носовые, маточные и кишечные кровотечения;
- признаки тромбоза (уплотнение вен, отечность нижних конечностей, бледность кожных покровов);
- боли в мышцах и суставах;
- дискомфорт в области желудка и пупка;
- увеличение селезенки и печени;
- лихорадочный синдром, сопровождающийся появлением багровых пятен на лице и конечностях.
Диагностика
Окончательный диагноз ставится после проведения комплексного обследования, в план которого входят следующие процедуры:
- микроскопический осмотр мазка крови;
- клинический анализ крови, направленный на определение качественного и количественного состава биологической жидкости;
- цитогенетическое исследование костного мозга, помогающее определить степень выраженности изменений в рh-хромосомах;
- полимеразную цепную реакцию, помогающую подтвердить или опровергнуть инфекционную природу патологии.
Аспирационную биопсию проводят не всегда. Выполнение процедуры подразумевает введение полой иглы в грудину и последующий забор образца костного мозга. Исследование полученного материала помогает обнаружить патологические элементы.
Методы лечения
Миелопролиферативные заболевания лечатся с помощью таких методов, как:
- Аферез тромбоцитов. Способ направлен на снижение количества клеток, отвечающих за свертывание крови. Выполняется аферез с помощью специального оборудования. Кровь пациента пропускают через сепаратор, после чего возвращают в организм.
- Химиотерапия. Для лечения патологии используются препараты цитостатического действия. Они подавляют деление видоизмененных клеток, препятствуя росту опухолевых образований. Препараты вводятся инфузионно, внутримышечно или перорально. Активные вещества проникают в кровоток, уничтожая патологические клетки. Этот метод называется системным.
- Региональная химиотерапия. В этом случае цитостатики вводятся в спинномозговой канал или пораженный опухолью орган. Это повышает эффективность терапии и снижает риск возникновения побочных действий.
- Радиотерапия. Этот метод лечения основывается на применении высокочастотных рентгеновских лучей. Облучение уничтожает атипичные клетки, уменьшая размеры опухоли и препятствуя появлению новых образований. При внешней радиотерапии излучение осуществляется путем размещения аппарата возле больного. При внутреннем способе в организм вводят катетеры, через которые подается радиоактивное вещество. Выбор типа облучения зависит от степени выраженности патологических изменений.
- Спленэктомия. Удаление селезенки проводится при выраженном увеличении органа, вызванном накоплением патологических элементов.
- Переливание крови. При выполнении процедуры видоизмененные клетки замещают здоровыми. Пациенту вливают тромбоцитарную, эритроцитарную или лейкоцитарную массу.
Восстановление и прогноз
После завершения терапевтического курса пациент остается под наблюдением гематолога. Для оценки эффективности лечения используются процедуры, применявшиеся при диагностике заболевания крови. На основании результатов обследования принимается решение о необходимости возобновления терапии. Некоторые диагностические процедуры регулярно проводятся в течение всей жизни пациента. Это помогает своевременно обнаружить и устранить рецидив.
При хроническом течении заболевания прогноз неблагоприятен. Большинство пациентов проживает не более 5 лет с момента постановки диагноза. Трансплантация костного мозга помогает добиться ремиссии в 60% случаев.
Читайте также:
- Тромбогеморрагический синдром
- Лучшие клиники ЭКО в Москве
- Как лечить болезнь фон Виллебранда-Диана
- Как лечить облитерирующий эндартериит сосудов нижних конечностей (ног)
Источник
Существует множество гематологических заболеваний (лейкозов), относящихся к группе хронических миелопролиферативных заболеваний.
«Миело» означает «костный мозг», а пролиферация – «размножение». Таким образом, речь идет о заболеваниях, связанных с неправильной генерацией одного из основных клеточных компонентов крови – миелоцитов.
Пациенты с миелопролиферативными заболеваниями подвержены риску возникновения тромбозов и геморрагических осложнений, а также, вторичной острой лейкемии на фоне основного заболевания и его лечения.
Миелопролиферативные заболевания встречаются у мужчин в полтора раза чаще, чем у женщин. В клинической практике наиболее часто описаны случаи заболеваний среди пациентов 40-60 лет. Такие заболевания не характерны для людей моложе 20 лет и крайне редко встречаются у детей.
Признаки миелопролиферативных заболеваний
У пациентов могут наблюдаться:
быстрая утомляемость;
анорексия, потеря веса;
дискомфорт в желудке и быстрое насыщение едой, вызванное спленомегалией (увеличением селезенки). Наиболее часто встречается при хроническом миелолейкозе и аногенных миелоидных метаплазиях;
расположенность к синякам, кровотечениям и/или симптомы тромбозов;
отечность, боль в суставах, вызванная подагрическим артритом, следствием которого является гиперурикемия (повышенное содержание мочевой кислоты в крови);
звон в ушах или нарушение сознания при лейкостазе;
боль в верхнем левом квадранте живота и левом плече как следствие инфаркта или воспалительного процесса в области селезенки.
Среди клинических симптомов могут наблюдаться:
бледность;
плетора, вызванная полицитемией;
локальное и/или подкожное кровоизлияние;
пальпируемая селезенка и/или печень;
возможны приступы лихорадки, сопровождающиеся болезненными, пятнистопапуллезными образованиями лилового цвета на теле, руках, ногах и лице.
Диагностика миелопролиферативных заболеваний
Для диагностики миелопролиферативных заболеваний могут использоваться различные лабораторные исследования и биопсия.
Лабораторные исследования:
общий анализ крови с подсчётом лейкоцитарной формулы и микроскопия мазка крови;
определение уровня щелочной фосфатазы (LAP) для дифференциального диагноза между миелолейкозом и другими причинами лейкоцитоза;
ПЦР или FISH периферической крови для диагностики мутации bcr-abl, что помогает дифференцировать хронический миелолейкоз от другого миелопролиферативного заболевания;
определение массы клеток красной крови;
определение уровня мочевой кислоты плазмы крови;
проведение ПЦР для определения мутации JAK2 при подозрении на истинную полицитемию, эссенциальную тромбоцитопению и миелофиброз.
Биопсия
Аспирация костного мозга и биопсия вместе с цитогенетическими исследованиями проводится в большинстве случаев, но не во всех. Цитогенетические исследования выявляют наличие или отсутствие филадельфийской хромосомы и помогают отличать миелопролиферативные заболевания от миелодиспластического синдрома.
Гистологическое исследование костного мозга выявляет повышенное содержание паренхиматозных клеток в большинстве случаев заболеваний такого рода. Миелофиброз костного мозга обнаруживается при помощи окрашивания ретикулином.
Пациентам с болезненной увеличенной селезенкой, которые устойчивы к миелосупрессивной терапии, иногда проводят лучевую терапию, но обычно им необходимо удаление селезенки.
Необходимо обращать внимание на, казалось бы, безобидные симптомы, так как большинство пациентов с такими заболеваниями имеют более тяжелые и потенциально опасные сосудистые осложнения (массивные тромбозы, кровотечения), провоцируемые непосредственно болезнью.
Пациенты с установленными диагнозами должны пожизненно оставаться под наблюдением гематолога.
Методы лечения миелопролиферативных заболеваний
переливание крови (гемотрансфузии);
химиотерапия;
трансплантация костного мозга.
Пациенты, течение заболеваний которых не осложнено инфекционными заболеваниями, анемией и геморрагическим синдромом (кровотечениями), могут находиться под наблюдением и не получать постоянного лечения («watch and wait» подход).
Источник
