Ван дер хеве синдром это

Голубой или синий оттенок склер может свидетельствовать о наличии ряда системных заболеваний.
Чаще всего голубые склеры отмечаются при синдроме Лобштейна-Ван-дер-Хеве. Это один из видов конституциональных пороков, затрагивающих соединительной ткани. Его возникновение, объясняется многочисленными повреждениями на генном уровне при аутосомно-доминантном типе наследования, с высокой (примерно 70%) певетрантностью. Заболевание является довольно редким и встречается в одном случае на 40-60 тыс. новорожденных.
Клиническая картина
Основными сопровождающими симптомами синдрома голубых склер являются: двусторонний голубой (изредка синий) окрас склер, тугоухость и высокая ломкость костей.
Сине-голубой окрас склер – это неизменный, наиболее выраженный симптом данного синдрома, наблюдающийся у 100% больных. Необычный окрас объясняется тем, что сквозь особенно прозрачную, истонченную склеру просвечивает пигмент сосудистой оболочки.
Клинические обследования больных с синдромом Лобштейна-Ван-дер-Хеве, выявляют ряд характерных признаков заболевания – истончение склер, уменьшение количества коллагеновых, а также эластических волокон, метахроматический окрас главной субстанции, который указывает на высокое содержание мукополисахаридов, что указывает на незрелость фиброзной ткани, персистенцию эмбриональной склеры.
Также существует мнение, что голубой цвет склеры является не следствием ее истончения, а повышения прозрачности, что объясняется изменениями в коллоидно-химических качествах ткани. На этом основании, предлагается более верный для обозначения подобного патологического состояния термин, который звучит как «прозрачная склера».
Голубой окрас склер при этом синдроме можно выявить сразу после рождения ребенка, так как он более интенсивен, чем у здоровых младенцев. Кроме того, окрас не исчезает на 5-6 месяце жизни, как это должно происходить в норме. Размер глаз при этом, обычно не изменен, хотя кроме голубых склер, нередко наблюдаются другие его аномалии. К ним относят: передний эмбриотоксон, гипоплазию радужки, зонулярную или кортикальную катаракту, глаукому, полную невозможность различать цвета, помутнения роговицы и пр.
Вторым главным признаком синдрома «голубых склер» является высокая ломкость костей в сочетании с особой слабостью связочного аппарата и суставов. Эти признаки выявляются почти у 65% пациентов с данным синдромом на разных сроках течения. Это стало поводом для подразделения заболевания на три типа.
- Первый тип, это наиболее тяжелое поражение, сопровождающееся внутриутробными травами, переломами во время родов или в сразу после рождения. Дети с данным типом заболевания гибнут внутриутробно или в самом раннем детстве.
- Второй тип синдрома «голубых склер» сопровождается переломами, которые возникают в младенчестве. В этой ситуации, прогноз для жизни более благоприятный, хотя из-за многочисленных переломов, возникающих неожиданно при небольшом усилии, а также подвывихов и вывихов остается обезображивающая деформация скелета.
- При третьем типе заболевания, переломы появляются у детей 2-3 лет. К подростковому периоду, их количество и опасность возникновения значительно сокращается.
Первопричиной ломкости костей принято считать крайнюю порозность кости и эмбриональные ее характер, серьезный недостаток известковых соединений, а также иные проявления гипоплазии.
Третий признак синдрома синих склер глаза – прогрессирующая тугоухость, которая встречается почти у половины пациентов. Объясняется она отосклерозом и недоразвитостью лабиринта внутреннего уха больного.
В некоторых случаях, типичная при синдроме Лобштейна-Ван-дер-Хеве триада описанных выше симптомов, сочетается с иными патологиями мезодермальной ткани. При этом, чаще всего встречаются врожденные пороки сердца, синдактилия, «волчья пасть» и др.
Лечение, назначаемое при синдроме «голубых склер» носит симптоматический характер.
Другие заболевания «синих склер»
В других случаях, голубые склеры обнаруживаются у больных, с синдромом Элерса-Данлоса. Эта болезнь с доминантным вариантом наследования по аутосомно-рецессивныму типу. Синдром Элерса-Данлоса проявляется до трехлетнего возраста повышенной эластичностью кожи, ломкими сосудами, слабостью связочного аппарата и суставов. Часто у пациентов с синдромом Элерса-Данлоса выявляют микрокорнеа, кератоконус, отслойки сетчатки, подвывихи хрусталика. Слабость склеры зачатую приводит к разрыву сетчатки даже при незначимых травмах глаза.
Голубой окрас склер, кроме того, может быть одним из симптомов синдрома Лове. Это окуло-церебро-ренальное наследственное заболевания, передающееся аутосомно-рецессивным путем и поражающее исключительно мальчиков. Другими офтальмологическими симптомами синдрома Лове является врожденная катаракта, микрофтальм и повышение внутриглазного давления, которое выявляется почти у 75% больных.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
В нашей клинике прием проводится лучшими специалистами–офтальмологами с большим опытом профессиональной деятельности, высочайшей квалификацией, огромным багажом знаний. Стоимость лечения в “МГК” рассчитывается индивидуально и будет зависеть от объема проведенных лечебных и диагностических процедур.
Наши врачи, которые решат Ваши проблемы со зрением:
Фоменко Наталия Ивановна
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Яковлева Юлия Валерьевна
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Гигинеишвили Дареджан Нугзаревна
Врач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Уточнить стоимость той или иной процедуры, записаться на прием в “Московскую Глазную Клинику” Вы можете по телефону 8(499)322-36-36 или воспользовавшись формой онлайн-записи.
Источник
Е.А.Бейсембаев, д.м.н., профессор, заведующий кафедрой терапии № 1 В 1916 году голландский офтальмолог J. van der Hoeve описал синдром наследственной |
Источник
Синдром Ван дер Вуда – это генетически обусловленный комплекс орофациальных пороков, наиболее специфичными из которых являются лицевые расщелины, гиподонтия, парамедианные синусы нижней губы. Также встречаются другие диспластические стигмы: короткая язычная уздечка, аркообразный небный свод, редко – ВПС, аномалии развития конечностей. Обследование включает проведение генодиагностики, Rg/КТ лицевого черепа, УЗИ внутренних органов, оценку неврологического статуса. Лечение пороков ЧЛО хирургическое (хейлоринопластика, уранопластика). Детям с данным заболеванием требуется помощь логопеда-дефектолога.
Общие сведения
Синдром Ван дер Вуда (СВВ) – редко встречающаяся врожденная патология, для которой характерна триада челюстно-лицевых аномалий: ямочки в области нижней губы (80%), заячья губа либо волчья пасть (21%) и отсутствие некоторых зубов (10-81%). Как самостоятельное заболевание СВВ описан в 1954 г. Частота в европейской и азиатской популяции ‒ 1:80000–100000 независимо от пола новорожденных. Синдром Ван дер Вуда – самая частая генетическая причина челюстно-лицевых расщелин.
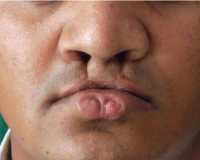
Синдром Ван дер Вуда
Причины
Синдром Ван дер Вуда является аутосомно-доминантным пороком развития с неполной с пенетрантностью (80%) и переменной экспрессивностью. Более 68% случаев патологии вызываются мутацией гена IRF6, который расположен в области 1q32-q41 на длинном плече 1-ой хромосомы.
Ген IRF6 кодирует особый белок ‒ интерферон-регулирующий транскрипционный фактор 6, функция которого заключается в регуляции дифференцировки эпителиальной ткани, в том числе, выстилающей полость рта и небо. Мутации IRF6 ассоциированы с синдромом Ван дер Вуда и фенотипически сходным синдромом подколенного птеригиума.
Меньшая часть случаев синдрома Ван дер Вуда (примерно 5%) связана с генетическим повреждением другого активатора эпидермальной дифференцировки ‒ гена GRHL3. Также рассматривается участие в развитии синдрома других генов-кандидатов, в частности, расположенных в регионе 17p11.2-p11.1.
Патогенез
Наследование дефектного гена происходит от одного из родителей, однако примерно 30-50% случаев заболевания вызваны мутациями de novo. Наиболее типичные для синдрома аномалии губ и неба формируются с между 30 и 50 днями внутриутробного развития.
В норме на 32 день эмбриогенеза имеются 4 центра развития нижней губы, разделенные одной срединной и двумя боковыми бороздами. К 38 дню происходит слияние зачатков с исчезновением бороздок. Однако при нарушении развития нижнечелюстного отростка боковые борозды сохраняются, и на 36 сутки эмбрионального развития из них формируются парамедианные синусы (ямочки) нижней губы.
Формирование расщелин губы (хейлосхизис) происходит в результате неполного слияния носолобного бугра и верхнечелюстного отростка. Расщепление твердого неба возникает вследствие неслияния нёбных выступов верхнечелюстных отростков.
Симптомы
Проявления синдрома Ван дер Вуда вариабельны даже внутри одной семьи. Основные орофациальные аномалии, характеризующие наследственную патологию, ‒ ямочки на губе, лицевые расщелины и гиподонтия ‒ могут встречаться в различных вариациях. 44% пациентов имеют ямочки без расщепления губы и неба, 26% ‒ ямочки с расщелинами, 10% ‒ расщелины без ямочек и 20% ‒ другие зубочелюстные аномалии, чаще гиподонтию.
Челюстно-лицевые расщелины при СВВ варьируют от субмукозных дефектов и односторонней заячьей губы до полного двустороннего расщепления неба и губы. С наличием этих дефектов у детей связан целый спектр проблем: трудности кормления, частые инфекции, открытая ринолалия.
Губные ямки, или парамедианные синусы, представляют небольшие углубления на нижней губе. Обычно они парные, их дно выстлано слизистой оболочкой, а внутри синусов образуется слюна, которая оттекает наружу через выводные протоки, открывающиеся на красной кайме. В некоторых случаях синдрома Ван дер Вуда встречаются свищи или кисты нижней губы. Все дети с подобными дефектами имеют визуально заметную деформацию губы.
У носителей синдрома часто отсутствуют некоторые зубы в обеих зубных дугах (резцы, клыки, премоляры). Нередко имеется готический свод неба, укороченная подъязычная связка, приводящая к раздвоению кончика языка.
Сопутствующие скелетные аномалии могут включать синдактилию кистей, гипоплазию большого пальца, косолапость. Другие ассоциированные пороки представлены добавочными сосками (полителия), шумами в сердце, врожденными кардиальными пороками. Интеллектуальное и физическое развитие при синдроме Ван дер Вуда не страдает.
Осложнения
Наличие целого ряда орофациальных пороков накладывает отпечаток на функционирование зубо-челюстной, дыхательной, речевой системы. Пациенты с небными расщелинами склонны к рецидивирующему течению ЛОР-инфекций: синусита, отита, ларинготрахеита. Аномальное развитие зубов приводит к формированию дефектного прикуса, нарушению жевания, раннему и множественному кариесу.
Постоянное выделение слюны из губных ямок вызывает хронический хейлит, возможно формирование мукоцеле и даже плоскоклеточного рака губы. В речевом статусе у детей выявляется ринолалия, реже – механическая дислалия, следствием которых становится ФФН либо ОНР.
Диагностика
Установление диагноза базируется на выявлении типичных клинических признаков, подтвержденных молекулярно-генетическим исследованием. Члены семьи должны быть проконсультированы медицинским генетиком, ребенок дополнительно – челюстно-лицевым хирургом, стоматологом, логопедом.
- Общий осмотр. Необходим для правильной оценки фенотипа. Для синдрома Ван дер Вуда патогномонично наличие ямок нижней губы в сочетании с небной или губной расщелиной, гиподонтией. Осуществляется оценка физического развития (антропометрия), исследование неврологического статуса.
- Генетическая диагностика. Врачом-генетиком проводится сбор семейного анамнеза, выявляются особенности течения беременности у матери больного ребенка. Методом прямого секвенирования выполняется поиск мутаций в гене IRF6 и при необходимости – в гене GRHL3, поиск выявленных мутаций у родственников.
- Обследование челюстно-лицевой системы. Требуется в предоперационном периоде для уточнения характера дефектов ЧЛО. Достаточной степенью информативности обладают рентгенография и КТ лицевого скелета, челюстей.
- Обследование других органов и систем. С целью исключения сопутствующих патологий выполняется УЗИ сердца и внутренних органов, ЭКГ. При наличии патологии скелета назначается рентгенография кистей рук, костей стопы. При подозрении на нейросенсорную тугоухость проводится аудиометрическая оценка слуха.
- Консультация логопеда. Показана детям, имеющим речевые проблемы, связанные с анкилоглоссией или расщелинами лица. В рамках логопедической диагностики обследуется звуковая сторона речи, фонематический слух, словарный запас, грамматика и пр. Определяется структура речевого дефекта, выстраивается план логотерапии.
Пренатальная диагностика синдрома Ван дер Вуда показана в том случае, если известно, что в семье есть носитель патогенного гена. Расщелины ЧЛО у плода могут быть обнаружены в ходе УЗИ-скрининга. Синдром Ване дер Вуда дифференцируют с несиндромными челюстно-лицевыми расщелинами, синдромом подколенной складки, синдромом Кабуки.
Лечение синдрома Ван дер Вуда
Хирургическое лечение
Коррекция аномалий челюстно-лицевой области проводится хирургическим путем. Сроки и методы зависят от характера дефектов, их влияния на жизнедеятельность пациента. Первичная ринохейлопластика выполняется в первые месяцы жизни ребенка, велофарингопластика – в 6-8 мес., уранопластика – в 10-14 мес. Также в раннем возрасте показано иссечение парамедианных синусов, врожденных свищей, кист нижней губы.
В дальнейшем осуществляются дополнительные реконструктивные операции (костная пластика альвеолярного отростка, эстетическая хейлопластика и др.). По показаниям решается вопрос о хирургической коррекции синдактилии, ВПС, удалении добавочных молочных желез.
Другое лечение и реабилитация
Занятия с логопедом проводятся как до оперативного лечения, так и после него. Обязательными компонентами речевой реабилитации являются логопедический массаж, дыхательная и артикуляционная гимнастика. Ведется работа над формированием полноценного небно-глоточного смыкания, правильного звукопроизношения, фонематического слуха, связной речи, голосовых модуляций.
Кариозные очаги подлежат санации, нарушения прикуса требуют исправления с помощью брекет-систем. Ребенка и родителей обучают правилам гигиены полости рта.
Прогноз и профилактика
Качество жизни пациентов с синдромом Ван дер Вуда зависит от количества и сочетания аномалий развития, возможности и сроков их коррекции. Изолированные расщелины ЧЛО подлежат хирургическому лечению в раннем детстве. В дальнейшем дети могут вести полноценный образ жизни наравне со сверстниками. Утяжеляет прогноз наличие пороков жизненно важных органов.
Профилактическая работа ведется в направлении медико-генетического консультирования, прогнозирования вероятности возникновения синдрома Ван дер Вуда у последующих поколений. При выявлении пороков развития плода в рамках пренатального ультразвукового скрининга беременных родителей информируют о возможных рисках и тактике лечения.
Источник
